La atresia congénita unilateral de venas pulmonares sin otra anomalía cardiaca asociada es una entidad muy rara1,2. Suele presentarse en la infancia o adolescencia como episodios recurrentes de infección pulmonar o hemoptisis, siendo excepcional en adultos. Hasta la fecha hemos encontrado en la literatura 11 casos (incluyendo el nuestro).
Presentamos el caso de un varón de 43 años, que revisamos en la consulta tras ingreso por neumonía. Entre sus antecedentes personales destaca diabetes tipo 1 y atresia congénita de venas pulmonares derechas diagnosticada en la infancia sin seguimiento posterior. Se trata del tercer episodio en 2 años de neumonía del lóbulo superior derecho. Además refiere hemoptisis de pequeña cuantía de forma diaria y disnea a grandes esfuerzos. A la auscultación observamos disminución del murmullo en todo el hemitórax derecho con una sibilancia persistente audible en plano anterior y axilar.
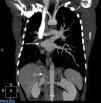
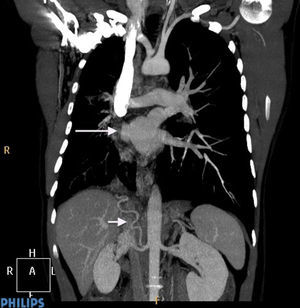
En la radiografía de tórax se aprecia una resolución de la imagen de condensación junto con disminución del volumen de pulmón derecho con desviación de mediastino hacia ese lado. La TAC realizada se muestra en la figura 1. Se realiza una broncoscopia con los siguientes hallazgos: ausencia de bronquio lobar superior derecho, existiendo en su lugar la salida de 2 bronquios accesorios que no dejan pasar el broncoscopio. Tampoco se aprecia la salida del bronquio apical y paracardiaco del lóbulo inferior derecho. La espirometría revela un patrón restrictivo moderado y el ecocardiograma una estenosis aortica ligera sin datos de hipertensión pulmonar.
Por último, se realiza una angiografía que confirma todos los hallazgos descritos en la TAC y, además, muestra que parte del sistema de colaterales formadas para nutrir pulmón derecho proviene de una arteria subfrénica inferior (fig. 1).
Tras finalizar el estudio se discute el caso en sesión conjunta con los servicios de cirugía torácica y cirugía vascular decidiendo como opción terapéutica más apropiada la neumectomía.
La atresia unilateral de venas pulmonares se produce por el fallo en la incorporación de la vena pulmonar común a la aurícula izquierda. Hasta en un 50% de las ocasiones se asocia a otras anomalías cardiacas sin que exista preferencia por el pulmón derecho o izquierdo1,2.
El espectro clínico va desde pacientes asintomáticos3 hasta el desarrollo de una hipertensión pulmonar2 y la muerte. El diagnóstico de confirmación se realiza mediante una angiografía pulmonar. Aunque en la actualidad, técnicas como la TAC o la resonancia magnética junto con una clínica compatible podrían ser suficientes para realizar el diagnóstico4.
Las opciones terapéuticas que se contemplan en la literatura son 3. La neumectomía ha demostrado el control de los síntomas, así como la prevención de la hipertensión pulmonar1,5. Otra opción terapéutica menos agresiva sería la embolización de la bobina de colaterales arteriales sistémicas. En el artículo de Heyneman et al.2, este procedimiento controla la hemoptisis en uno de los pacientes que quedó asintomático tras efectuarlo. Y la tercera opción, en casos de pacientes asintomáticos o paucisintomáticos, sería el seguimiento, haciendo especial hincapié en detectar de forma precoz el desarrollo de la hipertensión pulmonar.