Presentamos el caso de un varón de 53 años no fumador, seguido desde los 14 años en el Servicio de Digestivo por enfermedad de Crohn en íleon, con resección ileocecal hace más de 20 años y tratado con mercaptopurina desde hace 12 años e infliximab desde hace 6 años, sin brotes en la última década.
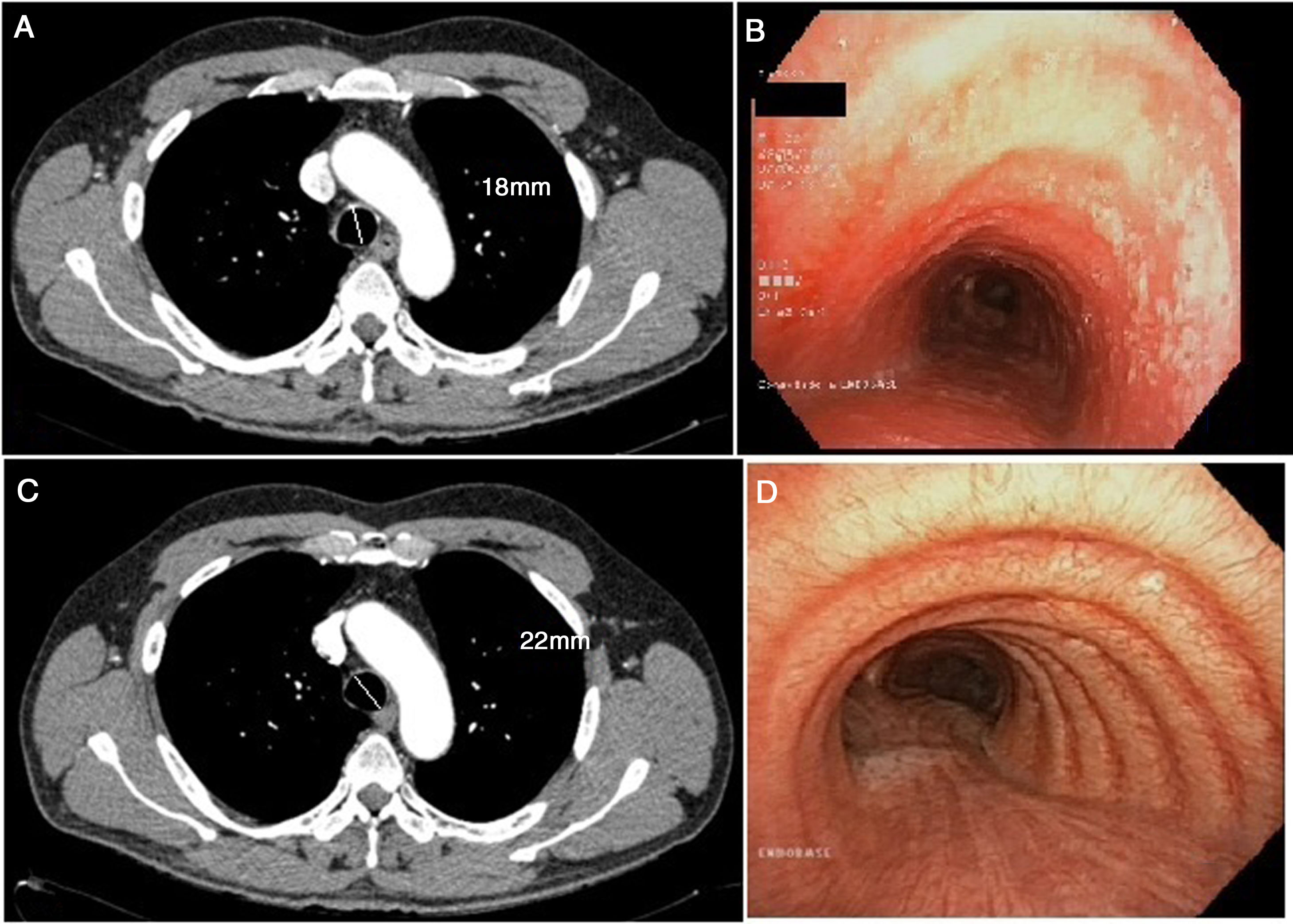
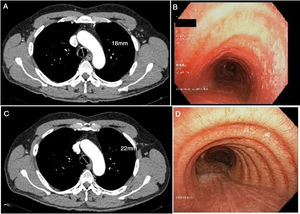
Es remitido a nuestras consultas por tos no productiva y febrícula de un mes de evolución. Durante el desarrollo de la sintomatología había recibido 2pautas antibióticas con levofloxacino y, posteriormente, con amoxicilina-clavulánico. La radiografía de tórax no mostraba ninguna alteración reseñable y en las pruebas de función pulmonar únicamente destacaba una alteración leve de la difusión (FEV1 3.100 [91%]; FVC 3.550 [81%]; FEV1/FVC 87%; DLCO 71%; KCO 101%). Dada la sospecha de enfermedad infecciosa en un paciente inmunodeprimido, se añadió al tratamiento azitromicina y se solicitó una tomografía axial computarizada (TC) torácica, en la que se observó un discreto engrosamiento en la pared traqueal, sin evidencia de consolidaciones neumónicas ni otro tipo de afectación (fig. 1). En la broncoscopia destacaba la presencia de lesiones sobreelevadas blanquecinas en la pared de la tráquea y en la entrada de ambos bronquios principales, con predominio en la pared posterior traqueal (fig. 1). Ante la sospecha de infección oportunista, se realizó un BAL y las muestras recogidas fueron enviadas a Microbiología: todas fueron negativas para los organismos habitualmente testados (bacterias, micobacterias, hongos, virus, etc.). En Anatomía Patológica apreciaron en la pared traqueal posterior de la pieza biopsiada signos inflamatorios inespecíficos con áreas de ulceración; en la celularidad del BAL estaban más representados los macrófagos en un 80% (linfocitos 15% y polimorfonucleares 5%).
A) Corte transversal de TC torácica en la que se observa engrosamiento traqueal. Se incluye la medida del diámetro traqueal. B) Broncoscopia previa al tratamiento en la que se visualizan las lesiones en la pared traqueal. C) Corte transversal de TC realizado tras el tratamiento con corticoterapia inhalada. D) Broncoscopia sin lesiones tras tratamiento. Se incluye el diámetro traqueal.
Se diagnosticó, por tanto, de traqueobronquitis por enfermedad de Crohn y se comenzó tratamiento con corticoterapia inhalada con fluticasona (1.000mg cada 12 h). Al mes de tratamiento, la sintomatología del paciente había desaparecido, por lo que se redujo la pauta a 500mg cada 12 h. Se repitió la TC torácica, en la que ya no se visualizaba el aumento de grosor de la pared torácica. La broncoscopia tras el tratamiento confirmó la resolución de las lesiones anteriormente presentes.
Las manifestaciones extraintestinales de las enfermedades inflamatorias intestinales se pueden dar de un 6% a un 47% de los pacientes que presentan esta entidad1. Dentro de estas, la afectación pulmonar no se considera frecuente, aunque en muchos casos existe el infradiagnóstico y se habla de que hasta el 60% de los enfermos con enfermedades inflamatorias intestinales podrían presentarla1; la más característica es la colitis ulcerosa. Puede afectarse todo el aparato respiratorio, desde la vía aérea superior hasta el parénquima pulmonar. Lo que más se ha descrito en la literatura han sido las bronquiectasias: algunas series narran esta afectación hasta en el 66% de los casos1-3. La traqueobronquitis en la enfermedad de Crohn se considera muy rara y suele ocurrir acompañada de una enfermedad inflamatoria intestinal en remisión4,5.
Estas manifestaciones tienden a ocurrir en la quinta década de la vida y en más del 85% de los casos aparecen de forma posterior al diagnóstico de enfermedad inflamatoria intestinal1-5. La clínica característica de esta manifestación no difiere mucho de la de otras muchas enfermedades respiratorias. Suele darse con tos, febrícula y aumento de la disnea habitual. Funcionalmente no presenta una alteración específica, sino que pueden mostrar una capacidad de difusión baja (como en nuestro paciente) o, incluso, positividad ante una prueba de provocación con metacolina1,3-6. Las imágenes obtenidas por radiografía de tórax no suelen demostrar patología, mientras que en la TC aparece un aumento del grosor de la pared traqueal. Por otro lado, la fibrobroncoscopia suele presentarse con edema de la mucosa traqueal y los bronquios principales de forma difusa, al mismo tiempo que suelen aparecer lesiones granulares blanquecinas sin una clara distribución. Las biopsias tienden a representar un infiltrado inflamatorio crónico no específico con un predominio neutrofílico7 en el caso de la afectación que describimos, mientras que la linfocitosis predomina en otro tipo de manifestaciones pulmonares de las enfermedades inflamatorias intestinales1-3.
Respecto al tratamiento, la evidencia es muy escasa: tan solo se cuenta con series de casos clínicos. En la mayoría de los pacientes descritos la afectación desaparece con la administración de corticoides inhalados, lo que ayuda a prevenir un daño pulmonar permanente8,9. Sin embargo, en otras series llega a ser necesaria la administración de corticoterapia sistémica o incluso de inmunosupresores10. En aproximadamente un tercio de los pacientes con manifestaciones pulmonares suele darse un fracaso del tratamiento con glucocorticoides y precisan terapia supresora. Algunos ejemplos de inmunosupresión serían la azatioprina, con buenos resultados en el caso de Soma Kar7, aunque al contrario que el paciente que nosotros presentamos padecía una colitis ulcerosa; y por otro lado, el infliximab ha demostrado gran mejoría en la sintomatología de los pacientes con enfermedad inflamatoria intestinal, no solo por su papel en el control de las manifestaciones gastrointestinales, sino también en las pulmonares, como refiere Hayek10. La duración del tratamiento no está clara y varía mucho: desde 2semanas en los más cortos hasta 3meses en los más largos. En nuestro caso el tratamiento se mantuvo a dosis plenas durante un mes y, posteriormente, se redujo durante los 2meses siguientes hasta su suspensión.
El hecho de que la enfermedad intestinal inflamatoria pueda dar lugar a manifestaciones pulmonares todavía es desconocido. Se sabe que el proceso embrionario de formación del tracto gastrointestinal y del aparato respiratorio procede de la misma parte de la estructura embrionaria y tienen una estructura epitelial similar, por lo que esto podría explicar la afectación pulmonar en esta entidad. Sin embargo, se han planteado otras múltiples alternativas como la disbiosis bacteriana, la contaminación medioambiental o incluso factores genéticos1. Por esto, en todo paciente con enfermedad inflamatoria intestinal debe tenerse en cuenta, dentro del diagnóstico diferencial, la existencia de manifestaciones propias de su enfermedad de base, especialmente en aquellos pacientes que presenten tos y fiebre sin un claro patógeno infeccioso. Pese a que todavía se cree que la incidencia de estas manifestaciones es baja, es probable que exista un infradiagnóstico, pues muchos pacientes se clasifican como asmáticos ante su buena respuesta a corticoterapia inhalada y dada la similitud en las pruebas diagnósticas6,7. Por ello, debemos tener en cuenta esta posibilidad diagnóstica cuando nos encontremos frente a estos pacientes.