La enfermedad inflamatoria intestinal (EII) es una enfermedad crónica de etiología desconocida y representada por 2formas predominantes: la colitis ulcerosa y la enfermedad de Crohn1. Las manifestaciones extraintestinales se presentan en un 21-47% de los pacientes con EII2; algunas de ellas, bien definidas y con un curso paralelo al intestinal. La afectación pulmonar, sin embargo, presenta una temporalidad heterogénea que dificulta su reconocimiento como cuadro asociado a la enfermedad intestinal3. La EII se asocia con enfermedad respiratoria hasta en el 40% de los pacientes y las bronquiectasias son la afectación más frecuente4-5. Aunque los corticoides sistémicos tienden a mejorar la sintomatología respiratoria de estos pacientes, especialmente la tos6, en el caso de las bronquiectasias la respuesta a este tratamiento es errática, por lo que se requieren estrategias terapéuticas adicionales para un adecuado control de los síntomas.
A continuación exponemos el caso de una paciente con colitis ulcerosa y bronquiectasias que presentó resolución de la clínica respiratoria tras control de la EII con tofacitinib.
Se trata de una mujer de 52 años, exfumadora desde hace 27 años y con diagnóstico de colitis ulcerosa extensa en 2011; en su historia terapéutica inicial se documentó una corticodependencia, fracaso a tiopurinas y a 2fármacos antifactor de necrosis tumoral (infliximab y golimumab). En abril de 2016, se inició tratamiento con vedolizumab (antiintegrina α4β7) con respuesta parcial inicial, que mejoró progresivamente. A los 18 meses (octubre de 2017), se intensificó el tratamiento con vedolizumab por empeoramiento clínico de la colitis.
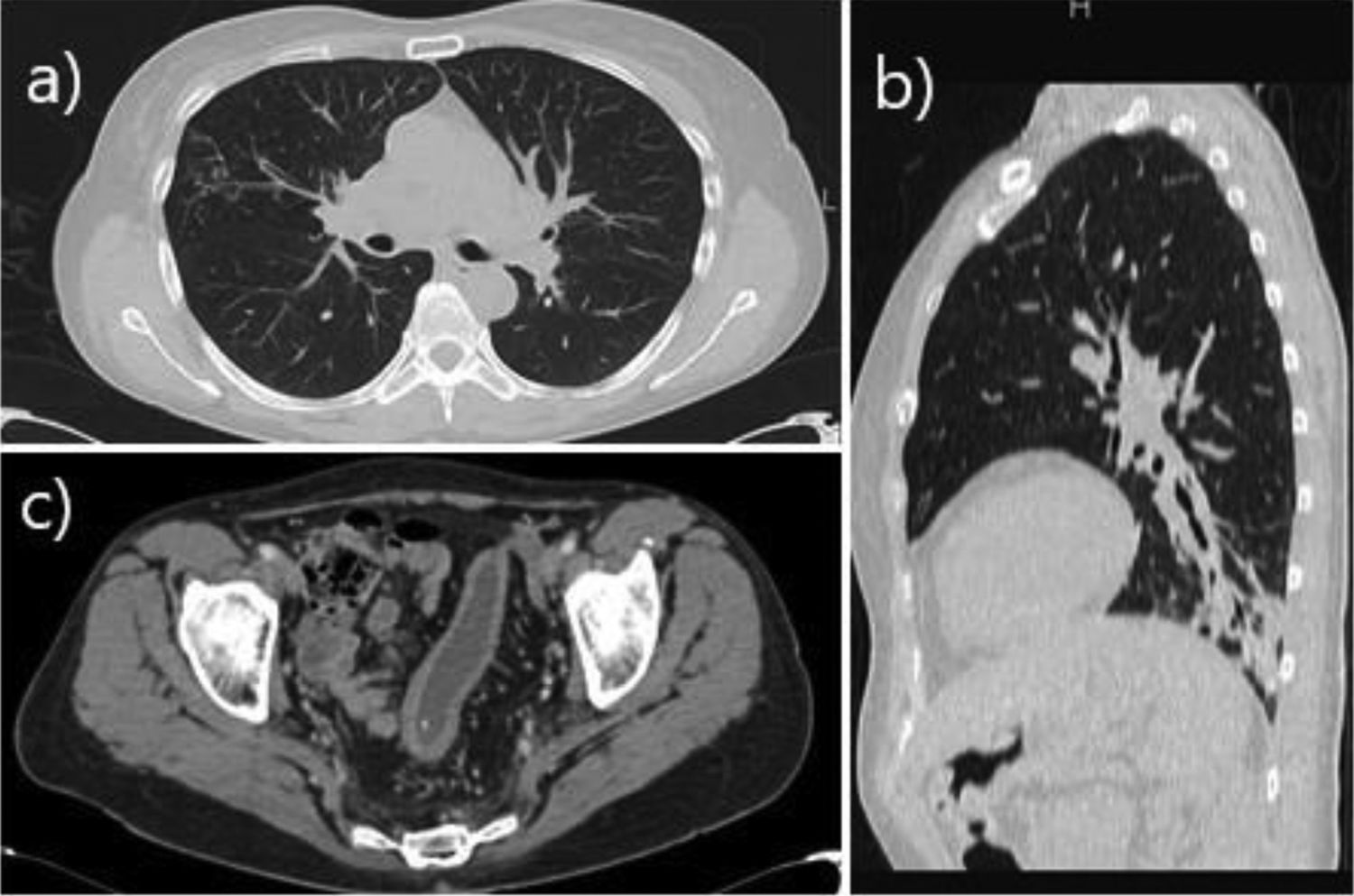
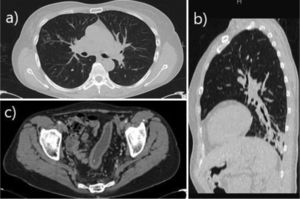
La paciente se encontró asintomática desde el punto de vista respiratorio hasta octubre de 2017, cuando comenzó con tos y expectoración. Se realizó TC de tórax de alta resolución, en la que se describió la presencia de bronquiectasias cilíndricas en lóbulo inferior izquierdo (fig. 1). En cultivos de esputo no se aislaron microorganismos potencialmente patógenos. Desde el punto de vista funcional, la espirometría mostró un patrón obstructivo en grado moderado-grave (FEV1 1,81 L [59%]; FVC 3,09 L [77%]; FEV1/FVC: 0,59). En enero de 2018 fue valorada en la consulta de bronquiectasias: la paciente refirió presentar expectoración purulenta diaria de aproximadamente 40 cc al día y haber precisado 4ciclos de antibiótico desde octubre de 2017. Por ello, se inició tratamiento con solución salina hipertónica al 6% para facilitar la expectoración de secreciones y broncodilatadores inhalados (bromuro de ipratropio y salbutamol). Al mes del inicio de dicho tratamiento (febrero 2018), debido a la persistencia de expectoración purulenta, aunque en menor cuantía que al inicio del uso de la solución salina hipertónica, se añadió ampicilina nebulizada con el objetivo de mantener a la paciente sin exacerbaciones.
a) Corte axial de TC en ventana pulmonar en el que se aprecian opacidades micronodulillares con distribución en «árbol en brote» en el segmento lateral del lóbulo medio, compatibles con afectación infecciosa de la vía aérea. b) Reconstrucción sagital de TC en ventana pulmonar que muestra una opacidad periférica de aspecto infeccioso en el LII asociada a bronquiectasias. c) Corte axial de TC de pelvis con contraste en ventana de partes blandas, en el que se visualiza engrosamiento y edema submucoso de aspecto crónico de las paredes del colon sigmoide, en relación con la manifestación inflamatoria intestinal de la paciente.
En abril de 2018, tras evidenciar empeoramiento clínico y persistencia de actividad endoscópica moderada de la colitis, se solicitó uso compasivo de tofacitinib.
En julio de 2018 (6 meses después del inicio del tratamiento nebulizado y tras 3meses con tofacitinib) la paciente no refirió expectoración ni nuevas exacerbaciones. Ante dicha mejoría clínica, la paciente decidió suspender el tratamiento de la enfermedad respiratoria y se mantuvo totalmente asintomática hasta la última revisión (mayo 2019). En el aspecto digestivo, desde el inicio de tofacitinib la paciente se encuentra en remisión clínica.
Las manifestaciones extraintestinales de la EII pueden afectar a todos los órganos del cuerpo humano y se asocian más frecuentemente a la enfermedad de Cronh7. A su vez, pueden ser el resultado del proceso inflamatorio de la EII o tener un origen inespecífico, lo que implica que no siempre responden al tratamiento8.
Las manifestaciones respiratorias más frecuentes se deben a la afectación de la vía aérea central, bronquios e intersticio9 y las bronquiectasias son la enfermedad respiratoria más comúnmente asociada5. Se ha demostrado que los pacientes con EII desarrollan más síntomas respiratorios que la población general5. La etiología de dicha asociación es desconocida, pero podría deberse al origen embrionario común de la mucosa intestinal y respiratoria y a su respuesta a diferentes antígenos10.
Tal y como se evidencia en anteriores estudios, el inicio de la sintomatología respiratoria difiere ampliamente entre pacientes: puede presentarse de forma previa, concomitante o posterior a la detección de la EII, e incluso tras inactivarse dicha EEI11. En nuestro caso, la enfermedad pulmonar de la paciente empezó de forma simultánea a un brote intestinal.
En general, los pacientes presentan síntomas como tos con expectoración purulenta que no responden a tratamiento antibiótico. Los cultivos de esputo no aportan usualmente datos de relevancia clínica, lo mismo que en nuestro caso11.
No existe evidencia científica certera acerca de la efectividad del tratamiento farmacológico ni quirúrgico de la EII en la progresión de la enfermedad respiratoria12. Existe un caso publicado de un paciente con diagnóstico de colitis ulcerosa que desarrolló bronquiectasias posteriores al tratamiento quirúrgico de la enfermedad de base9, lo que podría apoyar la teoría del origen embrionario común ya mencionada. El único fármaco con el que se ha descrito mejoría de la enfermedad respiratoria (exclusivamente en casos clínicos) es el infliximab13.
El tofacitinib, un inhibidor oral del JAK 1-3 fue aceptado para el tratamiento de la colitis ulcerosa moderada-severa del adulto en 201814, por lo que en nuestro caso (2017) fue necesario solicitar su uso compasivo. Presenta como importante ventaja respecto al infliximab la posología, pues este último requiere de administración intravenosa.
En cuanto al tratamiento, no se recomienda utilizar fármacos modificadores de la EII para el manejo específico de la afectación respiratoria. Los corticoesteroides orales e inhalados siguen siendo el tratamiento de elección para las manifestaciones respiratorias15. El tratamiento deberá mantenerse hasta mejoría sintomática y funcional. En nuestro caso, dado que la paciente presentó un inicio simultáneo al brote intestinal, sumado al hecho de requerimiento de varios ciclos antibióticos por sobreinfección de las bronquiectasias, se decidió iniciar tratamiento con solución salina hipertónica en lugar de corticoides, esperando buen control, tras la estabilización del brote intestinal.
Como podemos observar, no existe evidencia acerca del uso de fármacos modificadores de la evolución de la EII para mejorar la sintomatología respiratoria. Presentamos el primer caso en el que, al utilizar tofacitinib, aparece una resolución completa de la clínica respiratoria en una paciente con antecedente de colitis ulcerosa. La paciente, ante la clara mejoría, decidió suspender la terapia inhalada y persistió con adecuado control tanto de la enfermedad respiratoria como de la intestinal.
En conclusión, consideramos necesaria la realización de estudios con mayor evidencia científica que permitan identificar la relación existente entre el tratamiento con tofacitinib de la EII y la mejoría de las manifestaciones respiratorias como las bronquiectasias, que condicionan una gran afectación de la calidad de vida en estos pacientes. Es importante fomentar el conocimiento de la asociación de estas enfermedades para mejorar su detección y permitir un manejo multidisciplinar temprano y apropiado.