Introducción
La valoración de la capacidad laboral y las limitaciones causadas por las enfermedades respiratorias crónicas es un tema complejo, bastante empírico y de indudable repercusión personal y social. Se trata de intentar determinar cómo repercute la enfermedad en un paciente concreto y si esa repercusión le limita o incapacita para realizar el trabajo habitual que desempeña o, en su defecto, otros alternativos.
Conceptos, terminología y disposiciones legales
La Organización Mundial de la Salud (OMS) establecía 3 apartados en su clasificación de 19801:
1. Impairment (déficit o pérdida), definida como una pérdida o anormalidad psicológica, fisiológica, anatómica, estructural o funcional ocasionada por la enfermedad y medida objetivamente. Puede ser temporal o permanente y variable según su gravedad y evolución. En general, y aplicada a neumología, se trataría de la valoración funcional elemental, valoración radiológica o anatómica que caracterice el proceso y su diagnóstico.
2. Disability (síntomas, capacidad de esfuerzo), definida como incapacidad o dificultad (síntomas, capacidad de esfuerzo) que la enfermedad ocasiona en el individuo para la realización de tareas o actividades.
3. Handicap (minusvalía o invalidez), que sería la repercusión negativa que una enfermedad ocasionaría a un individuo para sus actividades personales, de cuidados, sociales y laborales. La repercusión en la calidad de vida entraría en este apartado.
La American Thoracic Society (ATS), la American Medical Association (AMA) y otras sociedades suelen distinguir sólo 2 categorías: la disability o incapacidad, que reuniría los 2 primeros apartados de la OMS, y el handicap entendido como invalidez2-4.
Recientemente, en el año 2001, la OMS ha actualizado su clasificación de funcionamiento sobre las discapacidades y los estados de salud5. Habla de estructura-función por impairment, de actividades (limitaciones) por disability o incapacidad y participación (con sus restricciones) en vez de minusvalías e invalideces. Se intenta huir de términos que suenen peyorativos o que sean de carácter negativo. Se incluiría, además, la acción de factores ambientales o del entorno (facilitadores o barrera) y de factores personales. De todas maneras, esta clasificación posiblemente tenga más utilidad a efectos de unificación terminológica para trabajos amplios comparativos y para la creación de bases de datos amplias o de registros que para su aplicación al tema concreto que nos ocupa, aunque sería bueno tenerla presente para propuestas futuras.
En España las disposiciones legales utilizan la terminología siguiente:
1. Incapacidad laboral transitoria, o situación en la que los trabajadores se encuentran incapacitados temporalmente para trabajar por enfermedad común, profesional, accidente, sea o no laboral, o por maternidad. El período máximo de percepción del subsidio es de 12 meses, prorrogables por otros 6 en caso de accidente de trabajo o enfermedad. Los períodos de incapacidad laboral transitoria producidos por el mismo proceso se suman para el período máximo, aunque se hubiesen producido períodos de actividad laboral, siempre que éstos sean inferiores a 6 meses.
2. Invalidez provisional. Se alcanza este grado, una vez agotado el período de incapacidad laboral transitoria, cuando el individuo no está curado, siempre que la invalidez no se prevea definitiva. Máximo de 6 años.
3. Invalidez permanente. Situación del trabajador que, después de haber seguido el tratamiento previsto y de haber recibido el alta médica (?), presenta reducciones anatómicas o funcionales graves, susceptibles de una determinación objetiva y previsiblemente definitivas, que disminuyan su capacidad laboral. Existen varios grados de incapacidad o invalidez (aquí se agrupan ambos conceptos), que pueden ser:
Incapacidad permanente parcial para la profesión habitual.
Incapacidad permanente total para la profesión habitual, siempre que la persona pueda dedicarse a otra distinta. La cuantía de la prestación equivaldría al 55% de la base reguladora.
Incapacidad permanente total cualificada, cuando por su edad, falta de preparación general o especializada, u otras circunstancias sociales y laborales del lugar de residencia, se presupone que el individuo difícilmente va a obtener un nuevo empleo aun en una actividad distinta de la suya. La edad que se establece será, como máximo, de 55 años. La cuantía puede llegar al 75% de la base reguladora.
Incapacidad permanente absoluta, esto es, para todo tipo de trabajo. Inhabilita al trabajador para cualquier profesión u oficio. La cuantía de la prestación será del 100% de la base reguladora.
Gran invalidez, situación en la que se requiere de otra persona para llevar a cabo las actividades esenciales de la vida. La cuantía de la prestación será del 100% de la base reguladora, incrementada en un 50%, destinado a la persona que atiende al individuo.
A los interesados en revisar la legislación y las normas aplicables, les recomendamos la página web del Ministerio de Trabajo y Asuntos Sociales6, donde se puede consultar desde el Decreto 3158/66 y el Real Decreto 1/1994 de 20 de junio, texto refundido de la Ley General de Seguridad Social, hasta las distintas modificaciones complementarias realizadas a lo largo del tiempo.
La valoración de la incapacidad/invalidez no está basada en evidencias
Todas las propuestas hechas por las distintas sociedades médicas o profesionales --ATS, European Respiratory Society (ERS), AMA, etc.-- están basadas en meras opiniones y consideraciones de expertos. El grado de evidencia es, por tanto, muy bajo (tipo D). Además, las propuestas son todas ellas antiguas (las más recientes datan de hace unos 10 años), lo que permite observar lo poco que se ha avanzado en este terreno. En tercer lugar, a pesar de que está de moda la publicación de guías y protocolos de abordaje de las distintas enfermedades y de que algunas de ellas --GOLD (Global Initiative for Chronic Obstructive Lung Disease) o GINA (Global Initiative for Asthma) para la enfermedad pulmonar obstructiva crónica (EPOC) y el asma-- pasan de las 100 páginas, en ningún apartado, siquiera brevemente, se toca este aspecto de valoración de la capacidad laboral. Tan sólo se hacen referencias muy generales respecto al asma profesional o se aporta una tabla exhaustiva de posibles alérgenos profesionales.
Recientemente los propios miembros asesores de las guías de la AMA7 han publicado una revisión de los problemas principales, los defectos y las limitaciones de las guías para la valoración de la incapacidad.
Las enfermedades profesionales
Cuando el proceso patológico (asma profesional, alveolitis alérgica extrínseca o neumonitis por hipersensibilidad, neumoconiosis, etc.) queda bien establecido, es fundamental el alejamiento de la fuente causal, medida que siempre se recomienda. Puede ser necesario reubicar al individuo en otros puestos de la empresa o considerar la invalidez según el grado de afectación. A pesar de la mejoría o regresión producida por el alejamiento, pueden quedar lesiones o la función residual puede verse alterada, por lo que se aconseja realizar una revaluación al cabo de 2 años. El cuadro de enfermedades profesionales puede consultarse en la referencia legal vigente8, donde se encuentran desglosadas. El Anuario de Estadísticas Laborales y Asuntos Sociales contabiliza los casos anuales reconocidos y, aun juntando los distintos epígrafes, el número de casos (menos de 700 por año) es claramente inferior a cualquier estimación que podamos hacer. Es llamativo, por ejemplo, que la neumonitis por hipersensibilidad no esté recogida en el cuadro de enfermedades profesionales, aunque está en fase de nueva redacción. A los interesados en el tema en nuestro medio aconsejamos alguna revisión al respecto9.
Otros factores a tener en cuenta
Entre los factores que deben considerarse se encuentran los relativos a la enfermedad (valoración, grado y gravedad). Es necesario que la evaluación se haga tras haberse completado el tratamiento y en situación de estabilidad.
Otros factores son los relativos al propio paciente, que pueden ser tanto motivadores como de exageración o simulación. Por ejemplo, hace tiempo se publicó que la disnea era mayor en los pacientes con EPOC que acudían para una valoración laboral que en quienes acudían por otras causas, con el mismo grado de obstrucción10. Así pues, es necesario saber identificar a los simuladores. Por ejemplo, un individuo puede simular un esfuerzo insuficiente con una parada espontánea más temprana, pero la revisión de la prueba de esfuerzo (reserva respiratoria y cardíaca amplia, no llegar al umbral anaeróbico, falta de reproducibilidad, etc.) permite detectarlo al personal entrenado.
Por otro lado, las personas motivadas son muy capaces de realizar actividades variadas, e incluso importantes, a pesar de presentar grandes limitaciones físicas (parapléjicos, atletas paraolímpicos, afectados de enfermedades degenerativas, como el caso del Prof. Hawkins, etc.). Por tanto, se trata de evaluar la gravedad, el pronóstico, etc. de la enfermedad respiratoria para que, si el individuo lo desea, tenga derecho a una cobertura y protección, no de determinar que es incapaz de realizar cualquier tipo de actividad continuada.
Las posibilidades económicas y el grado de cobertura, pública o privada, de los distintos sistemas de seguridad social hacen que la aplicación acabe siendo muy diferente según los países, y en una buena parte del mundo no desarrollado ni siquiera existe tal cobertura.
Existen también factores dependientes del propio evaluador. El especialista debe estar familiarizado con estos temas y es el más indicado para describir la enfermedad, su gravedad, la afectación y el pronóstico. Aunque no les compete dictaminar la incapacidad ni entrar en consideraciones de intencionalidad o jurídicas, su opinión debe ser importante, e incluso puede actuar de perito y experto en caso de reclamaciones sobre el tema.
Los equipos de valoración de incapacidades de cada provincia son órganos colegiados integrados por médicos, inspectores de trabajo, técnicos, etc. y dependen del Ministerio de Trabajo (Instituto Nacional de Seguridad Social). Actúan en el ámbito autonómico como direcciones provinciales de trabajo, salvo en algunos casos en los que la gestión está transferida (p. ej., Cataluña y Navarra).
¿Cuál es el coste energético de las distintas profesiones?
Tras evaluar el grado de afectación y la gravedad de la enfermedad hay que dar el paso siguiente, que consiste en comprobar si la capacidad residual del paciente le permite o no desempeñar una determinada profesión o actividad laboral.
Para la valoración del coste energético de las distintas profesiones y ocupaciones se dispone tan sólo de meras aproximaciones, a veces de datos extrapolados, refundidos y antiguos. Además, una misma actividad puede tener un consumo energético muy distinto dependiendo del grado de mecanización o instrumental utilizado. De todas formas, existen algunos trabajos cuya lectura, a falta de otros mejores, recomendamos y con los cuales el lector puede hacerse una idea aproximada11,12.
Valoración de los procesos respiratorios más habituales
EPOC
Un reciente trabajo de la American Lung Association revela que el 51% de los pacientes con EPOC reconocen limitaciones en su capacidad para trabajar13, un 70% limitaciones físicas, un 56% impedimentos para sus labores en el hogar, un 53% para las actividades sociales, un 50% reconoce problemas para dormir y un 46% para sus actividades familiares.
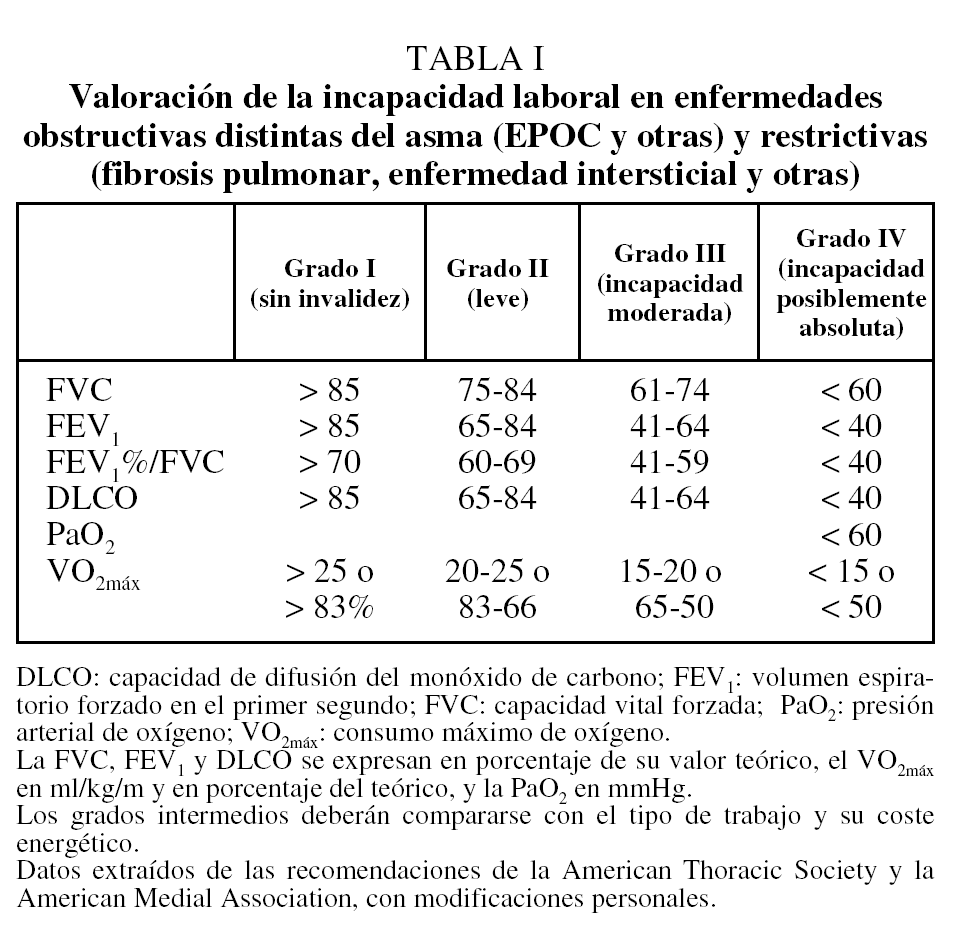
Criterios espirográficos de incapacidad grave. La valoración de la gravedad y el grado de incapacidad en la EPOC se basan fundamentalmente --y a veces exclusivamente-- en el volumen espiratorio forzado en el primer segundo (FEV1) tras la administración de broncodilatadores. En la tabla I, donde se recogen los criterios de la ATS, la ERS y la AMA con modificaciones personales, se observa que el grado máximo (grado IV) o grave se define por un FEV1 o un FEV1/capacidad vital forzada (FVC) tras la administración de broncodilatadores menor del 40% de los valores teóricos o una difusión inferior al 40% del valor teórico. Parece razonable que un paciente con EPOC en esta situación se considere incapacitado para cualquier actividad laboral, aunque la decisión no esté basada en ninguna evidencia científica ni en trabajos lo suficientemente amplios, aleatorios y reglados respecto al tema.
Las clasificaciones de la gravedad de la EPOC propuestas por Sociedad Española de Neumología y Cirugía Torácica (SEPAR) y la Sociedad Neumológica Británica coinciden en considerarla grave cuando el FEV1 es inferior al 40%. Existen, sin embargo, diferencias respecto de las clasificaciones de la ATS o ERS que pueden crear equívocos. Incluso la clasificación de la GOLD era poco práctica, aunque acaba de proponer una clasificación más acorde; ahora considera EPOC grave los casos con un FEV1 inferior al 50% y muy graves con un FEV1 menor del 30%, o bien inferior al 50% sumado a la existencia de fallo respiratorio crónico
--presión arterial de oxígeno (PaO2) < 60 mmHg, presión arterial de anhídrido carbónico (PaCO2) > 50 mmHg o existencia de cor pulmonale--. Una propuesta para el debate y para la validación futura sería considerar todos los casos graves y muy graves de la EPOC según la propuesta GOLD como invalidez absoluta (FEV1 < 50%); entonces tendríamos casi los mismos criterios que para los límites aún más exigentes propuestos antiguamente. La reciente guía conjunta de la ERS y ATS14 recoge los mismos conceptos y grados de gravedad de la EPOC que en la GOLD.
Los criterios propuestos por la AMA pueden resultar más equívocos. La clasificación de grave la hacen similar a los criterios mencionados, pero a esa situación le asignan una incapacidad del 51-100%. Esto supone que se pueda asignar una valoración sólo intermedia, aun en casos de enfermedad grave y evolucio-nada.
Criterios gasométicos. La gasometría puede complementar los criterios espirométricos. Un grado de hipoxemia suficiente para prescribir oxigenoterapia domiciliaria continua (PaO2 < 55 mmHg, o entre 55 y 60 mmHg con signos de cor pulmonale) indicaría una situación de invalidez importante. Un aumento de la PaCO2 mayor de 50 mmHg en situación estable, tras descartar otros procesos que pudieran provocarlo, tendría una consideración parecida. Sin embargo, en nuestra experiencia15 estos criterios gasométricos posiblemente lleven a incorporar sólo unos pocos casos más a los ya definidos por el FEV1.
Difusión. Una difusión menor del 40% tendría la misma valoración de incapacidad absoluta y pocos dudarían que ese límite tan extremo no suponga una muy grave afectación pulmonar de tipo enfisematoso o de afectación vascular. Tampoco este criterio añade muchos casos a la valoración espirométrica en el caso de la EPOC15.
Valoración de la afectación moderada y leve. Pruebas de esfuerzo. Mucho más difícil aún es valorar los casos de afectación moderada y su posible repercusión. En tales circunstancias (aunque no exclusivamente), convendría practicar pruebas de esfuerzo. Un consumo de oxígeno máximo menor de 15 ml/mm o de 4,3 MET (equivalentes metabólicos), o menor en un 50 o un 60% del consumo teórico máximo, es el límite más habitualmente propuesto para definir la afectación grave y se considera sinónimo de incapacidad importante para cualquier clase de actividad laboral. Expresarlo en porcentaje de los valores teóricos parece más correcto, como con cualquier parámetro funcional, pero eso exige valores de normalidad de esfuerzo validados para nuestra población, y en la población europea o mediterránea no están bien establecidos. El límite del 60% como sinónimo de afectación grave posiblemente deba modificarse, al ser poco exigente en la práctica habitual, y sustituirse por un 50%, pero también habría que validarlo, lo que todavía no se ha llevado a cabo, salvo como aproximaciones muy iniciales.
La ERS16,17 propone la valoración como un porcentaje de incapacidad (de acuerdo con el valor de la prueba de esfuerzo), expresada respecto al valor teórico y al límite inferior de la normalidad (incapacidad [consumo máximo de oxígeno {VO2máx} teórico 1,64 desviaciones estándar {DE}] VO2máx medido/102 [VO2máx teórico 1,64 DE] 22, expresado en porcentaje). Respecto a la valoración espirométrica, es similar a la de la ATS.
Una propuesta también recomendada es considerar que si el trabajo o profesión a realizar está por encima del 40% del máximo medido, el paciente no sería capaz de soportar la actividad a lo largo de una jornada laboral3. En nuestra experiencia este criterio sería ambiguo y muy benévolo, pues clasificaría como invalideces intermedias a pacientes que posiblemente no presentan afectación y que tienen una prueba de esfuerzo conservada (VO2máx > 25 ml/min)15.
Una desaturación importante durante el esfuerzo sería también un factor adicional a considerar.
¿Otros datos? Sabemos que un bajo peso ponderal es un criterio de gravedad y mal pronóstico en la EPOC, por lo que podría discutirse la incorporación complementaria de un índice de masa corporal muy disminuido como factor adicional (¿< 21 kg/m2?).
Cada vez resulta más evidente que la caracterización de la EPOC sólo por el FEV1 es excesivamente simple e incompleta. La caracterización fenotípica de la EPOC parece cada vez más necesaria. Sabemos que el grado de nutrición antes mencionado, el de insuflación y su empeoramiento con el esfuerzo, la valoración detallada de la disnea y la valoración de la calidad de vida (la repercusión real del proceso patológico en el paciente) son factores importantes. La calidad de vida está relacionada con la gravedad y es un predictor del número de ingresos hospitalarios. Sabemos que la mortalidad a los 5 años en los pacientes con EPOC tras su primer ingreso hospitalario, y más si han precisado ventilación mecánica, es alta, por lo que éstos podrían ser factores a considerar. Si la previsión de años de vida es corta en un paciente, podría ser razonable que en esos pocos años, si quisiese, no tuviese que realizar ya actividad laboral. Sin embargo, incorporar estos parámetros a la valoración de la incapacidad/invalidez resulta muy difícil, disponemos de pocos datos y límites relacionados para discriminar según grados.
El sistema multidimensional propuesto recientemente por Celli et al18, el BODE, incorpora 4 parámetros para valorar mejor la EPOC: el FEV1, el índice de masa corporal, la valoración de la capacidad de esfuerzo (prueba de marcha de 6 min) y la disnea --valorada por la escala del Medical Research Council (MRC) británico--. La escala BODE, que ofrece una puntuación de 0 a 10 puntos, tuvo un valor predictivo sobre la mortalidad mayor que el FEV1. Parece razonable proponer la validación del BODE para la valoración de la capacidad laboral. Incorporar el número de ingresos por causa respiratoria, las ventilaciones mecánicas previas o algún sencillo test específico de calidad de vida completaría aún más la aproximación.
En resumen, aparte de los límites empíricos más clásicos, una propuesta para considerar que existe afectación grave sería un FEV1 y/o VO2máx inferiores al 50% de los valores teóricos, o un FEV1 mayor del 50% pero con datos en estabilidad y fuera de agudización de fallo respiratorio crónico (PaO2 < 60 mmHg o PaCO2 > 50 mmHg, o existencia de cor pulmonale) o una difusión inferior al 40% del valor teórico. Incorporar los grados III o IV del MRC (con los problemas de la subjetividad que esto supone), un índice de masa corporal inferior a 21 kg/m2 o una prueba de marcha de 6 min (< 249) podría caracterizar aún mejor la valoración.
Fibrosis pulmonar idiopática, enfermedad intersticial y neumopatías restrictivas
La mayor parte de los inconvenientes (falta de evidencias y problemas de valoración) son similares a los ya descritos para la EPOC. Además, los límites espirométricos, de difusión y de las pruebas de esfuerzo que se han propuesto son los mismos (tabla I). Sin embargo, habría que señalar que los datos espirométricos en estos casos suelen referirse preferentemente a la FVC; una FVC inferior al 50% del valor teórico indicaría una grave afectación. El descenso de la difusión (< 40%) sería un parámetro que claramente podría utilizarse en este tipo de procesos. También podrían proponerse límites similares para las pruebas de esfuerzo, aunque en estos casos el problema de las desaturaciones puede tener más relieve. La bibliografía específica sigue siendo demasiado antigua19,20, incluso la menos específica21,22.
Aunque no se suelen recoger como criterios para la valoración de la capacitación, la afectación de los intercambios y la repercusión gasométrica serían parámetros claramente complementarios. Una PaO2 menor de 60 mmHg sería un límite algo empírico pero razonable.
Posiblemente el límite para la FVC sea demasiado exigente, pues los criterios de selección para un trasplante son: enfermedad sintomática o progresiva que no responde al tratamiento y una FVC menor del 60% e incluso mayor en algún caso. Por lo tanto, sería incongruente incluir en la valoración laboral criterios más exigentes que para un trasplante pulmonar.
Tampoco las recomendaciones de abordaje de estos procesos emitidas consensuadamente por la ATS y la ERS, ni las de la SEPAR recientes, tocan para nada este aspecto de valoración e incapacidad.
En los casos de enfermedades intersticiales ocupacionales (silicosis, antracosis, asbestosis, talcosis, beriliosis, fibrosis por inhalación de metales pesados, etc.) los datos de afectación radiológica (clásicos criterios ILO, por International Labor Office) suelen considerarse también. Parece claro que con los grandes avances en las técnicas de imagen (tomografía computarizada, tomografía computarizada de alta resolución, tomografía helicoidal, etc.) estos procedimientos deben ir incorporándose en la valoración. Son precisas, sin embargo, investigaciones y aproximaciones en este sentido.
De nuevo, para los casos de afectación intermedia sería necesaria una valoración mediante pruebas de esfuerzo. Los límites de gravedad mencionados, la desaturación o la coexistencia de hipertensión arterial pulmonar podrían ser índices complementarios.
Factores propios del proceso diagnóstico concreto puede hacernos en algún caso matizar algún aspecto pronóstico y en otros aconsejar la separación del agente causal, por ejemplo.
El asma bronquial
En el asma bronquial hay aspectos peculiares, abordados en parte en la introducción, respecto a la reversibilidad, el deterioro residual y la repercusión en las actividades. Hace 10 años la ATS publicó una guía específica para valorar la incapacidad-invalidez producida por el asma23. Las guías GINA (internacional) y GEMA (Guía Española de Manejo del Asma) se refieren a los aspectos de valoración de la capacidad laboral, salvo en referencias muy superficiales al asma profesional, donde especifican al menos cómo poder establecer el diagnóstico.
Respecto al asma profesional, una vez establecido el diagnóstico hay que evitar la exposición del paciente y, por tanto, reubicarlo en otro puesto sin riesgo, si es posible. También cabe la posibilidad de la jubilación anticipada en algún caso o la percepción de una indemnización en otros. En general se propone revaluar la situación a los 2 años, comprobar la afectación residual y proceder entonces en la valoración como en el caso del asma en general. El asma profesional en nuestra legislación se incluye en el apartado de enfermedades profesionales producidas por agentes químicos (se listan hasta 43 agentes) y en otros apartados de enfermedades profesionales provocadas por la inhalación de sustancias y agentes no incluidos en otros epígrafes9.
Para la valoración de la incapacidad en el asma, la ATS propone un sistema de puntuaciones (tabla II) en que se tienen en cuenta 3 apartados: a) espirométrico, puntuado de 0 a 4 (FEV1 < 50%: 4 puntos); b) grado de reversibilidad o de hiperreactividad, con una puntuación de 0 a 3, y c) necesidad de medicación, con puntuación de 0 a 4 (necesidad de broncodilatadores, corticoides inhalados a dosis altas y esteroides sistémicos a diario: 4 puntos). El grado de deterioro supone la suma de los 3 apartados y su división luego de 0 a V (tabla III). El grado IV (grave) equivale a 10-11 puntos, y el V al asma no controlada a pesar de un tratamiento máximo (FEV1 < 50% a pesar de tomar ≥ 20 mg de prednisolona/día). Estos límites y puntuaciones no están validados.
En las guías antes citadas, la gravedad clínica (asma persistente-moderada o persistente-grave) y la necesidad terapéutica son aproximaciones diagnósticas bastante parecidas a lo ya descrito. Aunque las evidencias también son escasas (tipo D), los criterios de asma de difícil control también podrían servir como criterios complementarios y adicionales.
Apnea del sueño
La apnea del sueño hace que aumenten los accidentes de tráfico, hecho firmemente establecido. La existencia de hipersomnolencia hace que la menor capacidad de reacción y el sueño puedan provocar no sólo accidentes en conductores, sino también en algunos trabajos industriales o en puestos en que se maneje maquinaria de riesgo. Indudablemente, el diagnóstico de apnea con hipersomnolencia no tratada puede invalidar temporalmente para el desempeño de algunos trabajos, como es el caso de los conductores profesionales (camioneros, conductores de autocares, transporte escolar, comerciales que viajan continuamente, etc.) dado el riesgo de accidentes. La legislación sobre este tema es desigual y, en general, sólo se notifican los casos muy evidentes con antecedentes de accidentes previos. Si bien la mayoría de los pacientes con apneas puede conducir sin peligro y algunos pueden mantener el estado de alerta en condiciones motivadoras, parece claro que en los casos de conductores profesionales, de pilotos de avión (en quienes los controles y las exigencias son mayores y continuados) y en otras situaciones similares la apnea del sueño con hipersomnolencia no tratada puede incapacitarlos para su trabajo. En algunas legislaciones se exige un período de meses de tratamiento y la comprobación con un nuevo estudio antes de concederles el permiso adecuado. Si los factores predisponentes se mantienen aun con tratamiento en algunos casos, sería razonable una recolocación de menor riesgo o una compensación, pero esto no está suficientemente desarrollado en la mayor parte de los casos. El tema es complejo y supone unas responsabilidades e implicación del especialista en algunos casos de difícil delimitación. Existen revisiones y recomendaciones promovidas por la ATS o, recientemente, por la ERS sobre este tema cuya lectura aconsejamos24,25.