La irrupción de la asociación de 2 broncodilatadores de acción prologada, un agonista β2 (LABA) y un antimuscarínico (LAMA), en un solo dispositivo de inhalación, denominada doble terapia broncodilatadora1, ha supuesto un cambio en la estrategia terapéutica en la enfermedad pulmonar obstructiva crónica (EPOC). Los estudios que evalúan su eficacia y seguridad la han establecido en las actuales recomendaciones en un lugar central dentro del tratamiento farmacológico de la EPOC, dejando el uso del corticoide inhalado (ICS) como alternativa en los pacientes agudizadores, tipo C, o bien en los pacientes más graves, los pacientes tipo D, como un segundo escalón de tratamiento asociado a la doble terapia broncodilatadora2. En este contexto, la utilización del ICS se señala en la nueva estrategia GOLD 2017 en el contexto de un paciente con doble terapia broncodilatadora que persiste teniendo agudizaciones. Consecuentemente, surge la necesidad de combinar diversos fármacos y dispositivos de inhalación para poder combinar un LABA, un LAMA y un ICS y construir la denominada triple terapia empleando 2 dispositivos de inhalación.
Hasta la aparición de la doble terapia broncodilatadora, solo teníamos 2 maneras de hacer esta triple combinación de fármacos: o bien usar los 3 fármacos en 3 dispositivos distintos, o bien emplear una combinación fija de ICS/LABA y asociarle un LAMA en otro dispositivo de inhalación. Sin embargo, la disponibilidad de la doble terapia broncodilatadora ha permitido otra alternativa: asociar una combinación fija LABA/LAMA y añadirle el ICS en otro dispositivo de inhalación. Consecuentemente, surgen dudas sobre cuál estrategia sería más adecuada.
Por un lado, según el actual algoritmo de tratamiento de GOLD 2017, estos pacientes a los que se les podría poner una triple terapia vienen de estar en tratamiento con la doble terapia broncodilatadora. Por tanto, aunque el documento GOLD 2017 no se pronuncia sobre cómo hacer esta triple terapia, parece lógico suponer que, siguiendo la recomendación GOLD 2017, se podría mantener la doble terapia broncodilatadora en un solo dispositivo y añadirle el ICS en un dispositivo independiente. Por otro lado, el papel del ICS ha sido más exhaustivamente estudiado en combinación con un LABA en un solo dispositivo de inhalación3, lo que sugiere que la asociación de la triple terapia debería plantearse añadiendo el LAMA a la combinación fija ICS/LABA. Finalmente, la realidad es más compleja y la prescripción en la vida real no siempre se ajusta a las recomendaciones4, lo que aumenta complejidad al problema.
Aunque la preferencia por el dispositivo de inhalación por parte del paciente y el médico seguramente sea importante para decidir qué triple terapia usar en cada caso, realmente necesitamos tener evidencia científica sobre qué estrategia de combinación de fármacos (LABA/ICS+LAMA o bien LABA/LAMA+ICS) es más adecuada para el tratamiento de la EPOC. Desafortunadamente, en la actualidad no existe ningún ensayo clínico que haya evaluado prospectivamente de manera directa la eficacia y seguridad de ambas estrategias de tratamiento. Por tanto, no podemos tomar una decisión basándonos en la evidencia.
Para tomar una decisión, es necesario, por tanto, hacer una aproximación indirecta. Esta aproximación indirecta pasa por preguntarnos qué es lo que realmente aporta el administrar 2 fármacos en un solo dispositivo de inhalación. En relación con la doble terapia broncodilatadora, el estudio BEACON evaluó la eficacia clínica de la combinación indacaterol/glicopirronio vs. la administración de indacaterol y glicopirronio en 2 dispositivos distintos5. Los resultados de BEACON mostraban claramente que no había ninguna diferencia entre administrar 2 broncodilatadores juntos en un solo dispositivo de inhalación o separados. Por tanto, las ventajas de administrar 2 broncodilatadores en un solo dispositivo de inhalación debemos buscarlas en otros resultados más allá de la eficacia clínica de los broncodilatadores, como pueden ser un menor coste del tratamiento y una mayor adherencia al tratamiento, lo que, a su vez, mejora la eficacia clínica6.
En relación con la combinación LABA/ICS, si evaluamos la eficacia clínica de darlos juntos o separados, el mensaje es bastante parecido. Un reciente estudio evaluó la eficacia funcional de un ICS y un LABA en un solo dispositivo frente a dar el mismo tratamiento a la misma dosis en dispositivos distintos. Los resultados mostraban, igualmente, una eficacia similar en ambas posibilidades de tratamiento7.
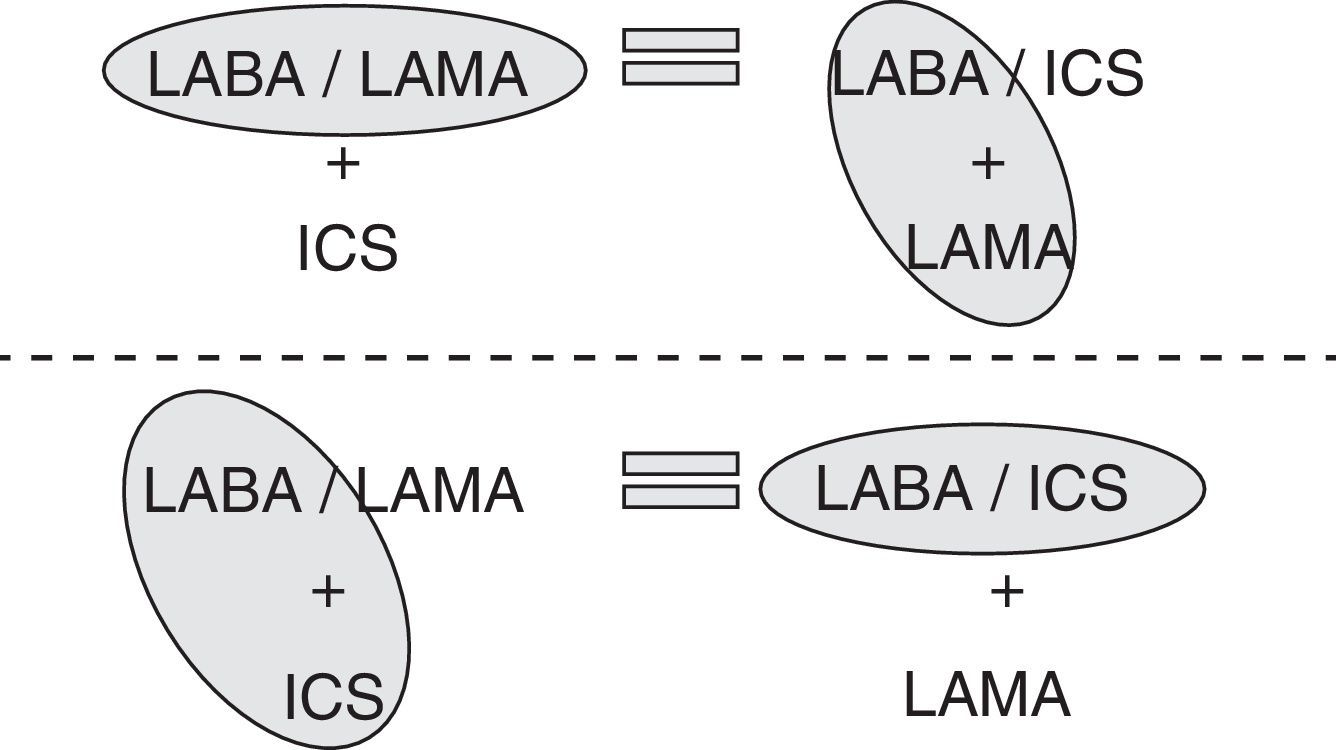
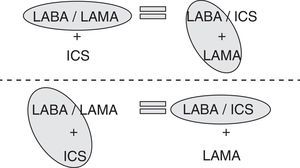
Por tanto, si dar 2 broncodilatadores en dispositivos distintos es igual que darlos por separado y administrar un ICS/LABA en un solo dispositivo es igual que en dispositivos distintos (fig. 1), consecuentemente, ambas triples terapias, ICS/LABA+LAMA y LABA/LAMA+ICS, deben ser iguales en eficacia. Esto significa que, estrictamente hablando en términos de eficacia clínica, debería ser igual dar una u otra triple terapia broncodilatadora en los pacientes con EPOC.
Sin embargo, en este punto es importante recordar que en el asma bronquial la combinación ICS/LABA ha contribuido notablemente a mejorar el control de los pacientes8. En una enfermedad inflamatoria como el asma, en la que el tratamiento esencial es el ICS, la combinación ICS/LABA mejoró su control al administrar conjuntamente el broncodilatador con el ICS. Sin embargo, la situación en la EPOC es distinta. La EPOC es una enfermedad obstructiva que se trata con broncodilatadores. En concreto, el papel del ICS en pacientes con LABA/LAMA está en debate actualmente9. Por tanto, en la EPOC, debemos garantizar la correcta administración de los broncodilatadores, con un papel del ICS más controvertido10. Por este motivo, a falta de ensayos clínicos, en la EPOC parece más razonable, como concepto general, usar la combinación LABA/LAMA+ICS, mientras que en el asma tiene más sentido usar la combinación ICS/LABA+LAMA.
El inconveniente inicial es que, si se utilizan terapias broncodilatadoras dobles de una administración al día, actualmente no existen ICS aprobados para la EPOC con una administración una vez al día no combinados con un LABA, con lo que habría que combinarlo con ICS de administración cada 12h. Probablemente, este escenario cambie en el futuro cuando esté disponible la triple terapia en un solo dispositivo de inhalación11, ya que en la práctica clínica los tratamientos combinados mejoran la adherencia, con beneficios clínicos y económicos12.
En resumen, a pesar de no tener ensayos clínicos aleatorizados que comparen ambas triples terapias, los resultados de estudios previos permiten intuir que ambas formas de triple terapia deben tener una eficacia similar en la EPOC, con el matiz de que, en la EPOC, parece más razonable asegurar la doble terapia broncodilatadora en un solo dispositivo de inhalación y añadir el ICS por separado, con el que poder evaluar su indicación y dosis.