La introducción de la ventilación no invasiva (VNI) durante las exacerbaciones agudas hipercápnicas de la enfermedad pulmonar obstructiva crónica (EPOC) en plantas de hospitalización general ha demostrado ser eficaz, pero hay escasos datos sobre el pronóstico de estos pacientes. El objetivo de este estudio fue investigar la evolución intrahospitalaria y a largo plazo de pacientes con exacerbaciones de la EPOC que requirieron terapia VNI durante su ingreso en plantas de hospitalización general.
MétodosEn este estudio de cohortes retrospectivo y unicéntrico se incluyó a pacientes con exacerbaciones hipercápnicas de la EPOC ingresados en planta entre los años 2011 y 2013. Se recabaron datos clínicos, analíticos y de supervivencia tras una mediana de 27 meses y se analizaron los factores predictivos de la mortalidad durante el ingreso y a largo plazo.
ResultadosSe registraron datos de un total de 574pacientes (357varones, edad media 68±11 años). Durante el periodo de hospitalización fallecieron 24pacientes (4,1%). Se observó que la mortalidad durante la hospitalización era mayor en los pacientes que presentaban concentraciones de hematocrito y albúmina más bajas y recuentos leucocitarios más altos en el momento del ingreso, y en aquellos con pH bajo y PaCO2 alta 24h más tarde. La mediana de tiempo de supervivencia de esta cohorte fue de 27meses. Las tasas de mortalidad a los 3 y 6meses y a un año fueron del 14,5, 19,5 y 30%, respectivamente. En el análisis univariante, se observó que la menor supervivencia a largo plazo estaba relacionada con la edad avanzada, un índice de Charlson alto y concentraciones de hematocrito y albúmina bajas en el momento del ingreso, y un pH bajo al cabo de 24h. En el análisis multivariante, los factores de predicción de la mortalidad más sólidos fueron la edad avanzada y las bajas concentraciones de albúmina.
ConclusiónTras una exacerbación de la EPOC que haya requerido VNI, la esperanza de vida es corta. El hemograma inicial y los resultados de la gasometría arterial del segundo día pueden pronosticar la mortalidad durante la hospitalización. Los indicadores más sólidos de mala evolución a largo plazo son la edad avanzada y las bajas concentraciones de albúmina. Es posible que estos pacientes requieran un seguimiento más estrecho.
Noninvasive ventilation (NIV) during hospitalization for acute hypercapnic exacerbations of chronic obstructive pulmonary disease (COPD) has been shown to be effective, but data on the prognosis of such patients is limited. The aim of this study was to investigate in-hospital and long-term outcome in patients with COPD exacerbations requiring NIV treatment during hospitalization.
MethodsBetween 2011 and 2013, hospitalized subjects with hypercapnic COPD exacerbations were included in this retrospective single-center cohort study. Subjects’ clinical and laboratory data and survival status after a median of 27 months were recorded. The predictive factors of in-hospital and long-term mortality were analyzed.
ResultsA total of 574 patients (357 men, mean age 68±11 years) were recorded. During hospitalization, 24 (4.1%) patients died. In-hospital mortality was negatively affected by lower baseline values of hematocrit, albumin, and pH, and by higher baseline leucocytes and higher 24h PaCO2. Median survival of the cohort was 27 months. Mortality at 3 and 6 months, and 1 year were 14.5%, 19.5%, and 30%, respectively. In the univariate analysis, reduction in long-term survival was found to be related to older age, higher Charlson score, lower baseline levels of hematocrit and albumin, and lower pH level after 24h. In the multivariate analysis, older age and lower albumin were identified as the strongest predictors of mortality.
ConclusionLife expectancy after a COPD exacerbation requiring NIV treatment is short. Baseline blood counts and day 2 arterial blood gases levels may predict in-hospital mortality. The strongest indicators of poorer long-term outcome were advanced age and lower albumin. Such patients may need closer follow-up.
La enfermedad pulmonar obstructiva crónica (EPOC) es la cuarta causa de mortalidad en todo el mundo y se prevé que en el año 2020 sea la tercera1,2. Las exacerbaciones agudas de la EPOC empeoran la calidad de vida y aumentan las hospitalizaciones y la mortalidad3. En el momento de la hospitalización, una quinta parte de los pacientes con exacerbaciones presentan insuficiencia respiratoria aguda hipercápnica (IRAH)4. La ventilación no invasiva (VNI) ha demostrado disminuir las complicaciones, acortar la estancia hospitalaria y reducir la mortalidad de los pacientes con IRAH, por lo que se ha sugerido que, en los pacientes adecuados, podría constituir el tratamiento de primera línea5-7. A pesar de que todavía no se ha alcanzado un consenso respecto a la seguridad de la VNI en salas de hospitalización general (SHG) y no se ha acordado qué tipo de unidades son las apropiadas para tratar a estos pacientes, la introducción de la VNI en salas de neumología y de hospitalización general ha probado ser segura y eficaz8-11.
Muchos estudios han analizado la evolución de las exacerbaciones de la EPOC y los factores de predicción de la supervivencia12-17, pero solo algunos han abordado la evolución de la IRAH, que habitualmente se da en unidades de cuidados intensivos (UCI)18-21. El empleo de la VNI se ha ido generalizando y el personal con experiencia en este tipo de terapia ha aumentado progresivamente8. Solo algunos estudios han investigado el pronóstico de este tipo de pacientes seguidos específicamente fuera de las UCI10,22,23, y este parece ser malo, con una tasa de mortalidad a 5años del 70%22,23.
En el presente estudio analizamos pacientes con EPOC e IRAH ingresados en plantas de hospitalización general. El objetivo del estudio fue determinar los factores predictivos de la mortalidad hospitalaria y de la supervivencia a largo plazo, así como conocer la evolución a largo plazo de estos pacientes.
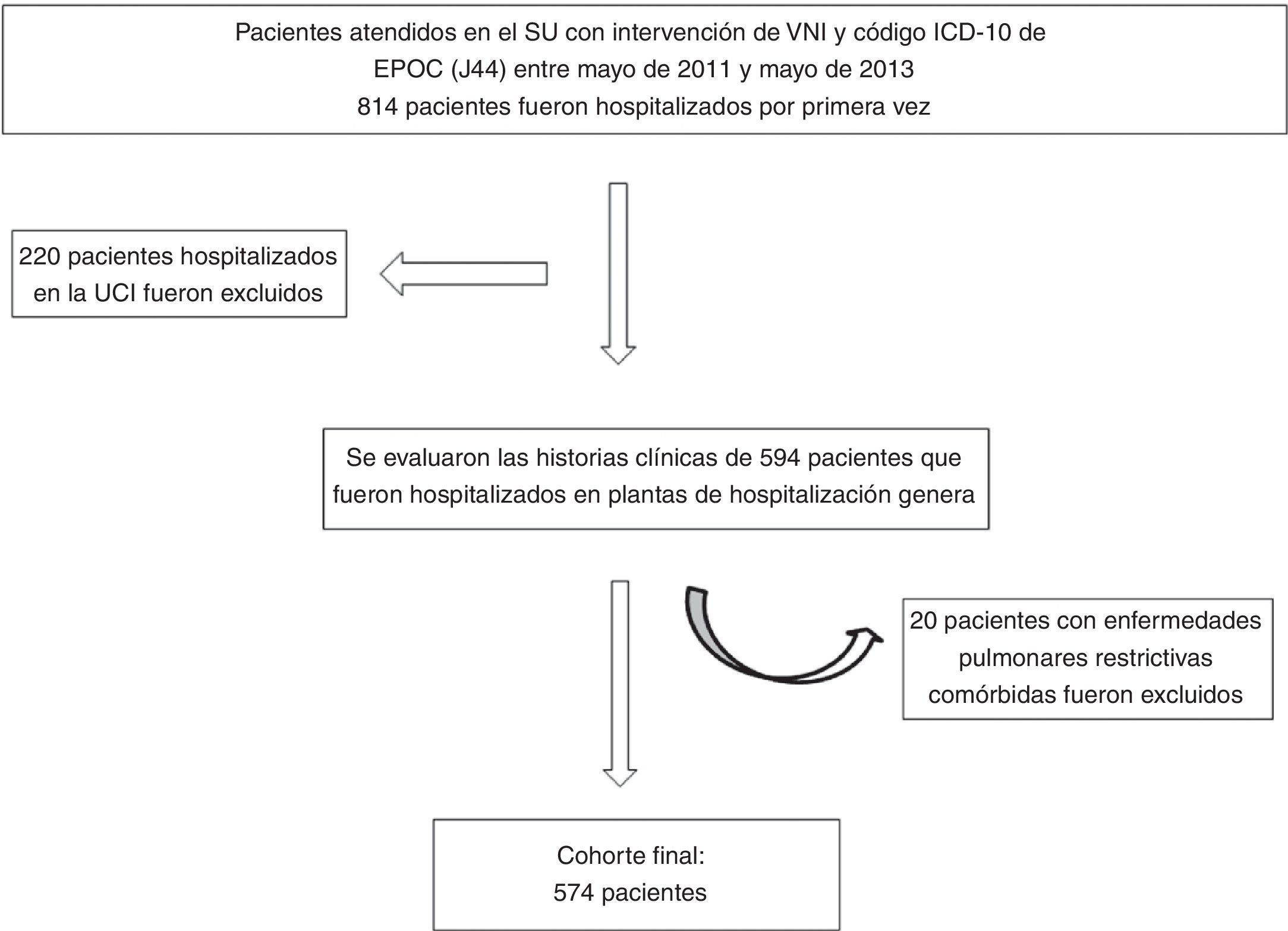
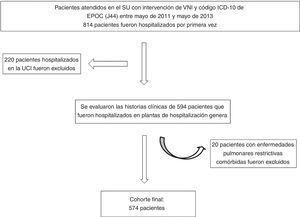
MétodosSe trata de un estudio de cohortes, observacional, retrospectivo y unicéntrico. Entre mayo de 2011 y mayo de 2013, se registraron todas las exacerbaciones de la EPOC que precisaron terapia VNI en el servicio de urgencias (SU). A partir de la base de datos electrónica del hospital, se seleccionó a los pacientes con el código de intervención de VNI en el SU. De estos pacientes, solo se seleccionó a aquellos en los que constara el código ICD-10 de EPOC (J44) y se excluyó a los pacientes con códigos ICD-10 de neumonía (J15), enfermedad pulmonar intersticial (J84) o enfermedad pulmonar restrictiva (M41), así como a los que fueron transferidos directamente a la unidad de cuidados intensivos (UCI). En cuanto a los pacientes que durante el período de estudio fueron ingresados en más de una ocasión, solo se recabaron datos de la primera hospitalización (fig. 1). El diagnóstico de EPOC de todos los pacientes había sido establecido por un neumólogo. Presentaban un volumen espiratorio forzado en 1s (FEV1) del 70% o menos del valor predicho y un cociente FEV1/capacidad vital forzada (FVC) inferior o igual al 70% en la espirometría24. Los resultados de la espirometría no constaban en las historias clínicas de los pacientes.
Diagrama de flujo de la inclusión de pacientes.
Pacientes atendidos en el SU con intervención de VNI y código ICD-10 de EPOC (J44) entre mayo de 2011 y mayo de 2013; 814 pacientes fueron hospitalizados por primera vez; 220 pacientes hospitalizados en la UCI fueron excluidos. Se evaluaron las historias clínicas de 594 pacientes que fueron hospitalizados en plantas de hospitalización general; 20 pacientes con enfermedades pulmonares restrictivas comórbidas fueron excluidos. Cohorte final: 574 pacientes.
SU: servicio de urgencias; UCI: unidad de cuidados intensivos; VNI: ventilación no invasiva.
El estudio se llevó a cabo en un hospital de formación e investigación, que es el mayor centro de referencia de patología torácica (628 camas) y que cuenta con la mayor UCI respiratoria (34 camas) del país. El SU del centro ofrece atención neumológica (un especialista y 2 residentes de neumología) las 24h del día. El número de pacientes atendidos por el SU varía según el mes, con un promedio de 100 a 250 pacientes diarios. Al iniciarse el estudio, la experiencia de administración de VNI del centro era de unos 10años. El equipo de patología respiratoria de la UCI impartía sesiones prácticas teóricas y prácticas regulares de introducción de la VNI en las que participaban todos los neumólogos, residentes de neumología y personal de enfermería del SU y de las salas de hospitalización.
En el SU, la decisión de prescribir VNI la toman los especialistas en enfermedades respiratorias, dependiendo del estado clínico y la gasometría iniciales del paciente y de acuerdo a criterios de gravedad de la disnea, taquipnea, utilización de la musculatura accesoria, respiración paradójica abdominal, pH inferior a 7,35, y presión parcial de dióxido de carbono arterial (PaCO2) mayor de 45mmHg en la gasometría arterial25 (GA). Si se determina que un paciente precisa VNI, esta se inicia con suplementación de oxígeno y tratamiento con corticoesteroides y broncodilatadores. La respuesta aguda al tratamiento se evalúa a lo largo de las 2 primeras horas. Si los parámetros clínicos y la GA mejoran, el paciente es transferido a una planta de hospitalización general, mientras que si el estado clínico empeora o la mejoría no es la adecuada, el paciente es transferido a la UCI. Neumólogos e intensivistas toman conjuntamente la decisión de ingreso en la UCI.
En planta, además de la terapia de VNI, todos los pacientes reciben broncodilatadores nebulizados, corticoesteroides i.v. (a dosis de 0,5mg/kg), antibióticos parenterales (muy a menudo β-lactámicos/inhibidores de la β-lactamasa) y oxígeno suplementario. Se evalúan los resultados de la GA y, según el estado clínico y los resultados analíticos del paciente, se decide si es necesario o no continuar la VNI. El sistema de VNI empleado en el SU y en las salas de hospitalización es el BiPAP S/T-D Ventilatory Support System (Respironics, Inc. Murrysville, PA, EE.UU.).
Recogida de datosSe recabaron datos demográficos y clínicos de los pacientes. A partir de las historias clínicas se obtuvieron las patologías comórbidas de cada paciente y se calculó el índice de comorbilidades de Charlson26. También se registró si el paciente estaba recibiendo o no oxigenoterapia o VNI crónicas domiciliarias.
Los datos analíticos incluyeron el hemograma completo, la bioquímica y la GA en el momento del ingreso, y las gasometrías arteriales obtenidas a las 24, 48h y antes del alta hospitalaria.
La supervivencia de los pacientes se evaluó a partir del registro oficial de defunciones y el número del documento nacional de identidad de los pacientes. El seguimiento de la supervivencia finalizó el 10 de junio de 2015. Todos los pacientes fueron elegibles para el análisis de supervivencia. La tasa de supervivencia de los pacientes durante la hospitalización y a largo plazo se evaluó desde la primera visita del paciente al SU. El estudio fue aprobado por el comité de ética de la institución y se llevó a cabo de acuerdo con los principios éticos de la Declaración de Helsinki.
Análisis estadísticoLos datos cuantitativos se expresan con la media±desviación estándar (DE) y los datos cualitativos se expresan mediante frecuencias. Para evaluar la mortalidad durante la hospitalización se usó la prueba t de Student y la prueba de χ2. Se calculó la mortalidad por todas las causas durante la hospitalización y a largo plazo. Las curvas de supervivencia se obtuvieron por el método de Kaplan-Meier. Para obtener los posibles factores de predicción de la mortalidad se utilizó un modelo de riesgos proporcionales de Cox. A continuación, basándose en el modelo proporcional de Cox, las variables independientes asociadas a la mortalidad respiratoria con un valor de p<0,05 en el análisis univariante se incorporaron al análisis multivariante.
Todos los análisis estadísticos se efectuaron con un programa estadístico informatizado (SPSS para Windows, versión 16.0; SPSS Inc.; Chicago, IL, EE.UU.). Se consideraron significativos los valores de p<0,05.
ResultadosFueron elegibles para el estudio 574 pacientes. De estos, 357 (62,4%) eran varones, y la media de edad de la muestra fue de 68±11años (rango: 36-98años). Un 6% no había fumado nunca y no refirió exposición a combustión de biomasa, mientras que un 15% refirió exposición a esta. Un 27% de los pacientes no utilizaba oxigenoterapia ni VNI domiciliarias y un 23% recibía ambos tratamientos en aquel momento. La puntuación media del índice de comorbilidades de Charlson fue de 2,2. Se registraron neoplasias malignas de cualquier tipo en 31 (5,4%) pacientes.
Los valores medios de los parámetros de la gasometría inicial fueron los siguientes: pH: 7,306±0,04, PaCO2: 66,5±10,5mmHg y presión parcial de oxígeno arterial (PaO2): 62,4±31,6mmHg y bicarbonato (HCO3): 27,8±5,0mmHg. La decisión de en qué unidad se trataría al paciente se tomó en base a la evaluación de los resultados de la GA en las 2h siguientes a la introducción de la VNI. Ningún paciente fue hospitalizado en planta si estaba indicado ingresarlo en la UCI. Los valores medios de los parámetros de la GA considerados suficientes para decidir ingresar a los pacientes en planta fueron los siguientes: pH: 7,358±0,04 y PaCO2: 57,6±10,2mmHg. Los valores medios de presión inspiratoria y espiratoria positiva en el SU fueron de 20,5±2,0 y 5,1±0,4cmH2O, respectivamente, mientras que en planta, estos valores medios fueron de 21,1±2,3 y 5,3±0,5cmH2O, respectivamente.
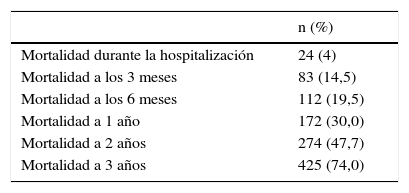
La media de la estancia hospitalaria en planta fue de 9,2±5,2días. Durante el ingreso, 25 pacientes (4%) solicitaron el alta voluntaria, 5 (1%) fueron transferidos a otras unidades por indicaciones distintas a la EPOC (4 pacientes con insuficiencia renal aguda y un paciente con hemorragia digestiva). Cuarenta y tres pacientes (7,5%) fueron transferidos a la UCI y 24 (4,1%) fallecieron durante la hospitalización, 5 de ellos en la UCI. Los 477 pacientes restantes recibieron el alta hospitalaria. A un 7% (n=42) del total se les prescribió VNI crónica en el momento del alta.
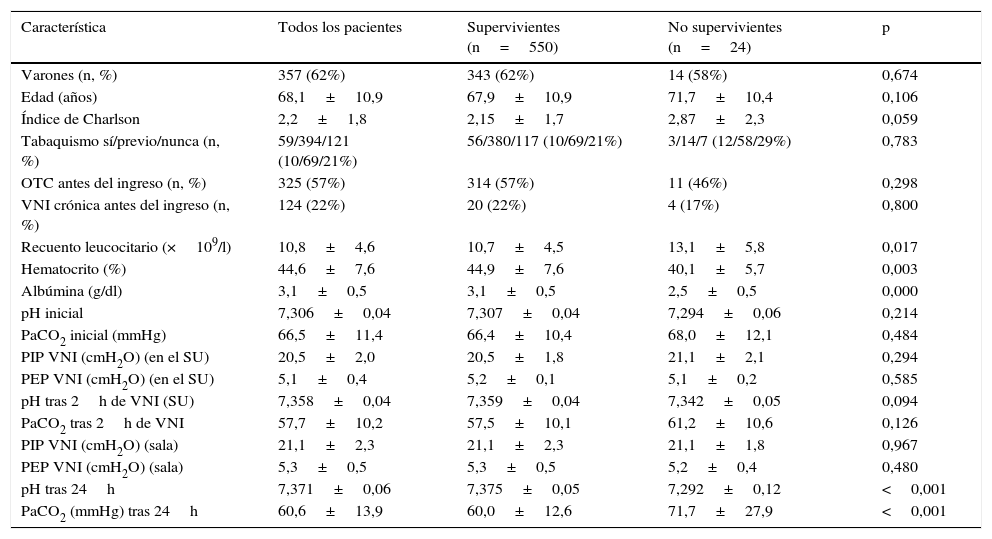
El promedio de tiempo hasta el fallecimiento durante el ingreso fue de 8,5±6días (1-22, mediana 5,5). La comparación del grupo de pacientes que fallecieron durante la hospitalización y el de los que recibieron el alta mostró que los siguientes parámetros: hematocrito más bajo (p=0,003), recuento leucocitario más alto (p=0,017), concentración de albúmina más baja (p=0,001), pH más bajo y mayor PaCO2 tras 24h de tratamiento (p=0,001) estaban relacionados con la mortalidad intrahospitalaria. No se observaron diferencias significativas entre supervivientes y no supervivientes con relación a la edad, el sexo, la puntuación de Charlson y el tabaquismo. Los resultados de la GA inicial y la necesidad de oxigenoterapia o VNI domiciliarias no afectaron a la mortalidad intrahospitalaria (tabla 1).
Asociación entre los factores de predicción y la mortalidad hospitalaria
| Característica | Todos los pacientes | Supervivientes (n=550) | No supervivientes (n=24) | p |
|---|---|---|---|---|
| Varones (n, %) | 357 (62%) | 343 (62%) | 14 (58%) | 0,674 |
| Edad (años) | 68,1±10,9 | 67,9±10,9 | 71,7±10,4 | 0,106 |
| Índice de Charlson | 2,2±1,8 | 2,15±1,7 | 2,87±2,3 | 0,059 |
| Tabaquismo sí/previo/nunca (n, %) | 59/394/121 (10/69/21%) | 56/380/117 (10/69/21%) | 3/14/7 (12/58/29%) | 0,783 |
| OTC antes del ingreso (n, %) | 325 (57%) | 314 (57%) | 11 (46%) | 0,298 |
| VNI crónica antes del ingreso (n, %) | 124 (22%) | 20 (22%) | 4 (17%) | 0,800 |
| Recuento leucocitario (×109/l) | 10,8±4,6 | 10,7±4,5 | 13,1±5,8 | 0,017 |
| Hematocrito (%) | 44,6±7,6 | 44,9±7,6 | 40,1±5,7 | 0,003 |
| Albúmina (g/dl) | 3,1±0,5 | 3,1±0,5 | 2,5±0,5 | 0,000 |
| pH inicial | 7,306±0,04 | 7,307±0,04 | 7,294±0,06 | 0,214 |
| PaCO2 inicial (mmHg) | 66,5±11,4 | 66,4±10,4 | 68,0±12,1 | 0,484 |
| PIP VNI (cmH2O) (en el SU) | 20,5±2,0 | 20,5±1,8 | 21,1±2,1 | 0,294 |
| PEP VNI (cmH2O) (en el SU) | 5,1±0,4 | 5,2±0,1 | 5,1±0,2 | 0,585 |
| pH tras 2h de VNI (SU) | 7,358±0,04 | 7,359±0,04 | 7,342±0,05 | 0,094 |
| PaCO2 tras 2h de VNI | 57,7±10,2 | 57,5±10,1 | 61,2±10,6 | 0,126 |
| PIP VNI (cmH2O) (sala) | 21,1±2,3 | 21,1±2,3 | 21,1±1,8 | 0,967 |
| PEP VNI (cmH2O) (sala) | 5,3±0,5 | 5,3±0,5 | 5,2±0,4 | 0,480 |
| pH tras 24h | 7,371±0,06 | 7,375±0,05 | 7,292±0,12 | <0,001 |
| PaCO2 (mmHg) tras 24h | 60,6±13,9 | 60,0±12,6 | 71,7±27,9 | <0,001 |
OTC: oxigenoterapia crónica; PaCO2: presión parcial arterial de dióxido de carbono; PEP: presión espiratoria positiva en la vía aérea; PIP: presión inspiratoria positiva en la vía aérea; SU: servicio de urgencias; VNI: ventilación no invasiva.
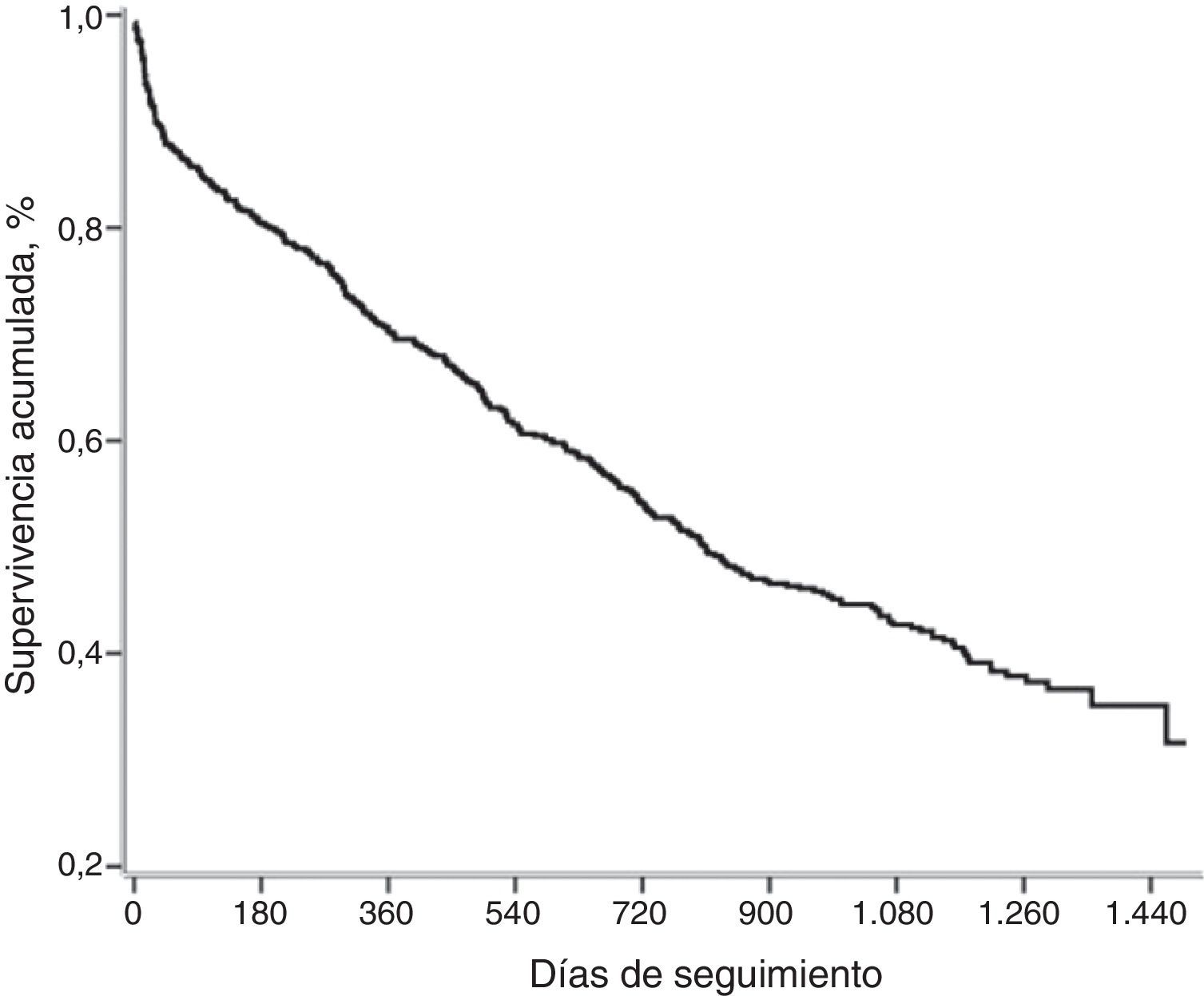
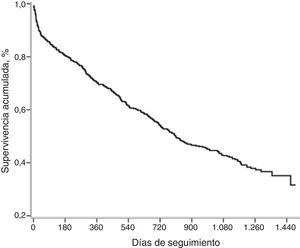
La mediana de tiempo de seguimiento de la cohorte después de la primera hospitalización fue de 27meses (rango: 0-49meses). Las medianas de tiempo de seguimiento de los pacientes que sobrevivieron y de los que fallecieron fueron de 38 y 12meses, respectivamente. Del total, fallecieron 337 (58,7%) y la mediana de tiempo de supervivencia fue de 27meses (810días) (fig. 2). La tasa de mortalidad a los 3 y 6meses y a un año fue del 14,5, 19,5 y 30%, respectivamente (tabla 2).
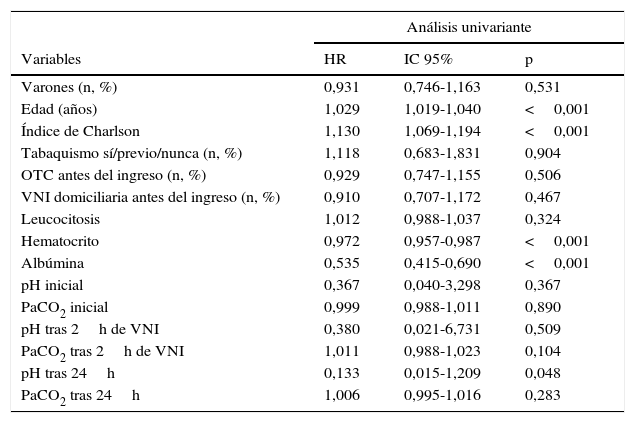
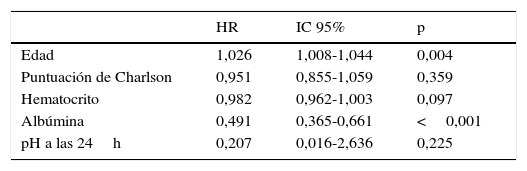
En el análisis univariante se observó que la mortalidad a largo plazo estaba relacionada con mayor edad, mayor puntuación del índice de Charlson y menor hematocrito, albúmina y pH al final del primer día (tabla 3). El análisis multivariante de la supervivencia incluyó los factores que eran significativos en el análisis univariante, observándose que los factores más sólidos para predecir la mortalidad eran mayor edad y menores concentraciones de albúmina (tabla 4).
Resultados de los parámetros del análisis univariante (Cox) predictivos de la mortalidad por todas las causas a largo plazo
| Análisis univariante | |||
|---|---|---|---|
| Variables | HR | IC 95% | p |
| Varones (n, %) | 0,931 | 0,746-1,163 | 0,531 |
| Edad (años) | 1,029 | 1,019-1,040 | <0,001 |
| Índice de Charlson | 1,130 | 1,069-1,194 | <0,001 |
| Tabaquismo sí/previo/nunca (n, %) | 1,118 | 0,683-1,831 | 0,904 |
| OTC antes del ingreso (n, %) | 0,929 | 0,747-1,155 | 0,506 |
| VNI domiciliaria antes del ingreso (n, %) | 0,910 | 0,707-1,172 | 0,467 |
| Leucocitosis | 1,012 | 0,988-1,037 | 0,324 |
| Hematocrito | 0,972 | 0,957-0,987 | <0,001 |
| Albúmina | 0,535 | 0,415-0,690 | <0,001 |
| pH inicial | 0,367 | 0,040-3,298 | 0,367 |
| PaCO2 inicial | 0,999 | 0,988-1,011 | 0,890 |
| pH tras 2h de VNI | 0,380 | 0,021-6,731 | 0,509 |
| PaCO2 tras 2h de VNI | 1,011 | 0,988-1,023 | 0,104 |
| pH tras 24h | 0,133 | 0,015-1,209 | 0,048 |
| PaCO2 tras 24h | 1,006 | 0,995-1,016 | 0,283 |
HR: cociente de riesgos instantáneos; IC: intervalo de confianza; OTC: oxigenoterapia crónica; PaCO2: presión parcial arterial de dióxido de carbono; VNI: ventilación no invasiva.
Análisis multivariante de la mortalidad por todas las causas (análisis de regresión de Cox)
| HR | IC 95% | p | |
|---|---|---|---|
| Edad | 1,026 | 1,008-1,044 | 0,004 |
| Puntuación de Charlson | 0,951 | 0,855-1,059 | 0,359 |
| Hematocrito | 0,982 | 0,962-1,003 | 0,097 |
| Albúmina | 0,491 | 0,365-0,661 | <0,001 |
| pH a las 24h | 0,207 | 0,016-2,636 | 0,225 |
HR: cociente de riesgos instantáneos; IC: intervalo de confianza.
El presente estudio mostró que la mediana de supervivencia tras una exacerbación de este tipo es corta, de 27meses. No nos consta que existan series más amplias en las que se haya evaluado la mortalidad a largo plazo de pacientes con EPOC e IRAH que hayan recibido VNI en planta. Los factores de predicción de la mortalidad hospitalaria fueron: mayor recuento leucocitario y menor hematocrito y concentración de albúmina sérica en el momento de la hospitalización, así como el pH bajo y la PaCO2 alta tras 24h de terapia. Cabe destacar que se ha observado que los valores de los parámetros de la GA del final del primer día de terapia predicen la mortalidad hospitalaria, a pesar de los valores observados en el momento del ingreso y tras 2h de terapia. Respecto a la mortalidad a largo plazo, la edad más avanzada y concentraciones más bajas de albúmina al inicio fueron los parámetros más relevantes. Los resultados de este estudio podrían ayudar al clínico a valorar el posible desenlace clínico de las exacerbaciones de la EPOC.
La mortalidad intrahospitalaria por exacerbación de la EPOC varía ampliamente dependiendo de la población de pacientes y el tipo de unidad en la que son hospitalizados. Se ha publicado que la mortalidad durante un ingreso por exacerbación de la EPOC se sitúa entre un 2,5 y un 8,3%12,14,15,17. En pacientes con PaCO2 de 50mmHg o mayor, este porcentaje aumenta hasta el 11%27. En pacientes con IRAH que reciben ventilación mecánica en UCI, la tasa de mortalidad es de hasta un 53%, mientras que cuando no reciben ventilación invasiva y es suficiente una terapia VNI, este porcentaje disminuye hasta un 8%21. Además del tipo de ventilación empleada, el tipo de hospitalización del paciente es un aspecto importante en la IRAH. Dave et al. compararon pacientes con EPOC e IRAH tratados en UCI y en planta de hospitalización general, y observaron que la mortalidad durante la hospitalización es significativamente más baja entre los pacientes tratados en planta, en comparación con los pacientes que requieren ingreso en UCI10. La mortalidad durante la hospitalización de los pacientes que reciben VNI ha ido disminuyendo con el paso del tiempo. Antes del año 2000, era superior al 10%, mientras que en el año 2008 este porcentaje había disminuido hasta el 5%8. En el presente estudio, la mortalidad durante el ingreso fue de un 4%, algo más baja que la notificada por otros autores. Este resultado podría ser debido a que nuestro hospital es un centro de referencia y a que los pacientes atendidos son más homogéneos. En segundo lugar, todo el personal de enfermería y médico de nuestro centro ha recibido formación sobre VNI. Algunas publicaciones han indicado que la prolongación de la estancia hospitalaria, una PaO2 baja y una PaCO2 alta en el momento del ingreso, y un cociente FEV1/FVC bajo influyen de manera significativa en la mortalidad durante la hospitalización por exacerbación de la EPOC12. Otro estudio indicó que los factores predictivos eran la edad avanzada, el sexo masculino, una renta alta, las fuentes de hospitalización no rutinarias y el número de patologías comórbidas15. En el presente estudio, observamos que un recuento leucocitario elevado y hematocrito bajo y baja concentración de albúmina sérica en el momento de la hospitalización, así como un pH bajo y una PaCO2 alta 24h más tarde eran importantes factores de predicción de la mortalidad intrahospitalaria. De manera similar, algunas publicaciones ya habían notificado que la leucocitosis, la anemia y la hipoalbuminemia eran índices de predicción de esta mortalidad28,29. También se ha observado que la hipoalbuminemia puede predecir la mortalidad durante la hospitalización Los parámetros de la GA 24h después de 24h de ingreso se correlacionaron con la mortalidad durante la hospitalización.
La supervivencia a largo plazo de los pacientes con exacerbación de la EPOC también difiere según la unidad en la que ingresa el paciente y la necesidad de VNI. Gunen et al. comunicaron una tasa de mortalidad del 33% un año después de una exacerbación de la EPOC12. En pacientes con una exacerbación de la EPOC, Groenwegen et al. observaron tasas de mortalidad a 6meses y a un año del 18 y el 23%, respectivamente. Estos autores también observaron que la tasa de mortalidad aumentaba de manera significativa en los pacientes que precisaban ingreso en UCI (durante el año siguiente a la hospitalización falleció el 21% de los pacientes que no precisaron atención en la UCI y el 35% de los pacientes que sí lo hicieron)14. De manera similar, Titlesad et al. analizaron la supervivencia a largo plazo de pacientes atendidos en SU que habían sido transferidos a planta y habían recibido VNI por primera vez, y observaron que la tasa de mortalidad a 5años era del 76,3%22. Connors et al. estudiaron una cohorte de pacientes con exacerbación de la EPOC y PaCO2 superior a 50mmHg. Las tasas de mortalidad a 6meses, un año y 2años de estos pacientes fueron del 33, 43 y 49%, respectivamente27. Chung et al. investigaron la evolución de exacerbaciones de la EPOC que requirieron VNI, y comunicaron tasas de mortalidad a uno, 2 y 5años del 28, 48 y 24%, respectivamente, con una media de supervivencia global de 25meses23. En los pacientes con EPOC y exacerbación aguda que reciben VNI, se ha notificado una tasa de mortalidad del 39% y una mediana de supervivencia de 16,8meses30. La mediana de supervivencia de los pacientes de nuestro estudio fue de 27meses y las tasas de mortalidad a 6meses, un año y 2años fue del 19,5, 30 y 47,7%, respectivamente.
En nuestro análisis univariante, observamos una relación entre la supervivencia a largo plazo y la edad, el índice de Charlson, el hematocrito y la concentración de albúmina en el momento del ingreso y el pH tras 24h de hospitalización. El análisis multivariante mostró que la edad y la concentración de albúmina eran los factores de predicción de la mortalidad más sólidos. Gunen et al. observaron que la duración de la enfermedad, la concentración de albúmina, la PaO2 y el índice de masa corporal (IMC) guardaban una relación significativa con la mortalidad. Por otro lado, la PaCO2, el índice de comorbilidades, la duración de la estancia hospitalaria, el tabaquismo y la cantidad fumada en años-paquete no mostraron una correlación significativa con esta12. El uso crónico de corticoesteroides orales, una PaCO2 alta, la edad avanzada y la VNI previa se relacionaron con una menor supervivencia tras una exacerbación de la EPOC que hubiera requerido hospitalización14,31. En el estudio de Titlesad et al., la edad avanzada y el hecho de no intubar al paciente fueron factores de predicción de la supervivencia a largo plazo, mientras que el sexo, el pH al inicio, la PaCO2 y las comorbilidades no tuvieron relación significativa22. Connors et al. comunicaron que los factores que determinaban una menor supervivencia eran el IMC, la edad, el estado funcional anterior, el cociente PaO2/FiO2, la insuficiencia cardíaca congestiva, la concentración de albúmina sérica y el cor pulmonale27. En el estudio de Chung et al., los factores que indicaron predecir la mortalidad a largo plazo fueron la edad avanzada, un IMC bajo y el uso de oxigenoterapia crónica (OTC). La estancia hospitalaria, el sexo y las concentraciones de gases arteriales registradas en el momento de la presentación, en la segunda hora y en la fecha del alta hospitalaria no se correlacionaron con la esperanza de vida23.
Debido a que el FEV1 disminuye con el paso del tiempo, es de esperar que la mortalidad sea mayor a edades avanzadas32. En línea con lo publicado en la literatura, constatamos que la edad avanzada es un factor independiente de predicción de la mortalidad16,22,32. A pesar de que se ha comunicado que el sexo masculino es un factor de predicción de la mortalidad durante la hospitalización15, la supervivencia a largo plazo no parece estar correlacionada con el sexo12,23. En nuestro estudio, la mortalidad durante la hospitalización y la mortalidad a largo plazo no guardaron relación con él.
En pacientes con EPOC estable que reciben OTC, el índice de Charlson ha mostrado una buena relación con la mortalidad por todas las causas33. Sin embargo, en pacientes que han sufrido una exacerbación de la EPOC, la correlación entre el índice de Charlson y la mortalidad durante la hospitalización o a largo plazo no parece ser significativa15,34. Chung et al. investigaron dicha relación en función del número de comorbilidades que presentaban los pacientes y no hallaron ninguna23. En nuestro estudio, tampoco observamos ninguna relación entre la mortalidad durante la hospitalización y el índice de Charlson. En consonancia con otros trabajos publicados, no pudimos constatar que el índice de Charlson fuera un factor independiente.
Algunas publicaciones afirman que a menudo ni el hábito tabáquico ni la cantidad fumada en años-paquete son significativos con relación a la mortalidad a largo plazo; nuestro estudio confirmó esta tendencia12,34. No se ha demostrado que la OTC esté relacionada con la mortalidad durante la hospitalización o a largo plazo16,23. En línea con la literatura, la mortalidad no aumentó de manera significativa en los pacientes que recibían OTC en nuestro estudio. De igual modo, las concentraciones bajas de albúmina sérica han demostrado ser un sólido factor de predicción de peor esperanza de vida. La albúmina sérica se considera una proteína de fase aguda que a menudo se relaciona con la evolución negativa de las enfermedades crónicas12,21. Respecto a los parámetros hemáticos, al igual que pudimos observar en nuestro estudio, la anemia y la leucocitosis han demostrado aumentar la mortalidad21,28.
Se ha comunicado que los valores de la gasometría inicial están relacionados con la mortalidad durante las hospitalizaciones por exacerbación de la EPOC que se tratan en UCI12,14,21. Por otro lado, al comparar a los pacientes que recibieron o no VNI en plantas de hospitalización, no se observó una influencia de los niveles de hipercapnia sobre la mortalidad intrahospitalaria30. En una población de pacientes similar a la analizada en nuestro estudio, Chung et al. no encontraron ninguna relación significativa entre los valores de la gasometría inicial y la mortalidad. En nuestro estudio, también constatamos que los valores de la gasometría inicial no tuvieron un efecto significativo sobre la mortalidad intrahospitalaria y a largo plazo. Sin embargo, observamos que los valores bajos de pH y los valores altos de PaCO2 tras 24h de tratamiento eran predictivos de la mortalidad durante el ingreso. Aunque en el análisis univariante la mortalidad a largo plazo se correlacionó con los niveles bajos de pH tras 24h de terapia, esta correlación no fue significativa en el análisis multivariante. En nuestra opinión, los valores de la GA, en particular el pH a las 24h del inicio de la terapia, podrían orientar al médico respecto al pronóstico del paciente.
El estudio presentó algunas limitaciones. En primer lugar, se trataba de un estudio retrospectivo y unicéntrico. En segundo lugar, no fue posible registrar los datos espirométricos ni los IMC de los pacientes, puesto que no constaban en las historias clínicas. La solidez del estudio la otorga su amplio tamaño muestral, que aporta valiosa información clínica para valorar la evolución de las exacerbaciones hipercápnicas de la EPOC. Otro punto fuerte del estudio es que, tanto en el SU como en planta, trabajan únicamente especialistas en neumología y personal especializado en enfermedades respiratorias.
Para concluir, la esperanza de vida de los pacientes con EPOC es corta después de una exacerbación que haya requerido terapia VNI. Entre los factores de predicción de la mortalidad durante la hospitalización destacan el hematocrito bajo, el recuento leucocitario alto y las bajas concentraciones de albúmina, así como los resultados de la gasometría al final del primer día de terapia. Los factores que mejor predicen la mala evolución del paciente son la edad avanzada y las bajas concentraciones de albúmina. Estos pacientes precisan un seguimiento y un tratamiento más estrechos.
AutoríaFTA, HG y MCA diseñaron el estudio, FTA, MY, MA, PS y SG recabaron los datos, FTA, HG y MY analizaron los datos, FTA, MCA, SG, MY, MA y PS revisaron las historias clínicas, FTA, HG y SG redactaron el artículo, y HG, SG, MY y TS lo revisaron.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.