Analizar la supervivencia de un grupo de pacientes con afectación N2 descubierta durante o tras la realización de la cirugía de resección pulmonar reglada por carcinoma de pulmón no microcítico, y valorar las variables que influyen en dicha supervivencia.
Pacientes y métodosSe incluyó en el estudio a todos los pacientes sometidos a resección pulmonar reglada con diagnóstico de carcinoma de pulmón no microcítico entre enero de 1994 y octubre de 2004, con extensión anatómica definitiva del tumor en el estadio qpIIIA por N2 (n=74). Se excluyó a aquellos en estadio qpIIIB, con quimioterapia de inducción y aquellos en los que la cirugía se consideró incompleta.
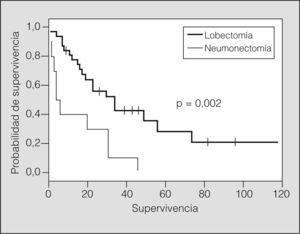
ResultadosLa media de supervivencia según el tipo de resección mostró diferencias significativas (p=0,002) entre la neumonectomía (18,1 meses; intervalo de confianza [IC] del 95%, 6,9-29,2) y la lobectomía (42,4 meses; IC del 95%, 28,7-56,1). El número de estaciones ganglionares no mostró una influencia significativa en la supervivencia. Sin embargo, cuando hubo afectación de una sola estación, las medias de supervivencia fueron diferentes entre la lobectomía (48,0 meses; IC del 95%, 31-65) y la neumonectomía (14,8 meses; IC del 95%, 4,8-24,7; p= 0,002), y no fueron distintas cuando había más de una estación N2. En el 50% de los casos (n=35) se realizó tratamiento adyuvante (quimioterapia sólo en 6 casos; radioterapia en 17, y ambas en 12). En el grupo de pacientes de lobectomía, la media de supervivencia sin adyuvancia fue de 31,6 meses (IC del 95%, 15,6-47,5) y con adyuvancia de 46,2 meses (IC del 95%, 32,2-60,1) (p=0,01), mientras que no hubo diferencias en el grupo de neumonectomía.
ConclusionesCuando existe afectación N2 de una sola estación descubierta durante la cirugía, la lobectomía ofrece una supervivencia claramente superior a la neumonectomía; además, en este grupo de pacientes el tratamiento adyuvante puede aportar mayor supervivencia.
To analyze survival in a group of patients with N2 involvement discovered during or after lung resection for non-small cell lung cancer and to evaluate the variables that affect survival.
Patients and methodsThe study included all patients with non-small cell lung cancer who underwent resection between January 1994 and October 2004 and in whom the definitive tumor classification was stage spIIIA due to N2 extension (n=74). Patients with stage spIIIB undergoing induction chemotherapy and patients for whom surgery was considered incomplete were excluded.
ResultsMean survival times were significantly different (P=.002) between resection types: pneumonectomy, 18.1 months (95% confidence interval [CI], 6.9-29.2 months), and lobectomy, 42.4 months (95% CI, 28.7-56.1 months). The number of lymph-node stations affected did not have a significant effect on survival. However, when only 1 station was involved, mean survival was different for lobectomy and pneumonectomy (48.0 months [95% CI, 31-65 months] vs 14.8 months [95% CI, 4.8-24.7 months], respectively; P=.002) but no differences were found when N2 spread involved more than a single station. Adjuvant therapy was used in 50% of cases (n=35): chemotherapy in 6 cases; radiotherapy in 17 cases; and both in 12 cases. The mean survival rate for lobectomy patients with no adjuvant therapy was 31.6 months (95% CI, 15.6-47.5 months) and 46.2 months (95% CI, 32.2-60.1 months) (P=.01) with adjuvant therapy, whereas there were no differences in the group of pneumonectomy patients.
ConclusionsPatients who undergo lobectomy clearly survive longer than those who undergo pneumonectomy when N2 lymph node involvement is found in only 1 station during surgery. Furthermore, adjuvant therapy may increase mean survival times for lobectomy patients.
El tratamiento de los pacientes con carcinoma de pulmón no microcítico (CPNM) en estadio IIIA por afectación N2 está en permanente discusión desde la publicación de los pobres resultados de la cirugía1. Algunos artículos recogen series de casos con supervivencia media a los 5 años que oscila entre el 5 y el 30%2, lo que refleja la heterogeneidad de este grupo de pacientes, así como el diferente comportamiento biológico de tumores clasificados como iguales. En una revisión realizada por André et al3 en 2000, la supervivencia a los 5 años osciló entre el 5% en pacientes con afectación N2 masiva (bulky) y el 35% en pacientes con una sola estación ganglionar y afectación microscópica. Sin embargo, recientemente han comunicado sus resultados 2 ensayos clínicos diseñados con el objetivo de analizar el papel de la cirugía en el tratamiento del N2 diagnosticado en el preoperatorio4,5, y ambos concluyen que en la actualidad la cirugía no aporta beneficio alguno frente a la quimio-radioterapia en cuanto a supervivencia global de los pacientes. No obstante, se han publicado artículos acerca de series de pacientes con resultados satisfactorios para algunos tipos específicos de N2; concretamente, se ha identificado que la afectación N2 hallada durante la cirugía de resección pulmonar es un factor pronóstico más favorable que la diagnosticada antes de la misma6-8. En este artículo pretendemos analizar la supervivencia de un grupo de pacientes con hallazgo de afectación N2 durante o tras la realización de la cirugía de resección pulmonar reglada por CPNM, así como valorar si el tipo de intervención efectuada, el número de ganglios afectados y el tratamiento adyuvante recibido por el paciente influyen en dicha supervivencia.
Pacientes y métodosDiseño del estudio y población analizadaSe ha realizado un estudio clínico epidemiológico y transversal, en el que se incluyó a todos los pacientes sometidos a resección pulmonar reglada con diagnóstico citohistológico preoperatorio de CPNM entre enero de 1994 y octubre de 2004, con extensión anatómica definitiva del tumor en los estadios qpIIIA-B por N2. Para mejorar la homogeneidad de la población se excluyó del análisis a los pacientes en estadio qpIIIB con N2, aquéllos con quimioterapia de inducción y los casos en que la cirugía se consideró incompleta.
Fuente de información y control de calidad de los datosLa información se obtuvo de una base informatizada en la que los datos se habían almacenado en tiempo real. Una vez obtenida la base de datos de esta publicación, el primer autor la sometió a depuración para buscar incongruencias. En los casos individuales en que se detectaron errores, se comparó con los datos contenidos en la historia clínica general del paciente y se corrigieron adecuadamente. Todas las variables estudiadas son completas.
Estadificación pre e intraoperatoriaEn todos los casos se realizaron broncoscopia y tomografía computarizada toracoabdominal antes de la intervención quirúrgica. Se indicó mediastinoscopia en los casos con adenopatías mediastínicas consideradas accesibles a esta exploración, mayores de 1 cm en el diámetro corto. La posible extensión tumoral ósea o intracraneal se evaluó inicialmente por la anamnesis y exploración física. En los casos con clínica o exploración indicativas se indicó gammagrafía ósea o tomografía computarizada craneal (en algunos casos, resonancia magnética). La evaluación no quirúrgica de la estadificación clínica se llevó a cabo en los servicios no quirúrgicos que remitieron a los pacientes, siguiendo un protocolo de estudio previamente consensuado. En ningún paciente de la serie se realizó tomografía por emisión de positrones. La estadificación intraoperatoria se efectuó mediante linfadenectomía, incluyendo al menos las áreas recomendadas por Asamura et al9. No se practicó en ningún caso disección ganglionar sistemática, según se define en el documento de consenso de la Sociedad Española de Neumología y Cirugía Torácica (SEPAR)10.
Variables analizadas- –
Variables independientes: cirugía efectuada (lobectomía o neumonectomía), número de estaciones ganglionares afectadas por el tumor y tratamiento adyuvante (quimio o radioterapia) recibido.
- –
Variable dependiente: la supervivencia del paciente hasta el fallecimiento por cualquier causa. Consideramos mortalidad operatoria el fallecimiento del paciente en los 30 días posteriores a la operación o en cualquier período si no se le había dado de alta. Los datos relativos al seguimiento se obtuvieron de los registros informatizados de los pacientes y, en los casos en que fue necesario, mediante llamada telefónica a los pacientes, familiares o médicos de referencia.
Se analizó la supervivencia en primer lugar incluyendo la mortalidad operatoria y, posteriormente, excluyéndola. Se utilizó el método de Kaplan-Meier y las diferencias se compararon mediante la prueba de los rangos logarítmicos. Para el análisis se empleó el programa informático SPSS versión 13.0 (SPSS Inc., Chicago, IL, EE.UU.).
ResultadosA lo largo del período de estudio se descubrió afectación N2 durante el procedimiento quirúrgico en 74 pacientes (66 varones y 8 mujeres), cuya edad media fue 63 años (rango: 34-78). En 50 (68%) se realizó una lobectomía o bilobectomía, y en 24 (32%) una neumonectomía.
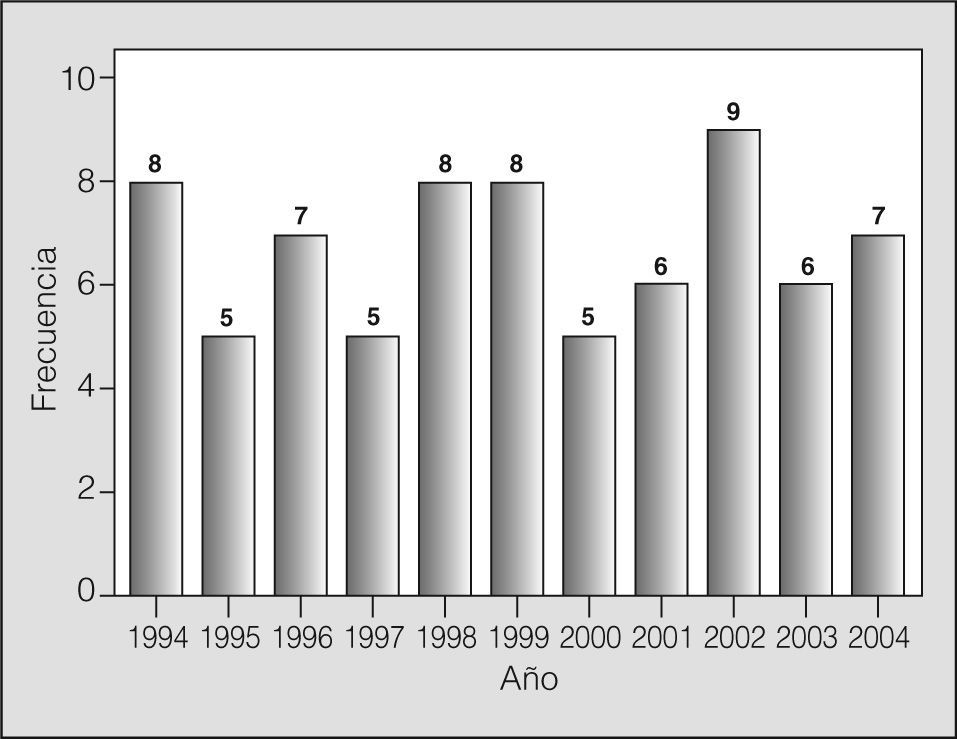
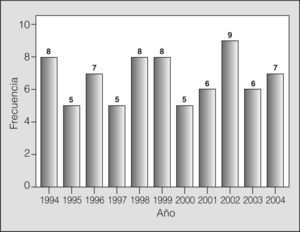
La tasa de N2 descubierta durante la toracotomía fue del 9,1% (74 casos –más 10 pacientes con estadio IIIB no incluidos en este estudio–, de 914 resecciones por CPNM practicadas durante el período de estudio). Esta tasa se distribuyó de forma homogénea a lo largo de los años, con una media de 7 casos anuales (rango: 5-9) (fig. 1). La mortalidad operatoria global de la serie fue del 5,4% (n = 4); en el caso de la neumonectomía fue del 8,3% (n = 2) y del 4% (n = 2) en lobectomía.
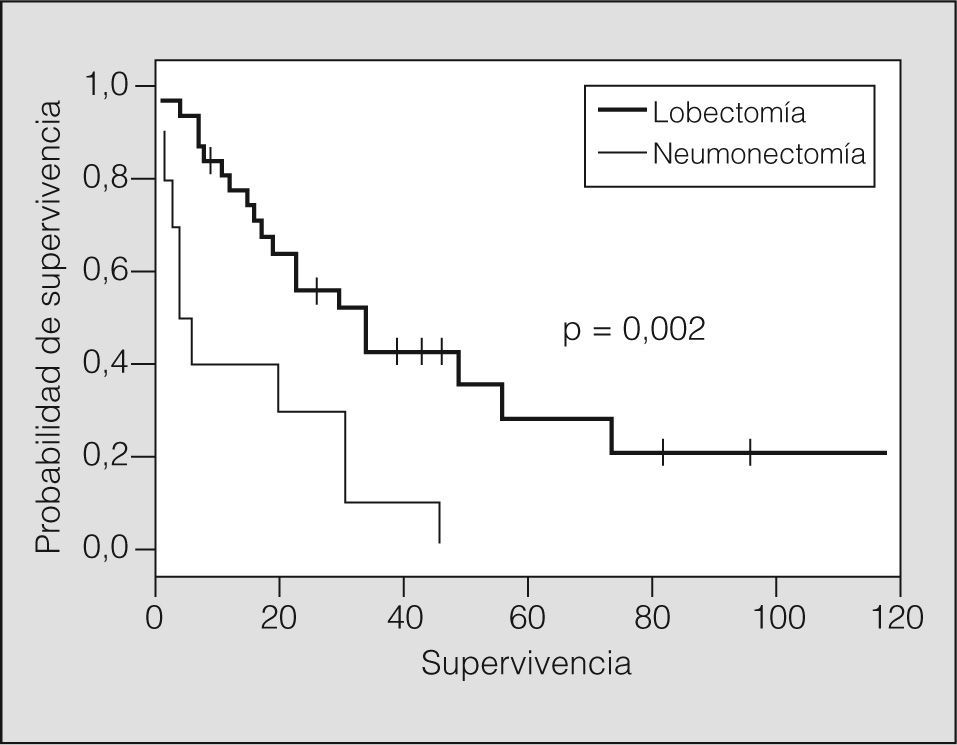
La media de supervivencia del conjunto de la serie fue de 35,1 meses (intervalo de confianza [IC] del 95%, 24,2-46,0). No hubo pérdidas de seguimiento en el grupo de pacientes. La media de supervivencia según el tipo de resección mostró diferencias significativas (p = 0,002) entre la neumonectomía (18,1 meses; IC del 95%, 6,9-29,2) y la lobectomía (42,4 meses; IC del 95%, 28,7-56,1). En adelante, excluida la mortalidad operatoria, la supervivencia media global fue de 37,1 meses (IC del 95%, 25,7-48,5) y persistieron las diferencias de supervivencia entre la neumonectomía (19,7 meses; IC del 95%, 7,7-31,6) y la lobectomía (44,1 meses; IC del 95%, 30,1-58,2) (p = 0,002).
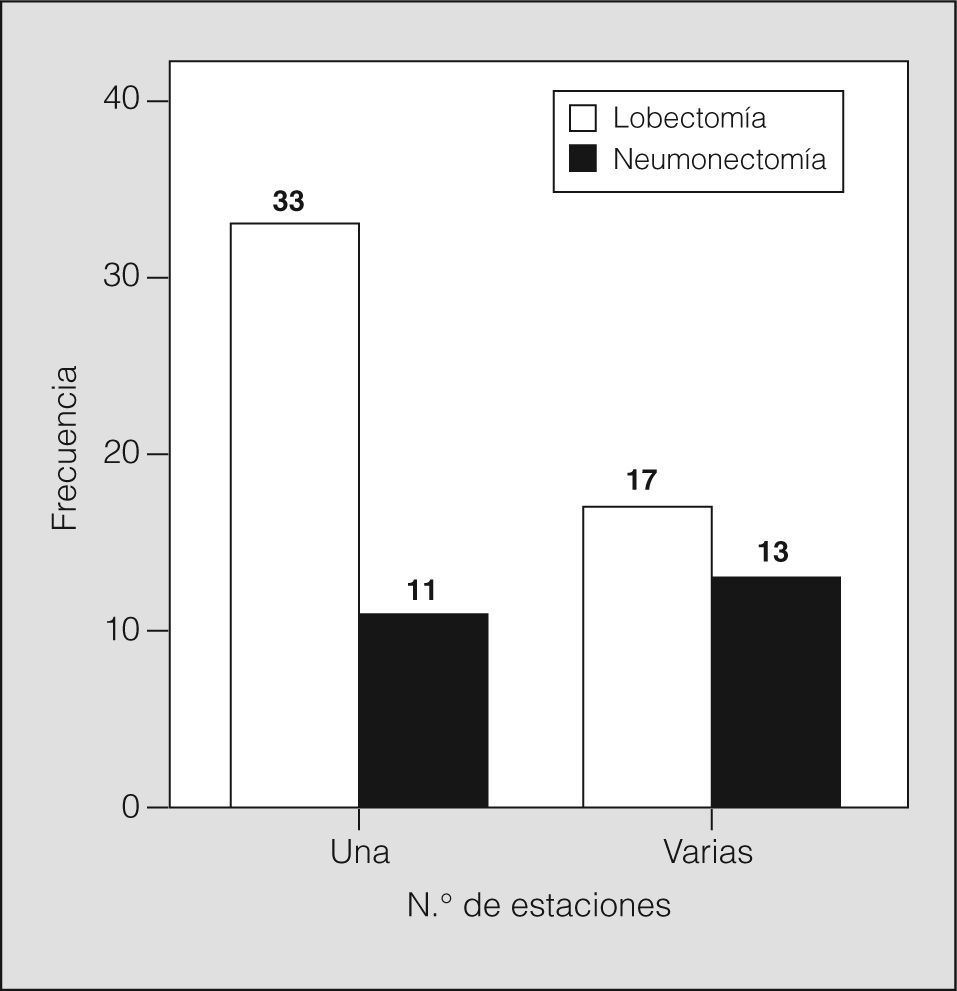
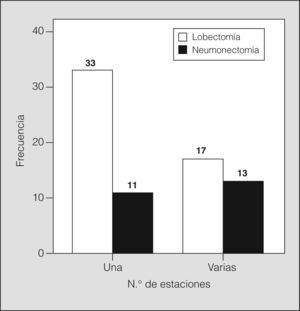
La afectación de una sola estación ganglionar o más no mostró una influencia significativa en la supervivencia. Sin embargo, al estratificar los resultados según el número de estaciones ganglionares (fig. 2) y comparar sobre estos grupos el tipo de resección pulmonar realizada, encontramos que para la afectación de una sola estación hay diferencias entre la lobectomía (48,0 meses; IC del 95%, 31-65) y la neumonectomía (14,8 meses; IC del 95%, 4,8-24,7) (p = 0,002), como se observa en la figura 3, en tanto que la supervivencia no es diferente cuando hay más de una estación N2.
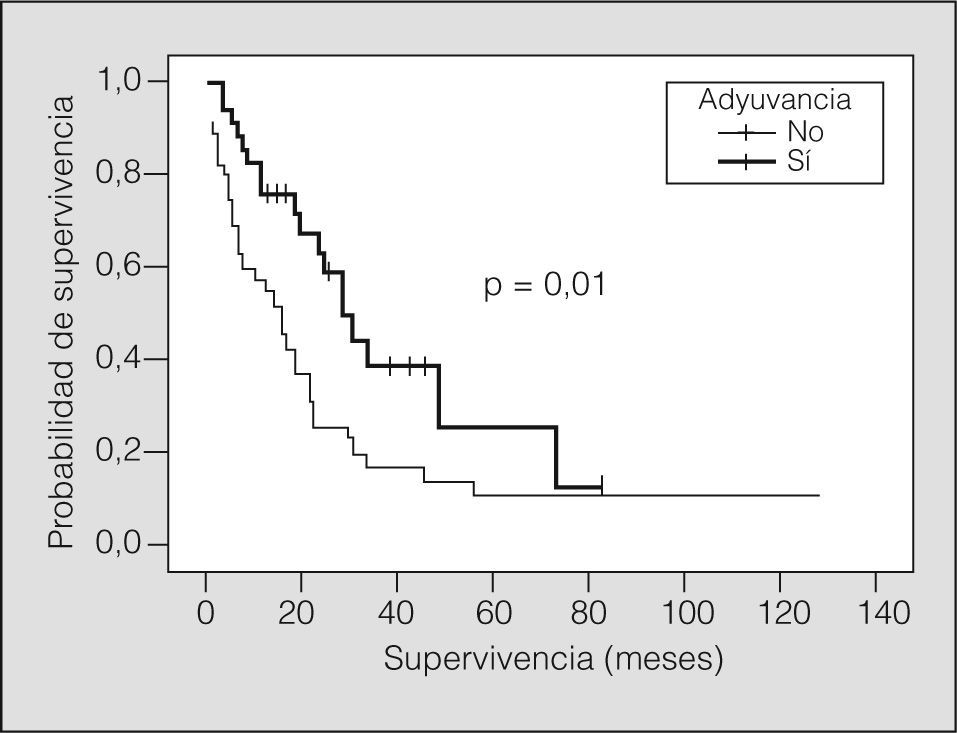
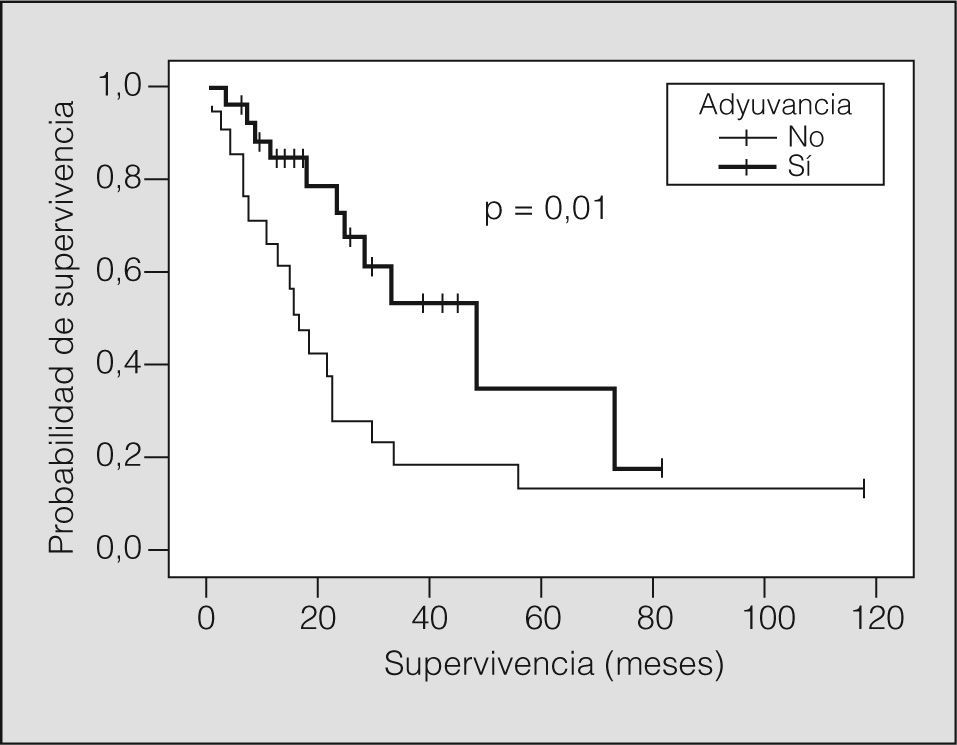
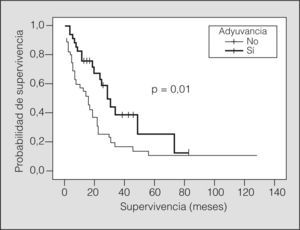
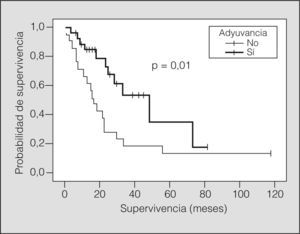
En el 50% de los casos (n = 35) se aplicó tratamiento adyuvante (quimioterapia sólo en 6 casos, radioterapia en 17 y ambas en 12). La media de supervivencia según la administración de algún tipo de tratamiento adyuvante fue de 38,4 meses (IC del 95%, 26,9-50,0), frente a 28,1 meses (IC del 95%, 15,5-40,7) en pacientes sin tratamiento adyuvante (p = 0,01) (fig. 4). En el grupo de pacientes de lobectomía (fig. 5), la media de supervivencia sin adyuvancia fue de 31,6 meses (IC del 95%, 15,6-47,5) y con adyuvancia de 46,2 meses (IC del 95%, 32,2-60,1) (p = 0,01), mientras que no se observaron diferencias en el grupo de neumonectomía.
DiscusiónEn 1987 Martini y Flehinger6 pusieron de manifiesto la heterogeneidad de los pacientes con afectación N2 e identificaron 2 grupos: los diagnosticados preoperatoriamente (denominados "N2 clínicos") y los diagnosticados durante la cirugía de resección (considerados con "afectación N2 mínima"). La diferencia de pronóstico entre ambos grupos se ha corroborado posteriormente en diversos estudios retrospectivos3,8.
En nuestra serie, la tasa de incidencia de este "N2 mínimo", no sospechado antes de la cirugía de resección, ha permanecido estable durante el tiempo de estudio. La explicación de esta distribución puede residir en que los criterios de estadificación no se han modificado sustancialmente durante este período y en que la realización sistemática de tomografía por emisión de positrones no estaba incluida en nuestro protocolo de estadificación preoperatoria.
Para facilitar la interpretación de nuestros resultados hemos optado por excluir los casos de N2 hallado intraoperatoriamente en los que se había realizado tratamiento neoadyuvante. Aunque la tasa de mortalidad global no es elevada (5,4%), la mortalidad de la neumonectomía duplica la de la lobectomía (el 8,3 frente al 4%). Esta diferencia de mortalidad de nuestra serie no se ha observado en series de otros autores como la de Martin et al2.
A pesar de que la mortalidad no tiene una repercusión importante sobre la supervivencia global ni sobre la de los grupos según la extensión de la resección, hemos preferido excluirla del análisis posterior de estos grupos.
En la mayoría de las publicaciones sobre cirugía en pacientes con afectación N2, una vez excluida la mayor mortalidad de la neumonectomía11, no se describen diferencias de supervivencia según el tipo de resección realizada12,13. Sin embargo, en nuestra serie hay una diferencia significativa a favor de la lobectomía, de 44 frente a 19 meses de media en la neumonectomía.
Keller et al7 encuentran en su serie una mejor supervivencia en pacientes con una sola estación ganglionar afectada. Sin embargo, en nuestra serie la afectación única o múltiple no muestra influencia sobre la supervivencia. Este hecho también ha sido descrito por otros autores8,14.
Uno de los hallazgos realmente importantes en nuestro análisis es el hecho de que, cuando hay una sola estación ganglionar afectada, el tipo de resección pulmonar influye de forma decisiva en el pronóstico: 48 meses de supervivencia media en la lobectomía, frente a 14 en la neumonectomía. No hemos encontrado en la literatura médica ninguna referencia donde se relacione la extensión de la resección y el número de estaciones ganglionares afectadas. Sin embargo, cuando la afectación ganglionar es mayor, desaparecen las diferencias según la extensión de la resección.
En un artículo reciente de nuestro grupo15 se puso de manifiesto la influencia de la extensión de la resección en la supervivencia de pacientes con el mismo estadio tumoral. Es cierto que, tal como comentamos en dicho artículo respecto a las broncoplastias, no podemos estar completamente seguros, aunque la estadificación sea la misma, de que ambos grupos son similares en términos de "comportamiento biológico" de los tumores. Es posible que los casos que han necesitado neumonectomía sean más agresivos biológicamente; algunos autores han señalado que los tumores mayores de 5 cm pueden tener peor pronóstico y expresan con más frecuencia factores angiogénicos16. Otra posibilidad descrita por algunos autores es que la pérdida de función por la extensión de la resección influya en la supervivencia a medio plazo, ya que se considera que el volumen espiratorio forzado en el primer segundo es un factor independiente para predecir la mortalidad por cualquier causa en la población general17.
El otro hallazgo destacable de nuestra serie es la influencia del tratamiento adyuvante en la supervivencia. Este hecho ha sido puesto de manifiesto por otros autores en relación con la radioterapia adyuvante4,7. En nuestra serie los pacientes tratados en el postoperatorio con quimioterapia, radioterapia o ambas tuvieron una media de supervivencia significativamente mayor que los no tratados, y esta diferencia se debe casi exclusivamente a la influencia de la adyuvancia sobre la lobectomía, ya que no hay diferencias en el grupo de pacientes con neumonectomía. Como hasta el momento no había evidencias que respaldaran el tratamiento adyuvante en este tipo de pacientes, su indicación quedaba a criterio de cada oncólogo responsable del paciente.
Como limitación de nuestro estudio hay que señalar que se trata de un estudio retrospectivo de una serie limitada de casos, realizado en una sola institución, y, por tanto, susceptible de posibles sesgos de selección, especialmente en relación con el tratamiento adyuvante.
En conclusión, hemos puesto de manifiesto que, cuando hay afectación N2 de una sola estación descubierta durante la cirugía, la lobectomía ofrece una supervivencia claramente superior a la neumonectomía; además, en este grupo de pacientes el tratamiento adyuvante puede aportar mayor supervivencia.