Ante la pandemia de neumonía viral provocada por el nuevo coronavirus (SARS-CoV-2), creemos de interés dar a conocer la importancia de muestras seriadas, incluyendo esputo o muestras de vía aérea superior con el fin de facilitar el diagnóstico.
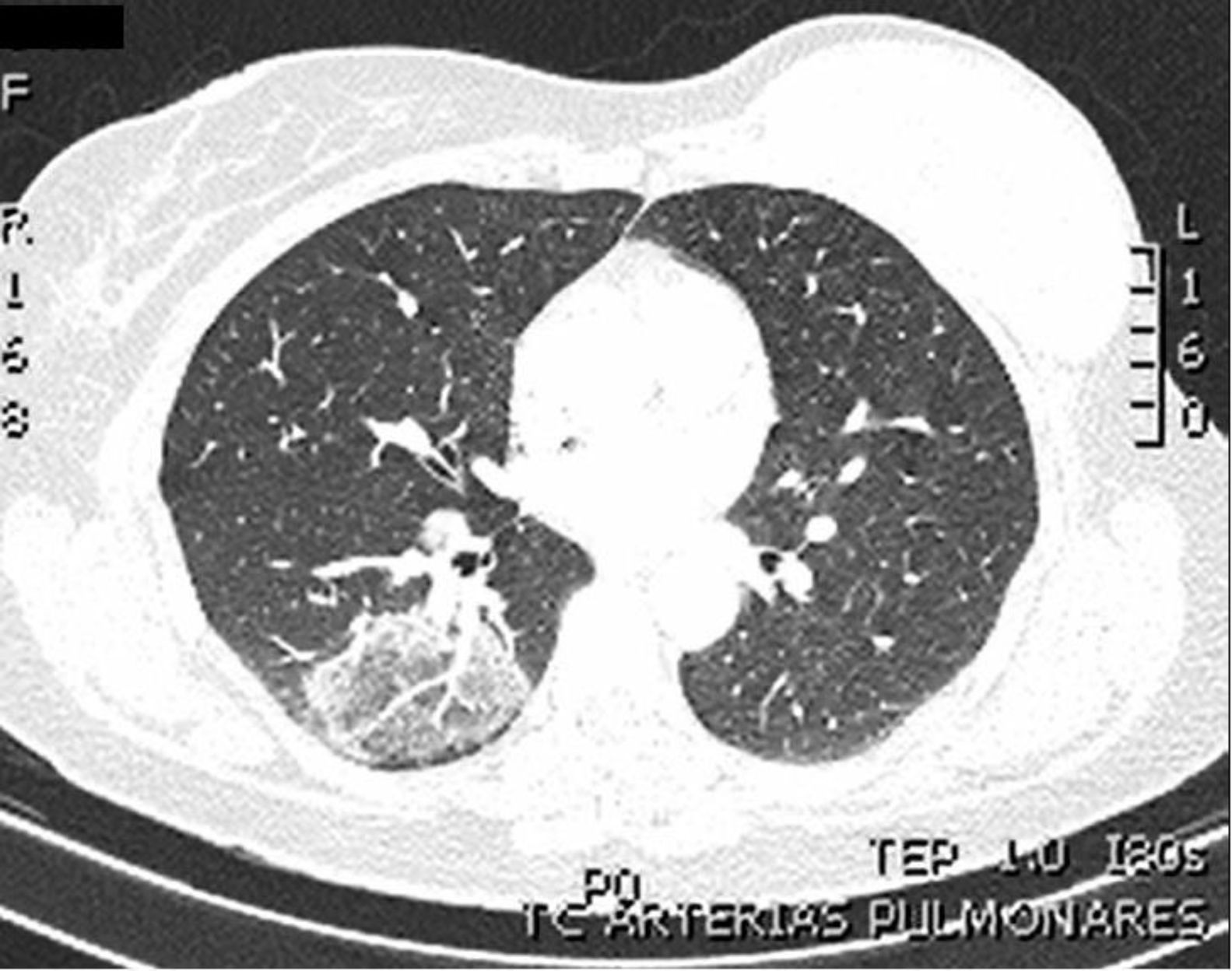
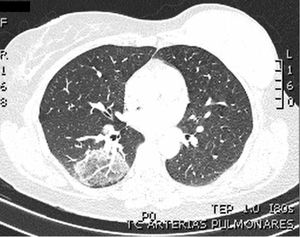
Se trata una mujer de 44 años, médico, exfumadora (índice acumulado: «10 paquetes-años»), con antecedentes de adenocarcinoma mamario en el año 2014 (precisó mastectomía y no recibió quimioterapia ni radioterapia), que acude a urgencias por clínica de una semana de evolución de fiebre de 38°C, tos seca, disnea de moderados esfuerzos, diarrea y vómitos. La radiografía de tórax no mostraba hallazgos relevantes. Ante el antecedente de contacto con pacientes con COVID-19, se realizó reacción en cadena de la polimerasa con transcriptasa inversa (RT-PCR) para SARS-CoV-2 en exudado nasofaríngeo (ENF) con resultado negativo. Se realizaron estudios complementarios destacando linfopenia, elevación de LDH, IL-6 y dímero-D de 3.000 ng/mL, por lo que se solicitó angio-TAC de arterias pulmonares, no observando signos de tromboembolismo pulmonar agudo. En el parénquima pulmonar, se observó una opacidad redondeada de 37 x 57 mm localizada en el segmento basal posterior de LID con zona central en vidrio deslustrado y reborde de consolidación descrita como signo de «halo inverso» (fig. 1). Ante el hallazgo radiológico y el mal estado general de la paciente se decide ingreso. Se realizaron cuatro determinaciones de PCR en ENF para virus SARS-CoV-2, todas ellas negativas. El estudio de autoinmunidad y la serología de neumonías atípicas fueron negativos. La paciente persistía con tos que comenzó a ser escasamente productiva de esputo blanquecino, por lo que se solicitó PCR para SARS-CoV-2 en esputo, resultando esta muestra positiva con carga viral de 4.853,555 copias/mL. Desde el ingreso recibió tratamiento con ceftriaxona y azitromicina, la fiebre desapareció y se normalizaron los valores de dímero-D, linfocitos e IL-6 en una semana desde el ingreso. En el seguimiento ambulatorio posterior tras un mes desde el alta, se realizó serología por método ELISA, siendo positiva la IgG para SARS-CoV-2. En la tomografía computarizada de alta resolución (TACAR) de control se objetivó desaparición de la imagen en vidrio deslustrado y de la imagen de halo inverso descrita previamente.
De este caso queremos destacar la utilidad de la PCR en esputo para el diagnóstico de COVID-19 en una paciente con presentación radiológica poco habitual.
Existen diferentes manifestaciones radiológicas en los pacientes infectados por el virus SARS-CoV-2, siendo frecuente la progresión de forma rápida1,2. En general, las lesiones afectan a varios lóbulos pulmonares objetivando cómo dos terceras parte de los pacientes tienen al menos afectación de dos lóbulos y casi la mitad de los pacientes tienen cinco lóbulos afectados2,3. La alteración radiológica más frecuente es la presencia de opacidades en vidrio deslustrado y consolidaciones parcheadas distribuidas fundamentalmente en la zona media y periférica del pulmón2,3. Según los datos publicados, podría diferenciarse en la tomografía computarizada (TAC) un estadio inicial con patrón en vidrio deslustrado, que es la principal alteración radiológica distribuida en los lóbulos inferiores uni o bilateralmente. Cuando progresa la enfermedad, el patrón en vidrio deslustrado es difuso y bilateral y se observan consolidaciones en más de dos lóbulos que, posteriormente, se van reabsorbiendo de forma gradual4. En referencia al «signo de halo inverso», es la presencia de un área de consolidación en forma de anillo con un área de vidrio deslustrado redondeado superpuesto. Este signo se ha asociado con COVID-19 y se cree que están relacionados con una lesión curativa con un núcleo de menor densidad o una lesión en evolución alrededor5. Li et al. encontraron el halo o el signo de halo inverso, respectivamente, en el 17,6% y el 3,8% de los pacientes con COVID-196.
Zhao et al., realizaron un estudio en el que analizaron 1.702 lesiones en 80 pacientes. Las lesiones se localizaron fundamentalmente en el área subpleural (90,3%) y 64,5% se localizaron en los lóbulos inferiores, siendo la mayor parte de ellas opacidades en vidrio deslustrado subpleurales en la TAC inicial analizada. En algunos casos, el patrón en vidrio deslustrado se acompaña de engrosamiento del septo interlobular, mostrando un cambio de «patrón en empedrado»7.
En nuestro caso llama la atención el patrón radiológico en «halo inverso», con varios resultados negativos en las RT-PCR realizadas en el ENF, siendo posteriormente positiva en esputo una vez que pudimos obtener esta muestra al hacerse la tos ligeramente productiva.
En los estudios realizados en pacientes con síndrome respiratorio agudo severo (SARS) y síndrome respiratorio del Medio Oriente (MERS), se observó que las cargas virales más elevadas se encontraban en las muestras del tracto respiratorio inferior8,9. Las directrices de los Centros para el Control y Prevención de Enfermedades(CDC) sugieren que las muestras de las vías respiratorias inferiores son las muestras preferidas para el diagnóstico de MERS8. Otro estudio también sugirió que las muestras de las vías respiratorias superiores no son adecuadas para diagnosticar MERS en las primeras etapas10. Posteriormente en diciembre de 2019, un nuevo coronavirus (SARS-CoV-2) causó el brote ya conocido en Wuhan, China, y pronto se extendió a otras partes del mundo. Dado que el nuevo coronavirus se transmitía a través del tracto respiratorio, se usó un diagnóstico molecular en muestras respiratorias para confirmar esta enfermedad.
En el estudio de Long et al., se observó que la sensibilidad de la TAC inicial fue del 97,2%, debiendo tenerse en cuenta que los estudios son realizados en tiempo de pandemia, lo cual puede condicionar la especificidad y sensibilidad. La sensibilidad inicial de la PCR en muestras orofaríngeas fue del 83,3%, estos autores observaban que a pesar de tener resultados negativos por PCR, estos podrían ser falsos negativos, por lo que los pacientes con hallazgos de imágenes típicas deberían aislarse y repetir la PCR para evitar un diagnóstico erróneo11. Los protocolos iniciales sitúan la utilidad de la TAC como herramienta para diagnosticar patrones radiológicos típicos en pacientes con alta sospecha, en los que la muestra inicial resulta negativa o se demora. En nuestro caso, la paciente fue aislada desde el ingreso, aunque el hallazgo radiológico no era concluyente. Finalmente presentó tos productiva, permitiendo la PCR en el esputo la obtención del diagnóstico.
La recogida de muestras respiratorias superiores e inferiores incrementa la sensibilidad para la detección de virus SARS-CoV, MERS-CoV y SARS-CoV-212, si bien, la realización del lavado bronquioalveolar (BAL) a través de la broncoscopia supone un riesgo para la bioseguridad de los trabajadores de la salud por la posibilidad de generar aerosoles.
La tos en las neumonías virales suele ser seca, al menos en las fases iniciales, por lo que la toma de ENF suele ser el método habitualmente utilizado para la recogida de muestras con fines diagnósticos. En algunas ocasiones se pueden realizar pruebas repetidas porque con el tiempo, aumenta la probabilidad de que el SARS-CoV-2 esté presente en la nasofaringe. Las muestras de saliva autorrecolectadas resultaron positivas en 11 de 12 pacientes con COVID-19, lo que sugiere que es una muestra no invasiva prometedora para diagnóstico, monitorización y control de infección en infecciones por SARS-CoV-213. Se ha intentado buscar explicaciones a por qué en algunos pacientes no se detecta el virus en ENF, sugiriéndose en el artículo de Wölfel et al., que existen poblaciones de virus con secuencia distinta en muestras de garganta y pulmón, demostrando una replicación independiente. El desprendimiento de ARN viral del esputo sobrevivió al final de los síntomas14.
Finalmente consideramos que para el diagnóstico parece más correcto utilizar sucesivamente muestras diferentes para demostrar la presencia del virus cuando se obtiene un resultado negativo en la RT-PCR de ENF. La presencia de alteraciones radiológicas características apoya el diagnóstico, aunque el patrón en halo inverso debe ser considerada una de las posibles formas de la COVID-19.