La neumonitis por hipersensibilidad (NH) es una enfermedad inflamatoria e inmunitaria que afecta el intersticio pulmonar, los bronquiolos y alvéolos de personas susceptibles, como consecuencia de la inhalación repetida de sustancias orgánicas1–3. En los niños es una enfermedad infrecuente2,4 y a menudo resultado de la exposición a proteínas aviarias2.
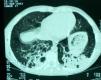
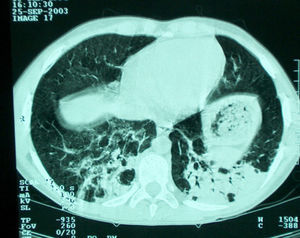
Un niño de 12 años de edad, que tenía diversos animales en su casa, entre ellos palomas, acudió al servicio de urgencias por un cuadro de fiebre elevada, estertores crepitantes e intensa dificultad respiratoria. Presentaba una historia, de 3 meses de evolución, de tos seca, disnea progresiva y adelgazamiento. La analítica mostró 14.470 leucocitos (un 83,5% neutrófilos, un 11% linfocitos y un 0,6% eosinófilos) y proteína C reactiva de 2,28mg/dl. La radiografía de tórax mostró un infiltrado reticulonodular difuso y bilateral. Se inició tratamiento con ceftriaxona, claritromicina y prednisolona. La tomografía computarizada de alta resolución mostró un patrón intersticial bilateral de distribución difusa, con múltiples regiones de hiperdensidad con patrón centrolobulillar y algunas otras en “vidrio esmerilado” (fig. 1). Se observó linfocitosis (82%) en el líquido del lavado broncoalveolar, así como un cociente CD4/CD8 inferior al 1%. Las pruebas de función pulmonar revelaron una capacidad vital forzada (FVC) del 79,5% del valor predicho, un volumen espiratorio forzado en el primer segundo (FEV1) del 70% del predicho y un cociente FEV1 /FVC del 74%. La capacidad de difusión del monóxido de carbono mostró un déficit moderado de la capacidad de difusión.
Se le dio el alta, se le prescribió tratamiento con corticoides orales e inhalados, y se indicó que se retiraran las aves y se limpiaran y desinfectaran las jaulas.
Dos meses después, el cuadro clínico se agravó. Para entonces ya se habían retirado todas las palomas de su domicilio, pero todavía quedaban en patios adyacentes. Por lo tanto, se notificó la situación a la delegación de salud, que realizó una inspección del área.
Desde el momento en que desapareció por completo la exposición al antígeno el paciente se encuentra asintomático. Se le ha realizado un nueva tomografía computarizada de tórax que no ha revelado alteraciones, y las pruebas funcionales evidencian solamente un patrón obstructivo ligero, sin otras manifestaciones.
El diagnóstico de NH se basó en hallazgos clínicos, radiológicos, fisiológicos e inmunológicos. No se determinó la concentración de precipitinas (inmunoglobulina G) específicas de paloma, porque no son fundamentales para establecer el diagnóstico o determinar el agente etiológico. Si éstas son positivas, sólo se confirma la exposición al antígeno; si son negativas, tampoco se excluye el diagnóstico, porque el test sólo detecta los antígenos más frecuentes y puede no detectar el antígeno implicado1,5.
En este caso no fue difícil identificar el agente etiológico, por el contexto ambiental referido y por la buena respuesta clínica tras la desaparción de las palomas. La recurrencia de los síntomas se relacionó con la persistencia de la exposición, tanto por la existencia de palomas en el patio contiguo como por el hecho de que los antígenos de las palomas permanecen en el ambiente durante 18 meses, incluso después de su retirada y de la realización de limpieza profunda1.
La NH es una enfermedad infrecuente en niños y con síntomas poco específicos. Lo más importante y la clave diagnóstica es la historia clínica, que permitirá encontrar el agente etiológico y así realizar un abordaje precoz y dirigido, fundamental para evitar las complicaciones graves e irreversibles como la fibrosis pulmonar.