La mucormicosis es una infección oportunista causada por hongos del orden de los Mucorales, clase Zygomycetes, hongos saprofitos que se encuentran en el suelo o en la materia orgánica degradada. Producen una infección fúngica que se presenta de diversas formas clínicas, que afecta a pacientes inmunocomprometidos y cuya evolución es con frecuencia fatal1. Las principales afecciones en los humanos son: sinusitis rinocerebral, pulmonar, cutánea, gastrointestinal y cigomicosis diseminada. Se han descrito pocos casos en la bibliografía de afectación de la vía aérea.
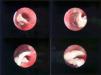
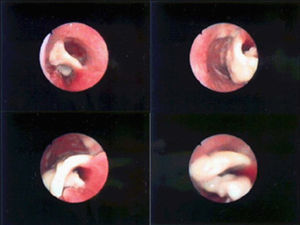
Comunicamos un caso de afectación traqueal en una mujer de 28 años, con diabetes insulinodependiente y episodios frecuentes de cetoacidosis. Presentó clínica de una semana de evolución consistente en fiebre, tos, disfonía y odinofagia. Experimentó un empeoramiento progresivo, con dificultad respiratoria intensa y estridor durante la inspiración. La tomografía computarizada evidenció engrosamiento importante de la mucosa traqueal y ocupación de la luz traqueal por una membrana gruesa, que arrancaba de la subglotis y se extendía hasta el tercio distal de la tráquea. En el parénquima pulmonar había afectación nodular alveolar bilateral, nódulos con halo perilesional, engrosamiento de septos interlobulillares y área de condensación en el segmento lateral del lóbulo medio. La fibrobroncoscopia puso de manifiesto paresia de cuerda vocal izquierda, seudomembranas blanquecinas en la luz traqueal y mucosa de aspecto inflamatorio intenso (fig. 1). El estudio bacteriológico de las seudomembranas traqueales demostró, con la tinción de plata metenamina (Groo cot modificado), la presencia de hifas anchas sin septos, con ramificaciones en ángulo recto, diagnósticas de Mucor. Se indicó la realización de una broncoscopia rígida para la desobstrucción traqueal y se consiguió la extracción completa de las membranas traqueales. La luz traqueal quedó limpia y con un buen calibre, y la mucosa se hallaba totalmente desestructurada con una intensa reacción inflamatoria.
Durante la realización de la broncoscopia se produjo como complicación un neumotórax grave, que se resolvió con drenaje torácico. Cuando se tuvo el diagnóstico histológico, se inició tratamiento con anfotericina B, a dosis de 5mg/kg/día, con una dosis total de 275mg/día. La evolución inicial fue favorable, persistió la parálisis unilateral de las cuerdas vocales y, como secuela tardía, se desarrolló al cabo de 2 meses una estenosis laringotraqueal cicatricial, que requirió tratamiento quirúrgico. Se procedió a la resección parcial del cricoides y de los 2 primeros anillos de la tráquea con anastomosis término-terminal. La paciente quedó asintomática y en los 24 meses de seguimiento no hubo evidencia de recurrencia de la infección fúngica.
En la bibliografía recogida en MEDLINE aparecen únicamente 6 casos2–6 de afectación traqueal (aislada o asociada a afectación pulmonar) desde 1970, todos ellos en pacientes diabéticos con un intervalo de edad entre 20 y 79 años y clínica predominante de obstrucción traqueal. Los hallazgos radiológicos descritos en la tomografía computarizada son el engrosamiento circular de los tejidos blandos peritraqueales (con pequeñas burbujas de gas) y el estrechamiento irregular de la luz. Los hallazgos broncoscópicos más comunes son edema y paresia de cuerdas, úlceras necróticas, granulomas nodulares y seudomembranas en la luz traqueal. En el caso que presentamos, confluyen la mayoría de las circunstancias descritas. Ante la sospecha clínica y radiológica, la confirmación diagnóstica se realiza mediante cultivo de la biopsia. El tratamiento antimicótico con anfotericina B debe establecerse lo antes posible y han de eliminarse las membranas traqueales mediante broncoscopia rígida, lo que puede obviar la necesidad de intubación orotraqueal o de traqueotomía. Debe valorarse el riesgo añadido de barotrauma con la utilización de ventilación con chorro durante la broncoscopia rígida, debido al posible efecto valvular de las seudomembranas traqueales. La mortalidad es muy alta: en los casos revisados en la literatura médica, 5 pacientes fallecieron. Sólo se describe una resolución favorable en un paciente cursó sin sintomatología de obstrucción traqueal. La evolución depende no sólo de la extensión de las lesiones, sino también de un diagnóstico precoz que permita instaurar un tratamiento temprano y del manejo adecuado de la obstrucción de la vía aérea.