El objetivo de este estudio es evaluar la calidad del diagnóstico y el tratamiento de la EPOC utilizando metodología de big data mediante la plataforma clínica Savana Manager 2.1.
Material y métodosSobre una población de 1.219.749 sujetos mayores de 40 años se incluyó a 59.369 pacientes con un diagnóstico de EPOC.
ResultadosEl 78% de ellos eran varones. Solo 26.453 (43,5%) disponían de espirometría. En 18.172 pacientes se hizo una aproximación a la gravedad de su proceso: 4.396 leves, 7.100 moderados y 6.676 graves, aunque solo disponían de espirometría obstructiva el 27, el 34 y el 28%, respectivamente.
El manejo clínico de la EPOC recae fundamentalmente en Atención Primaria y Neumología, con un papel relevante de Medicina Interna y, en menor medida, de Geriatría. El tratamiento farmacológico está basado en el uso de broncodilatadores y corticoides inhalados (CI). Se observa un marcado descenso en la utilización de los beta-2-agonistas de larga duración (LABA) en monoterapia y una leve reducción de combinaciones de CI/LABA, asociados a un LAMA en el 74% de los casos.
La mortalidad hospitalaria por cualquier causa de la población global fue del 5,60% frente al 1% de la población general mayor de 40 años. El 35% presentó un ingreso hospitalario, con una estancia media de 6,6 días y una tasa de mortalidad hospitalaria en este grupo del 10,74%.
DiscusiónEste estudio identifica cuáles son las principales características de una población no seleccionada de EPOC y cuáles son los principales errores en el manejo de la enfermedad.
The aim of this study was to evaluate the quality of diagnosis and treatment of COPD using Big Data methodology on the Savana Manager 2.1 clinical platform.
Materials and methodsA total of 59,369 patients with a diagnosis of COPD were included from a population of 1,219,749 adults over 40 years of age.
ResultsIn total, 78% were men. Spirometry data were available for only 26,453 (43.5%) subjects. Disease severity was classified in 18,172 patients: 4,396 mild, 7,100 moderate, and 6,676 severe, although only 27%, 34%, and 28%, respectively, presented obstructive spirometry.
The clinical management of COPD is mainly the responsibility of the primary care and pulmonology departments, while internal medicine and, to a lesser extent, geriatrics also participate. Drug treatment was based on bronchodilators and inhaled corticosteroids (ICS). A marked decline in the use of long-acting beta-2 agonists (LABA) in monotherapy and a slight reduction in ICS/LABA combinations, associated with a LAMA in 74% of cases, was observed.
All-cause in-hospital mortality among the overall population was 5.6% compared to 1% of the general population older than 40 years. In total, 35% were admitted to hospital, with an average stay of 6.6 days and a rate of hospital mortality in this group of 10.74%.
DiscussionThis study identifies the main features of an unselected COPD population and the major errors made in the management of the disease.
«In God we trust, all others must bring data». W. Edwards Deming.
En España, la EPOC constituye la cuarta causa de muerte, impacta negativamente sobre la calidad de vida de los pacientes y origina una gran carga por discapacidad1,2.
La espirometría es crucial para establecer el diagnóstico y para clasificar la gravedad funcional de la enfermedad. A pesar de su simplicidad y bajo coste, muchos pacientes son etiquetados de EPOC basándose únicamente en su historial médico y en la exploración física3. Esta situación puede inducir prescripciones médicas inadecuadas, un retraso en el tratamiento de otras posibles causas de los síntomas y un elevado coste en el sistema sanitario. Es importante destacar el impacto económico que supone la EPOC, de modo que cualquier medida que ayude a una valoración adecuada y a un correcto manejo de este proceso va a tener un gran impacto, no solo clínico sino económico4.
Las elevadas tasas de diagnósticos incorrectos se han intentado achacar a las limitaciones del primer nivel asistencial (Atención Primaria). Sin embargo, los resultados del estudio AUDIPOC, y posteriormente su prolongación europea, han demostrado que se mantienen los mismos errores en atención especializada, con graves problemas en el manejo de la enfermedad en pacientes hospitalizados, en los cuales la relevancia clínica de este error es mayor5,6. Auditorías regionales han confirmado esta situación, con diagnósticos y, por lo tanto, manejos deficientes en el entorno hospitalario que superan el 70%7. Sin un diagnóstico correcto es difícil que pueda haber un tratamiento correcto. Por este motivo, antes de plantear nuevos planes asistenciales e, incluso, nuevas guías clínicas, es necesario conocer cuál es la situación real del manejo de la EPOC en nuestro medio.
La información científica más sólida sobre la calidad del manejo de la EPOC procede de investigadores del Reino Unido, donde existen instituciones que promueven y financian la investigación evaluativa sobre la práctica clínica6,8. La principal limitación de los estudios de auditoría, incluyendo el propio estudio AUDIPOC, o las series de casos, es que frecuentemente parten de un sesgo de selección, ya que es habitual que participen los centros o médicos más interesados en la materia. Además, otra limitación de estos estudios es su dificultad para repetirlos periódicamente, lo que hace difícil evaluar de forma dinámica el impacto de la implementación de diversas medidas de atención sanitaria, como los proyectos asistenciales integrados e incluso las propias guías de práctica clínica (GPC). De hecho, a pesar de que en la actualidad existen numerosas GPC que marcan las directrices para el manejo de la EPOC, apenas existen datos sobre su impacto en la calidad del diagnóstico y del tratamiento. En este entorno, la recopilación de datos debería ser cada vez más común, tanto para los programas asistenciales y de evaluación comparativa, como para la asignación de recursos9.
Las aplicaciones de big data en el sector de la salud, y concretamente la aplicación de las nuevas tecnologías para gestionar y extraer el valor de los datos complejos que se generan en grandes volúmenes de las historias clínicas electrónicas (HCE), es una realidad. La mayor parte de la información contenida en los archivos médicos electrónicos se encuentran de forma no estructurada, como texto libre, siendo posible su análisis, mediante técnicas de big data e inteligencia artificial. Savana Manager es una plataforma clínica capaz de analizar el texto libre, además de interpretar el contenido de las HCE, independientemente del sistema de gestión utilizado en los hospitales. Gracias a ella, se pueden evaluar los principales indicadores de un determinado proceso clínico evitando los sesgos de selección más allá de la propia existencia del registro. Savana ha desarrollado la tecnología EHRead10, que permite leer, procesar y ordenar el texto libre no estructurado de las HCE. Una vez completado este proceso, la información de las HCE se transforma en datos estructurados, los cuales, de una forma sencilla y rápida, se pueden almacenar, consultar y analizar con fines de investigación.
Con base en todo lo anterior, el objetivo de este estudio es identificar en nuestro medio, en condiciones de práctica clínica, la calidad del diagnóstico y del tratamiento, y los principales indicadores asistenciales de la EPOC, utilizando metodología de big data mediante la plataforma clínica Savana Manager 2.1.
Material y métodosEstudio observacional, retrospectivo y no intervencionista que utiliza datos secundarios capturados en el texto libre de las HCE. Este estudio se realizó en Castilla-La Mancha, con un área de cobertura de 2.030.807 habitantes, cuyo servicio de salud (SESCAM) dispone de la herramienta Savana Manager 2.1, con capacidad para analizar datos desde 2011.
La población de estudio incluyó a todos los pacientes mayores de 40 años con un diagnóstico de EPOC. En este apartado se incluyen todos los términos enumerados en la tabla 1.
Criterios de inclusión. Pacientes de edad ≥ 40 años, con diagnóstico clínico de EPOC. El concepto seleccionado también incluye los siguientes términos:
| Exacerbación aguda de la EPOC |
| Enfisema pulmonar |
| Enfermedad pulmonar obstructiva crónica |
| Enfermedad pulmonar obstructiva crónica grave |
| Enfermedad pulmonar obstructiva crónica, etapa terminal |
| Enfermedad pulmonar obstructiva crónica con infección aguda del tracto respiratorio inferior |
| Enfermedad obstructiva crónica de las vías respiratorias con asma |
| Enfermedad pulmonar obstructiva crónica de tipo enfisema |
| Enfermedad pulmonar obstructiva crónica estable |
Savana Manager es un sistema de extracción de datos, basado en técnicas de inteligencia artificial (procesamiento del lenguaje natural [PLN]) y técnicas de big data. Esta tecnología permite extraer información clínica no estructurada (lenguaje natural o texto libre) de las HCE y transformarla en información reutilizable y ordenada con fines de investigación11, manteniendo en todo momento la anonimización de los pacientes. Además, los contenidos clínicos integrales fueron detectados y validados científicamente mediante el uso de técnicas lingüísticas computacionales (SNOMED CT)12, utilizando para ello datos provenientes de las HCE de la red de atención especializada del SESCAM (hospitalización, urgencias y consultas externas) y de las consultas de Atención Primaria. En cuanto a las variables del estudio, es necesario tener en cuenta que, al tratarse de un estudio basado en el big data, el número potencial de variables que se pueden incluir se limita a la información contenida en las HCE.
El periodo de estudio fue desde el 1 de enero del 2011 hasta el 31 de diciembre del 2018. Inicialmente, este periodo se valoró de forma global, estableciéndose posteriormente 3 puntos de corte (2011-2012; 2014-2015, 2017-2018), lo que permite conocer no solo la situación de la enfermedad en esos periodos, sino su evolución en el tiempo. En este periodo destaca la publicación de las recomendaciones GOLD13 y la guía clínica GesEPOC14.
Gestión y protección de los datos: son los servicios informáticos de cada hospital los que se encargan de procesar los datos y de su anonimización, los cuales posteriormente se envían a Savana de tal forma que en ningún momento Savana recibe ningún dato identificable. Además, durante la extracción de datos se utiliza un algoritmo que introduce información de confusión de forma aleatoria por paciente y al mismo tiempo solo recupera parte de la información individual. El resultado final de esta metodología es la creación de una base de datos de pacientes totalmente disociada y anónima, de modo que todos los informes del estudio contienen solo datos agregados y no es posible identificar ni a los pacientes ni a los médicos. De acuerdo con la Autoridad Europea de Protección de Datos, una vez que un registro clínico anónimo se libera de los datos personales, ya no se le aplica el Reglamento General de Protección de datos. El estudio fue aprobado por el Comité de Ética de la Investigación del área de salud de Guadalajara.
Evaluación extracción de información: mediante la tecnología EHRead, el texto libre contenido en las HCE fue analizado y procesado con técnicas de PLN. Los conceptos médicos se detectaron mediante el uso de técnicas lingüísticas computacionales y contenidos clínicos integrales. Estos datos no estructurados han sido tratados como big data.
Dado que este enfoque metodológico es nuevo, completamos nuestros hallazgos clínicos con una evaluación del rendimiento de Savana. El objetivo de este análisis fue verificar la precisión del sistema para identificar registros que contienen menciones sobre EPOC y las variables relacionadas. La falta de datos clínicos codificados en España requiere el desarrollo de un corpus anotado conocido como gold standard para llevar a cabo esta evaluación. Este gold standard consiste en un conjunto de documentos clínicos donde la aparición de entidades/conceptos relacionados con EPOC son verificadas manualmente por expertos. El corpus utilizado en esta evaluación es un conjunto de 560 documentos revisados por 3expertos para garantizar la fiabilidad de la anotación/revisión manual.
El rendimiento de Savana se calculó automáticamente usando, como recurso de evaluación, el gold standard creado por los expertos. Esto significa que la precisión de Savana en la identificación de registros, en los que se ha detectado la presencia de la enfermedad en estudio y las variables relacionadas, se midió con respecto al gold standard. La evaluación del sistema se calculó en términos de las métricas estándar de precisión (P), cobertura (R) y su medida-F15.
Precisión (P) = tptp+fp. Este parámetro nos ofrece un indicador de la fiabilidad con la que el sistema recupera la información.
Cobertura (R) = tptp+fp. Este parámetro nos ofrece un indicador de la cantidad de información que el sistema recupera.
Medida-F = 2x Precisionx RecallPrecision + Recall. Este parámetro nos ofrece un indicador del rendimiento global de la recuperación de la información.
En todos los casos, definimos un verdadero positivo (tp) como un registro correctamente identificado, un falso positivo (fp) como un registro erróneamente identificado y un falso negativo (fn) como un registro que debería haber sido identificado.
Análisis estadístico: para los fines de este estudio, el abordaje estadístico de los datos recopilados incluyó un análisis descriptivo de todas las variables evaluadas. Utilizamos las estadísticas descriptivas habituales. Las variables cualitativas se expresan como frecuencias absolutas y porcentajes, mientras que las variables cuantitativas se expresan como medias y desviaciones estándar. Para el análisis de las variables numéricas se utilizó la prueba de la t de Student de medidas independientes o el análisis de varianza. Para medir la asociación y comparar proporciones entre variables cualitativas, se utilizó la prueba de la chi al cuadrado. En todos los casos, aquellas diferencias cuyo valor de p asociado con la prueba de contraste era menor a 0,05 se consideraron significativas.
ResultadosSe evaluó a 2.173.665 sujetos, de los cuales 2.030.807 estaban censados en el sistema regional de salud; el resto corresponde en su mayoría a población flotante procedente de áreas sanitarias limítrofes. Para el objetivo de este estudio solo se incluyó a 1.219.749 sujetos mayores de 40 años con una edad media de 62 años, de los cuales el 47% eran varones. El análisis de los datos se realizó a partir de 33.182.804 documentos.
Durante el periodo 2011-2018, el acumulado de pacientes mayores de 40 años que tenían un diagnóstico de EPOC fue de 59.369, con una edad media de 73 años. El 78% eran varones. Solo 26.453 (43,5%) disponían de espirometría. En 18.172 pacientes se había realizado una clasificación de la gravedad de su proceso: 4.396 leves, 7.100 moderados y 6.676 graves. Esta clasificación fue a criterio del médico que atendió a dichos pacientes, pero no fue posible identificar ningún elemento que permita establecer que se hubiera hecho con criterios estandarizados. De hecho, solo disponían de espirometría obstructiva el 27, el 34 y el 28%, respectivamente. En la tabla 2 se describen las principales comorbilidades asociadas.
Enfermedades más frecuentes en el paciente EPOC
| HTA | 67% |
| Dislipidemia | 45% |
| Hiperglucemia | 36% |
| Insuficiencia cardiaca | 28% |
| Obesidad | 24% |
| Fibrilación auricular | 23% |
| Cardiopatía isquémica | 21% |
| HBP | 20% |
| Síndrome de apnea del sueño | 17% |
| Depresión | 15% |
| Insuficiencia respiratoria crónica | 13% |
| «Asma» | 13% |
| Insuficiencia renal crónica | 12% |
| Osteoporosis | 7% |
| Hernia de hiato | 6% |
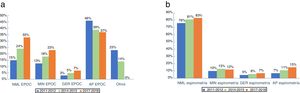
En la figura 1 se describen las especialidades que con mayor frecuencia tratan a los pacientes con EPOC (fig. 1 a) y el uso de la espirometría en el proceso diagnóstico en cada una de ellas (fig. 1 b), así como su evolución en los 3puntos de corte seleccionados durante el periodo de estudio.
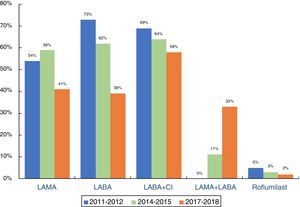
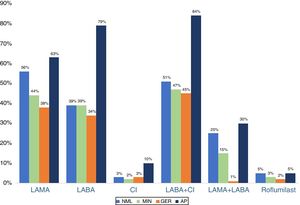
Como puede observarse en la figura 2, el tratamiento farmacológico está basado en el uso de broncodilatadores y corticoides inhalados (CI). En el periodo de seguimiento se ha producido un marcado descenso de la utilización de los beta-2-agonistas de larga duración (LABA) en monoterapia y, en menor medida, de los anticolinérgicos de larga duración (LAMA), a expensas de un incremento de la doble broncodilatación, ocasionalmente con estrategia de triple terapia, con asociación de un CI de forma simultánea. Se confirma una leve tendencia descendente de combinaciones de CI/LABA, estando en un 74% asociados a un LAMA (triple terapia abierta). El periodo de análisis no permite conocer el impacto de la triple terapia en un único dispositivo. En la figura 3 se presenta el perfil de prescripción por especialidades durante el periodo 2011-2018.
La mortalidad hospitalaria por cualquier causa de la población diagnosticada de EPOC fue del 5,60% frente al 1% de la población general mayor de 40 años. El 35% presentó un ingreso hospitalario, con una estancia media de 6,6 días y una tasa de mortalidad hospitalaria en este grupo del 10,74% (tabla 3). Aunque hubo diferencias muy llamativas en mortalidad por servicios, las diferencias no alcanzaron la significación estadística (p = 0,058) y las poblaciones presentaron importantes divergencias en la edad media y en las comorbilidades asociadas (tabla 4).
Parámetros asistenciales de los pacientes que requirieron hospitalización por cualquier causa
| 2011-2012 | 2014-2015 | 2017-2018 | 2011-2018 | Valor de p | |
|---|---|---|---|---|---|
| Ingreso hospitalario | 35% | ||||
| Edad (DE) | 77 (11) | 76 (11) | 76(12) | 76(11) | |
| Sexo (varón) | 89% | 87% | 86% | 86% | |
| Estancia media | 6,6 | 6,6 | 6,6 | 6,6 | |
| Estancia media NML | 6,8 | 6,4 | 6,6 | 6,6 | |
| Estancia media MIN | 6,8 | 6,8 | 6,7 | 6,8 | |
| Estancia media GER | 6,7 | 7,5 | 7,5 | 7,4 | |
| Reingreso a las 72 h | 0,77 | 0,38 | 0,50 | 0,48 | |
| Fallecimiento hospitalario | 9,51% | 7,72% | 7,37% | 10,74% | 0,77 |
| Fallecimiento hospitalario NML | 3,49% | 2,11% | 1,66% | 2,47% | 0,69 |
| Fallecimiento hospitalario MIN | 8,63% | 9,18% | 8,43% | 11,44% | 1 |
| Fallecimiento hospitalario GER | 15,23% | 6,45% | 6,23 | 8,21% | 0,05 |
| Valor de p (fallecimiento entre servicios) | 0,02 | 0,09 | 0,10 | 0,06 |
Edad, sexo y procesos más frecuentes en pacientes que ingresan por EPOC. Procesos presentes con una frecuencia superior al 10% (2011-2018)
| NML | MIN | GER | Valor de p | |
|---|---|---|---|---|
| Edad-años (DE) | 73 (10) | 78 (10) | 87 (5) | |
| Sexo (varón) | 88% | 87% | 83% | |
| Infección respiratoria | 43% | 52% | 45% | 0,41 |
| Neumonía | 22% | 17% | 25% | 0,42 |
| Insuficiencia respiratoria crónica | 20% | 12% | 13% | 0,26 |
| HBP | 16% | 22% | 27% | 0,20 |
| Hiperrespuesta bronquial | 16% | 14% | 15% | 0,97 |
| Obesidad | 16% | 16% | 11% | 0,55 |
| SAHS | 11% | – | – | |
| Insuficiencia cardiaca congestiva | 10% | 22% | 33% | < 0,001 |
| Acidosis respiratoria | 10% | – | – | |
| Anemia | 10% | 13% | 18% | 0,30a |
| Fibrilación auricular | – | 15% | 19% | 0,57a |
| Insuficiencia cardiaca | – | 16% | 14% | 0,85a |
| Cardiopatía isquémica | – | 13% | 11% | 0,84a |
| Insuficiencia renal crónica | – | 11% | 17% | 0,31a |
| Deterioro cognitivo | – | – | 14% |
Los resultados obtenidos en la evaluación del rendimiento de Savana identificando menciones de EPOC y las variables relacionadas se muestran en la tabla 5. Respecto a la medida-F, Savana obtiene un 0,926, 0,895 y 0,912 en EPOC, espirometría y tratamientos, respectivamente.
Rendimiento de Savana en términos de precisión, recall y medida-f
| Precisión | Recall | Medida-F | |
|---|---|---|---|
| EPOC | 0,888 (0,847-0,921) | 0,968 (0,939-0,985) | 0,926 (0,891-0,952) |
| Espirometría | 0,944 (0,875-0,982) | 0,850 (0,765-0,914) | 0,895 (0,816-0,946) |
| Tratamientos | 0,917 (0,887-0,942) | 0,907 (0,875-0,932) | 0,912 (0,881-0,937) |
Este es el primer estudio observacional, descriptivo, realizado en España, que ha analizado la situación de la EPOC, utilizando metodología de big data, a partir de los datos capturados de registros clínicos electrónicos. El periodo de análisis ha sido de 8 años. La principal conclusión de este estudio, que posiblemente sea el que mejor refleja la situación real en un determinado entorno sanitario, es la persistencia de errores graves en el proceso diagnóstico, una escasa variación en los tratamientos farmacológicos en una década marcada por cambios en las GPC y una baja mortalidad intrahospitalaria, a pesar del elevado número de comorbilidades que presentan los pacientes, mortalidad que presenta importantes diferencias por especialidades y que es especialmente baja en Neumología. Como conclusión global, también puede establecerse que ha existido un escaso impacto asistencial de las GPC, tanto de GesEPOC como de las recomendaciones GOLD, por lo que estos datos deberían tenerse en cuenta a la hora de elaborar GPC o proyectos asistenciales, ya que con la popularización de esta tecnología es factible implementar simultáneamente proyectos que ayuden a mejorar la práctica clínica basada en la monitorización continua de los resultados.
La evaluación lingüística demuestra el alto rendimiento de Savana en la identificación de registros que contienen menciones a la enfermedad de EPOC y sus variables relacionadas, obteniendo en la mayoría de los casos valores superiores al 90% de medida-F1 en todas las variables analizadas (tabla 5). Por este motivo, puede establecerse que para las variables evaluadas en este estudio los hallazgos clínicos obtenidos son fiables y robustos.
Hace 2 décadas, el estudio IBERPOC demostró que el 78,2% de los pacientes con EPOC carecían de un diagnóstico previo de su enfermedad16. Más recientemente, el estudio EPISCAN I estableció que la prevalencia de la EPOC en la población española, definida por los criterios GOLD, entre 40 y 80 años de edad, era del 10,2%, siendo más elevada en varones (15,1%) que en mujeres (5,6%) y significativamente superior en pacientes con edad ≥ 70 años (22,9%)17. Aunque en las 2últimas décadas, el problema diagnóstico de la EPOC se ha centrado en las elevadas tasas de infradiagnóstico, confirmado recientemente en el estudio EPISCAN II18,19, en los últimos años se ha empezado a prestar atención al problema del sobrediagnóstico20-22. La espirometría es crucial para establecer el diagnóstico y clasificar la gravedad funcional de la enfermedad. A pesar de su simplicidad y bajo coste, muchos pacientes siguen siendo etiquetados de EPOC basándose únicamente en su historial médico y examen físico23,24. Nuestros datos confirman el grave problema existente en el diagnóstico de la EPOC y la ausencia de mejoras relevantes en los últimos 8 años, a pesar de la gran divulgación científica sobre la enfermedad y la publicación de la guía clínica GesEPOC y de las sucesivas recomendaciones GOLD. El objetivo en este estudio ha sido analizar la calidad del proceso diagnóstico, las características del tratamiento y el impacto asistencial de la EPOC en nuestro medio. En esta primera aproximación no pretendemos confirmar si el diagnóstico de EPOC es correcto o no, pero si no se aplican las herramientas básicas, cualquier acierto en el diagnóstico entra dentro de la casualidad o la intuición, no de un proceso asistencial correcto.
Para analizar qué especialistas tratan al paciente con EPOC, recientemente Cho et al. realizaron un estudio poblacional, transversal, utilizando las bases de datos administrativas del estado de Ontario (Canadá). En esta población, Atención Primaria tenía un papel dominante en el manejo clínico de la EPOC. Solo el 10,7% de los pacientes fueron vistos por neumólogos frente al 82,3% que fue visto por otras especialidades, incluyendo un 24,5% por cardiólogos. Estos datos resaltan que los pacientes con EPOC reciben una atención menos especializada comparado con otras enfermedades crónicas25. En nuestro medio, el manejo clínico de la EPOC recae fundamentalmente en Atención Primaria y Neumología, con un papel destacado de Medicina Interna y, en menor medida, de Geriatría. Afortunadamente, en los últimos años se observa un papel más relevante de neumología, aunque aún no llega al 35% de los pacientes. Independientemente de qué especialista trata la EPOC, es imprescindible que se cumplan unos requisitos mínimos, especialmente en el diagnóstico, requisitos que actualmente no se dan fuera del campo de la Neumología, con áreas de mejora también en esta especialidad. A diferencia de lo que se observa en el estudio de Cho et al., el papel de otras especialidades diferentes a Atención Primaria, Neumología, Medicina Interna y Geriatría, actualmente es irrelevante.
Durante la última década se han producido importantes cambios en las GPC referente a los tratamientos farmacológicos. A pesar de estos cambios, el tratamiento en vida real ha sufrido pequeñas variaciones, estando sustentado en el uso de broncodilatadores y CI. El incremento de la doble broncodilatación en los últimos años se debe fundamentalmente a cambios de tratamientos previos que se administraban por separado. Por otro lado, a pesar de los mensajes para un uso restrictivo de los CI, estos solo han descendido en un 10% en los últimos 8 años, utilizándose en un 68% de los pacientes, mayoritariamente como triple terapia. Estos porcentajes corresponden a los diferentes periodos analizados, por lo que pueden variar puntualmente dentro de este periodo, aunque estos cambios fueron escasos sin afectar a la tendencia observada. Esto significa que, si durante uno de los periodos analizados hubo un cambio, se computan los 2tratamientos (por este motivo los porcentajes pueden no sumar 100). Simultáneamente, se hizo un análisis más preciso utilizando puntos de corte de un año, pero la situación apenas cambió, por lo que optamos por evaluarlo en periodos de 2 años para que las comparaciones fueran más consistentes como cambio de tendencia entre los diferentes periodos. Sorprendentemente, el mayor uso de CI fue en Atención Primaria, donde podría asumirse que, si no existe una valoración adicional por otros especialistas, se trata a los pacientes menos graves (fig. 3). Estos datos son consistentes con series de casos tantos nacionales26 como internacionales27, en las que el uso de CI en Atención Primaria superaba el 80% de los casos.
La experiencia clínica y los datos de la literatura nos indican que los pacientes cada vez ingresan menos y cuando lo hacen es en edades más avanzadas, frecuentemente con varias comorbilidades asociadas28,29, y todo ello en un entorno de una menor mortalidad por EPOC30,31. En nuestro estudio se confirman estos hallazgos. En el acumulado de 2011-2018, solo el 35% de los pacientes habían tenido un ingreso hospitalario por cualquier causa. En este subgrupo, con al menos un ingreso hospitalario, la mortalidad hospitalaria por cualquier causa fue del 10,76%, pero solo del 2,47% en Neumología, donde los ingresos fueron mayoritariamente por causas respiratorias. Aunque hubo grandes diferencias en la mortalidad por especialidades, las diferencias en la edad y en las comorbilidades asociadas no permiten establecer una relación directa entre la especialidad que trata al paciente y una mayor o menor mortalidad. En el estudio AUDIPOC se observó una diferente mortalidad entre hospitales pero, del mismo modo que sucede en nuestra serie, es difícil valorar el impacto de ciertas variables, como las comorbilidades5 o el propio sistema organizativo (fallecimiento en centros geriátricos, etc.) a la hora de relacionar los diferentes valores de mortalidad con el nivel de especialización de los cuidados32.
La principal limitación de un estudio de estas características podría ser la falta de información documentada. En Castilla-La Mancha, existe un amplio uso de registros médicos electrónicos. La implementación de esta herramienta comenzó hace una década, siendo prácticamente universal en los últimos 5 años, por lo que esta limitación se focaliza en los primeros años de análisis. Adicionalmente, los resultados en algunas variables estarán condicionados por el nivel de calidad de los informes clínicos, que en muchos casos no recopilan toda la información del paciente. Dado que no es un estudio basado en un registro estricto de variables, algunas podrían no estar adecuadamente documentadas, por lo que no ha sido posible analizarlas. En este estudio solo hemos incluido la información sobre la cual tenemos la seguridad de que es de alta calidad y de gran relevancia clínica. Con la mejora de los sistemas de lectura y de la recogida de datos, en los próximos años será posible evaluar otras variables que nos pueden dar lugar a análisis de calidad en otros aspectos de la EPOC.
Conclusión. El avance de las nuevas tecnologías, la accesibilidad a Internet y la posibilidad de realizar análisis de datos masivos (big data) nos permiten conocer la situación de la EPOC en situaciones de vida real que, por sesgos de diferente índole, no siempre puede ser valorada correctamente con otras metodologías. Este estudio identifica cuáles son las principales características de una población no seleccionada de EPOC y cuáles son los principales errores en el manejo de la enfermedad. Esta información permite orientar estrategias asistenciales que sean efectivas y que ayuden a mejorar la situación de la EPOC en nuestro medio, todo ello con la posibilidad de que el efecto de dichas medidas pueda ser monitorizado de forma continua.
Conflicto de interesesJosé Luis Izquierdo ha recibido honorarios por asesoramiento, proyectos o ponencias de AstraZeneca, Bayer, Boehringer Ingelheim, Chiesi, Glaxo, Grifols, Smith Kline, Menarini, Novartis, Orion, Pfizer, Sandoz, y Teva.
Diego Morena no refiere conflicto de intereses.
Yolanda González es empleada a tiempo completo de SAVANA.
José Manuel Paredero no refiere conflicto de intereses.
Bernardino Pérez no refiere conflicto de intereses.
Desiré Graciani no refiere conflicto de intereses.
Matilde Gutiérrez no refiere conflicto de intereses.
José Miguel Rodríguez ha recibido honorarios por asesoramiento, proyectos o ponencias de AstraZeneca, Bayer, Boehringer Ingelheim, Chiesi, Glaxo Smith Kline, FAES, Grifols, Menarini, Novartis, Orion, Pfizer, Roche y Teva.