Introducción
La fibrobroncoscopia es el método más utilizado en el diagnóstico del carcinoma broncogénico1-5. En los tumores endoscópicamente visibles, los más frecuentes, tradicionalmente se ha empleado la combinación de técnicas como la biopsia (BB), el cepillado (CB) y el aspirado bronquial (AB), ya que con ellas se consigue una rentabilidad diagnóstica elevada, con frecuencia superior al 90%1-12. En la práctica habitual, recomendado además por varias sociedades científicas6-8 y broncoscopistas expertos9-12, deben llevarse a cabo estas 3 técnicas en todos los casos en los que sea posible, teniendo en cuenta que sus complicaciones son muy escasas.
En el momento actual no existe consenso sobre la secuencia óptima de realización de las técnicas endoscópicas, fundamentalmente sobre cuál es el momento adecuado para la llevar a cabo el AB1,8,10,12. Si se efectúa antes del CB y BB, disminuye el riesgo de contaminación con contenido hemático, pero si se lleva a cabo tras el CB y BB aumenta esta posibilidad, aunque es probable que se obtenga una mayor rentabilidad, ya que estas técnicas pueden favorecer el desprendimiento de células de la superficie tumoral1,8-15. En una exhaustiva búsqueda bibliográfica únicamente hemos encontrado 2 artículos16,17 y varias publicaciones en forma de resumen18-21 donde se analiza este aspecto y cuyos resultados no han sido del todo homogéneos. Con el objetivo de contribuir a aclarar la influencia del momento de la realización del AB en la rentabilidad diagnóstica de los tumores broncogénicos endoscópicamente visibles y analizar el papel del tipo de neoplasia endobronquial o la contaminación hemática de las muestras, llevamos a cabo el presente estudio.
Pacientes y métodos
Se ha llevado a cabo un estudio transversal prospectivo con componente analítico entre enero de 2003 y diciembre de 2004. Se incluyó a todos los pacientes con neoplasias endobronquiales primarias o metastásicas a quienes se practicó una videofibrobroncoscopia con fines diagnósticos. Se excluyeron los casos en los que tras la videofibroncoscopia o técnicas quirúrgicas (videotoracoscopia o toracotomía) se obtuvo un diagnóstico distinto del de carcinoma. La técnica fue realizada por 2 broncoscopistas experimentados y 2 médicos residentes supervisados por los anteriores en el Hospital Xeral-Cíes de Vigo. Éste es un centro de tercer nivel que es referencia para una población de unos 250.000 habitantes. Los pacientes fueron premedicados con 0,5 mg de atropina por vía intramuscular y generalmente se realizó sedación consciente con midazolam por vía intravenosa. La broncoscopia se efectuó vía transnasal, en decúbito supino, y la anestesia local se llevó a cabo con lidocaína al 2%. Tras la visualización de la lesión tumoral endobronquial, en todos los casos se realizaba la siguiente secuencia de técnicas: AB previo, CB, BB y AB posterior. Los broncoaspirados se obtuvieron instilando 20-30 ml de suero fisiológico perpendicularmente a la lesión y aspirándolo a un contenedor. Se realizaban 2 cepillados sobre la superficie tumoral que se extendían en 2 portas y se fijaban inmediatamente con alcohol al 96%. El número de biopsias osciló entre 4 y 6, a criterio del broncoscopista responsable. En el caso de detectarse en la tomografía axial computarizada de tórax adenopatías paratraqueales de diámetro superior a 10 mm, previamente a la realización de las técnicas endobronquiales, se procedía a la punción aspirativa transtraqueal con aguja fina de dichas adenopatías.
Las lesiones se describieron como masa endobronquial (formación endobronquial vegetante claramente distinguible del resto de la pared bronquial), mucosa infiltrada (área irregular y friable con hipervascularización y borramiento de pliegues cartilaginosos) y lesiones submucosas (engrosamiento o pérdida de los pliegues longitudinales o edema de mucosa con pliegues engrosados y estenosis).
Para los procedimientos se utilizaron varios modelos de videofibrobroncoscopios de la casa Olympus (Olympus, Tokio, Japón). Para el AB se intercaló un recipiente para recogida de muestras tipo Lukens (Tycohealthcare, Gosport, Reino Unido) de 20 ml y conexión de 30 cm inmediatamente conectado a la válvula de aspiración del broncoscopio. Para el CB se utilizó el modelo Cellebrity Endoscopic Citology Brush (Boston Cientific, Spencer, EE.UU.) de 150 cm de longitud, diámetro de 1,8 mm, con cepillo de 12 mm de longitud y diámetro de 3 mm. Las biopsias se realizaron con pinzas ovales fenestradas FB-21C-1 (Olympus, Tokio, Japón) con longitud de 100 cm y diámetro de 1,8 mm.
Los AB se etiquetaron aleatoriamente como A y B para su estudio ciego por el citólogo. Se centrifugaron a 1.500 rpm durante 10 min y se pipeteó el material sedimentado y el sobrenadante en varios portas que se fijaron con alcohol al 96%. Las muestras obtenidas tras la BB con fórceps se fijaron en solución de formaldehído, se bañaron en parafina y se seccionaron. Las muestras citológicas se tiñeron de forma sistemática con técnica de Papanicolaou y los histológicos con hematoxilina y eosina.
Estudió las muestras un solo patólogo que desconocía el orden de cada AB. En cuanto a la secuencia del estudio citohistológico, se estudiaron siempre primero las muestras de los AB A y B y posteriormente el CB y la BB para que los resultados de éstas no influyeran en la rentabilidad diagnóstica del AB. Se indicaban específicamente aquellos casos del AB que, por ser muy hemáticos, dificultaban o impedían su estudio adecuado. Las muestras "sospechosas o no concluyentes" se consideraron negativas.
Se explicaron los riesgos potenciales de las distintas técnicas endoscópicas y el objetivo del estudio a todos los pacientes, que firmaron un documento de consentimiento informado no específico, aunque aceptaron verbalmente su participación. El estudio fue aprobado por el Comité Ético de nuestro centro.
Análisis estadístico
Los resultados globales se expresan como porcentajes y frecuencias absolutas para las variables cualitativas y como la media ± desviación estándar para las numéricas. El valor diagnóstico de los procedimientos se analizó con el test exacto de McNemar, utilizando un nivel de significación de 2 colas de 0,05. Los análisis se realizaron con el programa Statistical Package for Social Sciencies versión 9.0 (SPSS, Chicago, IL, EE.UU.).
Resultados
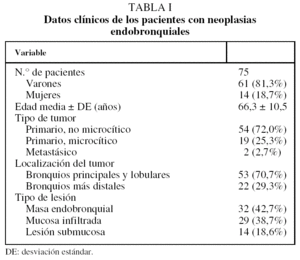
Se incluyó en el estudio a 78 pacientes con lesiones endobronquiales y sospecha de neoplasias primarias o metatásicas de pulmón. Se excluyó a 3 pacientes con diagnóstico final de procesos benignos (n = 2) y linfoma pulmonar primario (n = 1). Los datos generales de la población final del estudio se resumen en la tabla I. Los tipos histológicos fueron: 54 (72%) carcinomas no microcíticos (28 escamosos, 20 adenocarcinomas y 6 carcinomas indiferenciados de células grandes), 19 (25,3%) carcinomas microcíticos y 2 (2,7%) metástasis endobronquiales de carcinomas de células renales.
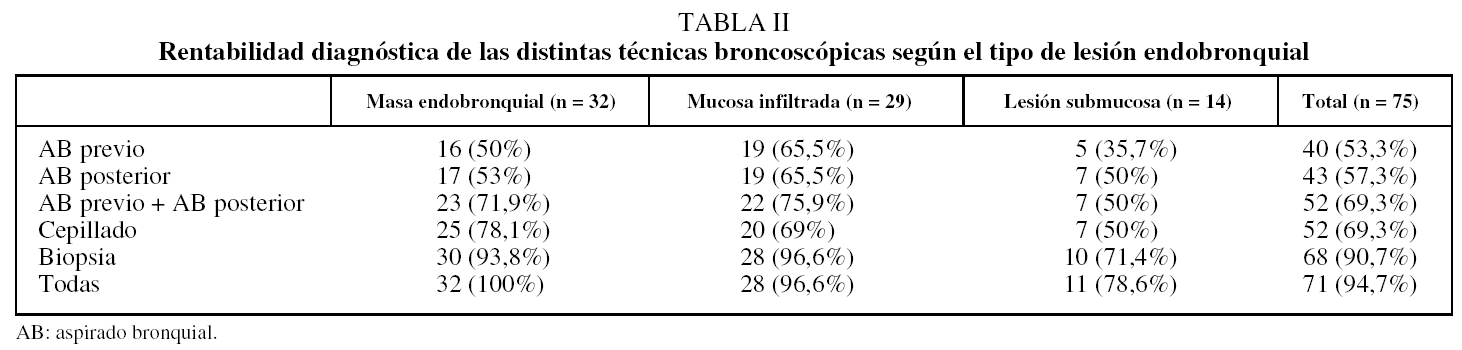
El rendimiento diagnóstico de las distintas técnicas endoscópicas de forma global y para cada tipo de lesión endobronquial se representa en la tabla II. La broncoscopia fue diagnóstica en 71 casos (94,7%). En los otros 4 pacientes el diagnóstico de neoplasia se realizó por técnicas quirúrgicas (n = 2), biopsia pleural (n = 1) y por punción transbronquial en otro. La rentabilidad fue significativamente inferior en las lesiones submucosas frente a los otros tipo de lesiones (11 de 14 [78,6%] en las submucosas y 60 de 61 [98,3%] en las lesiones tipo masa o infiltrantes; p = 0,002)
La rentabilidad conjunta de los AB previos y posteriores fue del 69,3%, significativamente superior a la del AB previo (p = 0,001) y la del AB posterior (p = 0,004) por separado. En 18 casos (24%) los hallazgos citológicos de los AB no fueron coincidentes: en 11 el AB posterior fue diagnóstico y no el AB previo, y en 7 ocurrió lo contrario. En 14 de los 32 casos (43,7%) en que el AB posterior fue negativo, la valoración citológica se vio dificultada por ser muy hemática, frente a 3 de los 35 (8,5%) AB previos negativos (p = 0,002).
La BB fue la única técnica diagnóstica en 9 pacientes (12%) (3 masas, 4 mucosas infiltradas y 2 lesiones submucosas), el CB lo fue en uno (1,3%) (una mucosa infiltrada) y el AB posterior en 2 (2,7%) (una masa y una lesión submucosa).
Se procedió además a la punción transtraqueal de adenopatías paratraqueales o subcarinales en 17 casos, de los que en 13 (76,4%) se obtuvo una citología positiva.
No se describieron complicaciones destacables relacionadas con las técnicas endoscópicas.
Discusión
El AB es la aspiración de las secreciones bronquiales, ya sea directamente o después de la instilación de suero fisiológico9-11. La muestra que se obtiene es la mezcla, en proporción desconocida, de secreciones bronquiales y de vías altas, de suero y del agente anestésico9-11. La indicación más frecuente es su análisis citológico en el diagnóstico del cáncer de pulmón1-12. Aunque en los tumores endoscópicamente visibles existen estudios en los que el AB no ha mostrado un incremento de la sensibilidad diagnóstica de las otras técnicas broncoscópicas, o éste ha sido modesto1,4,5,10,12, varias sociedades científicas6-8 y opiniones de expertos9-11,14 sostienen que siempre que sea posible se realicen sistemáticamente las 3 técnicas. En el presente estudio las técnicas citológicas (AB y CB) han sido la única técnica diagnóstica únicamente en un 4% de los casos. Sin embargo, el AB se ha mostrado como una técnica económica, muy segura y coste-efectiva, sobre todo en lesiones muy vascularizadas o carcinomas microcíticos, donde los artefactos por aplastamiento son relativamente frecuentes1,4,10,14,16. Permite además la obtención de muestras para cultivos microbiológicos9,10,14.
El orden en el que se debe realizar estas 3 técnicas es un tema de amplia controversia1,8,12. En las recomendaciones sobre fibrobroncoscopia de la British Thoracic Society8 publicadas en 2001, se indica que la secuencia óptima para realizar las técnicas endoscópicas en las neoplasias endobronquiales visibles no está clara y que es necesario llevar a cabo estudios que analicen este tema. Lee y Metha11, en un manual de referencia, indican que el AB debe efectuarse antes del CB y la BB para evitar la contaminación con sangre, que podría dificultar el análisis citológico de las muestras. Una excepción podrían ser las lesiones de aspecto submucoso, donde la rentabilidad del AB podría ser mayor si se altera previamente la integridad de la mucosa11.
Castella9, en el manual Medicina respiratoria, publicado recientemente por la Sociedad Española de Neumología y Cirugía Torácica, afirma que es conveniente recoger una muestra antes del CB y la BB y otra después, que podría ser más sensible al aprovechar la descamación celular provocada por las otras técnicas. Esta segunda aspiración podría ser inútil si se ha producido una hemorragia, aunque si ésta no ha tenido lugar se deben mezclar los 2 frascos y remitirlos como una muestra única9.
A pesar de esta controversia, el tema se ha estudiado poco, al menos hasta los últimos años, cuando se han publicado 2 artículos16,17 y 4 resúmenes14-21 en los que prospectivamente se ha intentado aclarar esta cuestión.
Raymond et al18 no encontraron diferencias significativas en tumores centrales, pero sí en neoplasias no visibles endoscópicamente (un 25% de resultados positivos del AB previo y un 45% del AB posterior). Scriven et al19, en una serie de 36 pacientes, comunican una sensibilidad del AB previo del 65% y del AB posterior del 85% (p = 0,01), siendo la del CB del 43% y la de la BB del 86%. En otros 2 estudios más recientes tampoco se encuentran diferencias al realizar distintas secuencias en el orden del AB, CB y BB20,21. En estos 4 estudios, al tratarse de resúmenes, no es posible analizar con detalle el método ni los resultados, lo que hace difícil extraer conclusiones.
Yigla et al16, en una muestra de 54 pacientes, encuentran una frecuencia de AB positivo para malignidad del 33% antes del CB y BB y del 48% cuando se realizaba tras estas técnicas; aunque esta diferencia no fue estadísticamente significativa, en nuestra opinión sí puede tener relevancia clínica.
Muy recientemente Van der Drift et al17 describen, en una serie de 137 pacientes con tumores endoscópicamente visibles, una rentabilidad diagnóstica del AB previo y del AB posterior del 72 y el 74%, respectivamente (p = 0,85).
En nuestro estudio tampoco hemos encontrado diferencias (un 53,7% del AB previo y un 57,7% del AB posterior; p = 0,6). Las mayores diferencias, aunque sin significación estadística debido probablemente al reducido tamaño muestral de este subgrupo, se han observado en los tumores submucosos, donde la alteración de la integridad de la mucosa que se produce tras el CB y BB podría producir un mayor desprendimiento celular que el que existe con respecto al AB previo en los otros tipos de lesiones endobronquiales1,11,17,21. La rentabilidad global del total de las técnicas broncoscópicas ha sido significativamente inferior a la de los casos de tipo masa o lesiones infiltrantes. Es en estos casos en los que estaría indicada la realización de una punción aspirativa con aguja de las lesiones endobronquiales1,9,11,16,22,23.
El motivo por el que el momento de realización del AB no influye en su rentabilidad podría ser, en contra de la opinión de otros autores17, la elevada frecuencia de AB hemáticos que se producen tras el CB y BB. Este exceso de sangre dificulta el procesamiento y la obtención citológica de calidad óptima, con probable repercusión en la cantidad de células incluidas para la valoración diagnóstica citológica15,24.
Debemos destacar la alta frecuencia de discordancia entre los resultados del AB previo y posterior, lo que ha hecho que la rentabilidad conjunta de ambos sea significativamente superior a la de cada uno por separado. Este dato, no analizado en ningún otro estudio, parece confirmar la recomendación de Castella9, que aconseja el procesamiento conjunto de ambos AB para incrementar en lo posible la rentabilidad. No es posible saber si esta estrategia de realizar los 2 AB podría sustituir a la realización sistemática del CB, ya que la influencia de éste en los resultados del AB posterior no se ha analizado hasta el momento en ningún estudio.
En conclusión, el orden de la realización del AB en el diagnóstico de neoplasias bronquiales endoscópicamente visibles no parece influir en la rentabilidad diagnóstica de la técnica, probablemente por la mayor frecuencia de AB excesivamente hemorrágicos que se producen cuando se llevan a cabo tras el CB y la BB. Debido a la alta discordancia de resultados entre los AB antes y después del CB y BB, el estudio de ambos incrementa significativamente el rendimiento diagnóstico de la técnica. Serían necesarios más estudios para analizar si esta estrategia podría evitar la realización de otras técnicas citológicas como el CB.
Correspondencia: Dr. A. Fernández-Villar.
Joaquín Costa, 60, 6.° C. 36004 Pontevedra. España.
Correo electrónico: jfv01po@saludalia.com
Recibido: 12-9-2005; aceptado para su publicación: 8-11-2005.