La enfermedad pleural conlleva un gran número de ingresos y elevadas estancias hospitalarias. Con el fin de mejorar esto, se creó en nuestro hospital una unidad de patología pleural (UPP). Nuestro objetivo es analizar el impacto clínico de dicha unidad.
Material y métodosEstudio prospectivo en el que incluimos a los pacientes ingresados en la UPP del Hospital Universitario Central de Asturias por neumotórax espontáneo primario (NEP), secundario (NES), derrame pleural paraneumónico complicado (DPPC) y derrame pleural maligno (DPM), entre enero de 2015 y diciembre de 2018. Analizamos parámetros descriptivos, estancias medias, reingresos al mes, necesidad de cirugía y, en los DPPC, también la mortalidad hospitalaria. Los datos se compararon con los de los pacientes ingresados por la misma enfermedad en neumología durante los 2 años previos (2013-2014). Describimos además todos los procedimientos realizados en la UPP, tanto ambulatorios como en pacientes ingresados.
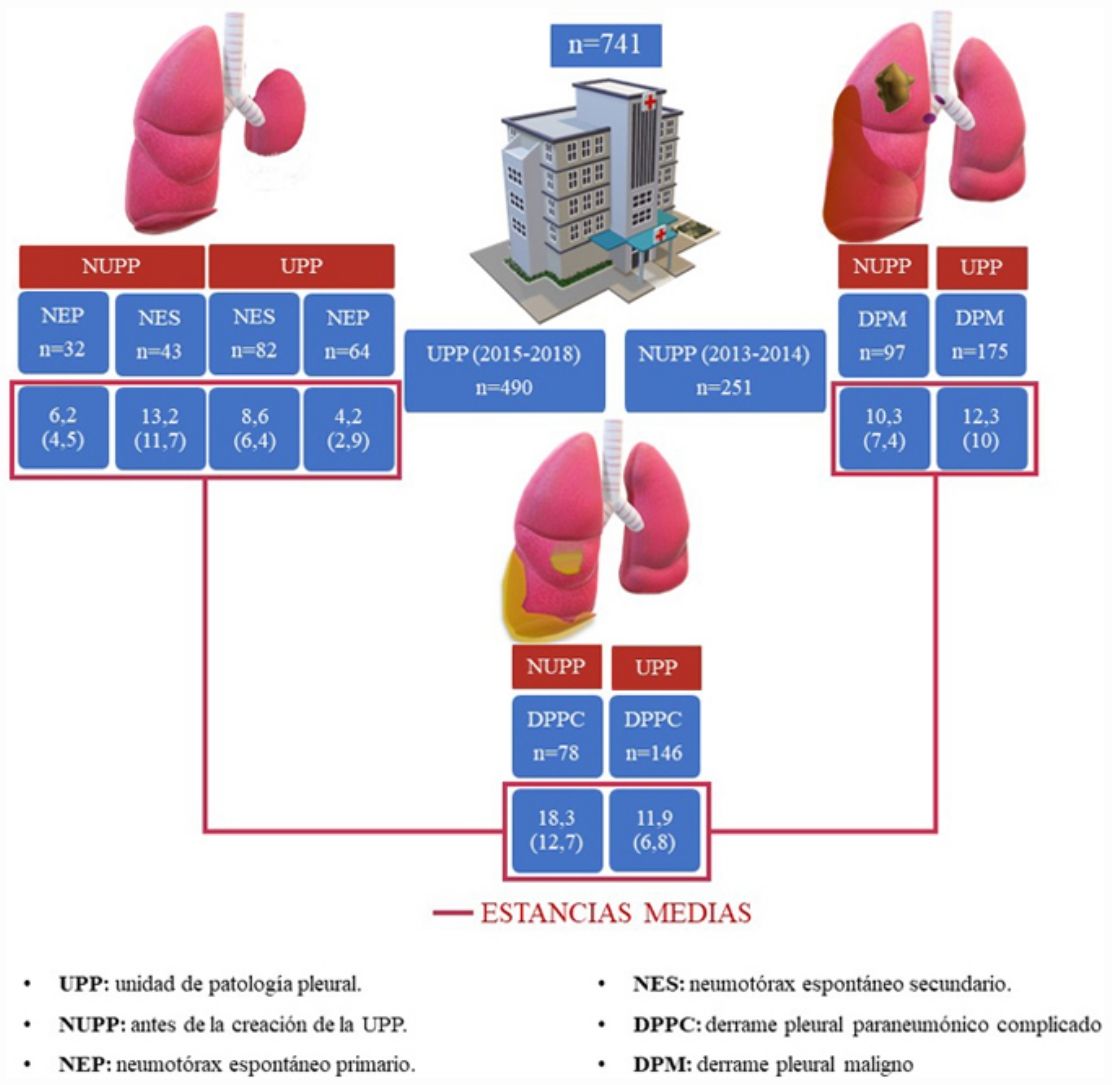
ResultadosSe incluyeron 741 pacientes. Objetivamos una disminución progresiva de los ingresos totales por enfermedad pleural y de la estancia media (días) en dichas afecciones, excepto en el DPM: NEP de 6,2 a 4,2 (p=0,004), NES de 13,2 a 8,6 (p=0,005), DPM de 10,3 a 12,3 (p=0,05) y DPPC de 18,3 a 11,3 (p=0,001). Existió una reducción de los reingresos al mes y de la mortalidad hospitalaria por DPPC en el periodo de la UPP (14,9% al 5,5%) (p=0,021).
ConclusionesLa creación de una UPP podría disminuir el número de ingresos innecesarios, favoreciendo una reducción de las estancias medias y, en los DPPC, también la mortalidad hospitalaria.
Pleural disease involves a large number of admissions and long hospital stays. In order to improve this situation, a Pleural Unit (PU) was created in our hospital. Our aim was to analyze the clinical impact of this unit.
Material and methodsIn this prospective study, we included patients admitted to the PU of the Hospital Universitario Central de Asturias for primary spontaneous pneumothorax (PSP), secondary spontaneous pneumothorax (SSP), complicated parapneumonic pleural effusion (CPPE), and malignant pleural effusion (MPE) between January 2015 and December 2018. We analyzed descriptive parameters, mean length of stay, readmissions at 1 month, need for surgery, and in the CPPE group, in-hospital mortality. The data were compared with those of patients admitted to the respiratory medicine department for the same diseases during the previous two years (2013-2014). We also describe all procedures performed in the PU, in both inpatients and outpatients.
ResultsA total of 741 patients were included, We observed a progressive decrease in total admissions for pleural diseases and mean length of stay (days) (with the exception of MPE), as follows: PSP: from 6.2 to 4.2 (P=.004); SSP: 13.2 to 8.6 (P=.005), MPE: 10.3 to 12.3 (P=.05); and CPPE: 18.3 to 11.3 (P=.001) There was a reduction in hospital readmissions at 1 month and in in-hospital mortality due to CPPE in the PU period (14.9% to 5.5%) (P=.021).
ConclusionsThe creation of a PU could decrease the number of unnecessary admissions, and reduce mean lengths of stay and, in the case of CPPE, in-hospital mortality.
La afección pleural engloba un grupo de enfermedades muy prevalentes en la actualidad. Solo el derrame pleural se estima que afecta a más de 3.000 personas por 1.000.000 de habitantes1 y representa el 4-10% de la enfermedad respiratoria en los servicios de neumología. Además, hay que tener en cuenta que existen complicaciones como los neumotórax yatrógenos y empiemas pleurales, entre otros procesos patológicos, que pueden presentarse asociados a su proceso de base en pacientes ingresados en otros servicios (cirugía torácica, cirugía general, urología…). La existencia de esta dispersión de la enfermedad conduce a que sea manejada con frecuencia con criterios dispares y heterogéneos, de tal manera que en algunas publicaciones2,3 se ha puesto de manifiesto la necesidad de favorecer la creación de unidades específicas.
Dentro de la neumología existe ya una amplia experiencia en la creación de unidades monográficas en enfermedades concretas como la EPOC4, el asma5 o el cáncer de pulmón. Con la creación de dichas unidades se ha puesto de manifiesto una reducción de los ingresos hospitalarios inapropiados6 y, en el caso de las unidades monográficas de cáncer de pulmón, se ha demostrado además una reducción de costes del 62%. Aunque las experiencias en el campo de la enfermedad pleural son limitadas, existen estudios que demuestran la posibilidad de realizar de forma ambulatoria procedimientos que habitualmente requerían ingreso hospitalario7. Existe bibliografía que hace referencia a que las unidades ambulatorias de patología pleural pueden reducir los costes hasta 7,2 veces respecto a la hospitalización, y además disminuir el tiempo necesario para la realización de las pruebas diagnósticas, sin perjuicio en la seguridad de los pacientes8.
La relevancia de la creación de una unidad de patología pleural (UPP) cobra sentido, además, ante la progresiva tecnificación que ha adquirido el manejo de esta enfermedad, especialmente con la introducción de la ultrasonografía, la cual ha disminuido las complicaciones asociadas a los diferentes procedimientos pleurales9, aunque a costa de aumentar la complejidad del diagnóstico y tratamiento de dicha afección para el neumólogo «generalista»10.
El objetivo principal de nuestro estudio fue valorar el impacto clínico de la creación de una UPP en las 4 afecciones pleurales más prevalentes ingresadas en nuestro servicio de neumología: neumotórax espontáneo primario (NEP), neumotórax espontáneo secundario (NES), derrame pleural maligno (DPM) y derrame pleural paraneumónico complicado (DPPC), valorando además, en este último caso, la mortalidad hospitalaria.
Objetivos primarios:
- ∘
Análisis de variación de las estancias medias hospitalarias.
- ∘
Impacto en la tasa de reingresos a los 30 días.
- ∘
Impacto en la necesidad de tratamiento quirúrgico (necesidad de decorticación en el caso de los DPPC o de intervención por fístula aérea persistente en el caso de NEP y NES).
- ∘
Reducción de la mortalidad durante el ingreso en los DPPC.
En los casos en los que los pacientes precisaron un tratamiento quirúrgico para la resolución de su enfermedad las estancias medias incluyeron además el tiempo de ingreso a cargo del servicio de cirugía torácica.Objetivos secundarios:
Análisis de los distintos procedimientos pleurales, tanto en pacientes ingresados como ambulatorios, desde la creación de la UPP.
Material y métodosEl Hospital Central Universitario de Asturias es un hospital de tercer nivel asistencial con 1.039 camas de hospitalización, y que atiende a un área poblacional de alrededor de 350.000 habitantes, siendo además centro de referencia para toda la comunidad autónoma (aproximadamente 1.050.000 habitantes).
Ante el elevado número de pacientes con enfermedad pleural que hay en nuestra área sanitaria, y la considerable cantidad de interconsultas de otras especialidades por esta afección, se decidió crear una UPP en el año 2015 con el fin de mejorar la interrelación entre servicios hospitalarios y la atención al paciente con enfermedad pleural, favoreciendo además, en la medida de lo posible, la atención ambulatoria. Para ello, la UPP se articuló basándose en 3 pilares: la creación de una unidad de atención ambulatoria al paciente con enfermedad pleural, la atención al paciente ingresado y un área de técnicas pleurales donde se llevan a cabo los diferentes procedimientos invasivos. Funcionalmente, la UPP forma parte de la unidad de intervencionismo, la cual está formada por 3 neumólogos y una enfermera a tiempo completo. La unidad no posee un número concreto de camas; se utilizan las necesarias, dentro del servicio de neumología, según la presión asistencial.
Se realizó un estudio prospectivo en el que se incluyeron todos los pacientes ingresados en la UPP de nuestro servicio de neumología entre enero de 2015 y diciembre de 2018.
El estudio fue autorizado previamente por el Comité de Ética en Investigación del Principado de Asturias con el número 186/18.
Población de estudioPara la realización del estudio se seleccionaron todos los pacientes con NEP, NES, DPM y DPPC ingresados en la UPP y no susceptibles de tratamiento ambulatorio. Se elaboró una base de datos con las variables a estudio, en la que se incluyeron todos los pacientes que presentaban alguna de estas enfermedades al ingreso.
Se analizaron parámetros descriptivos, estancias medias, reingresos a los 30 días, necesidad de cirugía y, en los DPPC, también la mortalidad hospitalaria.
Los datos se compararon con los de los pacientes ingresados por enfermedad pleural en nuestro servicio de neumología durante los 2 años previos a la creación de la UPP (2013-2014). Para ello se evaluaron las historias electrónicas de dichos pacientes incluidas en el programa «Millenium», y se seleccionaron las de aquellos pacientes que cumplían los criterios de inclusión.
Criterios de inclusión- 1.
NEP: pacientes sin enfermedad pulmonar conocida y aparición de neumotórax espontáneo.
- 2.
NES: pacientes con enfermedad pulmonar previa y aparición de neumotórax espontáneo.
- 3.
DPPC: derrame pleural asociado a una infección pulmonar. Se incluyeron todos aquellos pacientes que, independientemente del tamaño del derrame, precisaron drenaje torácico por: criterios bioquímicos en el análisis del líquido pleural, tales como un pH<7,2, glucosa<40mg/dl, LDH>1.000UI, existencia de derrame purulento, cultivos positivos o por la presencia de un DP con septos en las pruebas de imagen realizadas.
- 4.
DPM: paciente con neoplasia conocida o diagnosticada en el curso del ingreso y aparición de derrame pleural maligno, definido por la existencia de citología o biopsia pleural positivas para malignidad, o nodulaciones pleurales captantes en la PET/TC, aunque no hubiese confirmación citohistológica.
- 1.
Pacientes que ya llevaban días ingresados en alguno de los servicios de neumología de otros hospitales de nuestra comunidad autónoma, y a los que posteriormente se decidió trasladar a nuestra UPP por ser centro de referencia.
- 2.
Pacientes que presentaron en el curso de su ingreso hospitalario enfermedad derivada de complicaciones inherentes al mismo, tales como neumotórax iatrogénico o DPPC secundario a infección nosocomial, en pacientes ingresados por otros motivos.
- 3.
Pacientes que solicitaron el alta voluntaria.
Para el tratamiento de los pacientes se aplicaron los algoritmos diagnósticos y terapéuticos establecidos por la Sociedad Española de Patología del Aparato Respiratorio (SEPAR)11.
Todos los procedimientos realizados desde la creación de la UPP se llevaron a cabo mediante guía ecográfica por el personal de dicha unidad.
Análisis estadísticoPara la elección de la cohorte histórica se eligió el tiempo de estudio en función del número de pacientes necesario para obtener un tamaño muestral con una potencia estadística del 90% y un nivel de confianza del 95% (error alfa del 5%). Como tamaño del universo se estableció el de todos los pacientes ingresados en nuestro Servicio en el periodo de estudio. Bajo estos supuestos el tamaño muestral estimado fue de 96 pacientes por enfermedad a estudio, por lo que se eligieron para el análisis los 2 años anteriores a la implementación de la UPP.
Para el análisis de los datos se agrupó a los pacientes en función de las distintas enfermedades y de su inclusión antes o después de la creación de la UPP. Las variables cuantitativas se expresaron como media y desviación estándar (SD) y las variables cualitativas en forma de porcentajes. Para el estudio de las variables cuantitativas se utilizó el test de la «t» de Student. Las variables cualitativas se analizaron mediante el test de Chi-cuadrado. En todos los casos se estableció como significativo un valor de p<0,05. Los análisis estadísticos se realizaron con el programa Stata v15.4.2.
ResultadosEl número global de pacientes ingresados en el servicio de neumología durante el periodo de estudio fue de 12.341 pacientes. En nuestro estudio se incluyeron un total de 741 pacientes, de los cuales el 68,9% eran varones con una edad media de 61,7 años (19,4SD). El número de pacientes (entre paréntesis) y el porcentaje de varones para cada enfermedad era: DPM (272) 53,3%, DPPC (224) 75,9%, NEP (119) 79%, NES (126) 81%. A continuación desglosamos la edad junto a su desviación estándar, por enfermedades: DPM 70,4 (12,7), DPPC 63,2 (14,7), NEP 31,1 (12,7), NES 69,2 (15,2).
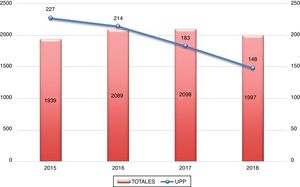
La distribución por número de ingresos totales en el servicio de neumología (incluyendo la enfermedad pleural) y los específicos en la UPP desde la creación de la misma se resume en la figura 1, donde se objetiva una disminución progresiva de los ingresos de pacientes con enfermedad pleural (fig. 2).
Diagrama de estancias medias antes y después de la creación de la UPP.
DPM: derrame pleural maligno; DPPC: derrame pleural paraneumónico complicado; NEP: neumotórax espontáneo primario; NES: neumotórax espontáneo secundario; NUPP: antes de la creación de la unidad de patología pleural; UPP: unidad de patología pleural.
La creación de la UPP propició la realización de un gran número de procedimientos de forma ambulatoria, el cual fue aumentando progresivamente desde el inicio. Se produjo además un gran desarrollo de algunas de estas técnicas, sobre todo ecoguiadas, tales como la realización de biopsias de lesiones torácicas periféricas y la inserción de distintos tipos de drenajes, bien por técnica de Argyle o de Seldinger (tabla 1).
Procedimientos totales realizados
| 2015 | 2016 | 2017 | 2018 | ||
|---|---|---|---|---|---|
| Tubo de tórax | Totales | 184 | 195 | 215 | 228 |
| Ambulatorios | - | - | - | - | |
| Pleurodesis química | Totales | 17 | 16 | 22 | 13 |
| Ambulatorios | - | - | - | - | |
| Biopsia de pleuraa y de lesiones torácicas periféricas | Totales | 21 | 55 | 60 | 36 |
| Ambulatorios | 9,5 | 21,8 | 43,3 | 44,4 | |
| Toracocentesis diagnóstica | Totales | 256 | 274 | 308 | 288 |
| Ambulatorios | 24,6 | 29,2 | 25,6 | 32.9 | |
| Toracocentesis evacuadora | Totales | 184 | 221 | 243 | 210 |
| Ambulatorios | 41,2 | 51,6 | 54,3 | 53,8 | |
| Catéteres tunelizados | Totales | 12 | 28 | 40 | 42 |
| Ambulatorios | 25 | 53,6 | 70 | 78,6 | |
| Toracoscopiamédica | Totales | 4 | 6 | 8 | 4 |
| Ambulatorios | - | - | - | - |
Se refiere a la suma de biopsias pleurales cerradas y guiadas por ecografía.
En los totales se incluye la suma, en número absoluto de los procedimientos realizados, tanto en pacientes hospitalizados como en pacientes ambulatorios.
En ambulatorios se indica el porcentaje de los procedimientos que se hicieron de forma ambulatoria sobre el total.
Se incluyen solo los procedimientos realizados en la unidad de patología pleural, se excluyen aquellos realizados durante los turnos de atención continuada por el personal médico perteneciente al servicio de neumología.
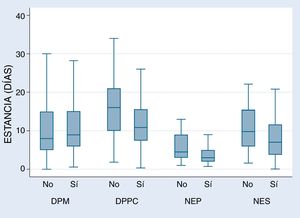
Analizamos las estancias medias de las distintas enfermedades estudiadas antes y después de la creación de la UPP. Se estudió también la tasa de reingresos en el primer mes y la necesidad de intervención quirúrgica (tabla 2). Nuestros resultados mostraron una reducción significativa de las estancias hospitalarias, sin que ello conllevara una mayor tasa de reingresos. De hecho, en el caso de los DPM reingresaron significativamente menos pacientes al mes del alta desde el desarrollo de la UPP.
Estancias medias hospitalarias, tasas de reingreso en los primeros 30 días tras el alta y necesidad de intervención quirúrgica
| Estancia media (días) | Reingreso (%) | Necesidad de cirugía (%) | |||||||
|---|---|---|---|---|---|---|---|---|---|
| NUPP | UPP | p | NUPP | UPP | p | NUPP | UPP | p | |
| NEP | 6,2 (4,5) | 4,2 (2,9) | 0,004 | 6,3 | 5,7 | 0,6 | 15,6 | 9,2 | 0,33 |
| NES | 13,2 (11,7) | 8,6 (6,4) | 0,005 | 6,8 | 3,7 | 0,4 | 9,1 | 12,2 | 0,42 |
| DPPC | 18,3 (12,7) | 11,9 (6,8) | 0,001 | 3,8 | 8,2 | 0,27 | 11,7 | 8,9 | 0,49 |
| DPM | 10,3 (7,4) | 12,3 (10) | 0,05 | 9,3 | 2,9 | 0,024 | - | - | - |
Las estancias hospitalarias vienen expresadas junto a su desviación estándar.
DPM: derrame pleural maligno; DPPC: derrame pleural paraneumónico complicado; NEP: neumotórax espontáneo primario; NES: neumotórax espontáneo secundario; NUPP: antes de la creación de la unidad de patología pleural; UPP: unidad de patología pleural.
Analizamos también la mortalidad en los pacientes con DPPC, evidenciando una disminución significativa de la mortalidad debida a los mismos cuando comparamos los años previos y posteriores a la creación de la UPP, pasando del 14,9% al 5,5% (p=0,021). Cabe reseñar que el número de pacientes oncológicos con DPPC era muy elevado en nuestra serie, tanto antes como después de la creación de la UPP, sin diferencias entre ambos periodos (32,1% vs. 30,1%) (p=0,76).
Las tasas de decorticación que fueron necesarias en los DPPC antes de la UPP eran del 11,7%, consiguiendo un descenso posterior hasta el 8,9%, sin llegar a ser este significativo (p=0,49).
DiscusiónEn los últimos años hemos asistido a un interés creciente por la enfermedad pleural. Los motivos de este interés se fundamentan en un aumento de la prevalencia de la misma12 y en el incremento progresivo de procedimientos pleurales a disposición del especialista. Todo ello conlleva una elevada tecnificación y un aumento del arsenal diagnóstico y terapéutico, junto con una minimización de efectos adversos. Así, el diagnóstico y tratamiento del paciente con enfermedad pleural precisa, cada vez más, de profesionales formados específicamente, siendo el impacto de la afección pleural en los servicios de neumología cada vez mayor.
Las técnicas de imagen modernas permiten detectar de forma cada vez más precoz la existencia de derrames pleurales de pequeña cuantía o de engrosamientos pleurales susceptibles de punción. En determinadas enfermedades, como el DPPC, el diagnóstico y drenaje precoz de las colecciones pleurales mejora el pronóstico y acorta el tiempo de hospitalización13–15. En enfermedades como el DPM la disponibilidad de tratamientos basados en resultados obtenidos en el análisis molecular de las muestras histológicas, así como el aumento de la supervivencia, justifican que el número de pacientes atendidos por esta afección sea cada vez más alto y ocasione más ingresos16. A pesar de que existen referencias en la literatura sobre la especialización técnica en enfermedad pleural10,17, es menos habitual encontrar referencias a UPP integradas en los servicios de neumología, como la de nuestro hospital, que dispensen una atención integral tanto desde el punto de vista clínico, asumiendo todos los pacientes ingresados por enfermedad pleural en nuestro servicio, como intervencionista. Además, no hemos encontrado en la literatura estudios que evalúen el impacto asistencial de estas unidades sobre el paciente ingresado en planta.
Para nuestro estudio hemos elegido las enfermedades más prevalentes y no susceptibles de manejo ambulatorio. Hemos objetivado una disminución global de los ingresos por proceso patológico pleural, motivada probablemente por la existencia de una consulta ambulatoria de rápida resolución. No obstante, a pesar de ello, no hemos sido capaces de reducir el número de ingresos de pacientes con DPM ni su estancia media, aunque sí se ha conseguido disminuir significativamente las tasas de reingreso al mes. Estos resultados se podrían justificar, por un lado, por la tendencia a ingresar en la UPP a pacientes con DPM secundario a neoplasias no pulmonares que tradicionalmente ingresaban en otros Servicios y, por otro lado, porque en nuestro servicio se dispensan cuidados paliativos a aquellos pacientes con enfermedad tumoral avanzada desestimados para quimioterapia o con mal soporte social. Todo ello dificulta en gran medida la posibilidad de disminuir, de forma significativa, los parámetros estudiados.
En cambio, hemos sido capaces de reducir sensiblemente las estancias medias en otras enfermedades «agudas» que requieren necesariamente ingreso como los NEP, los NES y los DPPC, sin que esto conlleve una tasa de reingresos mayor, a pesar de que en nuestras estancias medias hospitalarias están incluidas las de los pacientes que requirieron tratamiento quirúrgico posterior. Por otra parte, alrededor de un tercio de los pacientes con DPPC de nuestra serie presentaban también enfermedad tumoral avanzada con DPM, lo que probablemente ha tenido una repercusión negativa en las estancias medias hospitalarias.
Analizamos específicamente la mortalidad en los DPPC, dado que, en el caso de los neumotórax que ingresan, es prácticamente nula y en los pacientes con DPM es difícilmente modificable por su enfermedad de base. De esta forma, en el caso de los DPPC se ha observado una reducción significativa de la mortalidad y unas tasas de decorticación muy bajas e inferiores a las descritas en la literatura para esta enfermedad13,18. Existen varios factores que podrían justificar estos resultados, entre ellos la administración de fibrinolíticos en los DPPC septados, la utilización sistemática de la ecografía para la realización de los distintos procedimientos pleurales o la implicación en los mismos de personal entrenado, tanto médico como de enfermería.
Por otra parte, la reducción observada en el número global de ingresos se debe probablemente a la realización ambulatoria de muchos procedimientos diagnósticos y terapéuticos que antes se realizaban con el paciente ingresado. A este respecto cabe reseñar que la mayoría de los ingresos inadecuados en un servicio de neumología se deben a la espera para la realización de pruebas diagnósticas, resultados e interconsultas19, tal y como se refleja también en el estudio de Velasco et al.20 realizado en un hospital comarcal de Asturias, donde además el mayor número de ingresos inadecuados se observa en el Servicio de Neumología, especialmente en relación con DPM21.
Nuestro trabajo también tiene varias debilidades. Para el estudio comparativo de resultados hemos recurrido a una cohorte histórica retrospectiva. No obstante, dado que la población de estudio han sido todos los pacientes ingresados en el hospital en los 2 años anteriores a la creación de la UPP, y que todos los parámetros diagnósticos y de interés han quedado reflejados en la historia electrónica, la pérdida de información ha sido escasa. Por otra parte, el estudio ha sido realizado en un único hospital, con las limitaciones que ello conlleva de extrapolación de datos. Existe también un problema de aplicabilidad de resultados, puesto que se precisa de profesionales formados específicamente en el manejo de la ecografía torácica y de los distintos procedimientos pleurales, tal y como se recomienda en diversas publicaciones10.
Sin embargo, en líneas generales, pensamos que la experiencia ha sido altamente satisfactoria. Creemos que la aplicación de criterios homogéneos y el hecho de que la gestión de los procesos diagnósticos y terapéuticos se realice por el mismo profesional que gestiona el alta médica, favorece un sistema más ágil y que depende menos de las listas de espera de otros servicios. Esto mismo ha sido reflejado previamente para otras enfermedades en un trabajo de Antón y Sanchís3.
Cabe reseñar que las unidades de pleura representan el mejor entorno para enseñar los conocimientos teóricos y las destrezas adecuadas a los nuevos médicos residentes22. Además permiten tener un volumen de pacientes adecuado para realizar bases de datos útiles en la investigación clínica. En la UPP de nuestro hospital cada residente realiza una rotación reglada de 2 meses, sin contar los numerosos procedimientos que se realizan en las guardias específicas de la especialidad.
ConclusionesLa creación de una UPP puede disminuir el número de ingresos innecesarios, favoreciendo además una significativa reducción de las estancias hospitalarias, y consiguiendo, por otra parte, una disminución de la mortalidad en los pacientes con DPPC.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.