Sr. Director: En su interesante artículo sobre el coste de las agudizaciones de la bronquitis crónica y la enfermedad pulmonar obstructiva crónica (EPOC), Llor et al1 plantean: "Es fundamental identificar las situaciones clínicas o los factores de riesgo asociados a un mayor coste en el tratamiento de las agudizaciones de la EPOC (AEPOC). De este modo se podrán diseñar estrategias para optimizar los limitados recursos disponibles". Los autores hacen un estudio de corte farmacoeconómico de excelente factura, donde concluyen: "Las variables que se asocian a una agudización de coste elevado son la oxigenoterapia continua, la hospitalización previa y el tratamiento con claritromicina comparada con moxifloxacino o amoxicilina-ácido clavulánico". Sin embargo, pensamos que, además de estas situaciones identificadas en el estudio como de riesgo para un mayor coste de la atención sanitaria de estos pacientes, debieran analizarse otros factores que, junto a los anteriores, dan una visión más integral del problema y, en definitiva, también repercuten en los costes por atención sanitaria. Más concretamente, nos referimos a factores pronósticos de mortalidad en pacientes que necesitan hospitalización por una AEPOC, cuya presencia se asocia a, por ejemplo, mayor estancia hospitalaria, menor tasa de respuesta al tratamiento, necesidad de ingreso en unidades de cuidados intensivos, por citar sólo algunos ejemplos.
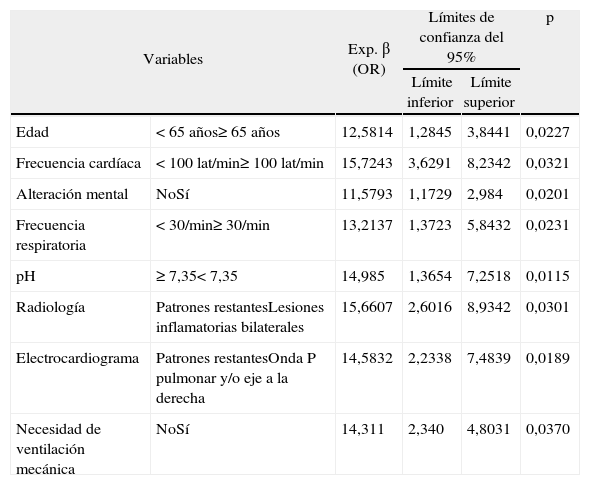
En un estudio previo realizado por nosotros2 dilucidamos algunos de estos factores tras un análisis uni y multivariado sobre 174 pacientes. Se analizaron en total 73 variables clínicas y paraclínicas, seleccionadas sobre la base de criterios de expertos y bibliografía afín en la base de datos MEDLINE. En la tabla I se resumen las 8 variables que en nuestro trabajo aparecieron como de riesgo independiente sobre la mortalidad.
Análisis multivariado de los posibles factores asociados a la mortalidad en pacientes con descompensaciones de la EPOC moderada-grave
| Variables | Exp. β (OR) | Límites de confianza del 95% | p | ||
| Límite inferior | Límite superior | ||||
| Edad | < 65 años≥ 65 años | 12,5814 | 1,2845 | 3,8441 | 0,0227 |
| Frecuencia cardíaca | < 100 lat/min≥ 100 lat/min | 15,7243 | 3,6291 | 8,2342 | 0,0321 |
| Alteración mental | NoSí | 11,5793 | 1,1729 | 2,984 | 0,0201 |
| Frecuencia respiratoria | < 30/min≥ 30/min | 13,2137 | 1,3723 | 5,8432 | 0,0231 |
| pH | ≥ 7,35< 7,35 | 14,985 | 1,3654 | 7,2518 | 0,0115 |
| Radiología | Patrones restantesLesiones inflamatorias bilaterales | 15,6607 | 2,6016 | 8,9342 | 0,0301 |
| Electrocardiograma | Patrones restantesOnda P pulmonar y/o eje a la derecha | 14,5832 | 2,2338 | 7,4839 | 0,0189 |
| Necesidad de ventilación mecánica | NoSí | 14,311 | 2,340 | 4,8031 | 0,0370 |
Claro está que, desde el punto de vista metodológico, es imposible abordar un problema complejo, de múltiples aristas y de gran variabilidad, como los costes de las AEPOC, en un solo estudio. Ni siquiera pensamos que se haya llegado al final del problema viendo este asunto con la óptica de estas investigaciones. Sin embargo, consideramos valiosos trabajos como los que hoy debatimos en representación de muchos más. Pensamos que sería prudente comenzar a sistematizar y resumir un cúmulo de información relacionada con el tema que hoy nos ocupa. De esta forma se generarían mejores evidencias y, a la postre, mejores estrategias en la ardua y cotidiana carrera por la optimización de los recursos sanitarios.