La ventilación mecánica no invasiva (VMNI) aparece, en los 80, como alternativa a la ventilación mecánica invasiva (VMI) en pacientes con fracaso respiratorio agudo. Se pretende valorar la introducción de la VMNI y los resultados sobre los pacientes hospitalizados por agudización de enfermedad pulmonar obstructiva crónica en la Región de Murcia.
Sujetos y métodosEstudio observacional retrospectivo basado en el conjunto mínimo básico de datos al alta hospitalaria de todos los pacientes hospitalizados en todos los hospitales públicos de la región entre 1997-2010. Se realizó análisis de tendencias temporales en la frecuentación hospitalaria, el uso de cada intervención ventilatoria y la mortalidad hospitalaria mediante regresión joinpoint.
ResultadosEn los 14 años estudiados se identificaron 30.027 casos. Análisis joinpoint: tendencia descendente de la frecuentación (porcentaje de cambio anual [PCA]=−3,4; IC95%: 4,8; -2,0; p<0,05) y en el grupo sin intervención ventilatoria (PCA=−4,2; −5,6;−2,8; p<0,05), ascendente en el uso de VMNI (PCA=16,4; 12,0;20,9; p<0,05); el uso de la VMI presenta una tendencia descendente sin significación estadística (PCA=−4,5; −10,3;1,7). Se aprecia una tendencia ascendente sin significación estadística en la mortalidad global (PCA=0,5; −1,3;2,4) y en el grupo sin intervención (PCA=0,1; −1,6;1,9); decreciente con significación estadística en el grupo VMNI (PCA=−7,1; −11,7;−2,2; p<0,05) y sin significación estadística en el grupo VMI (PCA=−0,8; −6,1;4,8). La estancia media no varía sustancialmente.
ConclusionesLa introducción de la VMNI ha hecho disminuir el grupo de pacientes que no reciben ventilación asistida. No se aprecia mejora de los resultados en términos de mortalidad o estancia media global.
Noninvasive mechanical ventilation (NIV) appeared in the 1980s as an alternative to invasive mechanical ventilation (IMV) in patients with acute respiratory failure. We evaluated the introduction of NIV and the results in patients with acute exacerbation of chronic obstructive pulmonary disease in the Region of Murcia (Spain).
Subjects and methodsA retrospective observational study based on the minimum basic hospital discharge data of all patients hospitalised for this pathology in all public hospitals in the region between 1997 and 2010. We performed a time trend analysis on hospital attendance, the use of each ventilatory intervention and hospital mortality through joinpoint regression.
ResultsWe identified 30.027 hospital discharges. Joinpoint analysis: downward trend in attendance (annual percentage change [APC]=−3.4, 95% CI: − 4.8; −2.0, P <.05) and in the group without ventilatory intervention (APC=−4.2%, −5.6; −2.8, P <.05); upward trend in the use of NIV (APC=16.4, 12.0; 20. 9, P <.05), and downward trend that was not statistically significant in IMV (APC=−4.5%, −10.3; 1.7). We observed an upward trend without statistical significance in overall mortality (APC=0.5, −1.3; 2.4) and in the group without intervention (APC=0.1, −1.6; 1.9); downward trend with statistical significance in the NIV group (APC=−7.1, −11.7; −2.2, P <.05) and not statistically significant in the IMV group (APC=−0,8, −6, 1; 4.8). The mean stay did not change substantially.
ConclusionsThe introduction of NIV has reduced the group of patients not receiving assisted ventilation. No improvement in results was found in terms of mortality or length of stay.
La enfermedad pulmonar obstructiva crónica (EPOC) es una patología respiratoria compleja, crónica y progresiva, con una elevada morbimortalidad y un elevado coste sociosanitario1. Uno de los aspectos característicos de esta enfermedad es la presencia de exacerbaciones agudas que suponen un deterioro de la calidad de vida, aceleran el deterioro de la función pulmonar, generan elevados costes socioeconómicos y aumentan el riesgo de muerte, especialmente las que requieren hospitalización2–5. Por consiguiente, un pilar importante en el manejo de estos pacientes es el tratamiento de dichas exacerbaciones que incluye, entre otras medidas, el uso de ventilación asistida si aparece fracaso respiratorio grave1.
Hasta los años 80, la ventilación mecánica invasiva (VMI) era la única opción disponible para tratar el fracaso respiratorio agudo (FRA) resistente al tratamiento convencional, conllevando una importante morbimortalidad6; así, a finales de los años 80, la ventilación mecánica no invasiva (VMNI) emerge como una potencial alternativa en pacientes con FRA7,8.
Desde entonces, el creciente número de trabajos publicados apoya que la VMNI debería ser el tratamiento de primera elección en pacientes con FRA, especialmente el hipercápnico, debido a exacerbaciones agudas de la EPOC, al disminuir la necesidad de intubación orotraqueal9–21 y sus complicaciones20, la mortalidad9–12,14,15,20 y la estancia hospitalaria9,11,15,16,19,20, mejorar el estado clínico y los gases en sangre16,18,19 y reducir los costes22,23.
En la práctica clínica, el uso de la VMNI ha variado a lo largo del tiempo24,25, entre hospitales24,26,27, zonas geográficas24,27, en función del diagnóstico26–28 y del área o servicio del hospital donde esté ubicado el paciente28.
Toda nueva tecnología sanitaria debería ser rigurosamente evaluada tras su introducción en la práctica clínica para determinar, entre otros aspectos, si mejora y en qué medida los resultados de los pacientes en términos de mortalidad, morbilidad, calidad de vida y coste-efectividad con respecto a la técnica precedente y cumple las expectativas previstas en los ensayos clínicos en cuanto a uso, efectividad y seguridad en la práctica habitual29,30. Sin embargo, gran parte de los estudios sobre la implementación de esta tecnología tanto en España como fuera de ella están basados en encuestas a los profesionales25–28 y no en información clínica.
En el año 2009 inició su andadura el Programa Bipap de la Región de Murcia con el objetivo de implantar de una manera racional esta nueva tecnología en todos los hospitales dependientes del Servicio Murciano de Salud, unificando los criterios de uso y proporcionando formación adecuada. Con el presente estudio se pretende valorar la introducción de la VMNI y su repercusión en los pacientes hospitalizados por agudización de EPOC en la Región de Murcia entre 1997 y 2010.
Sujetos y métodosSe trata de un estudio observacional retrospectivo basado en el Registro Regional del Conjunto Mínimo Básico de Datos al Alta Hospitalaria (CMBD-AH) de la Consejería de Sanidad y Política Social de la Región de Murcia.
Población de estudioEstá constituida por todos los episodios de hospitalización por agudización de EPOC de personas residentes en la Región de Murcia ingresadas en los hospitales públicos del Servicio Murciano de Salud entre 1997, uno de los primeros en la introducción de la VMNI en esta región, y 2010, último año con datos disponibles.
DefinicionesAgudización de EPOC: Pacientes con diagnóstico principal (códigos de la CIE9-MC) de EPOC (490-492 y 496) o fracaso respiratorio (518.81-84) con un diagnóstico (en la segunda posición) de EPOC. Tipo de intervención ventilatoria: VMNI definida por el código CIE9-MC 93.90 y VMI definida por los códigos CIE9-MC 93.91, 96.70, 96.71, 96.72. De acuerdo a ello, los pacientes se clasificaron en 3 grupos: pacientes con VMNI, pacientes con VMI y pacientes sin ningún tipo de intervención ventilatoria. Se consensuó incluir a los pacientes que recibieran ambos tipos de ventilación en el mismo episodio en el grupo de VMI, al no poderse establecer la secuencia con la información disponible.
Variables a estudioSon las existentes en la fuente de información: sexo, edad, diagnóstico principal (entendido como el que motiva el ingreso), diagnósticos secundarios, frecuentación hospitalaria (número de altas por 100.000 habitantes), uso de cada intervención ventilatoria (número por 100.000 habitantes), mortalidad hospitalaria (muertes por 100 altas) y estancia media.
A partir de todos los diagnósticos existentes, se calculó el índice de Charlson de cada episodio, que es un indicador del riesgo de mortalidad a largo plazo asociado a la comorbilidad31.
Para la elaboración de las tasas (frecuentación y uso de cada técnica) se calcularon las poblaciones a mitad de año por interpolación aritmética según el padrón a 1 de enero (Instituto Nacional de Estadística)32. Se calcularon las tasas estandarizadas de frecuentación y uso según el método directo utilizando como estándar la población murciana a mitad de período. En el caso de la mortalidad anual, se calcularon las tasas estandarizadas por el método directo utilizando como estándar la totalidad de los episodios de hospitalización del período.
Validez de la informaciónSe comprobó la exhaustividad del CMBD mediante la comparación del total de episodios notificados con el número de casos notificados a la encuesta de establecimientos sanitarios en régimen de internado para cada año. Asimismo, para comprobar la fiabilidad de los casos seleccionados se valoró el número de casos, la tasa poblacional de altas, la comorbilidad (índice de Charlson), la media de diagnósticos, la distribución por sexo y la edad media para cada año del período de estudio, calculando el índice de variación.
Análisis estadísticoSe realizó un análisis descriptivo utilizando 2 períodos de igual duración: 1997-2003, período inicial de introducción de la VMNI en los hospitales murcianos, y 2004-2010, segundo período con un uso más consolidado de dicha técnica, utilizando el programa estadístico SPSS.
Se analizaron los cambios en las tendencias temporales de la frecuentación hospitalaria, el uso de cada intervención ventilatoria y la mortalidad hospitalaria mediante un modelo de regresión joinpoint, que identifica los años en que se producen inflexiones o cambios significativos de la tendencia y estima el porcentaje de cambio anual (PCA). Para la estimación de estos modelos se utilizaron las tasas estandarizadas y sus errores estándar. Se permitió un máximo de 2 puntos de inflexión en cada regresión, usando el método de Hudson para encontrar el mejor ajuste del modelo, estimando luego su significación estadística por medio de permutaciones Monte Carlo. Se consideró el valor de PCA estadísticamente significativo si difería de 0 con p<0,05. Este análisis se realizó con el programa Joinpoint versión 4.0.133.
ResultadosValidez de la informaciónLa exhaustividad del CMBD de los hospitales del SMS ha aumentado progresivamente desde 1997, primer año en que se dispone de este indicador, recogiendo desde el año 2002 más del 98% del total de las altas producidas por cualquier causa (tabla 1). El número de altas de pacientes con agudización de EPOC suponen entre un 1,6 y un 2,8% del total de las altas registradas y presenta una variación cíclica, que se refleja en las tasas poblacionales.
Valoración de la fiabilidad de la fuente de información. CMBD-AH. Región de Murcia. 1997-2010
| Año | Exhaustividada | N.° de casos | % del totala | Tasa por 100.000 | Índice de Charlson | Media diagnósticos | % Hombres | Edad media |
| 1997 | 88,9 | 1.935 | 2,3 | 174,5 | 1,1 | 5,1 | 82,2 | 68,9 |
| 1998 | 94,8 | 2.257 | 2,5 | 201,2 | 1,2 | 5,9 | 84,0 | 69,1 |
| 1999 | 91,0 | 2.435 | 2,8 | 213,5 | 1,3 | 6,3 | 84,8 | 69,9 |
| 2000 | 89,9 | 2.173 | 2,5 | 185,7 | 1,3 | 6,9 | 84,4 | 70,3 |
| 2001 | 96,3 | 1.928 | 2,0 | 159,5 | 1,5 | 6,9 | 86,1 | 70,7 |
| 2002 | 98,4 | 2.347 | 2,3 | 188,0 | 1,5 | 7,1 | 86,5 | 70,7 |
| 2003 | 98,5 | 2.479 | 2,4 | 193,4 | 1,6 | 7,4 | 85,5 | 71,6 |
| 2004 | 100,0 | 2.153 | 2,0 | 163,7 | 1,7 | 7,6 | 86,0 | 71,8 |
| 2005 | 98,8 | 2.276 | 2,1 | 168,2 | 1,7 | 7,9 | 86,2 | 72,2 |
| 2006 | 100,0 | 1.910 | 1,6 | 138,3 | 1,7 | 8,1 | 87,6 | 72,4 |
| 2007 | 99,6 | 2.313 | 2,0 | 164,1 | 1,7 | 7,6 | 84,7 | 71,8 |
| 2008 | 99,9 | 2.078 | 1,8 | 144,7 | 1,7 | 8,4 | 89,2 | 72,5 |
| 2009 | 100,0 | 1.909 | 1,6 | 131,3 | 1,8 | 8,8 | 88,7 | 72,4 |
| 2010 | 99,8 | 1.834 | 1,6 | 125,1 | 1,9 | 9,3 | 90,0 | 72,8 |
| Resumen | 96,9 | 30.027 | 2,2 | 165,9 | 1,5 | 7,2 | 86,1 | 71,0 |
| Índice de variación | 1,1 | 1,4 | 1,3 | 1,7 | 1,7 | 1,8 | 1,1 | 1,1 |
Fuente: CMBD-AH. Servicio de Planificación y Financiación Sanitaria. Consejería de Sanidad y Política Social. Región de Murcia.
La media de diagnósticos por episodio y el índice de Charlson aumentan a lo largo del período estudiado y presentan una alta correlación entre ellos (r de 0,96, p de 0,01).
La proporción de varones y la edad media son las variables con menor variación. La edad media aumenta desde 68,9 hasta 72,8 años (tabla 1).
AnálisisEn los 14 años investigados se identificaron un total de 30.027 altas hospitalarias, de las cuales el 86,1% eran varones con una edad media de 71 años. El 6,9% de los pacientes atendidos precisó tratamiento con ventilación mecánica: un 4,4% con VMNI y un 2,5% con VMI (tabla 2). La mortalidad global fue del 5%, siendo mayor en el grupo que recibió VMI (25,1%). La estancia media fue de 8,4 días (DE=8,2), aumentando en función de la intensidad terapéutica.
Evolución anual del uso, mortalidad y estancia hospitalaria de cada tipo de intervención ventilatoria. Región de Murcia. 1997-2010
| Tasa poblacional×100.000 | Mortalidad (%) | Estancia media | ||||||||||
| SIV | VMNI | VMI | Total | SIV | VMNI | VMI | Total | SIV | VMNI | VMI | Total | |
| 1997 | 171,8 | 0,4 | 2,3 | 174,5 | 4,5 | 25,0 | 32,0 | 4,9 | 8,5 | 20,0 | 18,8 | 8,6 |
| 1998 | 194,2 | 1,7 | 5,4 | 201,2 | 3,9 | 15,8 | 41,7 | 5,0 | 8,6 | 11,0 | 15,8 | 8,8 |
| 1999 | 204,0 | 3,7 | 5,8 | 213,5 | 4,2 | 21,4 | 33,3 | 5,3 | 8,2 | 12,6 | 15,1 | 8,4 |
| 2000 | 178,7 | 2,4 | 4,7 | 185,7 | 3,4 | 21,4 | 25,5 | 4,2 | 8,0 | 11,5 | 23,5 | 8,4 |
| 2001 | 152,6 | 2,1 | 4,8 | 159,5 | 3,4 | 16,0 | 24,1 | 4,2 | 7,8 | 11,9 | 15,7 | 8,1 |
| 2002 | 178,9 | 4,4 | 4,7 | 188,0 | 4,5 | 7,3 | 20,3 | 5,0 | 8,3 | 9,0 | 12,9 | 8,4 |
| 2003 | 179,6 | 7,6 | 6,2 | 193,4 | 4,7 | 6,2 | 25,3 | 5,4 | 7,8 | 11,5 | 11,7 | 8,1 |
| 2004 | 150,5 | 7,4 | 5,8 | 163,7 | 4,1 | 6,2 | 22,4 | 4,8 | 8,1 | 9,8 | 12,8 | 8,3 |
| 2005 | 153,4 | 8,3 | 6,5 | 168,2 | 4,8 | 8,9 | 18,2 | 5,5 | 8,3 | 10,6 | 14,1 | 8,6 |
| 2006 | 126,3 | 9,7 | 2,2 | 138,3 | 4,4 | 8,2 | 19,4 | 4,9 | 7,8 | 9,6 | 10,6 | 7,9 |
| 2007 | 152,5 | 10,4 | 1,3 | 164,1 | 4,6 | 12,3 | 27,8 | 5,2 | 8,4 | 9,2 | 11,3 | 8,5 |
| 2008 | 130,5 | 11,5 | 2,6 | 144,7 | 4,0 | 7,3 | 21,1 | 4,6 | 8,3 | 10,6 | 13,3 | 8,5 |
| 2009 | 115,0 | 13,0 | 3,2 | 131,3 | 5,2 | 6,9 | 19,1 | 5,7 | 8,4 | 11,4 | 15,3 | 8,9 |
| 2010 | 107,4 | 15,1 | 2,5 | 125,1 | 3,6 | 9,5 | 24,3 | 4,7 | 7,8 | 11,3 | 11,6 | 8,3 |
| Total | 154,5 | 7,4 | 4,1 | 165,9 | 4,2 | 9,3 | 25,1 | 5,0 | 8,2 | 10,7 | 14,5 | 8,4 |
SIV: sin intervención ventilatoria; VMI: ventilación mecánica invasiva; VMNI: ventilación mecánica no invasiva.
Fuente: CMBD-AH. Servicio de Planificación y Financiación Sanitaria. Consejería de Sanidad y Política Social. Región de Murcia.
De los 737 pacientes incluidos en el grupo de VMI, un 11,4% también habían recibido VMNI en el mismo episodio. Los pacientes que recibieron ambos tratamientos no diferían en edad, sexo o mortalidad del resto, sin embargo la estancia media fue mayor (20,9 versus 13,7 días en los que solo recibieron VMI, p<0,01).
Análisis joinpointNo se identificaron cambios o puntos de inflexión estadísticamente significativos en las tendencias en ninguno de los análisis realizados.
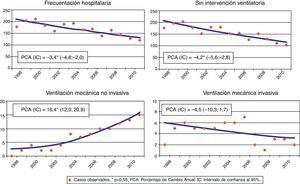
La frecuentación hospitalaria presentó una tendencia descendente a lo largo del período 1997-2010 con un porcentaje de cambio anual medio del -3,4% estadísticamente significativo (PCA=-3,4; IC95%: -4,8 a -2,0; p<0,05) (fig. 1). En los episodios sin ninguna intervención se apreció una tendencia decreciente estadísticamente significativa con un PCA medio de -4,2% (IC95%: -5,6 a -2,8; p<0,05); también se apreció una tendencia estadísticamente significativa pero ascendente en el uso de de la VMNI (PCA=16,4; IC95%: 12,0 a 20,9; p<0,05). En el caso del uso de la VMI, aunque existe una tendencia descendente, el PCA medio (PCA=-4,5; IC95%: -10,3 a 1,7) no llega a la significación estadística (fig. 1).
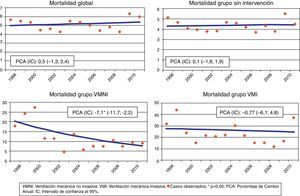
La mortalidad global presentó una tendencia ascendente que no fue estadísticamente significativa (PCA de 0,5; IC95%: -1,3 a 2,4) (fig. 2). Asimismo, tampoco se observó significación estadística en la tendencia de la mortalidad en el grupo que no recibió ninguna intervención (PCA=0,1; IC95%: -1,6 a 1,9). En el grupo que recibió VMNI se observó una tendencia decreciente con un porcentaje de cambio anual medio del -7,1% estadísticamente significativo (IC95%: -11,7 a -2,2; p<0,05), mientras que en el grupo con VMI se apreció una tendencia decreciente de pequeña magnitud y sin significación estadística (PCA=-0,8; IC95%: -6,1 a 4,8).
Análisis por agrupaciones de añosLa frecuentación hospitalaria global por las patologías respiratorias estudiadas disminuyó de 187,9 episodios por 100.000 habitantes en el primer septenio a 147,5 en el segundo, con un predominio de los hombres en todos los grupos de edad (tabla 3).
Características demográficas, clínicas e indicadores de hospitalización según grupos de intervención ventilatoria, por grupos de edad y septenios. Región de Murcia. 1997-2010
| N° casos | Frecuentación* | Uso** | Mortalidad*** | Estancia media | Comorbilidad# | Varones (%) | |||||||||||||||||||
| SIV | VMNI | VMI | Total | SIV | VMNI | VMI | SIV | VMNI | VMI | Total | SIV | VMNI | VMI | Total | SIV | VMNI | VMI | Total | SIV | VMNI | VMI | Total | |||
| 1997–2003 | 0–44 | 452 | 7 | 11 | 470 | 8,6 | 8,2 | 0,1 | 0,2 | 0,4 | 14,3 | 9,1 | 0,9 | 6,3 | 11,4 | 41,8 | 7,2 | 0,4 | 1,1 | 0,8 | 0,4 | 66,8 | 71,4 | 81,8 | 67,2 |
| 45–64 | 2682 | 70 | 95 | 2847 | 175,1 | 164,9 | 4,3 | 5,8 | 1,8 | 1,4 | 17,9 | 2,3 | 8,0 | 9,6 | 13,1 | 8,2 | 1,3 | 2,0 | 1,7 | 1,4 | 88,7 | 94,3 | 93,7 | 89,0 | |
| 65–74 | 5802 | 113 | 178 | 6093 | 872,3 | 830,6 | 16,2 | 25,5 | 3,1 | 13,3 | 29,2 | 4,0 | 8,2 | 11,3 | 17,8 | 8,5 | 1,4 | 1,8 | 1,3 | 1,4 | 89,0 | 85,0 | 83,1 | 88,8 | |
| 75–84 | 4913 | 71 | 107 | 5091 | 1364,1 | 1316,4 | 19,0 | 28,7 | 5,8 | 18,3 | 33,6 | 6,6 | 8,4 | 12,8 | 12,2 | 8,6 | 1,4 | 2,0 | 1,4 | 1,4 | 82,1 | 81,7 | 83,2 | 82,1 | |
| ≥ 85 | 1033 | 9 | 11 | 1053 | 1022,3 | 1002,9 | 8,7 | 10,7 | 9,4 | 33,3 | 81,8 | 10,4 | 7,9 | 11,9 | 10,6 | 8,0 | 1,2 | 1,3 | 1,3 | 1,2 | 71,6 | 55,6 | 90,9 | 71,7 | |
| Total | 14.882 | 270 | 402 | 15554 | 187,9 | 179,7 | 3,3 | 4,9 | 4,1 | 12,2 | 28,6 | 4,9 | 8,2 | 11,3 | 15,7 | 8,4 | 1,4 | 1,9 | 1,4 | 1,4 | 84,8 | 85,2 | 85,8 | 84,8 | |
| 2004–2010 | 0–44 | 345 | 12 | 3 | 360 | 5,6 | 5,4 | 0,2 | 0,0 | 0,6 | 0,0 | 0,0 | 0,6 | 6,0 | 7,3 | 13,7 | 6,1 | 0,8 | 0,7 | 1,0 | 0,8 | 71,6 | 91,7 | 100,0 | 72,5 |
| 45–64 | 2004 | 257 | 76 | 2337 | 112,3 | 96,3 | 12,3 | 3,7 | 1,3 | 3,5 | 14,5 | 2,0 | 7,6 | 9,2 | 15,1 | 8,0 | 1,6 | 1,9 | 1,8 | 1,6 | 84,6 | 88,7 | 86,8 | 85,1 | |
| 65–74 | 4081 | 370 | 121 | 4572 | 638,2 | 569,7 | 51,7 | 16,9 | 3,0 | 5,9 | 16,5 | 3,6 | 8,3 | 10,5 | 12,2 | 8,6 | 1,8 | 2,0 | 1,7 | 1,8 | 91,4 | 90,8 | 88,4 | 91,2 | |
| 75–84 | 5202 | 360 | 115 | 5677 | 1134,1 | 1039,2 | 71,9 | 23,0 | 5,4 | 11,9 | 27,0 | 6,2 | 8,4 | 11,5 | 13,4 | 8,7 | 1,8 | 2,1 | 1,8 | 1,8 | 87,6 | 85,3 | 87,0 | 87,4 | |
| ≥ 85 | 1441 | 66 | 20 | 1527 | 1135,9 | 1071,9 | 49,1 | 14,9 | 9,9 | 25,8 | 40,0 | 11,0 | 8,2 | 10,4 | 9,8 | 8,3 | 1,6 | 1,8 | 1,6 | 1,6 | 82,7 | 77,3 | 90,0 | 82,6 | |
| Total | 13073 | 1065 | 335 | 14473 | 147,5 | 133,2 | 10,9 | 3,4 | 4,4 | 8,5 | 20,9 | 5,1 | 8,2 | 10,5 | 13,1 | 8,5 | 1,7 | 2,0 | 1,8 | 1,7 | 87,3 | 87,6 | 87,8 | 87,4 | |
SIV: sin intervención ventilatoria; VMI: ventilación mecánica invasiva; VMNI: ventilación mecánica no invasiva.
Tasa de frecuentación hospitalaria, altas por 100.000 habitantes.
*Tasa de uso por 100.000 personas.
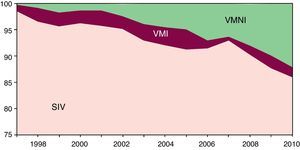
El uso de la VMI, medido a través de la tasa poblacional, disminuyó en el segundo septenio (3,4 versus 4,9 por 100.000), excepto en los mayores de 85 años (tabla 3). El uso de la VMNI sufrió un claro incremento en el segundo septenio (10,9 casos por 100.000 versus 3,3), siendo más relevante en mayores de 65 años. La tasa poblacional de episodios en los que no se aplicó ninguna técnica disminuyó en el segundo septenio (133,2 versus 179,7). No se apreciaron diferencias de género en el uso de estas técnicas.
La mortalidad global aumentó muy levemente en el segundo septenio, a expensas de los mayores de 85 años. En el grupo con VMNI disminuyó en el segundo septenio (8,5 por 100 versus 12,2) (tabla 3), excepto en los individuos de 45-64 años en los que aumentó. En el grupo con VMI, la mortalidad disminuyó en el segundo septenio, siendo dicho descenso más relevante en los mayores de 85 años, mientras que aumentó ligeramente en los pacientes sin ningún tipo de intervención ventilatoria. En el primer septenio, la mortalidad en el grupo con VMNI casi triplicó la mortalidad en el grupo sin intervención, mientras que en el segundo la duplicó (8,4 versus 4,4 por 100 altas) (tabla 3).
La estancia media disminuyó en el segundo septenio en los grupos con VMNI y VMI, manteniéndose estable en el grupo sin intervención ventilatoria. La estancia media en el grupo de VMNI tuvo valores intermedios a la de los otros grupos (tabla 3).
La comorbilidad (índice de Charlson) en el grupo VMI (1,6) fue similar a la de los que no recibieron ninguna intervención (1,5) e inferior al grupo con VMNI (2,0), aumentando en el segundo septenio (tabla 3).
DiscusiónEste estudio es el primero que analiza, utilizando bases de datos clinicoadministrativas, la introducción de la VMNI en la práctica clínica diaria, en todos los pacientes atendidos por agudización de EPOC (más de 30.000 altas) en todos los hospitales públicos (9) de una zona geográfica (con 1.500.000 habitantes) durante un largo período de tiempo (14 años). La casi totalidad de los estudios publicados en relación con este tema se basan en encuestas a los profesionales25–28, habiéndose encontrado solamente un estudio similar realizado en EE. UU.12 sobre pacientes con EPOC en una muestra de hospitales durante un período de 10 años (1998-2008).
Aunque la frecuentación hospitalaria de los pacientes con agudización de EPOC ha disminuido en el período estudiado, el uso de la VMNI (12,1% de los pacientes en el último año) presenta una tendencia ascendente, lo que ocurre a expensas de la disminución tanto del grupo de pacientes a los que no se aplica ninguna técnica ventilatoria como del grupo con VMI, si bien en este último caso el cambio no es estadísticamente significativo; estas mismas tendencias se observan cuando se estudia la evolución anual de los porcentajes en cada grupo (fig. 3). La mortalidad global (4,7% en el último año) y en el grupo de pacientes sin intervención presenta una tendencia creciente, no siendo el cambio estadísticamente significativo en ambos casos. En los grupos de intervención disminuye pero solo alcanza significación estadística en el grupo de VMNI. En resumen, la introducción de la VMNI se ha dirigido fundamentalmente hacia los pacientes en los que no se intervenía anteriormente y su uso no ha afectado a la mortalidad global.
La evolución del uso de la VMNI ha seguido un patrón similar al esperado: un aumento paulatino en el inicio que se incrementa con más fuerza según pasan los años y la técnica está más consolidada, aunque no se identifica ningún año de cambio de tendencia. Esta situación, al igual que en el estudio americano12, se ha acompañado de un descenso en el uso de la VMI aunque dicha tendencia no es estadísticamente significativa en el presente estudio. La proporción de pacientes con algún tipo de soporte ventilatorio fue ligeramente inferior a la observada en dicho estudio (6,9 versus 8,1%)12. De los pacientes ventilados, más del 60% lo fueron con VMNI, siendo esta tasa superior a las descritas tanto en los estudios basados en encuestas25,26,34 como en el primer estudio mencionado12 donde solo alrededor del 34% de los pacientes ventilados fueron tratados inicialmente con VMNI.
En comparación con el trabajo americano12, se aprecia que las tasas de mortalidad en los pacientes estudiados tratados tanto con VMNI como invasiva son similares. Las tasas de mortalidad en el grupo tratado con VMNI halladas en ambos estudios así como las descritas en otro estudio observacional prospectivo sobre unos 9.000 pacientes con EPOC realizado en Reino Unido en el año 201135 son superiores a las de los ensayos clínicos. Esta mayor mortalidad en la práctica habitual, que sobre todo se observa en el período inicial en nuestro caso, podría ser explicada por ciertos sesgos en la selección de los primeros pacientes tratados con VMNI, su uso como techo de tratamiento en pacientes muy graves o a la curva de aprendizaje de la técnica, entre otros factores que la fuente de información utilizada no recoge y puede ser el motivo del descenso de la mortalidad observado en el segundo septenio. En el estudio americano12, la mortalidad disminuye significativamente en los 3 grupos de pacientes, mientras que en nuestro caso el comportamiento es distinto, ya que la mortalidad disminuye en los 2 grupos de intervención (sin significación estadística en el de VMI), pero no en el grupo de pacientes a los que no se aplicó ninguna técnica ventilatoria.
Con la información disponible, las diferencias en la evolución de la mortalidad no pueden ser explicadas por cambios en la comorbilidad de los pacientes. La tendencia de la mortalidad observada en el grupo de no intervención unido al descenso de las tasas poblacionales en dicho grupo a lo largo de los años parece apoyar que la VMNI podría haber sido usada en nuestra región en pacientes menos graves que, anteriormente a su introducción, no eran tratados con ningún tipo de soporte ventilatorio.
No parece que la introducción de la VMNI haya influido de manera apreciable en la estancia media de los pacientes.
El uso de bases de datos clinicoadministrativas, frente a sus ventajas (disponibilidad de la información, escasos costes, entre otras), también presenta limitaciones. Aunque la información disponible y los pacientes parecen bastante homogéneos, sobre todo en los últimos 10 años del estudio, resulta obvio que dicha fuente no incluye información clínica relevante y precisa sobre la gravedad de la patología respiratoria en el momento del ingreso (gasometría), la situación clínica previa de los pacientes, la respuesta al tratamiento con VMNI, ni la ubicación de los mismos dentro del hospital (ingresos en la UCI). Además, al utilizar los códigos CIE9-MC para identificar a los pacientes con EPOC así como para definir los grupos de intervención podría existir un cierto sesgo de mala clasificación por errores en la codificación y/o cambios en las normas de codificación que se han producido a lo largo del período.
La mejora de la fuente de información utilizada a lo largo del período estudiado no parece influir en los resultados. Se observa un aumento en la exhaustividad del CMBD, pero ya desde el principio se disponía de información como mínimo del 90% del total de los pacientes atendidos por cualquier causa. La mejora en el proceso de elaboración de los informes de alta, base de la información contenida en el CMBD, y su codificación se traduce en un aumento de la media de diagnósticos y, consecuentemente, del índice de Charlson. La alta correlación entre estos 2 indicadores unida a las escasas diferencias en el valor del índice de Charlson entre los grupos de intervención orienta hacia que más que un aumento en la complejidad de los pacientes se ha producido una mejora en el proceso de codificación. Por otra parte, se hace patente que el índice no tiene valor predictivo sobre la gravedad del paciente en términos de necesidad de usar o no ventilación asistida.
En conclusión, este estudio parece indicar que la introducción de la VMNI en la Región de Murcia ha incidido primordialmente en los pacientes que anteriormente no se sometían a ventilación asistida. No se aprecia una mejora de los resultados, en términos de mortalidad o estancia media global, ligada a su introducción. La realización de estudios con fuentes de información más precisas (estudios basados en las historias clínicas, estudios económicos) permitiría conocer de manera más exacta los beneficios que ha aportado la VMNI al tratamiento de estos pacientes y reorientar, si fuese necesario, las indicaciones de esta tecnología en los hospitales murcianos.
Conflicto de interesesLos autores trabajan para el sistema sanitario público y no han percibido ninguna ayuda o beca de empresas relacionadas con estas tecnologías. Para la realización de este trabajo no se ha recibido ningún tipo de financiación externa.