En los últimos años se ha producido un movimiento creciente hacia el uso de métodos explícitos y rigurosos que conduzcan al desarrollo de guías o consensos “basados en la evidencia”, capaces de convertir los complejos hallazgos de la investigación científica en recomendaciones operativas del cuidado médico. Sin embargo, diferentes factores son potencialmente capaces de afectar a la validez de sus conclusiones. El objetivo de esta revisión consistió en realizar un análisis comparativo de los niveles de evidencia asignados a los tratamientos del asma aguda en el adulto en 3 de las guías más importantes sobre asma. Se puede concluir que, a pesar de que estas guías se desarrollaron con una metodología más o menos rigurosa, presentan importantes carencias o incongruencias que pueden comprometer su validez. En consecuencia, nuestras fuentes prioritarias de información deben ser las de mayor calidad metodológica, es decir, los ensayos aleatorizados y controlados o los metaanálisis de ensayos aleatorizados y controlados con resultados consistentes y baja probabilidad de sesgo.
Recent years have seen a growing reliance on “evidence-based”guidelines or consensus statements, in which rigorous, explicit methods are used to translate the complex findings of scientific research into operational recommendations for medical care. Various factors can affect the validity of the conclusions they express, however. The purpose of this review was to compare the levels of evidence supporting treatments for acute asthma in adults according to 3 of the most important guidelines. It seems that even though these guidelines are based on an approach that is more or less rigorous, there are considerable gaps and inconsistencies that compromise their validity. Our main sources of information should therefore be those that apply the best research designs, namely randomized controlled trials or meta-analyses of such trials with consistent results and a low probability of bias.
Las guías clínicas se definen como "el desarrollo sistemático de recomendaciones que tienen como objetivo ayudar al médico práctico y al paciente en la toma de decisiones relacionadas con circunstancias específicas del cuidado de la salud"1. En la última década los consensos o guías clínicas se han convertido en partes cada vez más importantes de la práctica médica. Así, muchas de las decisiones que se toman diariamente en términos de pacientes o sobre aspectos operativos del manejo de los centros sanitarios, e incluso entre los administradores de la salud, están influenciadas por las guías o consensos. El desarrollo tan importante que éstos han experimentado tiene su origen en diferentes problemas que se han presentado en los sistemas sanitarios de países de Europa, América del Norte o Australia y Nueva Zelanda predominantemente: el incremento vertiginoso de los costes de la salud, vinculado a un aumento de la demanda, a nuevas y costosas tecnologías, así como el derivado del envejecimiento de la población, a lo que se agrega el deseo de los profesionales de la salud de ofrecer, y de los pacientes de recibir, el mejor cuidado médico posible. De esta manera, los médicos prácticos, los administradores de la salud y los generadores de políticas sanitarias ven las guías como un instrumento que puede permitirles un cuidado de la salud más uniforme y eficiente, y disminuir la brecha existente entre lo que los médicos hacen y lo que marca la evidencia científica2, 3.
El principal beneficio potencial de las guías o consensos consiste en la mejora del cuidado médico que reciben los pacientes. Así, las guías pueden incrementar la uniformidad del cuidado médico y de este modo mejorar su calidad4. Además, hacen que los pacientes estén mejor informados acerca de sus opciones terapéuticas, aspecto que les permitirá a su vez influir en el desarrollo de las políticas de salud. Sin embargo, el desarrollo de buenas guías no asegura su uso en la práctica corriente4, 5. Revisiones sistemáticas acerca de las estrategias para modificar el comportamiento de los profesionales de la salud muestran que la utilización de métodos de difusión predominantemente pasivos y la implementación de guías a través de su publicación en las revistas científicas no modifican de forma significativa dicho comportamiento6. Esto es debido, por lo menos parcialmente, a que médicos, pacientes y administradores tienen conceptos dispares acerca de la calidad del cuidado médico. La probabilidad de que una guía sea efectiva dependerá de factores tales como las estrategias utilizadas para su desarrollo, difusión e implementación.
La limitación potencial más importante de las guías consiste en que las recomendaciones puedan no ser correctas o válidas. Así, quienes desarrollan las guías pueden equivocarse en la determinación de lo que es mejor para los pacientes por 2 razones fundamentales: en primer lugar, la evidencia científica que fundamenta las diferentes recomendaciones frecuentemente puede no existir, ser confusa o mal interpretada. Sólo aspectos limitados del conocimiento médico se han estudiado de forma amplia y apropiada mediante estudios bien diseñados y de suficiente envergadura. Es habitual la existencia de estudios limitados que pueden generar conclusiones sesgadas o de escasa generalización. Con frecuencia la propia búsqueda de la evidencia resulta parcial y limitada por el juicio de quienes desarrollan las guías, que ajustan la evidencia de acuerdo con sus concepciones previas. En segundo lugar, a menudo las recomendaciones están influidas por las opiniones, creencias, valores y experiencia clínica de los expertos que desarrollan las guías. Así, las evaluaciones y los tratamientos que consideran beneficiosos para sus pacientes reciben un grado mayor de recomendación que otras opciones que en realidad resultan superiores7. De esta forma las guías pueden aportar información científica imprecisa, lo que compromete la calidad de la atención médica de los pacientes.
Aunque históricamente la mayoría de las guías se han desarrollado a partir de conferencias de expertos promovidas por las sociedades profesionales u otros grupos, en los últimos años se ha producido un movimiento creciente hacia el uso de métodos explícitos y rigurosos que conduzcan al desarrollo de guías "basadas en la evidencia", capaces de convertir los complejos hallazgos de la investigación científica en recomendaciones operativas del cuidado médico8-10. Todavía la mayoría de las guías están formadas por una amalgama de experiencia, opinión de expertos y evidencia científica.
El objetivo de esta revisión ha sido realizar un análisis comparativo de 3 de las guías más importantes sobre asma con relación a sus recomendaciones acerca del tratamiento del asma agudizada del adulto. En particular, se han comparado los niveles de la evidencia asignados a los tratamientos y se ha evaluado su validez.
MétodosSe han seleccionado 3 de las guías o consensos sobre asma de mayor prestigio en el mundo: a) la Iniciativa Global para el Asma, más conocida como GINA (Global INitiative for Asthma), en su versión revisada de 200611; b) el informe del grupo de expertos del Programa Nacional de Educación y Prevención del Asma, conocido como EPR (de expert panel report), del National Heart, Lung, and Blood Institute12, en particular de la tercera versión (EPR-3), actualizada a enero de 2007 disponible en la web, y c) la guía británica (GB) sobre el manejo del asma, elaborada por la British Thoracic Society y la Scottish Intercollegiate Guidelines Network (SIGN), en su versión actualizada a noviembre de 2005, también publicada sólo en forma electrónica13. Las 3 guías, que tienen un formato "basado en la evidencia", presentan variados detalles de la metodología utilizada, tales como períodos considerados, estrategias de búsqueda de las nuevas evidencias (todas son actualizaciones de ediciones previas), criterios de inclusión, número de nuevos estudios hallados, entre otros. En este sentido, el EPR-3 presenta la descripción más detallada de las 3 guías. Finalmente, mientras que todas las guías ofrecen una descripción explícita de las definiciones de los distintos niveles de la evidencia, sólo 2 de ellas presentan grados de recomendación12, 13.
Por razones de espacio, el análisis de las guías se restringió a la sección correspondiente al tratamiento de la crisis asmática del adulto. Se llevó a cabo un análisis comparativo de las 3 guías en lo que respecta a los niveles de la evidencia asignados a cada uno de los tratamientos. Además, se identificaron las referencias bibliográficas citadas como fundamento de los niveles de la evidencia a los efectos de establecer si sus características correspondían al nivel asignado.
ResultadosEn la tabla I se presentan las definiciones de los niveles de la evidencia utilizadas en cada una de las guías. En todos los casos dichos niveles se basaron en el diseño y la calidad metodológica de los estudios. Dos de los 3 consensos (GINA y EPR-3) comparten la misma definición. El sistema utilizado tiene como referencia en ambas guías una publicación en que se realiza una evaluación crítica de los metaanálisis publicados sobre el tratamiento del asma, y no parece relacionada con la calidad metodológica de los estudios científicos en general14. La evidencia está resumida en 4 categorías, ubicándose los ensayos aleatorizados y controlados (EAC) en el nivel superior o categoría A. En particular llama la atención que los metaanálisis de EAC se consideran evidencia de categoría B. Por otro lado, la GB presenta también 4 niveles de evidencia basados en el sistema desarrollado por la SIGN15; de ellos, sólo las 2 categorías inferiores coinciden razonablemente con las categorías C y D de GINA y el EPR-3. Por el contrario, los 2 niveles superiores (1 y 2) presentan diferencias significativas con las categorías A y B, además de estar divididos en 3 subcategorías cada uno. Por otro lado, el metaanálisis constituye la base de la evidencia de mayor calidad. Finalmente, el nivel 2 está constituido por estudios de cohortes o casos y controles, lo que correspondería a la categoría C de GINA y EPR-3.
Análisis comparativo de las definiciones de los niveles de la evidencia utilizadas en las guías analizadas
| GINA y EPR-3 | GB | ||
| Categoría de la evidencia | Definición | Categoría de la evidencia | Definición |
| A | EAC. Evidencia abundante. La evidencia proviene de estudios bien diseñados con un patrón uniforme de hallazgos. Requiere un número sustancial de estudios que incluyan a una gran cantidad de pacientes | 1++ | Metaanálisis de alta calidad, RS de EAC o EAC con bajo riesgo de sesgo |
| 1+ | Metaanálisis bien conducidos, RS de EAC o EAC con bajo riesgo de sesgo | ||
| 1− | Metaanálisis, RS de EAC o EAC con alto riesgo de sesgo | ||
| B | EAC. Evidencia limitada. La evidencia proviene de estudios con un limitado número de pacientes, o análisis de subgrupo o post hoc, o metaanálisis de EAC, o estudios con resultados no coherentes | 2++ | RS de alta calidad de estudios de casos y controles o cohorte. Estudios de casos y controles de alta calidad o estudios de cohorte con bajo riesgo de sesgo y alta probabilidad de relación causa-efecto |
| 2+ | Estudios de casos y controles bien conducidos o de cohorte con bajo riesgo de sesgo y una probabilidad moderada de relación causa-efecto | ||
| 2− | Estudios de casos y controles o cohorte con alto riesgo de sesgo o alta probabilidad de una relación no causal | ||
| C | Estudios no aleatorizados u observacionales. La evidencia proviene de estudios no aleatorizados o no controlados, u observacionales | 3 | Estudios no analíticos, por ejemplo, comunicaciones o series de casos |
| D | Consenso de opiniones. Se basa en la experiencia clínica o el conocimiento que no puede incluirse en la categoría C | 4 | Opinión de expertos |
EAC: estudios aleatorizados y controlados; EPR-3: informe del grupo de Expertos del Programa Nacional de Educación y Prevención del Asma; GB: guía británica; GINA: Iniciativa Global para el Asma; RS: revisiones sistemáticas.
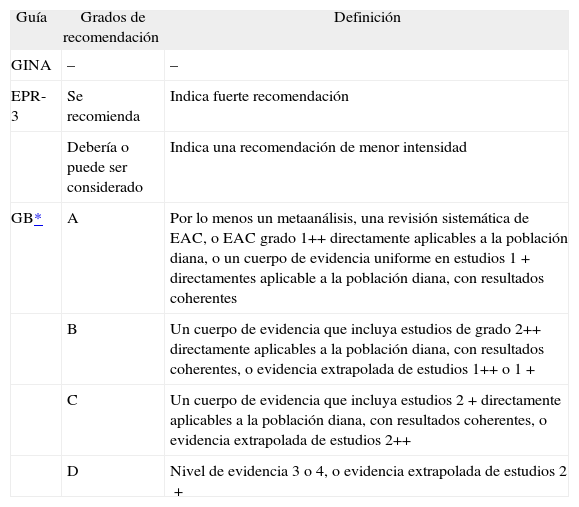
Sólo 2 de las 3 guías presentan grados de recomendación (tabla II). El EPR-3 establece 2 grados muy amplios y poco definidos. Por el contrario, la GB establece 4 grados definidos con detalle y basados, al igual que los niveles de la evidencia, en el sistema de la SIGN15. Ante estas disparidades, resultó imposible la comparación entre las guías.
Análisis comparativo de los grados de recomendación de las guías estudiadas
| Guía | Grados de recomendación | Definición |
| GINA | – | – |
| EPR-3 | Se recomienda | Indica fuerte recomendación |
| Debería o puede ser considerado | Indica una recomendación de menor intensidad | |
| GB* | A | Por lo menos un metaanálisis, una revisión sistemática de EAC, o EAC grado 1++ directamente aplicables a la población diana, o un cuerpo de evidencia uniforme en estudios 1+ directamentes aplicable a la población diana, con resultados coherentes |
| B | Un cuerpo de evidencia que incluya estudios de grado 2++ directamente aplicables a la población diana, con resultados coherentes, o evidencia extrapolada de estudios 1++ o 1+ | |
| C | Un cuerpo de evidencia que incluya estudios 2+ directamente aplicables a la población diana, con resultados coherentes, o evidencia extrapolada de estudios 2++ | |
| D | Nivel de evidencia 3 o 4, o evidencia extrapolada de estudios 2+ |
EAC: estudios aleatorizados y controlados; EPR-3: informe del grupo de expertos del Programa Nacional de Educación y Prevención del Asma; GB: guía británica; GINA: Iniciativa Global para el Asma.
A pesar de ciertas coincidencias, el análisis del tratamiento del asma aguda mostró numerosas discrepancias al comparar las 3 guías (tabla III). Existe una coincidencia bastante uniforme en cuanto a la utilización de los agonistas (β2 inhalados de corta duración (evidencia A en GINA y EPR-3, y 1+ en la GB). En el mismo sentido, se desaconseja el uso de los agonistas (β2 de corta duración por vía intravenosa, de los antibióticos, de la teofilina, y se indica la utilización de la combinación de agonistas (β2 y bromuro de ipratropio, aunque los niveles de la evidencia no necesariamente coinciden. Por el contrario, diversos tratamientos, aunque considerados en las guías, no recibieron ningún nivel de evidencia o no se contemplaron como opciones terapéuticas. Por ejemplo, no se menciona el uso de la adrenalina por vía inhalada y de la ventilación no invasiva en la GINA; el del formoterol en el ámbito de urgencias en el EPR-3, ni el de formoterol, levalbuterol, adrenalina y magnesio administrado por vía inhalada en la GB. En esta última se afirma que no hay estudios publicados acerca de los antileucotrienos en asmáticos en crisis, cuando en realidad hay varios EAC publicados antes de 200516-18.
Análisis comparativo del tratamiento del asma aguda según las guías estudiadas
| GINA | EPR-3 | GB | |
| Oxígeno | Objetivo: SaO2 > 90%. Se reconoce que la hiperoxia puede producir hipercapnia, especialmente en los pacientes más graves | Objetivo: SaO2 > 90% | Uso de FiO2 elevadas (40-60%) a todos los pacientes mediante mascarillas de flujo elevado. Objetivo: SaO2 ≥ 92%. Poco riesgo de hipercapnia mediante hiperoxia (2+) |
| Agonistas β2 de corta duración inhalados | Uso de dosis repetidas (A). IDM es equivalente a la nebulización | Uso de dosis repetidas (A). En crisis moderadas, IDM es equivalente a nebulización. En los casos graves se prefiere nebulización | Dosis altas en intervalos regulares (1+). En los pacientes más graves se recomienda nebulización |
| Formoterol | Similar efectividad que agonistas β2 de corta duración | No se menciona para tratamiento en la urgencia/emergencia | No se menciona evidencia |
| Levalbuterol | Modesto efecto broncodilatador | Incorpora levalbuterol como β2 de corta duración | No se menciona evidencia |
| Adrenalina | No indicada por vía s.c. o i.v. No se menciona la vía inhalada | No recomendada s.c. No se menciona inhalada | No se menciona evidencia |
| Nebulización continua frente a intermitente | Resultados conflictivos | Nebulización continua puede ser más eficaz en pacientes graves | Nebulización continua es equivalente, pero puede ser más eficaz en pacientes más graves (FEM < 50%) (1+) |
| Agonistas β2 de corta duración i.v. | Sin evidencia de efectividad | Sin beneficio (B) | Debe preferirse la vía inhalada (1++) |
| Agonistas β2 de corta duración + bromuro de ipratropio | Dosis múltiples ↑ broncodilatación (B), ↓ ingresos hospitalarios (A) | Dosis múltiples ↑ broncodilatación, ↓ ingresos hospitalarios (A) | Menores hospitalizaciones y más rápida recuperación (1++) |
| Aminofilina i.v. | Papel mínimo | No recomendada (A) | No efectiva (1++) |
| Corticoides sistémicos | Deberían utilizarse en todas las exacerbaciones, excepto las leves (A). Se prefiere la v.o. por equivalente y más barata. Reducen las recaídas (B) | En pacientes con asma moderada y grave, o en los que no responden al tratamiento (A); v.o. equivalente a la i.v. Se prefiere la oral por ser menos invasiva | Reducen mortalidad, recaídas y hospitalizaciones (1++). Administrar v.o. a todos los pacientes |
| Corticoides inhalados | Frente a placebo o corticoides sistémicos, ↑ broncodilatación (B) | Posible efecto beneficioso. Evidencia insuficiente para sustituir los corticoides sistémicos por inhalados (B) | No aportan beneficios (1++) |
| Magnesio i.v. | Sólo en pacientes graves (FEV1 del 25-30%) (A) | Pacientes graves (FEM < 25%) para evitar intubación (B) | Efectivo en pacientes más graves o con mala respuesta (1++) |
| Magnesio inhalado | Beneficioso (A) | Puede ser beneficioso | No se menciona evidencia |
| Heliox | Sin evidencia que apoye su uso sistemático | Uso en pacientes con FEM < 25% para evitar intubación (B) | No se recomienda (1+) |
| Antileucotrienos | Pocos datos para determinar su papel | Datos insuficientes (D) | No hay estudios publicados en asma aguda |
| Antibióticos | Papel incierto | No recomendados (B) | No indicados (1++) |
| Ventilación no invasiva | No se menciona evidencia | Evidencia insuficiente (D) | No se puede recomendar porque no hay EAC |
EAC: estudios aleatorizados y controlados; EPR-3: informe del grupo de expertos del Programa Nacional de Educación y Prevención del Asma; FEM: flujo espiratorio máximo; FEV1: volumen espiratorio forzado en el primer segundo; FiO2: fracción inspiratoria de oxígeno; GB: guía británica; GINA: Iniciativa Global para el Asma; i.v.: intravenosa; IDM: inhalador de dosis medida; s.c.: subcutánea; SaO2: saturación arterial de oxígeno; v.o.: vía oral.
Otras incongruencias constatadas incluyen la ausencia en el EPR-3 de estudios que apoyen la recomendación del uso del levalbuterol, o del heliox en pacientes graves, con el objetivo de evitar la intubación, pese a que no hay ensayos clínicos que hayan probado dicha hipótesis, o que se hayan omitido 2 importantes metaanálisis, uno de ellos de la Biblioteca Cochrane19, 20. Por otro lado, la recomendación (1+) de la GB relativa a la falta de utilidad del heliox sólo está sustentada en 2 EAC publicados en 1999, omitiéndose todos los metaanálisis publicados sobre este tema. Con relación al uso de los corticoides sistémicos, la GINA y el EPR-3 los indican en las crisis asmáticas moderadas y graves, así como en aquellas que no responden al tratamiento inicial (la recomendación de la GINA se basa en 2 metaanálisis, uno de los cuales se refiere exclusivamente a pacientes hospitalizados21). Por el contrario, la GB establece su utilización en todos los pacientes sin distinción, sin que haya evidencia que permita apoyar una u otra posición. En particular la GB establece un efecto beneficioso de los corticoides reduciendo la mortalidad, sin ninguna referencia que sustente dicha afirmación. Para la misma guía, la afirmación de que el magnesio intravenoso es efectivo en los pacientes más graves o con mala respuesta inicial se fundamenta exclusivamente en un metaanálisis del año 2000, que consta de 7 estudios, de los cuales sólo 3 incluyen a pacientes graves22. Importantes EAC realizados con posterioridad se han omitido23. Tanto el EPR-3 como la GB proclaman que no hay ningún EAC sobre la utilización de la ventilación no invasiva, aun cuando existe por lo menos un estudio con estas características24. Es también llamativa la preferencia de la nebulización sobre los inhaladores de dosis medida con inhalocámara en la administración de broncodilatadores de corta duración en asmáticos con crisis graves (EPR-3 y GB). Los 2 metaanálisis referidos en el EPR-3 para fundamentar esta recomendación no sustentan dicha preferencia, sino que, por el contrario, afirman la equivalencia de ambos métodos25, 26. En el caso de la GB, a pesar de establecer previamente la equivalencia de ambos sistemas (sustentada en un metaanálisis), recomienda a continuación la utilización de los nebulizadores. Por último, tanto la GINA como el EPR-3 recomiendan el uso de oxigenoterapia con el objetivo de mantener una saturación arterial de oxígeno superior al 90%, reconociendo también la primera de las guías el efecto negativo que puede tener la utilización de elevadas fracciones inspiratorias de oxígeno, en particular en los pacientes más graves. Por el contrario, la GB recomienda la utilización de elevadas fracciones inspiratorias de oxígeno en todos los pacientes y afirma que el riesgo de desencadenar hipercapnia es bajo. Hay que hacer notar que respalda estas afirmaciones mediante 4 referencias publicadas entre 1968 y 1991, ninguna de las cuales sustenta dicha idea27-29. De hecho, muy pocos estudios controlados han evaluado el efecto de la hiperoxia sobre los asmáticos agudos30, 31.
ConclusionesEl objetivo de esta revisión ha sido realizar un análisis comparativo de los niveles de evidencia asignados a los tratamientos del asma aguda en el adulto en 3 de las guías más importantes sobre asma. Se puede concluir que, a pesar de que estas guías se elaboraron según la metodología "basada en evidencias", presentan importantes carencias o incongruencias que pueden comprometer su validez. Como se ha mencionado más arriba, las recomendaciones de una guía o consenso pueden verse afectadas debido a varios factores. De este análisis surgen elementos que señalan la probable participación de cada uno de ellos. En efecto, por un lado, hemos corroborado numerosas omisiones de estudios tales como metaanálisis o EAC de gran envergadura para sustentar una recomendación. Además, no se incluyen en el análisis algunos tratamientos conocidos. En segundo lugar, varias evidencias se interpretan errónea o parcialmente al fundamentar ciertas recomendaciones. Finalmente, es muy probable la influencia de las opiniones, experiencia o valores de algunos de los expertos que participaron en la elaboración de las guías, lo que permitiría explicar ciertos sesgos hallados en la selección de la bibliografía o de las recomendaciones.
En los últimos años se ha producido un incremento significativo del número de guías o consensos elaborados. En particular, se supone que la creciente utilización de una metodología explícita y el desarrollo de guías "basadas en la evidencia" han determinado una mejora en la validez de sus recomendaciones, así como un incremento importante de la reputación de que gozan en el ámbito médico. Sin embargo, las debilidades significativas que el presente estudio ha demostrado invitan a pensar que debemos mantener una actitud cautelosa y crítica frente a sus recomendaciones. No debemos aceptar el concepto de que para que un tratamiento adquiera "respetabilidad" es preciso que esté incluido en una guía. Las guías no son libros de texto que resumen con ecuanimidad y certeza el papel de los diferentes tratamientos. Por el contrario, debemos recordar que a la hora de evaluar la evidencia de cierto tratamiento nuestras fuentes prioritarias siguen siendo las de mayor calidad metodológica, es decir, los EAC o los metaanálisis de EAC con resultados uniformes y con baja probabilidad de sesgo.