No existe ningún cuestionario específico de calidad de vida validado en castellano para su uso en pacientes con síndrome de apneas-hipopneas durante el sueño (SAHS). El objetivo del presente estudio fue validar la versión castellana del Quebec Sleep Questionnaire (QSQ).
Material y métodosEstudio multicéntrico en un grupo de pacientes diagnosticados de SAHS (IAH≥5) enviados a las Unidades de Sueño. En todos los pacientes se administraron los cuestionarios: SF-36, FOSQ, QSQ y test de Epworth. Se evaluaron las propiedades psicométricas (consistencia interna, validez de constructo, validez concurrente, validez predictora, fiabilidad test-retest y sensibilidad al cambio) del cuestionario QSQ (32 ítems en cinco dominios: somnolencia diurna, síntomas diurnos, síntomas nocturnos, emociones e interacciones sociales).
ResultadosSe incluyeron 121 pacientes (edad media: 57±13 años; Epworth: 9±4; IMC 28±3kg·m−2 e IAH 36±20h−1). El análisis factorial mostró un constructo de cinco factores, distribuidos de manera similar a los dominios del cuestionario original. Tanto la consistencia interna (alfa de Cronbach entre 0,78 y 0,93 para los distintos dominios), la validez concurrente con respecto al SF-36, Epworth y FOSQ, la validez predictora de gravedad del SAHS, como la fiabilidad test-retest fueron adecuadas. El QSQ mostró una buena sensibilidad al cambio en los dominios relativos a los síntomas diurnos (p=0,003) y nocturnos (p=0,02).
ConclusionesLa versión española del QSQ presenta unas características psicométricas adecuadas para su utilización en pacientes con SAHS, así como una sensibilidad al cambio significativa en los dominios de síntomas.
There is no specific health-related quality of life (HRQL) questionnaire that has been validated in Spanish for its use in patients with sleep apnea-hypopnea syndrome (SAHS). The objective of the present study was to validate the Spanish version of the Quebec Sleep Questionnaire (QSQ).
Patients and methodsA multi-center study including a group of patients with SAHS (AHI≥5) referred to the Sleep Unit. All patients completed the following questionnaires: SF-36, FOSQ, QSQ and Epworth scale. Internal consistency, construct validity, concurrent validity, predictive validity, repeatability and responsiveness to change of the QSQ (32 items in five domains: daytime sleepiness, diurnal symptoms, nocturnal symptoms, emotions, and social interactions) were assessed.
ResultsA hundred twenty one patients were included in the study (mean age: 57±13; mean Epworth: 9±4; mean Body Mass Index (BMI): 28±3kg·m−2 and mean AHI: 36±20hour−1). The factorial analysis showed a construct of five factors with similar distribution to the original questionnaire domains. Internal consistency (Cranach's alpha between 0.78 and 0.93 for the different domains), concurrent validity (compared to SF-36, Epworth scale and FOSQ), predictive validity of SAHS severity and test-retest reliability were appropriate. The test showed good responsiveness to change in diurnal (P=.003) and nocturnal symptoms domains (P=.02).
ConclusionsThe Spanish version of the QSQ is a valid HRQL measure with appropriate psychometric properties for use in patients with SAHS and is responsive to change in symptoms domains.
Con el estado de evidencia actual, no cabe ninguna duda de que el síndrome de apnea-hipopnea durante el sueño (SAHS) es hoy en día un problema de salud pública tanto por la elevada prevalencia que alcanza en la población general, estimada en un 4% de hombres y un 2% de mujeres1, como por las consecuencias negativas para la salud especialmente relacionadas con la morbimortalidad cardiovascular, las alteraciones neuropsiquiátricas y la pérdida de calidad de vida de los individuos que la padecen2-4.
Uno de los aspectos menos evaluados en la literatura es el impacto que el SAHS produce en la calidad de vida relacionada con la salud (CVRS). Para esta valoración se precisa disponer de cuestionarios validados, especialmente de los específicos de la enfermedad en cuestión, dado que presentan una mayor sensibilidad para captar los cambios que se producen tras alguna actuación terapéutica y son capaces de discernir las modificaciones en la CVRS producidas por los trastornos respiratorios del sueño o de otras enfermedades crónicas5. El cuestionario genérico más utilizado y evaluado es el SF-36, validado al castellano6, que ha demostrado ser un instrumento muy adecuado para su uso en investigación y en la práctica clínica7,8. Entre los cuestionarios específicos para valorar la calidad de vida en pacientes con SAHS se encuentra el Sleep Apnoea Quality of Life Index (SAQLI)9, que ha sido traducido, adaptado y validado al chino y al lituano10,11. El Quebec Sleep Questionnaire (QSQ) fue creado por Lacasse et al. en su idioma nativo, el francés, y posteriormente traducido al inglés, para su utilización en pacientes con SAHS, demostrando unas excelentes cualidades psicométricas en su versión en lengua inglesa12,13. El español, con 329 millones de hablantes, es en estos momentos la segunda lengua más hablada en el mundo tras el chino (1.213 millones), seguida del inglés (328 millones)14. Aunque el QSQ ha sido traducido y adaptado con éxito al castellano15, no se ha demostrado si esta versión posee las cualidades psicométricas necesarias para su uso en pacientes con SAHS. Dado que hasta la fecha no existe en la literatura un cuestionario específico para SAHS validado al castellano, el objetivo de nuestro estudio ha sido analizar la fiabilidad y validez de la versión castellana del cuestionario de CVRS Quebec Sleep Questionnaire en pacientes con SAHS.
Material y métodosMuestra de estudioSe trata de un estudio multicéntrico y prospectivo de un año de duración en el que fueron reclutados inicialmente 160 pacientes consecutivos mayores de 18años de 3centros de la Comunidad Valenciana con amplia experiencia clínica e investigadora en patología del sueño, que fueron enviados a la consulta externa monográfica por sospecha clínica de SAHS. Fueron excluidos todos los pacientes que presentaban comorbilidades inestables significativas que pudieran influir en las conclusiones del estudio, los pacientes con trastornos cognitivos importantes y los que rechazaron formar parte del estudio o no fueron capaces de completar los cuestionarios.
Datos recogidosSe recogió información de forma protocolizada de todos los pacientes acerca de las siguientes variables: edad, sexo, clínica de SAHS, incluido el test de Epworth en su versión española16, las variables del estudio del sueño y las referentes a los cuestionarios de calidad de vida utilizados (FOSQ [Functional Outcomes in Sleep Questionnaire]17-19, SF-36 [Medical Outcome Survey-Short Form 36] y la versión española del QSQ [anexo 1]). Todos los pacientes firmaron previamente al estudio una hoja de consentimiento informado y el estudio fue aprobado por el comité ético de los centros participantes.
Estudio de sueñoEl diagnóstico de SAHS fue realizado mediante poligrafía respiratoria (PR) hospitalaria Somnea® o Embletta®, o bien mediante polisomnografía convencional (PSG) Sleeplab, Jaeger®, realizando un análisis manual de todos los registros. Se consideró el tratamiento con presión positiva continua en la vía respiratoria (CPAP) nasal en los pacientes que presentaron un índice de apnea/hipopnea (IAH)≥5 junto con síntomas relacionados con SAHS y en los pacientes con IAH≥30. Se realizó el ajuste de presión mediante PSG completa o bien mediante un sistema de auto-CPAP validado (ResMed S8 AutoSet™ II Auto CPAP) hospitalario. Se consideró una buena cumplimentación a CPAP un uso ≥4h diarias el 70% de días a la semana. En cualquier caso se siguieron las normativas nacionales1.
Protocolo de estudioEn la visita inicial se recogieron de forma protocolizada los datos basales en todos los pacientes, incluidas las variables generales y de clínica de SAHS, las referentes al estudio de sueño y de los diferentes test de calidad de vida (FOSQ, SF-36 y la versión española del QSQ), que fueron autoadministrados o asistidos por un entrevistador. En una visita posterior una semana después se eligieron, mediante programa informático de números aleatorios, 14pacientes al azar a los que les fue administrado nuevamente el QSQ para el análisis de repetitividad del mismo. Por último, en una visita final, con un mínimo de 10semanas de diferencia con respecto a la visita anterior, se seleccionaron aleatoriamente 31pacientes del grupo tratado con CPAP con criterios de buena tolerancia y cumplimiento, con la finalidad de estudiar la sensibilidad al cambio del cuestionario.
Análisis estadísticoEl QSQ, el FOSQ y el SF-36 fueron puntuados de acuerdo con las instrucciones de los autores de las escalas originales. Todos los análisis estadísticos se llevaron a cabo mediante el programa SPSS para Windows versión 11.5. (Chicago, IL, EE. UU.). Se realizó un análisis descriptivo tanto de los parámetros clínicos como de los parámetros de calidad de vida expresados como media±desviación estándar en caso de variables cuantitativas y como valor absoluto y porcentaje respecto al total en las variables cualitativas. Para la comparación de dos medias se utilizó la prueba de la t de Student, y para la comparación de más de dos medias se empleó un análisis de la varianza (ANOVA) con la corrección de Bonferroni, o sus correspondientes pruebas no paramétricas si las variables no tenían una distribución normal (la normalidad se comprobó mediante la prueba de Kolmogorov-Smirnov). Para comparar dos variables dicotómicas se utilizó la prueba de χ2.
Para analizar la consistencia interna se calculó el coeficiente alfa de Cronbach de cada una de los cinco dominios del cuestionario. Según Nunnany20, se considera que un valor de alfa superior a 0,7 es suficiente para poder utilizar el cuestionario en la comparación entre grupos de pacientes. La validez de constructo se analizó mediante un análisis factorial de componentes principales cuya aplicabilidad fue comprobada mediante la prueba de esfericidad de Bartlett y la prueba de KMO (aceptable con valores por encima de 0,5). Se incluyó cada ítem en un determinado factor si existía un grado de saturación mínimo de 0,4 y un eigenvalue mayor de 1. El número de factores se determinó sin restricción de estructura según el resultado del scree test y el análisis del gráfico de sedimentación. Para analizar la validez concurrente se utilizaron los valores de correlación de Pearson o Spearman en función de la normalidad de distribución de las variables, de los diferentes dominios del cuestionario QSQ con el Test de Epworth y los dominios de los cuestionarios SF-36 y FOSQ que hacían referencia a características similares. La validez predictiva se analizó comparando los grupos de pacientes con SAHS grave y no-grave según un punto de corte en el IAH de 30 mediante una prueba t de Student para medias independientes. La fiabilidad test-retest (repetitividad) se evaluó mediante el coeficiente de correlación intraclase. Se consideró una buena concordancia para valores del CCI superiores a 0,71 y moderada para valores entre 0,51 y 0,7021. Por último, se analizó la sensibilidad al cambio tras un mínimo de 10semanas de tratamiento efectivo con CPAP comparando los valores de todos los dominios del cuestionario de Quebec antes y después del tratamiento mediante una prueba t de Student para medias repetidas. En cualquier caso se consideró como significativa una p<0,05.
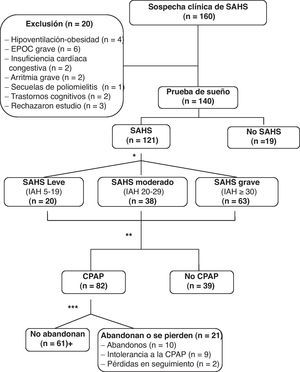
ResultadosDurante el período de estudio, 160 pacientes consecutivos fueron remitidos a la consulta externa monográfica de sueño, por sospecha clínica de SAHS. Se excluyeron 20pacientes, de los cuales 15presentaron comorbilidades inestables significativas (4hipoventilación-obesidad, 6EPOC grave, 2insuficiencia cardíaca congestiva, 2arritmia grave, 1secuelas de poliomielitis); 2pacientes fueron excluidos por trastornos cognitivos importantes y 3rechazaron formar parte del estudio. De los 140pacientes finalmente incluidos, en 121 (86,4%) se diagnosticó SAHS, cuyos datos fueron utilizados para el análisis de la consistencia interna y validez del cuestionario QSQ. La edad media de estos pacientes fue de 57±13 años, con una escala de Epworth de 9±4. El IAH medio fue de 36±20h−1 (rango: 5-89) y el índice de masa corporal (IMC) fue de 28,1±3,2kg·m−2. De los pacientes estudiados, 82recibieron tratamiento con CPAP siguiendo normativas SEPAR. Toleraron y cumplimentaron un mínimo de 4h diarias de tratamiento 61pacientes. De los 21pacientes restantes tratados con CPAP, 10abandonaron el estudio, 9no toleraron el tratamiento y 2pacientes se perdieron durante el periodo de seguimiento (fig. 1). No encontramos diferencias estadísticamente significativas entre los pacientes que abandonaron el estudio con respecto a los que no abandonaron en cuanto a las variables evaluadas. En la tabla 1 se muestran los resultados referentes a la descripción general del cuestionario QSQ (media, desviación estándar, rangos, porcentaje de pacientes con efecto techo y efecto suelo).
Diagrama metodológico del estudio. *Siguiendo normativas SEPAR. **Validación del cuestionario. Se eligieron aleatoriamente 14 pacientes para el estudio de la fiabilidad test-retest. ***Se considera buena tolerancia un uso ≥4h. +Fueron elegidos aleatoriamente 31 pacientes para el análisis de la sensibilidad al cambio. EPOC: enfermedad pulmonar obstructiva crónica; SAHS: síndrome de apneas-hipopneas durante el sueño; CPAP; presión positiva continua en la vía respiratoria.
Descripción general y consistencia interna de los resultados del Quebec Sleep Questionnaire (QSQ)
| Dominios | N.° de ítems | Media (DE) | Mediana | Rango | %Efecto suelo | %Efecto techo | Alfa de Cronbach |
| Somnolencia diurna | 6 | 5,9 (0,9) | 6,2 | 2,0-7,0 | 0 | 17,4 | 0,78 |
| Síntomas diurnos | 10 | 5,5 (1,4) | 6,0 | 1,8-7,0 | 0 | 7,4 | 0,93 |
| Síntomas nocturnos | 7 | 5,5 (1,3) | 5,7 | 1,0-7,0 | 0,8 | 9,9 | 0,85 |
| Emociones | 5 | 5,4 (1,4) | 5,6 | 1,5-7,0 | 0 | 12,4 | 0,84 |
| Interacciones sociales | 4 | 5,8 (1,3) | 6,0 | 1,5-7,0 | 0 | 26,4 | 0,81 |
DE: desviación estándar; %Efecto techo: porcentaje de pacientes que alcanzaron la puntuación máxima en cada escala o en la puntuación total del cuestionario; %Efecto suelo: número de pacientes que alcanzaron la puntuación mínima en cada escala o en la puntuación total del cuestionario.
El coeficiente de correlación de Spearman entre los distintos ítems del cuestionario varió en cada uno de los dominios de la siguiente manera: para somnolencia diurna fluctuó entre 0,54 y 0,79, siempre de forma significativa; en síntomas diurnos las correlaciones estuvieron entre 0,14 y 0,86, la mayor parte ellas significativas; en síntomas nocturnos las correlaciones estaban entre 0,04 y 0,79; en emociones variaron en un intervalo entre 0,09 y 0,78; en interacciones sociales las correlaciones fluctuaron entre 0,17 y 0,86. En cada uno de los dominios la mayor parte de las correlaciones eran significativas, rozando la significación en el caso de los dominios de emociones e interacciones sociales. El alfa de Cronbach para cada uno de los dominios resultó: 0,78 para la somnolencia diurna, 0,93 para los síntomas diurnos, 0,85 para los síntomas nocturnos, 0,84 para las emociones y 0,81 para las interacciones sociales (tabla 1).
Validez de constructoLa prueba de esfericidad de Bartlett fue significativa (p<0,0001) y la prueba de KMO resultó de 0,834. Todo ello permitió la aplicación a la matriz de correlaciones de un análisis factorial. Mediante el scree test y el análisis del gráfico de sedimentación se determinó un número de 5 factores que explicaban el 57,2% de la variancia. La rotación utilizada, dada la correlación entre estos factores, fue ortogonal (varimax) (tabla 2). Se introdujeron en el análisis todos los ítems. El primer factor estaba formado por 12ítems con una varianza explicada del 19,2%. Su estructura fue similar a la escala de síntomas diurnos del cuestionario original y agrupaba 7 de los 10ítems de esta escala. Incluyó también 4ítems del dominio que hacían referencia a las emociones. El segundo y el tercer factor explicaban un 10% más de la varianza cada uno de ellos, sin estar claramente relacionados con un dominio concreto. El cuarto factor está formado por 6ítems que explican un 9,6% más de la varianza, con una estructura similar al dominio de síntomas nocturnos, agrupando 4 de los 7ítems de este dominio. Por último, el quinto factor, formado por 3ítems, todos ellos con una saturación significativa, explica un 7,7% más de la varianza y está formado en su totalidad por ítems correspondientes al dominio de somnolencia diurna.
Matriz de los cinco factores extraídos por el análisis factorial de componentes principales con rotación varimax (sólo se muestran los ítems con saturaciones superiores a 0,30)
| Item | Factor 1 | Factor 2 | Factor 3 | Factor 4 | Factor 5 |
| SID 17 | 0,817 | ||||
| SID 19 | 0,770 | ||||
| SID 18 | 0,769 | ||||
| SID 23 | 0,758 | ||||
| SID 1 | 0,693 | ||||
| IS 3 | 0,652 | ||||
| EM 5 | 0,649 | ||||
| SID 14 | 0,633 | ||||
| SID 29 | 0,480 | ||||
| SN 9 | 0,458 | ||||
| EM 6 | 0,445 | 0,442 | |||
| EM 8 | 0,411 | 0,319 | |||
| SID 26 | 0,675 | ||||
| SID 11 | 0,588 | ||||
| SID 10 | 0,537 | ||||
| IS 13 | 0,521 | ||||
| SOD 27 | 0,541 | 0,333 | |||
| SOD 31 | 0,401 | ||||
| SN 25 | 0,764 | ||||
| IS 2 | 0,720 | ||||
| IS 12 | 0,325 | 0,617 | |||
| EM 24 | 0,480 | ||||
| SN 21 | 0,431 | 0,425 | |||
| EM 15 | 0,398 | ||||
| SN 22 | 0,650 | ||||
| SN 4 | 0,619 | ||||
| SOD 7 | 0,607 | ||||
| SN 30 | 0,585 | ||||
| SN 28 | 0,434 | ||||
| SOD 16 | 0,743 | ||||
| SOD 20 | 0,736 | ||||
| SOD 32 | 0,693 |
SOD: somnolencia diurna; SID: síntomas diurnos; SN: síntomas nocturnos; EM: emociones; IS: interacciones sociales.
Los valores en negrita corresponden a los ítems incluidos en cada factor.
En la tabla 3 se muestra la correlación existente (coeficiente de Spearman) entre el test de Epworth y las puntuaciones de los dominios del cuestionario de FOSQ y SF-36 con respecto a las puntuaciones de los dominios del cuestionario QSQ que hacían referencia a características semejantes en su medición, observándose en general correlaciones moderadas o elevadas entre ellas.
Coeficiente de Pearson de las correlaciones entre el Quebec Sleep Questionnaire (QSQ) y los instrumentos de medida relacionados
| Somnolencia diurna | Síntomas diurnos | Síntomas nocturnos | Emociones | Interacciones sociales | |
| Epworth | −0,594** | −0,269** | −0,245** | −0,157 | −0,297** |
| FOSQ | 0,337** | 0,647** | 0,379** | 0,487** | 0,447** |
| Funcionamiento físico (SF-36) | 0,085 | 0,520** | 0,294** | 0,405** | 0,272** |
| Vitalidad (SF-36) | 0,429** | 0,782** | 0,440** | 0,575** | 0,514** |
| Rol físico (SF-36) | 0,393** | 0,712** | 0,413** | 0,469** | 0,391** |
| Funcionamiento social (SF-36) | 0,477** | 0,632** | 0,379** | 0,455** | 0,476** |
| Rol de emociones (SF-36) | 0,395** | 0,609** | 0,348** | 0,523** | 0,459** |
| Salud mental (SF-36) | 0,246* | 0,640** | 0,421** | 0,743** | 0,380** |
En negrita, las correlaciones más significativas.
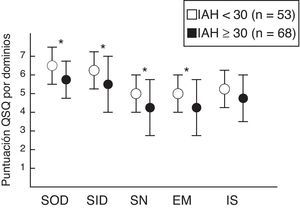
Se comparó el grupo de pacientes con SAHS leve-moderado con los que presentaban un SAHS grave, observando diferencias estadísticamente significativas según la gravedad en los dominios de somnolencia diurna (p=0,006), síntomas diurnos (p=0,012), síntomas nocturnos (p=0,0001) y emociones (p=0,002). Sin embargo, no se encontraron diferencias en el dominio interacciones sociales (p=0,074) (fig. 2).
Puntuación del Quebec Sleep Questionnaire (media±desviación estándar) según la gravedad del SAHS por grupos (leve-moderados frente a graves). SOD: somnolencia diurna; SID: síntomas diurnos; SN: síntomas nocturnos; EM: emociones; IS: interacciones sociales. * p<0,05. Valores tabulados como media (desviación estándar).
Se obtuvieron los siguientes coeficientes de correlación intraclase para cada uno de los cuatro dominios: somnolencia diurna 0,642, síntomas diurnos 0,759, síntomas nocturnos 0,652, emociones 0,608, e interacciones sociales 0,773.
Sensibilidad al cambioEn la tabla 4 se muestran las puntuaciones por dominios y las diferencias obtenidas antes y después del tratamiento. Tras diez semanas de tratamiento efectivo con CPAP, se observó un cambio estadísticamente significativo en los dominios de síntomas diurnos (p=0,003) y síntomas nocturnos (p=0,023), rozando la significación estadística en el dominio somnolencia diurna (p=0,072). No se encontraron diferencias estadísticamente significativas en los dominios de emociones e interacciones sociales.
Análisis de la sensibilidad al cambio. Diferencias entre los valores pretratamiento y postratamiento con CPAP para los diferentes dominios del Quebec Sleep Questionnaire (QSQ)
| Dominios QSQ | Pretratamiento | Postratamiento | p |
| Somnolencia diurna | 5,89 (0,95) | 6,10 (0,86) | 0,07 |
| Síntomas diurnos | 5,12 (1,55) | 5,38 (1,53) | 0,003 |
| Síntomas nocturnos | 5,08 (1,43) | 5,49 (1,24) | 0,02 |
| Emociones | 5,056 (1,50) | 5,29 (1,58) | 0,09 |
| Interacciones sociales | 5,48 (1,59) | 5,73 (1,33) | 0,16 |
Las puntuaciones en cada uno de los dominios, así como las diferencias obtenidas entre el pretratamiento y el postratamiento, se muestran como media y desviación estándar (intervalo de confianza del 95%).
Según nuestros resultados, el cuestionario QSQ en su versión castellana presenta una consistencia interna, validez y repetitividad adecuadas para su uso en pacientes con SAHS. Asimismo, este cuestionario se mostró sensible al cambio producido por el tratamiento con CPAP para los dominios referentes a los síntomas de SAHS, tanto diurnos como nocturnos
La consistencia interna del instrumento fue elevada,y los coeficientes obtenidos en cada uno de los dominios superaron el 0,7, considerado generalmente como aceptable. En el análisis de la validez de constructo observamos una estructura similar en tres de los cinco dominios, sin encontrar sin embargo similitudes considerables en los dominios de interacciones sociales y de emociones. El estudio mediante un análisis factorial mostró, tras analizar el gráfico de sedimentación, que la elección de cinco factores era similar a la distribución del cuestionario original en tres de ellos. Estos factores (1, 4 y 5) explicaban el 36,5% de la varianza. En el primer factor, referente a síntomas diurnos, quedaban incluidos 7 de los 10ítems de este dominio. El tercer factor incluía tanto ítems del dominio de emociones como ítems del dominio interacciones sociales. El cuarto estaba compuesto en su mayoría por ítems correspondientes a síntomas nocturnos. Todos los ítems que se agrupaban en el quinto factor correspondían al dominio somnolencia diurna. Por tanto, existe una buena correlación entre los factores 1, 4 y 5 con los dominios síntomas diurnos, síntomas nocturnos y somnolencia diurna, respectivamente, sin que existiera una clara correlación de los factores 2 y 3 con los dominios de emociones e interacciones sociales.
Al estudiar la validez concurrente del test observamos que existía una fuerte correlación entre el dominio somnolencia diurna del QSQ y el test de Epworth, así como entre el dominio síntomas diurnos del QSQ con el funcionamiento físico, vitalidad, funcionamiento social y el rol físico del SF-36. El dominio síntomas nocturnos presentaba asimismo una correlación moderada con los parámetros anteriormente mencionados y con la puntuación del FOSQ. Esto no nos sorprende, puesto que como hemos comentado anteriormente, los ítems correspondientes a estos dominios se agrupan de manera similar al cuestionario original, y este ha demostrado correlaciones similares con los cuestionarios mencionados12. En el cuestionario original el coeficiente de correlación de Pearson entre el dominio somnolencia diurna del QSQ y el test de Epworth era de –0,64, y en nuestro caso es de –0,59. Asimismo, el dominio de síntomas diurnos del QSQ original y los referentes al funcionamiento físico, vitalidad y rol físico del SF-36 fueron de 0,35, de 0,85 y de 0,72, respectivamente, valores muy similares a los encontrados en nuestro estudio, que fueron de 0,52, de 0,78 y de 0,71. De la misma manera que en el cuestionario original, los dominios de emociones e interacciones sociales presentaron una fuerte correlación con sus dominios homólogos del cuestionario SF-36, siendo el coeficiente de correlación de éstos de 0,52 y 0,48, respectivamente.
En lo que respecta a la validez predictiva del test, como hemos demostrado en nuestro estudio, se observa un empeoramiento de la CVRS en los pacientes que presentan un SAHS grave con respecto los que presentan un grado leve o moderado de la enfermedad. Este deterioro de la calidad de vida pudo observarse en todos los dominios del cuestionario excepto en el dominio interacciones sociales. Al respecto, su interpretación podría basarse en el hecho de que la puntuación obtenida en el dominio interacciones sociales a menudo puede verse influida por otros factores independientes de la enfermedad que también influyen en la calidad de vida, como son la depresión, problemas físicos invalidantes o incluso episodios adversos que alteren la vida diaria de los pacientes.
La fiabilidad test-retest se estudió mediante el coeficiente de correlación intraclase de cada uno de los dominios, que demostró una concordancia moderada o buena en todos ellos.
En el análisis de la sensibilidad al cambio tras tratamiento con CPAP se observaron diferencias estadísticamente significativas en los dominios de síntomas diurnos y síntomas nocturnos, rozando la significación clínica en el dominio de somnolencia diurna. Sin embargo, no se llegó a alcanzar la significación clínica que la publicación original planteaba12. Creemos que la explicación de este fenómeno se debe a que los pacientes incluidos en la validación del cuestionario inicial presentaban una clínica de SAHS más marcada, en especial una mayor hipersomnia (valor del test de Epworth medio=14), mientras que en nuestra serie los pacientes fueron más paucisintomáticos (valor del test de Epworth medio=7,6), por lo que la posibilidad de mejoría clínica significativa en el grupo original tras CPAP era mayor que la de la serie del presente estudio. Por todo ello, nuestros resultados apoyan la utilización del cuestionario QSQ tras la aplicación de un tratamiento con CPAP, especialmente en el análisis de los cambios en la clínica del paciente.
En cuanto a las limitaciones del estudio, cabe destacar las siguientes: Se trataba de una muestra de individuos relativamente pequeña comparada con otros estudios más grandes, en los que se realiza un análisis comparativo entre la capacidad de cambio en cumplidores de tratamiento y no cumplidores, así como el efecto tamaño22. Por otro lado, no se realizó un nuevo estudio de sueño para comprobar la desaparición de las apneas al finalizar el estudio. Por último, no se recogió información referente a los efectos secundarios del tratamiento con CPAP.
En conclusión, nuestro estudio de validación indica que la versión española del QSQ representa una medida válida de CVRS, con unas características psicométricas adecuadas para su utilización en pacientes con SAHS. Asimismo, el QSQ es sensible al cambio inducido por el tratamiento en los dominios referentes a los síntomas de SAHS.
FinanciaciónSe ha recibido una beca de la Fundación Valenciana de Neumología (2008) y una beca Gasmedi 2000 (2008).
Este cuestionario ha sido diseñado para averiguar cómo le ha ido y cómo se ha sentido en las últimas cuatro semanas. Se le preguntará sobre el impacto que la apnea del sueño pudo haber causado en sus actividades de la vida diaria, su funcionamiento emocional y sus relaciones sociales, y sobre cualquier síntoma que ello pudiera haber causado.
| Durante las últimas 4 semanas | Todo el tiempo (Siempre) | Una gran cantidad de tiempo (Casi siempre) | De moderada a gran cantidad de tiempo (Gran parte del tiempo) | Una moderada cantidad de tiempo (parte del tiempo) | De pequeña a moderada cantidad de tiempo (Poco tiempo) | Una pequeña cantidad de tiempo (Casi nunca) | Nunca |
| 1. ¿Se ha tenido que esforzar para hacer sus actividades? | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 2. Por la noche, ¿ha sido una molestia para su gente? | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 3. ¿Ha sentido que no quería hacer cosas con su pareja, hijos o amigos? | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 4. ¿Se ha levantado más de una vez por noche para orinar? | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 5. ¿Se ha sentido deprimido? | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 6. ¿Se ha sentido ansioso o temeroso de lo que le pasaba? | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 7. ¿Ha necesitado hacer la siesta durante el día? | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 8. ¿Se ha sentido impaciente? | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 9. ¿Se ha levantado a menudo (más de dos veces) por la noche? | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| Durante las últimas 4 semanas | Muchísimo/a | Mucho/a | Bastante | Algo/Alguna | Poco/a | Muy poco/a | Nada |
| 10. ¿Ha tenido dificultad en intentar recordar cosas? | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 11. ¿Ha tenido dificultad en intentar concentrarse? | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 12. ¿Se ha sentido malhumorado cuando le han dicho que sus ronquidos eran molestos o irritantes? | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 13. ¿Se ha sentido culpable en su relación con los miembros de la familia o amigos cercanos? | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 14. ¿Ha percibido un descenso en el rendimiento de su trabajo? | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 15. ¿Se ha preocupado por problemas de corazón o muerte prematura? | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| Durante las últimas 4 semanas, cuánto problema ha tenido con: | Un problema muy grande | Un gran problema | Entre mediano y gran problema | Un problema mediano | Entre mediano y pequeño problema | Un pequeño problema | Ningún problema |
| 16. Tener que luchar para permanecer despierto durante el día | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 17. Sentir que disminuía su energía | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 18. Sentir fatiga excesiva | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 19. Sentir que las actividades habituales requieren un esfuerzo extra para realizarlas o completarlas | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 20. Dormirse si no estaba estimulado o activo | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 21. Dificultad por tener la boca/garganta seca o dolorida al despertar | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 22. La dificultad en volver a dormirse si se despierta por la noche | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 23. Sentir que pierde energía | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 24. Preocuparse por las veces que deja de respirar por la noche | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 25. Roncar fuerte | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 26. Dificultades con la atención | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 27. Dormirse de repente | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 28. Despertarse por la noche con sensación de ahogo | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 29. Despertarse por la mañana cansado | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 30. Sensación de que su sueño no es reparador | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 31. Dificultad en permanecer despierto mientras lee | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 32. Luchar contra la necesidad de dormirse mientras conduce | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
Copyright de la versión inglesa del Quebec Sleep Questionnaire: Lacasse Y, Sériès F y la Universidad Laval de Quebec. Centre de Recherche, Centre de Pneumologie, Hôpital Laval, Institut Universitaire de Cardiologie et de Pneumologie de l’Université Laval, Québec, Canadá. Yves.Lacasse@med.ulaval.ca.