Introducción
El asma es una de las enfermedades más frecuentes, con una distribución geográfica universal y en todas las edades de la vida. Tiene una gran repercusión en el individuo que la presenta tanto en su ámbito social como laboral, además de representar un alto coste económico. Aunque se han publicado numerosos estudios que analizan su prevalencia en poblaciones claramente diferentes, la dificultad de la definición de esta enfermedad hace que resulte muy difícil comparar de modo fiable la prevalencia en los diferentes lugares del mundo. Algunos estudios epidemiológicos realizados en las últimas décadas han aportado datos que indican un aumento de la prevalencia del asma1,2. Sin embargo, una revisión de la literatura médica más reciente sobre tendencias de la prevalencia del asma en adultos proporciona evidencias desde algunos países que indican que la tendencia al aumento de la prevalencia puede haber llegado a una meseta e incluso que la prevalencia puede haber descendido después de un incremento durante décadas3.
En la literatura médica los estudios de incidencia son menos frecuentes que los de prevalencia. En un estudio de seguimiento de una cohorte de Finlandia los autores encuentran que la prevalencia de asma se había incrementado levemente desde 1975 (un 2% en varones y un 2,2% en mujeres) hasta 1990 (un 2,9% en varones y un 3,1% en mujeres), siendo la incidencia de asma similar entre varones (2,3%) y mujeres (2,6%) durante el período de seguimiento, comprendido entre 1976 y 19904. En otro estudio de seguimiento en los países nórdicos se encontró una incidencia de 2,2/1.000 personas/año5, y en una revisión reciente sobre incidencia de asma, que incluye estudios de cohorte y resume los hallazgos de los principales estudios, la incidencia se cifró en 5,9 y 4,4 por 1.000 personas/año en varones y mujeres, respectivamente6.
El análisis realizado en 28 centros europeos y uno americano del estudio de seguimiento del Estudio de Salud Respiratoria de la Comunidad Europea (ECRHS-II) muestra que en esta cohorte de jóvenes adultos hay un incremento en las medidas de tratamiento y ataques de asma, pero no en la medida de síntomas indicativos de asma. Los resultados de este análisis muestran además una heterogeneidad geográfica importante7. Sin embargo, en este estudio no se midió la hiperreactividad bronquial. Dada dicha heterogeneidad, y ante la posibilidad de que el patrón no sea el mismo en todas las áreas y países, en parte debido a que el asma se definió sólo por los síntomas comunicados, realizamos un análisis específico de las áreas españolas.
En 1995 el grupo español del ECRHS-I presentó los resultados de prevalencia de asma e hiperreactividad bronquial (HRB) en adultos jóvenes de 5 áreas españolas8. El objetivo actual es presentar los cambios en la prevalencia de asma después de 9 años de seguimiento en esta cohorte de adultos jóvenes.
Material y métodos
El ECRHS es un estudio multicéntrico de seguimiento llevado a cabo en 28 centros de Europa. En España el estudio se ha realizado en las 5 áreas siguientes: Albacete, Barcelona, Galdakao, Huelva y Oviedo. Se ha estudiado a los participantes del ECRHS-I, llevado a cabo entre 1991 y 1992. Los detalles del proceso de selección y realización ya han sido presentados9.
La segunda etapa del estudio se llevó a cabo entre 1998 y 2001. Las personas que habían participado en el ECRHS-I fueron invitadas a participar en esta fase en el hospital de referencia de su área geográfica.
Cuestionario
El cuestionario utilizado para el estudio comprendía las mismas preguntas que el empleado en el ECRHS-I, además de otras 21 cuestiones relativas a módulos ocupacionales, exposición a polución ambiental y preguntas específicas para mujeres con relación al ciclo menstrual. Se consideró que un individuo presentaba síntomas de asma si respondía afirmativamente a alguna de las 3 preguntas siguientes: a) despertarse por la noche a causa de un ataque de falta de aire durante los últimos 12 meses; b) presentar alguna crisis de asma durante los últimos 12 meses, y c) estar tomando actualmente algún tratamiento para el asma. Administró el cuestionario un entrevistador entrenado, en una habitación libre de distracciones, y se grabaron todas las entrevistas.
Hábito tabáquico
Se definió como no fumadora a la persona que no había fumado nunca o había fumado menos de 20 paquetes en toda su vida; como fumadora actual, a la que fumaba como mínimo desde hacía un mes y continuaba fumando, y como exfumadora, a la que había fumado más de 20 paquetes en toda su vida y actualmente no fumaba. La variable tabaco se consideró tal como la definió Susan Chinn7, según los cambios de hábito tabáquico entre el estudio inicial y el ECRHS-II: no fumador en ECRHS-I y ECRHS-II; cualquier categoría en el primer estudio y exfumador en el segundo; no fumador o exfumador en el ECRHS-I y fumador habitual al final del estudio, y fumador habitual (fumador en los 2 estudios). Se consideró una última categoría, donde se englobaban todas las discrepancias.
Función pulmonar e hiperreactividad bronquial
Antes de determinar la HRB, que se cuantificó mediante una prueba de broncoprovocación con metacolina, se realizó una prueba de función pulmonar. Los participantes que presentaban un valor basal de volumen espiratorio forzado en el primer segundo (FEV1) menor o igual al 70% del FEV1 predicho no continuaban realizando el test de broncoprovocación. La espirometría forzada se realizó con los espirómetros de campana (Biomedin 9000, Papua, Italia) utilizados en el ECRHS-I. Los equipos y la técnica de la espirometría cum-plían los criterios de la Comisión Europea del Acero y del Carbón10 y de la American Thoracic Society11.
A quienes presentaron un FEV1 superior al 70% del predicho se les efectuó una nueva maniobra después de la inhalación del diluyente de la metacolina. Si el FEV1 posdiluyente era menor del 90% del mejor FEV1 basal, no se realizaba la prueba de broncoprovocación con metacolina, efectuándose en este caso reversión con salbutanol. Los que presentaban un FEV1 mayor del 90% continuaban la prueba.
La preparación de las disoluciones de metacolina utilizada (Hoffman La Roche, Basilea, Suiza) se centralizó para todas las áreas españolas (Departament de Farmàcia, Hospital Clínic i Provincial, Barcelona). La metacolina se administró durante maniobras de inspiración máxima hasta la capacidad pulmonar total mediante un dosificador presurizado programable (Mefar MB3, Bovezzo, Italia) conectado a nebulizadores con concentraciones crecientes de metacolina.
El protocolo de realización de la prueba se ha descrito en trabajos anteriores8. Se consideraron hiperreactivos los individuos que experimentaron un descenso del FEV1 del 20% o superior respecto al mejor FEV1 posdiluyente durante la prueba (dosis acumulada máxima permitida por el protocolo: 5,117 µmol de metacolina inhalada), o extrapolando a una dosis de 8 µmol de metacolina inhalada.
Control de calidad
Se diseñó un plan de control de calidad del trabajo de campo para todos los centros participantes. Durante todo el período de recogida de datos el centro coordinador se encargaba, mediante un técnico experimentado, de recabar mensualmente curvas espirométricas seleccionadas al azar, así como de controlar el peso de las metacolinas. Además, se realizó una auditoría in situ al menos en 2 ocasiones durante el curso del estudio.
El protocolo contemplaba asimismo un estricto control de calidad del flujo de los nebulizados de metacolina para mantener una correcta nebulización. También se realizó un control de calidad de la grabación de las preguntas del cuestionario.
Análisis estadístico
Los resultados globales se expresaron como porcentaje y frecuencia absoluta para las variables cualitativas, y como media ± desviación estándar para las numéricas. En cuanto a la longitud de seguimiento, se expresó con la mediana y su respectivo rango intercuartílico.
Para contrastar las diferencias de la participación de los sujetos en el ECRHS-II según la presencia de síntomas respiratorios en el ECRHS-I entre los diferentes centros participantes, y para evaluar la significación estadística de la prevalencia de los mismos se utilizaron las siguientes técnicas: en primer lugar se empleó el test de la χ2 con objeto de obtener diferencias entre la participación en el ECRHS-II según los pacientes presentaran síntomas respiratorios o no en el ECRHS-I. El mismo procedimiento se utilizó para evaluar la existencia de significación estadística en la prevalencia de hábitos tabáquicos en los centros participantes.
La ecuación de estimación generalizada fue el método estadístico empleado para estimar los cambios en la prevalencia de síntomas respiratorios por año ajustados por centro, sexo, edad y hábito tabáquico; los resultados se expresaron en porcentaje e intervalo de confianza del 95%.
Los análisis estadísticos se realizaron con los programas estadísticos SAS versión 8.02 (SAS Institute, Carg, North Carolina, Estados Unidos) y Stata 8 (StataCorp, College Station, Texas, Estados Unidos). Los resultados obtenidos se consideraron significativos cuando p < 0,05.
Resultados
En total estudiamos a una población de 1.386 sujetos (655 varones y 731 mujeres), con una edad media de 41 años, que se repartieron por áreas geográficas de la siguiente forma: 308 (22%) en Albacete; 272 (20%) en Barcelona; 360 (26%) en Galdakao; 204 (15%) en Huelva y 242 (17%) en Oviedo. Se realizó espirometría a 1.115 y test de metacolina a 999.
En cuanto al hábito tabáquico, hubo un total de 594 fumadores (43%), que se distribuyeron por zonas geográficas de la siguiente forma: 144 (47%) en Albacete; 105 (39%) en Barcelona; 144 (40%) en Galdakao; 94 (46%) en Huelva, y 107 (44%) en Oviedo. Por lo que se refiere a la diferencia por sexos, había más fumadores entre los varones (46%) que entre las mujeres (40%) en todas las áreas, y la diferencia fue significativa en el área de Albacete (un 55% los varones y un 39% las mujeres).
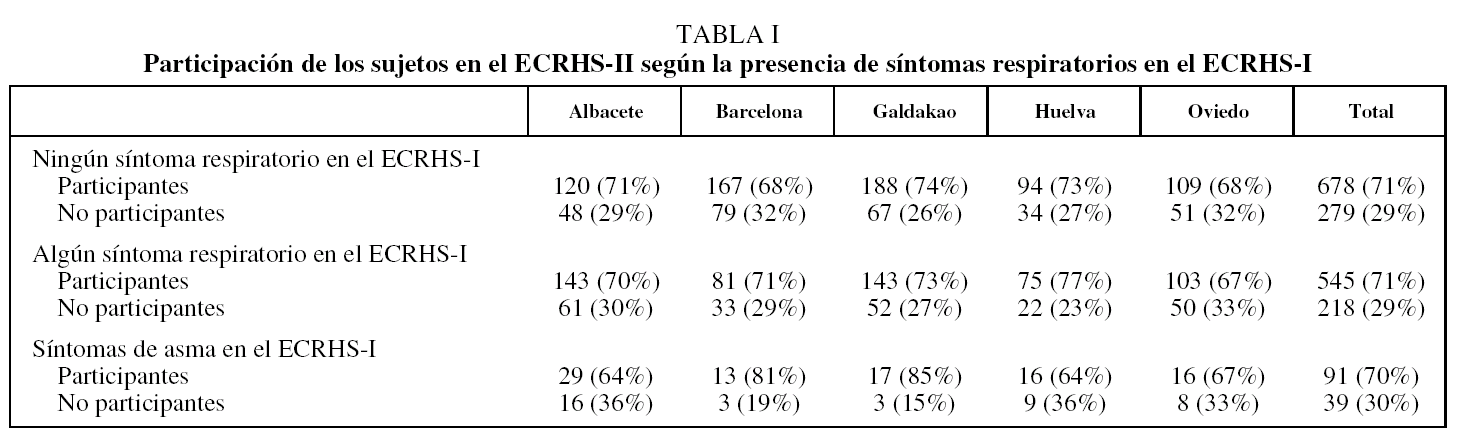
En la tabla I se presentan los datos de participación por área geográfica, diferenciándose entre los sujetos que presentaron síntomas respiratorios o no en el ECRHS-I. Además, se indican también las diferencias de participación en aquellos sujetos que se interpretó que presentaban síntomas de asma. Observamos que no hubo diferencias de participación en el ECRHS-II según los sujetos tuviesen algún síntoma respiratorio o síntomas de asma en el ECRHS-I (p > 0,05).
En la tabla II se recogen la edad media de los participantes, el sexo y la mediana de seguimiento por área geográfica, así como las diferentes categorías de hábito tabáquico en los 2 tiempos del estudio, ECRHS-I y II. No se encontraron diferencias significativas en el hábito tabáquico entre las áreas.
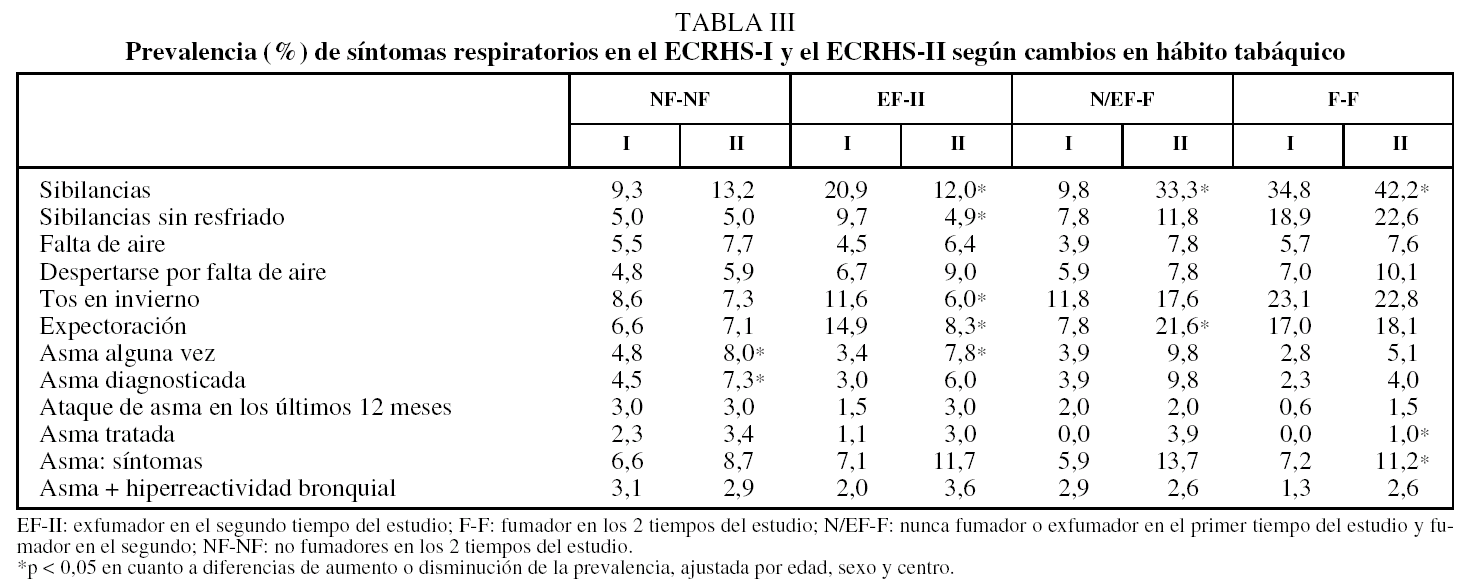
En la tabla III se presenta la prevalencia de los síntomas respiratorios en el ECRHS-I y en el ECRHS-II, ajustada por edad, sexo y área geográfica, según los cambios relativos al hábito tabáquico. Entre los no fumadores se observó un aumento de la frecuencia de asma alguna vez entre los 2 tiempos del estudio. Por otro lado, en el grupo de exfumadores en el segundo tiempo del estudio se apreció una disminución de sibilancias, tos y expectoración durante el invierno, pero aumentaron los participantes que referían haber tenido asma alguna vez. Entre los nuevos fumadores (no fumadores o exfumadores en el primer estudio y fumadores actuales en el segundo) se observó un aumento significativo de la prevalencia de sibilancias y expectoración en invierno. Finalmente, en el grupo de fumadores actuales (fumadores en los 2 tiempos) encontramos un aumento significativo de la presencia de sibilancias, del diagnóstico y del tratamiento de asma.
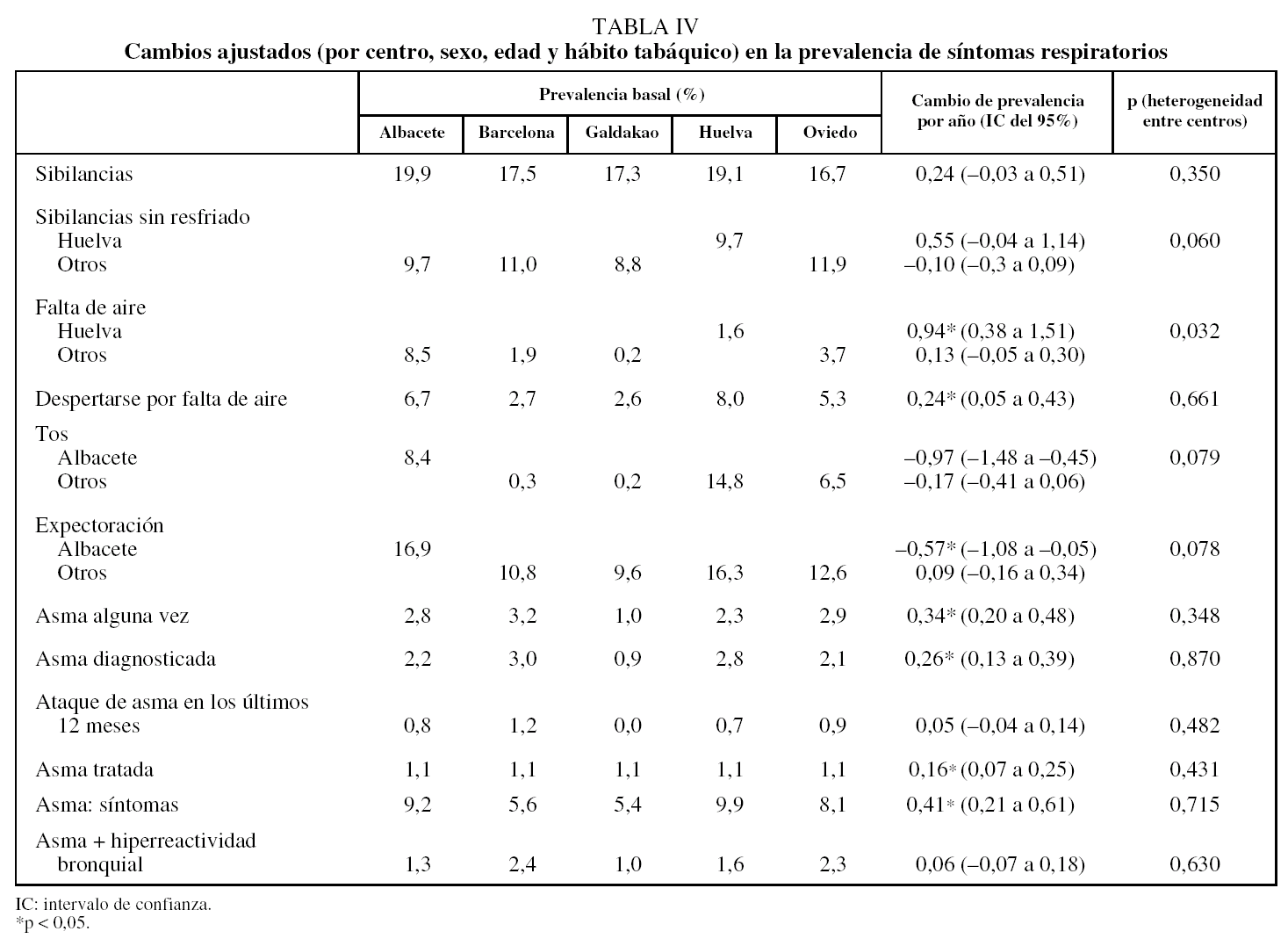
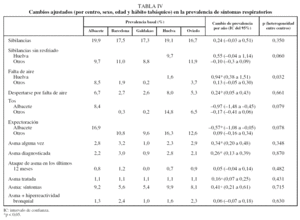
En la tabla IV se presentan los datos de prevalencia basal y el cambio ajustado de prevalencia por año. Cuando el cambio de prevalencia no es homogéneo entre las áreas, se indica el cambio estratificado para cada área. Al ajustar por centro, sexo, edad y habito tabáquico se apreció un aumento significativo de sibilancias y falta de aire en Huelva. En Albacete hubo diferencias significativas en cuanto a presentar menos frecuencia de tos y expectoración respecto a las otras áreas.
Se observó un aumento significativo de haber tenido alguna vez asma, confirmada por el médico, y tomar medicación para el asma, aumento que fue homogéneo en todas las áreas. Sin embargo, no se apreció un aumento del cambio de prevalencia por año cuando definimos asma como síntomas de asma más HRB.
Discusión
Los resultados de este estudio de seguimiento de una población de adultos jóvenes procedentes de 5 áreas del Estado español indican que hay un aumento de la prevalencia del diagnóstico y tratamiento del asma. Aunque encontramos un aumento de la presencia de sibilancias en Huelva, no se observa una diferencia significativa de este centro con respecto al resto de las áreas. El único síntoma definido sin la palabra "asma" que aumenta en todas las áreas es el de despertarse por falta de aire. Esto puede indicar, al no haber un aumento de los demás síntomas ni de la combinación de diagnóstico de asma con HRB, que el aumento de prevalencia del diagnóstico y tratamiento de asma podría ser fundamentalmente debido a un mayor diagnóstico, con el consiguiente efecto de clasificación en las preguntas que incluyan la palabra "asma". Ello puede explicarse por un mejor diagnóstico y tratamiento a nivel poblacional, y por lo tanto por un control de los síntomas recientes, o bien por un sobrediagnóstico de procesos respiratorios mal definidos que en el pasado no se catalogaban como asma. El hecho de que no se observen cambios en la frecuencia de ataques de asma en los últimos 12 meses (tabla IV) iría a favor de la primera de las explicaciones, aunque muy probablemente éstas no sean excluyentes.
Como era de esperar, encontramos una relación entre tabaco y prevalencia de síntomas respiratorios, en los que el cese del hábito tabáquico tuvo un efecto beneficioso y su continuidad o inicio, un impacto negativo, sobre todo por lo que se refiere a tos, flema y sibilancias. Estos resultados están en concordancia con los encontrados en un estudio en el que el abandono del tabaco fue un predictor significativo de remisión de la tos (odds ratio = 2,2; intervalo de confianza del 95%, 1,3-3,7) y las sibilancias (odds ratio = 6,2; intervalo de confianza del 95%, 3,5-11,2)12.
Los datos de nuestro estudio coinciden con los resultados obtenidos en Noruega en 2 estudios transversales con adultos de 15-70 años, realizados en 1972 y 1999, en los que se observó que el asma diagnosticada por un médico aumentaba de un 3,4 a un 9,3% y que la prevalencia de síntomas aumentaba menos que el diagnóstico de asma, según Pekkanen y Pearce13. También en un estudio reciente con adultos jóvenes de Melbourne, que comparó los resultados de 3 estudios postales de diseño transversal (con un método similar al del ECRHS), se demostró que los síntomas de asma aumentaron de 1990 a 1992, pero descendieron posteriormente en 199814. El estudio mostraba un incremento del uso actual de medicación para el asma, hecho que también se constataba en otro estudio realizado en áreas suburbanas de Italia15. Aunque con una muestra diferente de las anteriores por el intervalo de edad, en un estudio reciente sobre los cambios experimentados durante 15 años en la prevalencia de asma en niños de 12 años se observó un aumento de ésta, que se vio contrarrestado por el incremento de la medicación antiasmática16.
Los resultados de nuestro estudio, así como los de los trabajos antes mencionados, pueden indicar que la puesta en marcha de las guías internacionales sobre el asma ha llevado a un aumento del reconocimiento de los síntomas por parte de los clínicos y, en consecuencia, del diagnóstico del asma y de la instauración precoz del tratamiento antiasmático. En efecto, en el período transcurrido entre los 2 estudios se implementaron y desarrollaron tanto la guía para el diagnóstico y manejo del asma del National Heart Lung and Blood Institute (NHLBI)17 como la guía británica18. El hecho de disponer de estas guías durante dicha década, junto con una gran estrategia publicitaria de los nuevos tratamientos antiasmáticos, como los antagonistas de los leucotrienos y los nuevos dispositivos de asociación de corticoides inhalados más betaadrenérgicos de larga duración, puede que haya llevado a un aumento del diagnóstico y tratamiento del asma por parte de los médicos. Un dato a favor del argumento de que el incremento de la prevalencia del diagnóstico del asma guarda relación con la implementación de las guías está en los resultados de un estudio de prevalencia de asma en Estonia, en una población de 15-64 años19. Los autores encontraron un 2% de prevalencia de asma diagnosticada por un médico, un 2,7% del hecho de haber tenido alguna vez asma y un 2,4% de uso de medicación antiasmática, cifras claramente inferiores a las que ellos encontraron en la literatura para Suecia y Finlandia, países vecinos y más desarrollados, donde el asma diagnosticada por un médico se cifra en un 5-9%; los autores atribuyen parte de estas diferencias al distinto criterio diagnóstico de la enfermedad19.
Se desconoce el motivo por el cual el incremento de la estimación de la prevalencia de asma está relacionado con el conocimiento y un aumento de la disposición del médico a establecer el diagnóstico. El incremento de la proporción del tratamiento, pero no de los síntomas, puede indicar que el aumento del uso del tratamiento efectivo ha llevado a un descenso de la morbilidad de los asmáticos, dato que no está en concordancia con los últimos estudios sobre control de asma, que ofrecen unos datos muy desalentadores al respecto20.
El hallazgo de que la prevalencia de asma no aumenta cuando la definimos como síntomas de asma más HRB coincide con el hecho de que no haya aumentado la prevalencia de síntomas respiratorios que no incluyan la palabra "asma" en los últimos 12 meses. Como es bien sabido, la HRB es una característica del asma estrechamente relacionada con la anormalidad fisiopatológica de esta enfermedad, y por ello resulta inestimable además de objetiva, dado que no se ve influida por variaciones en la percepción de los síntomas o tendencias en el diagnóstico. Sin embargo, no es un marcador perfecto de asma21, por lo que, si bien es un buen complemento de la información que aportan los cuestionarios de síntomas, no sustituye a éstos.
En cuanto a las limitaciones de nuestro estudio, en primer lugar es sabido que cualquier estudio de seguimiento a lo largo del tiempo sufre inevitablemente problemas de modificación de protocolo y mejora del conocimiento y tecnología. En el cuestionario de este segundo estudio hemos incluido más preguntas que en el administrado en el ECRHS-I, pero hemos mantenido un número de las planteadas en éste, sobre las cuales hemos basado el análisis. En cuanto a la tecnología, hemos utilizado el mismo equipo de aparatos de función pulmonar y en casi todos los centros los técnicos que han realizado dichas pruebas han sido los mismos. Otra de las limitaciones de estos estudios es la falta de respuesta, que en nuestro caso ha oscilado entre el 66% de Oviedo y el 78% de Huelva, datos que nos parecen adecuados para el análisis. Por lo que se refiere al sesgo de participación, no encontramos diferencias respecto a ésta entre los sujetos que en el primer estudio presentaban síntomas respiratorios y los que no.
En conclusión, nuestro estudio de seguimiento de adultos jóvenes españoles muestra un aumento de la prevalencia y el tratamiento del asma, sin que se incremente la de síntomas respiratorios, ni al incluir la HRB en la definición. Estos resultados son concordantes con los del análisis europeo del ECRHS-II7 y congruentes con la idea de que el actual aumento del reconocimiento de los síntomas de asma, de su diagnóstico y tratamiento en adultos es en gran parte consecuencia de la educación, del mayor conocimiento de los síntomas y/o de la mayor prontitud en la prescripción de los tratamientos, además de una mayor disposición de los médicos a establecer un diagnóstico de asma e iniciar el tratamiento.
El ECRHS-II está financiado por fondos de la Unión Europea y ayudas FIS: 99/0034-04.
Correspondencia: Dra. I. Urrutia.
Servicio de Neumología. Hospital de Galdakao.
B.º Labeaga, s/n. 48190 Galdakao. Bizkaia. España.
Correo electrónico: isabel.urrutialanda@osakidetza.net
Recibido: 3-4-2006; aceptado para su publicación: 27-2-2007.