Durante el tratamiento crónico con penicilamina se han descrito diferentes efectos secundarios, sobre todo a nivel dermatológico, como dermatitis exfoliativa, rash y alopecia1. Otras reacciones adversas descritas son vasculitis y tiroiditis. A nivel respiratorio se han descrito, aunque con menor frecuencia, casos de asma, fibrosis pulmonar, neumonitis intersticial y bronquiolitis obliterante.
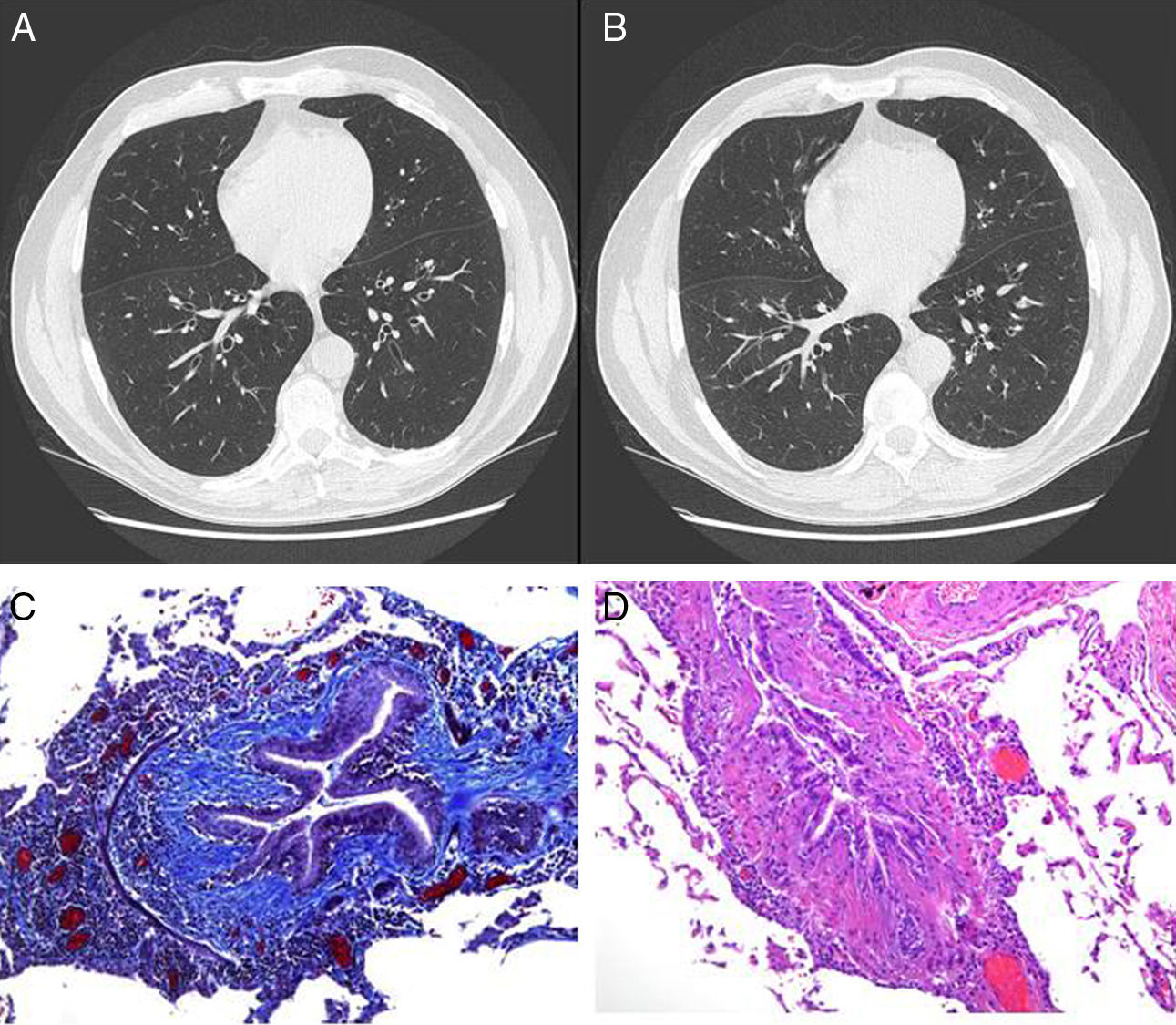
Presentamos el caso de un paciente varón de 47años, nunca fumador, con antecedentes patológicos de hipertensión arterial en tratamiento médico, dislipidemia en tratamiento con estatinas, enfermedad de Graves-Basedow tratada con yodo radiactivo 8años antes (actualmente en tratamiento sustitutivo) y enfermedad de Wilson diagnosticada 20años antes, al inicio tratada con cinc y desde hace 2años con penicilamina, con antecedente laboral de comercial sin contacto con tóxicos o aves. El paciente consultó por disnea de esfuerzo. Se realizó un primer estudio respiratorio funcional que mostró una alteración ventilatoria obstructiva grave, iniciándose tratamiento con corticoesteroides inhalados. Se solicitó TC de tórax y pruebas funcionales respiratorias completas, que mostraron una alteración obstructiva grave no reversible con atrapamiento aéreo y DLCO disminuida. El TC mostró discretas bronquiectasias y bronquiolectasias difusas (fig. 1). Se realizó test del sudor para cribado de fibrosis quística, que resultó negativo, y estudio de inmunoglobulinas, que fue normal. En consulta de control se observa insuficiencia respiratoria y se decide ingreso para estudio. A la exploración física destacaba una saturación de oxígeno (respirando aire ambiente) por pulsioximetría del 88% sin signos de esfuerzo respiratorio con auscultación pulmonar normal, con el resto de la exploración física anodina. Analítica general sin alteraciones, TC de tórax sin cambios respecto al previo. Bajo sospecha de bronquiolitis secundaria a fármacos, se realiza biopsia de la língula por toracotomía anterior y, tras un postoperatorio sin incidencias, es dado de alta con oxigenoterapia domiciliaria. El diagnóstico anatomopatológico final resultó bronquiolitis folicular asociada a bronquiolitis obliterante tipo constrictivo.
A y B) En la TC de alta definición en inspiración y espiración se observa aumento de la relación bronquioalveolar, signo radiológico sugestivo de bronquiectasias y bronquiolectasias difusas. No se observan signos radiológicos de atrapamiento aéreo. C) Muestra histológica obtenida a partir de biopsia pulmonar: tinción de tricrómico de Masson; se observa fibrosis de la submucosa del bronquiolo junto con aparición de pequeñas cicatrices. D) Muestra histológica obtenida a partir de biopsia pulmonar: tinción de hematoxilina-eosina; se observa obliteración bronquial.
Se decidió retirar el tratamiento con penicilamina e iniciar tratamiento con broncodilatadores, corticoterapia (metilprednisolona 40mg/día), y se derivó al centro de referencia para valoración de trasplante pulmonar. En mayo del 2012 se realizó con éxito un trasplante bipulmonar.
La bronquiolitis obliterante es una afectación inespecífica de pequeña vía aérea (<2mm de diámetro). Presenta una clínica poco representativa (tos y disnea progresiva). La exploración física es poco llamativa y se pueden observar signos de hiperinsuflación, espiración alargada y ruidos respiratorios inespecíficos como roncus, crepitantes o sibilantes. La radiografía simple de tórax puede ser normal o bien mostrar signos de atrapamiento aéreo. Se obtendrá más información mediante la TC de alta resolución en inspiración y espiración. Se han descrito distintos signos radiológicos en la TC que orientarían en el diagnóstico: signos directos (engrosamiento de la pared bronquiolar con el típico patrón de «tree-in-bud», bronquiolectasias y nódulos centrolobulillares) e indirectos (atelectasias subsegmentarias y signos de atrapamiento aéreo) en los cortes en espiración. Se puede clasificar según la etiología o según la anatomía patológica1,2. Etiológicamente han de diferenciarse las de causa idiopática de las secundarias. Estas últimas acostumbran a ser agudas y se conoce el agente causante, principalmente fármacos o tóxicos presentando buena respuesta al tratamiento broncodilatador. Según la histopatología se ha descrito: bronquiolitis constrictiva, proliferativa, folicular, fibrosis intersticial central y panbronquiolitis difusa. El diagnóstico de bronquiolitis se hará a partir de la clínica y de pruebas complementarias compatibles, aunque el de certeza se obtendrá mediante biopsia pulmonar. El tratamiento se basará en el uso de corticoterapia, broncodilatadores, tratamiento antibiótico con macrólidos y, en el caso de rápida evolución, trasplante pulmonar.
En nuestro caso se trataba de una bronquiolitis obliterante de tipo constrictivo que es un patrón histológico poco frecuente y se caracteriza por alteración de la pared de los bronquiolos respiratorios por presencia de fenómenos de infamación y fibrosis, provocando la disminución u obliteración de la luz bronquial por fenómenos cicatriciales. Suele ser secundaria a fármacos, enfermedad sistémica o infección.
Para concluir, se ha presentado este caso clínico como muestra de un efecto secundario poco frecuente pero descrito de un tratamiento de uso habitual en diversas patologías3,4 además de la poca especificidad de la clínica y estudios complementarios, la gravedad e irreversibilidad del cuadro y la necesidad de un diagnóstico de certeza mediante una prueba invasiva y que en ocasiones puede requerir trasplante pulmonar como tratamiento5,6.