El estudio del derrame pleural (DP) incluye distintas técnicas, como la biopsia pleural (BP). Los objetivos han sido analizar la rentabilidad diagnóstica de la BP con aguja Tru-cut (BPTC) y determinar si existen factores clínico-radiológicos que permitan indicar la realización de la BPTC como primer procedimiento.
MetodologíaEstudio retrospectivo de las BPTC de un centro hospitalario (2010-2012). Se excluyeron casos de lesiones pleurales sin DP. Se analizaron variables clínico-radiológicas, la rentabilidad diagnóstica, las complicaciones de la BPTC y los factores asociados con la rentabilidad diagnóstica de la combinación de la BPTC y toracocentesis como primer procedimiento.
ResultadosSe revisaron 127BPTC; el 29,1% fueron DP malignos y en el 18,9% no se llegó a la causa del DP. La rentabilidad diagnóstica de la BPTC para tuberculosis fue del 76,5% (13/17) y para DP malignos, del 54% (20/37). Hubo un 4,7% de complicaciones. En 72pacientes con diagnóstico final conocido, la BPTC se hizo simultáneamente a la primera toracocentesis. La rentabilidad diagnóstica de la combinación de BPTC/citología como primera técnica fue del 43% (31/72) frente al 12,5% (9/72) de la citología sola (p=0,01). La única variable predictora para la indicación de BPTC como técnica inicial fue la cuantía del DP>2/3 (p=0,04).
ConclusionesLa BPTC es segura y ha demostrado una rentabilidad diagnóstica aceptable, sobre todo cuando se combina con la citología simultánea en el estudio del DP de diferentes etiologías. La aplicación de criterios radiológicos podría ayudar a seleccionar en qué pacientes podría estar indicada como primera técnica inicial junto a la toracocentesis.
The evaluation of pleural effusion (PE) includes various techniques, including pleural biopsy (PB). Our aim was to study the diagnostic yield of Tru-Cut needle PB (TCPB) and to define clinical/radiological situations in which TCPB might be indicated as an initial procedure.
MethodologyRetrospective study of TCPB in a hospital centre (2010-2012). Cases of pleural lesions without effusion were excluded. Clinical and radiological variables, diagnostic yield, TCPB complications and factors associated with the diagnostic yield of the combination of TCPB and thoracocentesis as initial procedure were analysed.
ResultsOne hundred and twenty-seven (127) TCPB were reviewed: 29.1% were cases of malignant PE and in 18.9% the cause of the PE could not be determined. The diagnostic yield of TCPB for tuberculosis was 76.5% (13/17) and 54% (20/37) for malignant PE. Complications occurred in 4.7% of the cases. In 72 patients with a final definitive diagnosis, TCPB was performed at the same time as the initial thoracocentesis. Diagnostic yield for the combination of TCPB/cytology as an initial technique was 43% (31/72) compared to 12.5% (9/72) for cytology only (p=0.01). The only predictive variable for the indication of TCBP as an initial technique was a PE volume >2/3 (P=.04).
ConclusionsTCPB is safe and provides an acceptable diagnostic yield, particularly when combined with simultaneous cytology in the evaluation of PE of various aetiologies. Radiological criteria may help guide the selection of patients who could benefit from this technique as an initial procedure combined with thoracocentesis.
El estudio de un paciente con derrame pleural (DP) incluye la realización de una serie de procedimientos clínicos, radiológicos y el análisis del líquido pleural (LP)1,2. Conocer la etiología del DP solo con la toracocentesis suele ser difícil, especialmente cuando la sospecha es de malignidad, ya que la citología solo es diagnóstica en menos del 60% de los casos1,2. La biopsia pleural (BP) para el estudio histológico es el siguiente procedimiento en el algoritmo diagnóstico del DP1-3. La obtención de muestras de tejido pleural se puede realizar mediante una BP ciega, una BP transparietal guiada por tomografía computarizada (TC) o ultrasonografía o bien mediante una toracoscopia1-5. La BP transparietal se considera el primer paso en un paciente con DP con sospecha de tuberculosis en un área de alta prevalencia de la enfermedad, y la toracoscopia es la técnica gold standard, y especialmente se considera la técnica de elección ante un derrame exudado con citología negativa y sospecha de malignidad1,2. Los pacientes con trasudados y exudados y los pacientes con DP maligno (DPM) presentan diferencias clínicas y radiológicas cuando se comparan con aquellos con DP benigno o DP tuberculoso (DPTB), por lo que en circunstancias especiales, en función de la sospecha clínica pre-prueba, podríamos plantearnos la indicación de la BP transparietal como prueba inicial en el estudio del paciente con DP6.
Existen diferentes modelos de aguja para la realización de la BP transparietal. McLeod et al.7 describen en 1989, por primera vez, la utilización de la aguja Tru-cut para realizar biopsias de patología pleural. Es un instrumento delgado que consta en su parte distal de una muesca cortante que permitirá obtener una muestra de tejido. Una de las características de la aguja Tru-cut frente a otro tipo de agujas es su menor calibre, por lo que el riesgo de complicaciones podría ser menor. La BP con aguja Tru-cut está especialmente indicada ante un DP con engrosamiento pleural en la tomografía computarizada (TC) y sospecha de malignidad1,8. Sorprendentemente, el número de estudios en pacientes no seleccionados con solo DP es escaso o con una casuística pequeña7,9,10.
La toracocentesis es el primer procedimiento en el algoritmo diagnóstico del DP1,2. La realización de la BP transparietal junto con la primera toracocentesis como técnica inicial podría mejorar la rentabilidad diagnóstica del DP antes de la realización de otras técnicas más invasivas como la toracoscopia. El primer objetivo del estudio ha sido analizar la rentabilidad diagnóstica de la BP transparietal con aguja Tru-cut en el DPM y el DPTB en una serie consecutiva de pacientes no seleccionados con DP. Otro de los objetivos ha sido analizar la rentabilidad diagnóstica de la BP junto con la citología en el estudio del DP de diferentes etiologías y determinar si existen factores que permitan indicar la realización de ambas técnicas como primer procedimiento simultáneo en el algoritmo diagnóstico del DP.
MetodologíaRealizamos un estudio observacional y retrospectivo que incluyó todas las BP con aguja Tru-cut realizadas entre los años 2010 y 2012 en la Unidad de Técnicas Broncopleurales del Hospital Universitario y Politécnico La Fe de Valencia. Como fuente de datos se utilizó el registro de Anatomía Patológica y de la Unidad de Técnicas Broncopleurales. Se consideraron criterios de inclusión pacientes con DP independientemente de la existencia de engrosamiento pleural en la TC. Se consideró criterio de exclusión los pacientes con masas o lesiones pleurales en la cavidad pleural sin presencia de líquido libre.
Los criterios diagnósticos que se utilizaron para clasificar la etiología del DP fueron los recomendados por la Sociedad Española de Neumología y Cirugía Torácica2:
- -
DPM: diagnóstico citohistológico de neoplasia en el espacio pleural.
- -
DPTB: cultivo de Löwenstein positivo en LP o BP y/o granulomas en la biopsia, en ausencia de otras enfermedades granulomatosas pleurales, o desaparición del DP tras completar tratamiento de forma empírica con antituberculosos.
- -
DP paraneumónico (DPPN): presencia de tos, fiebre y una radiografía con infiltrados pulmonares que desaparecen con tratamiento antibiótico. Los pacientes con pus franco fueron excluidos de este grupo.
- -
Miscelánea: criterios diagnósticos específicos para el diagnóstico de otros DP.
- -
DP no neoplásico de origen desconocido: DP de causa desconocida en pacientes con cualquiera de estos criterios: a)pleuritis inespecífica estudiada por toracoscopia, toracotomía o necropsia, y b)ausencia de síntomas o recurrencia del DP en un seguimiento clínico-radiológico de un año11.
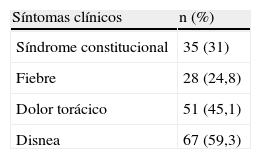
Se registraron las características epidemiológicas de los pacientes incluidos en el estudio. Los síntomas analizados fueron el síndrome constitucional, la presencia de fiebre, el dolor torácico o la disnea. El período de síntomas se consideró crónico cuando era mayor de un mes, agudo menor de 7días y subagudo entre ambos.
La evaluación radiológica del DP incluyó la cuantía en la radiografía de tórax y se clasificó utilizando los siguientes criterios: DP masivo o grande cuando se produce una opacificación de todo el hemitórax o hasta el arco aórtico (mayor de dos tercios), DP pequeño cuando se produce opacificación de la base del pulmón con el signo típico del menisco que hace el LP (menor de un tercio), y DP mediano si la opacificación era entre los dos tercios y un tercio del hemitórax.
Se registró también la existencia o no de engrosamiento pleural en la TC torácica. La presencia de masas pulmonares o pleurales, atelectasia pulmonar, adenopatías o la existencia de otras masas en órganos sólidos fue considerada como sugestiva de malignidad.
Procedimientos pleuralesEn todos los casos el procedimiento de BP fue similar y se usó un ecógrafo para seleccionar el punto de entrada con un transductor convexo con una frecuencia de 3,5MHz. Las BP fueron realizadas por 2neumólogos expertos o médicos en formación supervisados con una experiencia acumulada de más de 200BP transparietales. La posición del paciente era sentado y con el brazo ipsilateral al DP elevado sobre el hombro contralateral. La técnica se llevó a cabo de forma estéril y se usó anestesia local con mepivacaína al 2%. Se utilizó siempre una aguja Tru-cut (fig. 1). No se realizó ninguna aleatorización de los casos, y la indicación de una BP con aguja Tru-cut o una toracoscopia dependió de la solicitud del facultativo responsable del paciente. Con respecto a los resultados de la BP transparietal se analizó la obtención de muestras representativas de tejido pleural y la rentabilidad diagnóstica en los casos de DPM (diagnóstico histológico de neoplasia en el espacio pleural) y DPTB (cultivo de Löwenstein positivo en LP o BP y/o granulomas en la BP, en ausencia de otras enfermedades granulomatosas pleurales). Se registraron las complicaciones de la BP.
Análisis estadísticoLos resultados se expresaron como porcentajes y frecuencias absolutas para las variables cualitativas y como media y desviación estándar para las numéricas. La comparación de las variables discretas se llevó a cabo mediante la prueba del chi cuadrado o el test exacto de Fischer. Para buscar los factores que de forma independiente podían predecir la realización de la BP como primer procedimientos junto a la toracocentesis mejorando la rentabilidad diagnóstica del DP, se realizó un análisis bivariante mediante la prueba de chi cuadrado. No se realizó un análisis multivariante porque solo un factor de los estudiados se asoció con un resultado estadísticamente significativo. Se consideró estadísticamente significativa una p<0,05. Los análisis se realizaron con el programa Statistical Package for Social Sciences versión 15.0 (SPSS, Chicago, IL, EE.UU.).
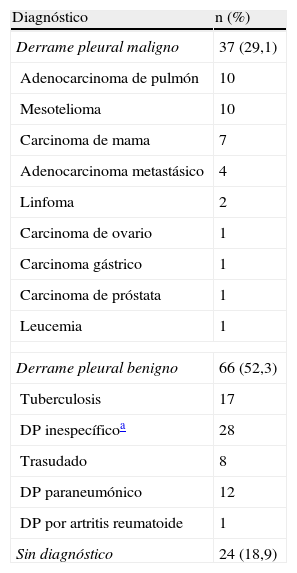
ResultadosDurante el período de estudio se realizaron 127BP con aguja Tru-cut que correponden a 127pacientes. El 65,4% (83/127) fueron hombres y la edad media fue de 62,6±14años. Treinta y siete (29,1%) pacientes tenían un DPM y 66 (52,3%) un DP benigno. En 24 (18,9%) casos no se obtuvo un diagnóstico con las técnicas pleurales de toracocentesis y BP y no se realizó una toracoscopia ni se completó un seguimiento clínico-radiológico de un año, por lo que se consideraron sin diagnóstico. En la tabla 1 se describe el diagnóstico final de todos los pacientes incluidos en el estudio, y en la tabla 2 se exponen las características clínicas (en 14pacientes no se conocían estos datos).
Diagnóstico final del derrame pleural (n=127)
| Diagnóstico | n (%) |
| Derrame pleural maligno | 37 (29,1) |
| Adenocarcinoma de pulmón | 10 |
| Mesotelioma | 10 |
| Carcinoma de mama | 7 |
| Adenocarcinoma metastásico | 4 |
| Linfoma | 2 |
| Carcinoma de ovario | 1 |
| Carcinoma gástrico | 1 |
| Carcinoma de próstata | 1 |
| Leucemia | 1 |
| Derrame pleural benigno | 66 (52,3) |
| Tuberculosis | 17 |
| DP inespecíficoa | 28 |
| Trasudado | 8 |
| DP paraneumónico | 12 |
| DP por artritis reumatoide | 1 |
| Sin diagnóstico | 24 (18,9) |
DP: derrame pleural.
Se obtuvieron muestras adecuadas y representativas de tejido pleural en el 78% (109/127) de los casos.
La rentabilidad diagnóstica de la BP con aguja Tru-cut para el DPTB fue del 76,5% (13/17), y para el DPM, del 54% (20/37). En el grupo de pacientes con DPM (n=37), en 12casos existía engrosamiento pleural. En este subgrupo de pacientes la rentabilidad diagnóstica de la BP aumentó hasta el 66,6%.
En el grupo de pacientes con DPTB (n=17), solo un caso tenía engrosamiento pleural. En este paciente la BP con Tru-cut fue diagnóstica, siendo la rentabilidad diagnóstica del 100%.
Se describieron un 4,7% de complicaciones: un paciente presentó un síncope vasovagal, 2pacientes un neumotórax y 2pacientes un hemotórax, siendo necesaria la colocación de un drenaje endotorácico en 3casos.
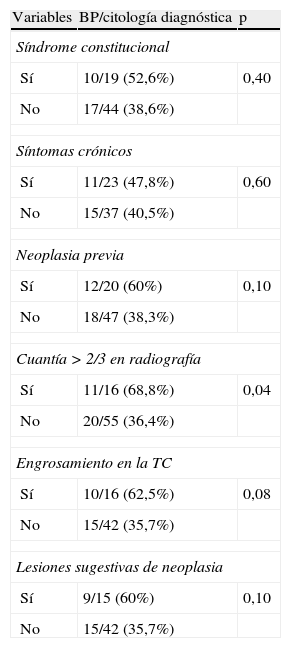
En el 68,5% (87/127) de los pacientes la BP se hizo simultáneamente a la primera toracocentesis. La causa final del DP en este subgrupo de pacientes se alcanzó en 72casos y se representa en la tabla 3. En este subgrupo de pacientes la rentabilidad diagnóstica de la combinación de la BP transparietal junto a la citología como primera técnica fue del 43% (31/72) frente al 12,5% (9/72) de la citología sola incluyendo todos los DP de diferentes etiologías (p=0,01), y del 75,8%(22/29) para el DPM y del 81,8% (9/11) para el DPTB. En la tabla 4 se representa la rentabilidad diagnóstica de los distintos procedimientos pleurales en el subgrupo de pacientes a los que se les hizo la biopsia pleural y la citología como primer procedimiento. En la tabla 5 se representan las diferencias en la rentabilidad de la combinación de la BP con aguja Tru-cut y la citología como procedimiento inicial en el estudio del DP según diversos factores clínicos y radiológicos. No se realizó análisis multivariante, ya que solo un factor de los estudiados se asoció con un resultado estadísticamente significativo. La única variable predictora para la indicación de la BP con Tru-cut como técnica inicial junto con la citología en el estudio del DP fue la cuantía en la radiografía de tórax mayor de dos tercios (p=0,04). La presencia de engrosamiento en la TC torácica mostró una clara tendencia pero sin alcanzar una significación estadística (p=0,08).
Diagnóstico final del derrame pleural en el subgrupo de pacientes a los que se les hizo la biopsia pleural y la citología como primer procedimiento
| Biopsia pleural y citología simultánea | n=87 |
| Diagnóstico conocido | n=72 |
| DP maligno | 29 (40,3%) |
| DP tuberculoso | 11 (15,3%) |
| DP inespecíficoa | 19 (26,4%) |
| Trasudado | 6 (8,3%) |
| DP paraneumónico | 7 (9,7%) |
| Diagnóstico desconocidob | n=15 |
DP: derrame pleural.
Rentabilidad diagnóstica de los distintos procedimientos pleurales en el subgrupo de pacientes a los que se les hizo la biopsia pleural y la citología como primer procedimiento (n=72)
| Técnica pleural | n (%) |
| Citología sola | 9 (12,5) |
| Biopsia pleural con Tru-cut sola | 26 (36,1) |
| Biopsia pleural con Tru-cut y citología | 31 (43) |
Diferencias en la rentabilidad de la combinación de la biopsia pleural y la citología como procedimiento inicial en el estudio del derrame pleural según diversos factores clínicos y radiológicos (n=72)
| Variables | BP/citología diagnóstica | p |
| Síndrome constitucional | ||
| Sí | 10/19 (52,6%) | 0,40 |
| No | 17/44 (38,6%) | |
| Síntomas crónicos | ||
| Sí | 11/23 (47,8%) | 0,60 |
| No | 15/37 (40,5%) | |
| Neoplasia previa | ||
| Sí | 12/20 (60%) | 0,10 |
| No | 18/47 (38,3%) | |
| Cuantía >2/3 en radiografía | ||
| Sí | 11/16 (68,8%) | 0,04 |
| No | 20/55 (36,4%) | |
| Engrosamiento en la TC | ||
| Sí | 10/16 (62,5%) | 0,08 |
| No | 15/42 (35,7%) | |
| Lesiones sugestivas de neoplasia | ||
| Sí | 9/15 (60%) | 0,10 |
| No | 15/42 (35,7%) | |
DP: derrame pleural; TC: tomografía computarizada.
Cuando la sospecha es un DPM, el papel de la BP transparietal ha sido cuestionado porque la rentabilidad diagnóstica puede ser menor a la citología y la toracoscopia ha demostrado una mayor rentabilidad1,8,12. Sin embargo, la rentabilidad puede aumentar desde el 40% de la citología sola hasta el 74% cuando se combinan citología y BP12. En nuestro estudio, la realización de la BP transparietal con aguja Tru-cut junto con la primera toracocentesis mejoró de forma significativa la rentabilidad diagnóstica frente a la citología sola en el estudio del DP por diferentes etiologías. A diferencia de los resultados descritos previamente para la citología1-3, en nuestro análisis la rentabilidad diagnóstica fue muy baja. La rentabilidad de la citología depende de factores como la preparación de la muestra, de la experiencia del citólogo y del tipo de tumor, lo que podría explicar esta variabilidad de resultados1.
Los pacientes con DPM pueden presentar diferencias clínicas y radiológicas cuando se comparan con aquellos con DP benigno. En un estudio publicado por Ferrer et al.13 se realizó un análisis multivariante para poder determinar qué variables podrían predecir un DPM. La combinación de ausencia de fiebre, síntomas de duración mayor de un mes, LP sanguinolento y hallazgos en la TC sugestivos de malignidad clasificaban los DP como malignos de forma adecuada en el 95% de los casos13.
En nuestro estudio, los síntomas, la duración o los antecedentes de neoplasia no predijeron un resultado favorable de la BP como primer procedimiento. Creemos que estos resultados probablemente reflejen lo inespecífica que es la anamnesis de los pacientes con DP y que la mayoría de estos datos considerados sugestivos de malignidad en la práctica clínica no han demostrado tener un valor predictivo elevado1,2,8. Por otro lado, en el caso de los antecedentes de neoplasia previa no se tuvo en cuenta el tipo de tumor, el grado de diferenciación o el estadio inicial.
Uno de los aspectos más importantes de nuestro trabajo podría ser la aplicabilidad de los resultados. Las pruebas radiológicas y el análisis del LP son los procedimientos iniciales en el estudio de los pacientes con DP, y una BP es el segundo paso en los casos sin diagnóstico. Según nuestros resultados los derrames pleurales con más líquido, los de mayor tamaño, se asocian a origen neoplásico. En estos la realización de una BP junto con la toracocentesis nos parece la actitud más adecuada sobre todo si la rentabilidad de la citología es baja. En centros donde la rentabilidad de la citología es muy baja podría estar indicada la realización de la BP como técnica inicial junto con la citología en los pacientes con un DP mayor de dos tercios en la radiografía de tórax.
La presencia de engrosamiento en la TC aumentó la rentabilidad diagnóstica de la BP con Tru-cut en los pacientes con DPM y DPTB; sin embargo, en el análisis bivariante, aunque mostró cierta tendencia, no se asoció con diferencias estadísticamente significativas ni tampoco con la existencia de lesiones sugestivas en la TC de tumor. El tipo de estudio retrospectivo podría ser una limitación y es posible que este dato estuviese infradiagnosticado. Al tratarse de un estudio no aleatorizado, la BP no se hizo de forma sistemática como primer procedimiento en todos los pacientes que tenían una TC, lo que podría explicar estos resultados.
Existen diferentes modelos de aguja para hacer una BP transparietal. La aguja de Abrams es la más utilizada y ha demostrado una rentabilidad diagnóstica elevada, especialmente en los casos que se hace la BP guiada por imagen y existe sospecha de tuberculosis14,15. Sin embargo, el número de estudios que analizan la rentabilidad de la BP con Tru-cut en una serie consecutiva no seleccionada de pacientes con DP es escaso7,9,10.
En un estudio prospectivo en el que se analizó la rentabilidad de la BP guiada por ultrasonografía utilizando la aguja de Abrams frente a una aguja Tru-cut, la aguja de Abrams guiada por imagen demostró una mayor sensibilidad diagnóstica frente a la aguja tipo Tru-cut para el diagnóstico del DPTB (81% frente al 62%; p=0,022)15. La rentabilidad diagnóstica de la BP con Tru-cut en nuestro estudio fue mejor, alcanzando el 76,5% para tuberculosis. Un aspecto importante es que nosotros no seleccionamos los pacientes con sospecha de tuberculosis, a diferencia de los autores previos, y se incluyeron todos los casos de BP de forma consecutiva independientemente de la existencia de engrosamiento pleural15.
La BP con aguja Tru-cut está especialmente indicada ante un DP con engrosamiento en la TC y sospecha de malignidad1,8. En pacientes con engrosamiento pleural por mesotelioma ha demostrado una rentabilidad diagnóstica del 86%16. Maskell et al.17 describieron una sensibilidad diagnóstica para la BP con aguja Tru-cut guiada por TC en pacientes con engrosamiento pleural del 87%, independientemente de la causa del DP. En nuestro estudio, el mesotelioma fue una de las causas más frecuentes de DPM y es típica la presentación como engrosamiento o masas pleurales asociados a DP. Sin embargo, como ya hemos comentado, aunque la rentabilidad diagnóstica de la BP con aguja Tru-cut aumentó, la presencia de engrosamiento pleural no alcanzó significación estadística.
Nuestro estudio es el primero que analiza la rentabilidad de la BP transparietal con aguja Tru-cut en una amplia serie de pacientes no seleccionados con DP. En el primer estudio publicado, McLeod et al.7, en un pequeño trabajo con 36pacientes, describieron una rentabilidad diagnóstica para DPTB y DPM del 90,9 y del 50%, respectivamente. Nuestros resultados fueron similares para el DPM; sin embargo, a diferencia de nuestro estudio, se excluyeron los casos con DP de pequeña cuantía. La principal ventaja de la aguja Tru-cut frente a otro tipo de agujas podría ser su menor diámetro, lo que la convierte en un procedimiento sencillo y bien tolerado con un porcentaje de complicaciones bajo. Este es uno de los principales motivos que nos lleva a combinar la realización de la BP como primer procedimiento junto con la toracocentesis.
Los procedimientos pleurales guiados por ecografía presentan menos riesgos18. En nuestro estudio no se describieron complicaciones mayores y los casos de neumotórax se produjeron en pacientes con DP de pequeña cuantía (resultados no mostrados).
Gopal et al.19 analizaron las tendencias de la BP transparietal en un hospital de Estados Unidos desde 1996 hasta el 2006. La proporción de BP ciegas realizadas disminuyo del 77% en 1996 al 26% en el año 2006 (p<0,001). Durante el mismo periodo se produjo un aumento significativo del uso de la BP guiada por imagen del 7 al 53% (p<0,001)19.
A pesar de la importancia que han adquirido las técnicas pleurales guiadas por imagen, no debemos olvidar que la toracoscopia es la prueba que ofrece mayor exactitud diagnóstica, superior al 95%, y la ventaja de una intervención terapéutica simultánea3-5.
Nuestro estudio tiene limitaciones, algunas descritas previamente y propias de un estudio retrospectivo. Por otro lado, todos los pacientes incluidos procedían de un único centro, por lo que los resultados sobre la rentabilidad diagnóstica de las técnicas pleurales como la citología no puede ser generalizada.
En conclusión, creemos que la BP con aguja Tru-cut es segura y ha demostrado una rentabilidad diagnóstica aceptable, sobre todo cuando la BP se combina con la citología como primer procedimiento simultáneo en el estudio del DP de diferentes etiologías. La aplicación de criterios radiológicos podría ayudar a seleccionar en qué pacientes podría estar indicada la BP como primera técnica inicial junto a la toracocentesis. Sin embargo, la utilidad de estos criterios para indicar la BP como primer procedimiento necesita ser confirmada en estudios prospectivos y aleatorizados antes de ser incorporada a la práctica clínica.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
AgradecimientosAl Dr. Alberto Fernández Villar, jefe del Servicio de Neumología del Complexo Hospitalario Universitario de Vigo, por su colaboración en la revisión de este artículo.