El síndrome platipnea-ortodeoxia (SPO) consiste en la aparición o empeoramiento de hipoxemia, en relación con la posición erecta, y que mejora o desaparece en decúbito1. Con frecuencia se acompañada de disnea. Este síndrome se debe habitualmente a un foramen oval permeable, shunt intravascular pulmonar o alteraciones graves de la relación ventilación/perfusión. Presentamos 5 casos poco frecuentes de SPO de origen cardiaco, de presentación en pacientes ancianos, con relación a un foramen oval permeable que probablemente pasó desapercibido hasta que un episodio intercurrente (cirugía abdominal o elongación aórtica) condicionó la presentación del cuadro clínico, que puede tener un curso de años o presentarse en meses de forma relativamente aguda.
Todos los pacientes tenían más de 70 años (tabla 1), sin antecedentes de interés, con la excepción de un paciente que había tenido un accidente cerebrovascular (ACV) 2 años antes, y otro paciente que había sido intervenido recientemente de cirugía abdominal. Los 5 pacientes consultaron por disnea de aparición reciente, la exploración física y las determinaciones analíticas fueron normales, salvo hipoxemia en todos ellos, que vio condicionada por el ortostatismo. La tomografía computarizada de tórax con contraste (angio-TAC) no evidenció malformaciones arteriovenosas, ni émbolos, ni alteraciones en el parénquima pulmonar. La silueta cardiaca fue normal, y en 4 de ellos se objetivó una marcada dilatación de aorta ascendente y descendente. La ecocardiografía transtorácica inicial, sin contraste, mostró alteraciones sutiles valoradas una vez conocido el diagnóstico. La exploración funcional respiratoria, incluido difusión de monóxido de carbono (DLCO), fue normal. Una vez que se pudo relacionar la hipoxemia y desaturación con el ortostatismo, que variaba en un paciente desde el 93% en decúbito al 62% sentado (tabla 1), se realizaron ecocardiografías transesofágicas con administración de suero salino agitado (fig. 1), objetivando en todos los paciente un foramen oval permeable con aneurisma del tabique interauricular y paso precoz masivo de microburbujas a aurícula izquierda con el ortostatismo, que disminuía al tumbar al paciente. Una vez confirmado el diagnóstico, se indicó tratamiento antiagregante con aspirina y cierre percutáneo del foramen oval permeable, que se pudo realizar en 3 pacientes. En un paciente fue necesario el cierre quirúrgico y otro falleció súbitamente en espera del procedimiento. Al mes de cierre del foramen oval, la SpO2 era del 96-98% en supino y del 97-98% sentado.
Descripción clínica y tratamiento de los pacientes incluidos en la serie
| Paciente | Edad | Sexo | Clínica y SpO2 (%) | Desencadenante anatómico (mm) | Tratamiento |
|---|---|---|---|---|---|
| 1 | 79 | V | Disnea (90-82) 1 ACV | Dilatación raíz aórtica (48) | Cierre percutáneo |
| 2 | 78 | M | Disnea (96-85) | Dilatación raíz aórtica (45) | Cierre percutáneo |
| 3 | 83 | M | Disnea (93-62) | Dilatación raíz aórtica (45) | Cierre percutáneo |
| 4 | 79 | M | Disnea (89-60) | Dilatación raíz aórtica (46) | Cirugía |
| 5 | 71 | V | Disnea (92-80) | Cirugía abdominal alta | Fallecido súbitamente en espera de cierre percutáneo |
ACV: accidente cerebrovascular; M: mujer; SpO2: saturación de oxígeno de la hemoglobina en posición decúbito y en ortostatismo; V: varón.
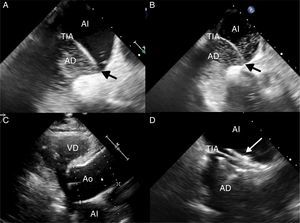
A) Ecocardiograma transesofágico con contraste (suero salino agitado) en decúbito, que muestra paso de escasas burbujas desde aurícula derecha (AD) a aurícula izquierda (AI) por el foramen oval permeable (flecha negra), favorecido por el desplazamiento hacia la izquierda del tabique interauricular (TIA). B) Ecocardiograma transesofágico con contraste practicado en posición sentada. Se aprecia paso de burbujas en mayor cantidad reflejando el aumento del shunt derecha-izquierda. C) Ecocardiograma transtorácico que muestra la marcada dilatación de la raíz aórtica (Ao), condición anatómica asociada a la platipnea-ortodeoxia. D) Ecocardiograma transesofágico que muestra el dispositivo de cierre (flecha blanca) del FOP.
El SPO cardiaco es una causa poco frecuente de hipoxemia2. Sin embargo, su conocimiento es de interés porque produce cuadros clínicos de hipoxemia variable de difícil interpretación, y puede ser causa de importantes secuelas producidas por embolismos paradójicos con relación a ACV isquémicos. Además, el tratamiento es relativamente sencillo, consiguiendo normalmente la curación. En nuestros pacientes, la presentación del cuadro con hipoxemias significativas, que inicialmente no se relacionaron con la posición del paciente y que no se corregían con oxígeno, dirigió la investigación clínica hacia un shunt anatómico, planteando el diagnóstico diferencial entre una malformación vascular pulmonar (en la que también se puede producir el fenómeno de platipnea-ortodeoxia), trastorno de ventilación/perfusión grave o shunt intracardiaco. Descartadas las causas pulmonares con el angio-TAC y el estudio de función pulmonar, que se realizaron en todos los pacientes, únicamente un shunt intracardiaco podría explicarla. Para identificar el shunt, un ecocardiograma en decúbito sin contraste puede no detectar este síndrome, y ser necesario un ecocardiograma con el paciente sentado, con contraste y, preferiblemente, transesofágico, que fácilmente demuestra un paso precoz masivo de microburbujas a aurícula izquierda3. La sensibilidad de esta técnica puede aumentar observando el paso de contraste al final de una maniobra de Valsalva. Este shunt se produce a través de un foramen oval permeable con presiones normales en cavidades derechas, y dependiendo de sus características anatómicas se puede indicar un cierre quirúrgico o percutáneo del mismo.
Aunque el foramen oval es un defecto cardiaco congénito, los pacientes permanecieron asintomáticos durante más de 70 años. Normalmente el foramen oval se asocia a un mínimo o nulo shunt izquierda-derecha, por lo que el desarrollo del shunt derecha-izquierda de significativa cuantía se debe de explicar por una anomalía adquirida. Para que se produzca el SPO cardiaco deben de coexistir un componente anatómico en forma de comunicación interauricular y otro funcional que produce deformidad del septo auricular condicionando un cambio de dirección del flujo del shunt con la posición ortostática4. Tiene lugar en pacientes con foramen oval permeable que cursa de forma asintomática hasta que, habitualmente por una dilatación de la aorta ascendente, cambia la disposición del flujo de la cava inferior que se dirige directamente al foramen oval permeable (defecto del septum secundum) en ortostatismo, lo que condiciona que desplace al septum primum permitiendo la entrada de sangre no oxigenada en la aurícula izquierda5.
En cuanto al tratamiento, se recomienda el cierre percutáneo del foramen oval, con el fin de evitar el shunt derecha izquierda, y con ello las desaturaciones y disnea que se producen en posición ortostática1. El tratamiento con antiagregantes, indicado en la prevención del ACV en pacientes con foramen oval permeable y un accidente isquémico previo, no conseguiría ese objetivo.
Como conclusión, el foramen oval permeable es frecuente en la población general y, habitualmente, carece de significado clínico. Sin embargo, puede asociarse a embolismo paradójico, con ACV y, excepcionalmente, al SPO cardiaco. Solo con una alta sospecha clínica en casos de hipoxemia, y disnea variable y misteriosa, puede llevarnos al diagnóstico, y ofrecer un tratamiento habitualmente curativo.