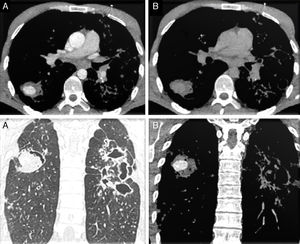
Varón de 33 años, rumano, que acudió al servicio de urgencias de nuestro hospital por cuadro de tos y hemoptisis. Refirió fiebre de 48horas y sudoración nocturna de 2 semanas de evolución. Como antecedente señaló una tuberculosis (TB) pulmonar tratada hacía 5 años. El paciente asociaba clínica de distrés respiratorio. Con estos datos se realizó una radiografía de tórax identificándose una opacidad alveolointersticial bilateral. Posteriormente se efectuó una tomografía multidetector (TCMD) torácica con contraste (CIV) que mostró varias consolidaciones, algunas cavitadas, bronquiectasias extensas y una lesión redondeada bien definida de 3cm en el segmento apical del lóbulo inferior derecho (LID) que presentaba, en fase arterial captación de contraste y en fase venosa lavado del mismo (fig. 1). Estos hallazgos se interpretaron como afectación tuberculosa con una imagen de probable seudoaneurisma de Rasmussen.
Cortes axiales de TC en ventana de mediastino: lesión en el LID, de bordes bien definidos, con captación de contraste en fase arterial (A superior) y lavado en fase venosa (B superior). Cortes coronales de TC en ventana de parénquima (A inferior) y en ventana de mediastino (B inferior) en fase arterial: lesión nodular captante en LID e imágenes de bronquiectasias y cavitaciones extensas en hemitórax izquierdo.
Se manejó al paciente en la unidad de cuidados intensivos con tratamiento tuberculostático tras la confirmación del diagnóstico mediante tinción de Ziehl-Neelsen. La inestabilidad hemodinámica del paciente no permitió embolización para prevención secundaria o resección de la lesión. Dos días después del ingreso, el paciente presentó un cuadro de hemoptisis masiva, probablemente por rotura de la lesión, y falleció.
Hasta un tercio de los pacientes con TB activa presentarán hemoptisis masiva en el curso de la enfermedad y será la asfixia la causa de muerte principal y no la hemorragia per se1. La afectación arterial por TB está causada por el reemplazo de la adventicia por tejido de granulación con posterior sustitución por fibrina y consecuente dilatación de la pared del vaso, sin embargo, la mayoría de hemoptisis serán originadas por erosión vascular sin formación de seudoaneurismas.
Descritos por primera vez en 1868 por Fritz Valdemar Rasmussen, estos seudoaneurismas pueden originarse en vasos bronquiales (lo más frecuente y hasta en un 90% de los casos)2, ramas sistémicas no bronquiales o ramas de la arteria pulmonar. Asociada a la TB, la presencia de hemoptisis debería alertar al clínico sobre este diagnóstico, siendo la prueba de elección para su confirmación la realización de una TC.
La hemoptisis se expresa en el parénquima pulmonar como áreas en vidrio deslustrado y áreas de atelectasia obstructiva por ocupación hemática bronquial, pero estos son signos inespecíficos3. La identificación de una imagen nodular que capta intensamente contraste en fase arterial y que en la fase venosa presenta fenómeno de lavado hace sospechar este tipo de lesión vascular.
El tratamiento debe ser multidisciplinario4 y debe conseguir mantener la vía aérea permeable, optimizar la oxigenación y estabilizar hemodinámicamente a estos pacientes4. Debido al alto riesgo de complicaciones, el tratamiento final de elección es la embolización percutánea (la cual puede ser también preventiva) de las ramas sistémicas que nutren la lesión, pudiéndose llegar incluso a la lobectomía en casos refractarios y graves5. Nuestro protocolo incluye la realización de una TCMD con el fin de localizar el punto de sangrado. Posteriormente se realizará embolización selectiva sistémica bronquial o pulmonar basándose en el mapa vascular ofertado por la TCMD. Si dicha embolización no fuese efectiva, se consideraría la lobectomía.