El neumoperitoneo se define como la presencia de aire en la cavidad peritoneal. Sin antecedente quirúrgico previo, la causa más frecuente es la perforación de una víscera hueca hasta en el 90% de los casos1. Sin embargo, puede ocurrir que el neumoperitoneo esté producido por procesos que no precisan tratamiento quirúrgico, es el llamado neumoperitoneo benigno, no quirúrgico, idiopático o asintomático. Hay múltiples causas que pueden originarlo, entre ellas el uso de ventilación mecánica1,2.
Presentamos un caso de un varón de 73 años que fue derivado a nuestro centro para colocación de PEG (gastrostomía) por imposibilidad para la ingesta de sólidos y líquidos. Como antecedentes personales destaca una esclerosis lateral amiotrófica (ELA) diagnosticada 2 años antes a tratamiento con ventilación mecánica no invasiva (VMNI) (VIVO 50, modo S/T, tipo mascarilla facial), empleándose en el último año valores de IPAP de 24cm/H2O y EPAP de 8cm/H2O. El paciente precisó aumento del tiempo de ventilación sin llegar a tolerar desconexiones en la última semana. A la exploración física estaba eupneico, sin dificultad respiratoria y con excelente trazado de curvas con los parámetros prefijados. Las constantes vitales eran normales con saturación de O2 del 99% y frecuencia respiratoria de 18rpm. Lo que llamó la atención a la exploración fue un importante enfisema subcutáneo de predominio en hemitórax derecho sin antecedente traumático ni quirúrgico previo. Se realizó una radiografía de tórax en la que se observó un extenso enfisema en el tejido celular subcutáneo cervicotorácico, neumomediastino y neumoperitoneo (fig. 1A). Ante la presencia de neumoperitoneo se realizó una tomografía computarizada toracoabdominal con contraste yodado intravenoso en la que además de lo ya visto en la radiografía de tórax se identificó un mínimo neumotórax apical izquierdo y se descartó perforación de víscera hueca (figs. 1 B y C). Dado el buen estado general del paciente, los hallazgos radiológicos y el uso de VMNI se concluyó que se trataba de una complicación de la misma. Se adoptó tratamiento conservador con oxigenoterapia a altos flujos (4lpm) y disminución de la IPAP a 20cm/H2O con desaparición del aire atípico en la radiografía de tórax en 7 días.
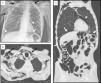
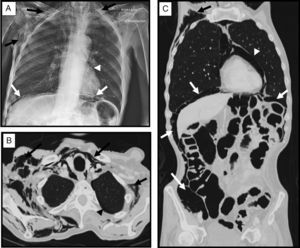
A) Radiografía de tórax portátil en la que se observa un extenso enfisema en el tejido celular subcutáneo de la región cervical y torácica (flechas negras) acompañado de neumomediastino (cabeza de flecha) y neumoperitoneo (flechas blancas). B y C) Imagen axial y reconstrucción en el plano coronal con ventana de pulmón de la TC toracoabdominal en las que se observa, al igual que en la radiografía de tórax, el enfisema en el tejido celular subcutáneo que diseca los planos musculares de la región cervicotorácica (flechas negras), mínimo neumotórax laminar apical izquierdo (cabeza de flecha negra), neumomediastino (cabeza de flecha blanca) y moderado neumoperitoneo (flechas blancas) sin identificar perforación de víscera hueca.
Las causas de neumoperitoneo pueden tener origen orofaríngeo, torácico, abdominal o ginecológico. Una vez descartada enfermedad abdominal, el origen torácico es el más frecuente, habiéndose descrito asociado a maniobras de reanimación cardiopulmonar, enfermedad del parénquima pulmonar, neumomediastino, neumotórax, traumatismos torácicos cerrados y uso de ventilación mecánica1–3. El neumoperitoneo por ventilación mecánica es una complicación poco frecuente cuya incidencia es desconocida, aunque se estima que ronda el 7% de los pacientes con ventilación invasiva4. Los factores de riesgo incluyen presiones elevadas en la vía aérea, aumento del volumen tidal, enfermedad pulmonar preexistente (enfermedad obstructiva de la vía aérea y síndrome de distress respiratorio agudo) y la duración del tiempo de ventilación mecánica5.
La originalidad de nuestro caso es que el neumoperitoneo como complicación de la VMNI es muy inusual, siendo más frecuente con ventilación invasiva. Una revisión del índice MEDLINE mostró que tan solo se han descrito 3 casos de neumoperitoneo por VMNI6–8. Un cuarto caso recuerda a nuestro paciente, un paciente con ELA a tratamiento con VMNI en el que se colocó una PEG y posteriormente se observó neumoperitoneo, no pudiendo aclarar si fue causado por el procedimiento intervencionista, por el uso de VMNI o por la combinación de ambos9. El mecanismo fisiopatológico por el cual se produce el barotrauma y el paso de aire desde la cavidad torácica hacia el abdomen fue estudiado por Macklin, et al. quienes realizaron estudios experimentales en modelos animales y demostraron que presiones en la vía aérea superiores a 40cm/H2O ocasionaban enfisema intersticial, mayores de 50cm/H2O enfisema mediastínico y si sobrepasaban los 60cm/H2O enfisema subcutáneo y neumoperitoneo10. Al aplicar presión excesiva sobre la tráquea se produce rotura de los alveolos hiperinsuflados y sobredistendidos. El gas extraalveolar se mueve a favor de un gradiente de presión hacia el intersticio perivascular apareciendo enfisema intersticial. Desde el intersticio, el aire progresa a lo largo de la vaina broncovascular hasta alcanzar el hilio pulmonar y el mediastino, dando lugar al neumomediastino que puede extenderse hacia el tejido celular subcutáneo originando enfisema subcutáneo, o hacia el retroperitoneo produciendo retroneumoperitoneo, con extensión posterior hacia el abdomen, atravesando el mesenterio o a través del foramen de Winslow. Cuando se aplica aire a mayor presión se produce rotura alveolar al espacio pleural generando un neumotórax que puede extenderse a la cavidad abdominal a través de pequeños defectos anatómicos pleuroperitoneales ocasionando neumoperitoneo11. En humanos, Hillman revisó 28 casos de neumoperitoneo causado por ventilación mecánica y encontró que en la mayoría de los pacientes las presiones inspiratorias superaban los 40cm/H2O y las presiones positivas de expiración final eran mayores de 6cm/H2O12. En el uso de ventilación mecánica los valores de IPAP no debe exceder los 20cm/H2O y los de EPAP los 6cm/H2O, ya que valores superiores se correlacionan con la aparición de barotrauma13,14. En nuestro paciente, por la evolución de su enfermedad, se requirió aumentar los valores de presión positiva inspiratoria y espiratoria hasta alcanzar los 24 y 8cm/H2O, respectivamente, permaneciendo estable y sin signos de barotrauma. Estos valores de IPAP y EPAP superan discretamente los rangos recomendados, hecho que junto con la imposibilidad de realizar desconexiones en la última semana creemos que pudo ser el desencadenante que propició el neumoperitoneo, ya que el paciente no había tenido signos de barotrauma mientras mantenía desconexiones diarias de hasta 5h. El tratamiento dependerá de la repercusión clínica, siendo necesarias maniobras descompresivas si existe neumoperitoneo a tensión, con el fin de evitar un síndrome compartimental abdominal, aunque no suele ser lo habitual. Por lo general, este tipo de neumoperitoneo no tiene repercusión clínica y puede manejarse mediante tratamiento conservador y actitud expectante15, como fue en nuestro caso.
En conclusión, la presencia de aire en la cavidad abdominal habitualmente se debe a la perforación de una víscera hueca, aunque estos casos suelen tener una gran repercusión clínica. En pacientes sin sintomatología existen otras causas como la ventilación mecánica, que por un mecanismo de barotrauma provoca la presencia de aire atípico en la cavidad abdominal. En estos casos es importante la correlación con la historia clínica y los tratamientos recibidos.