Evaluar el impacto económico de un sistema de telemedicina en un sistema público de salud para la mejora de la calidad de las espirometrías (espirometrías forzadas [EF]) en atención primaria.
Material y métodosSe ha evaluado el impacto económico de 9.039 EF realizadas en 51 centros de salud (2010-2013) mediante teleespirometría (TE) comparándose con el sistema habitual.
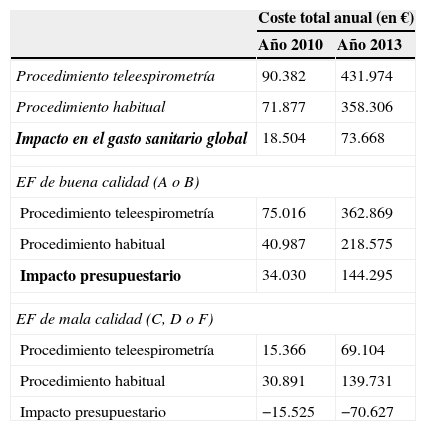
ResultadosEl sistema de TE encarece el coste unitario de la EF (47,8€ vs. 39,7€) (2013), pero logra una mejora en la calidad de las mismas (un 84% con buena calidad, frente a un 61% mediante el procedimiento habitual). El coste total de la TE ha sido de 431.974€ (358.306€ por sistema habitual), lo que supone un impacto económico de 73.668€ (2013). El aumento de gasto para EF de buena calidad realizadas con TE fue de 34.030€ (2010) y de 144.295€ (2013), mientras que para las pruebas con mala calidad fue de −15.525€ (2010) y de −70.627€ (2013).
ConclusiónDel análisis coste-efectividad se concluye que la TE es un 23% más costosa y un 46% más efectiva. Asimismo, el gasto sanitario es menor a medida que el número de EF realizadas mediante TE aumenta. La no realización de EF de mala calidad, no válidas, supone un ahorro que compensa el aumento del gasto por la realización mediante TE, siendo un sistema coste-efectivo.
To evaluate the economic impact of a telemedicine procedure designed to improve the quality of lung function testing (LFT) in primary care in a public healthcare system, compared with the standard method.
Materials and methodsThe economic impact of 9,039 LFTs performed in 51 health centers (2010-2013) using telespirometry (TS) compared to standard spirometry (SS) was studied.
ResultsTS costs more per unit than SS (€47.80 vs. €39.70) (2013), but the quality of the TS procedure is superior (84% good quality, compared to 61% using the standard procedure). Total cost of TS was €431,974 (compared with €358,306€ for SS), generating an economic impact of €73,668 (2013). The increase in cost for good quality LFT performed using TS was €34,030 (2010) and €144,295 (2013), while the costs of poor quality tests fell by €15,525 (2010) and 70,627€ (2013).
ConclusionThe cost-effectiveness analysis concludes that TS is 23% more expensive and 46% more effective. Healthcare costs consequently fall as the number of LFTs performed by TS rises. Avoiding poor quality, invalid LFTs generates savings that compensate for the increased costs of performing LFTs with TS, making it a cost-effective method.
La espirometría forzada (EF) se considera un procedimiento de primera línea en el diagnóstico de los pacientes con síntomas respiratorios1–3. Al extenderse su utilización al ámbito de atención primaria se ha observado una dificultad en el control de su calidad, siendo esta muy dependiente de la destreza del técnico que la realiza4–7. Existen diferentes estudios que demuestran que su calidad en este nivel sanitario dista mucho de ser la deseada, habiéndose demostrado la importancia de programas que incluyan una formación continua entre los técnicos para obtener resultados adecuados8–15. Recientemente se han publicado estrategias que recomiendan la utilización de sistemas de monitorización por telemedicina para el control de la calidad de la EF en diferentes ámbitos16,17. Burgos et al.18 demostraron la posibilidad de utilizar estos sistemas en el ámbito de la asistencia primaria. Estos resultados se confirmaron posteriormente utilizando la misma aplicación informática y ampliando el tiempo evaluado y el número de espirometrías analizadas19.
El objetivo de este estudio ha sido realizar un análisis económico que evalúe el coste de la introducción de un procedimiento de telemedicina en programas para asegurar la calidad de las EF en el ámbito de la atención primaria dentro de un sistema público de salud. Asimismo, el objetivo secundario ha sido poder justificar su universalización como sistema de control de la calidad en este ámbito sanitario mediante un análisis de coste-efectividad.
Material y métodosNuestro grupo ha estado implicado en el desarrollo de una herramienta informática para el control de espirometrías mediante telemedicina (e-Spiro, Linkare: Tecnología Sanitaria, S.L)19,20. Este sistema, denominado teleespirometría, incluye un sistema informático con funcionamiento en red a la que se conectan los profesionales de enfermería que realizan EF en los centros salud. Remiten las pruebas realizadas y reciben una valoración de calidad de las mismas.
En una primera etapa de 9 meses se evaluó la efectividad de la aplicación para mejorar la calidad de las espirometrías y los costes de la actividad de la teleespirometría realizada en los centros de salud de atención primaria ubicados en las comarcas Ezkerraldea-Enkarterri, Uribe y Bilbao, pertenecientes al Servicio Vasco de Salud-Osakidetza. Se tomó como referencia para la valoración de la calidad de las EF el laboratorio de Función Pulmonar del Hospital Universitario Cruces.
El análisis económico se realizó desde el punto de vista del financiador del Sistema Sanitario Vasco llevándose a cabo un análisis de coste-efectividad para lo que se comparó el procedimiento de teleespirometría frente al procedimiento habitual.
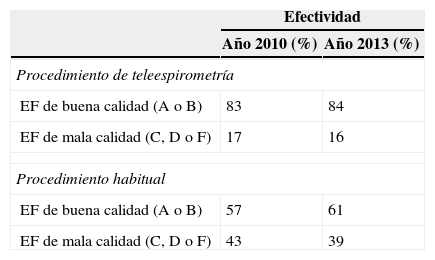
Los datos de efectividad de este sistema se obtuvieron de un estudio multicéntrico, controlado y longitudinal de 9 meses de duración, realizado por el Servicio de Neumología del Hospital Universitario Cruces y 15 centros de salud de atención primaria20 (tabla 1). Los grados de calidad se evaluaron según los criterios de la European Respiratory Society-American Thoracic Society12,13,19. La efectividad se calculó tomando como base el porcentaje de EF con calidades A o B en cada centro al inicio del estudio.
Efectividad de los procedimientos a estudio, años 2010 y 2013
| Efectividad | ||
|---|---|---|
| Año 2010 (%) | Año 2013 (%) | |
| Procedimiento de teleespirometría | ||
| EF de buena calidad (A o B) | 83 | 84 |
| EF de mala calidad (C, D o F) | 17 | 16 |
| Procedimiento habitual | ||
| EF de buena calidad (A o B) | 57 | 61 |
| EF de mala calidad (C, D o F) | 43 | 39 |
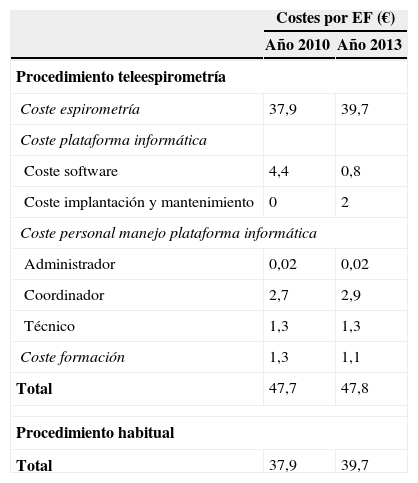
Se calcularon los costes directos específicos de ambos procedimientos y los costes de recursos humanos y formación utilizados en el procedimiento de teleespirometría. A estos se añadieron los costes del software de la plataforma (tabla 2). El coste de los recursos humanos (médico facultativo neumólogo y profesional de enfermería) implicados tanto en la formación como en el manejo y gestión del sistema, se calculó en base al coste de la EF para los años 2010 y 2011, y se obtuvo de las tarifas para facturación de servicios sanitarios y docentes de Osakidetza para esos años (tabla 2).
Comparación de los costes por espirometría, años 2010 y 2013, por ambos sistemas
| Costes por EF (€) | ||
|---|---|---|
| Año 2010 | Año 2013 | |
| Procedimiento teleespirometría | ||
| Coste espirometría | 37,9 | 39,7 |
| Coste plataforma informática | ||
| Coste software | 4,4 | 0,8 |
| Coste implantación y mantenimiento | 0 | 2 |
| Coste personal manejo plataforma informática | ||
| Administrador | 0,02 | 0,02 |
| Coordinador | 2,7 | 2,9 |
| Técnico | 1,3 | 1,3 |
| Coste formación | 1,3 | 1,1 |
| Total | 47,7 | 47,8 |
| Procedimiento habitual | ||
| Total | 37,9 | 39,7 |
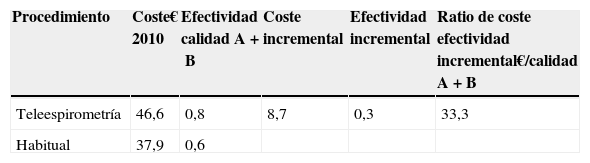
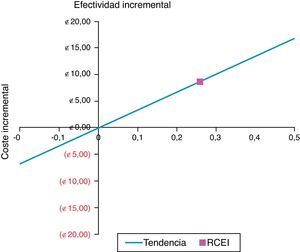
Se calculó el coste anual equivalente de la plataforma informática asumiendo su vida útil en 5 años y un valor residual de 0. El tipo de descuento aplicable en el cálculo del coste anual equivalente fue del 3%21,22. Asimismo, se determinó el coste y la efectividad incremental para ambos procedimientos y se dedujo el ratio de coste efectividad incremental (tabla 3).
Ratio coste efectividad incremental por espirometría realizada de los 2 procedimientos a estudio
| Procedimiento | Coste€ 2010 | Efectividad calidad A+B | Coste incremental | Efectividad incremental | Ratio de coste efectividad incremental€/calidad A+B |
|---|---|---|---|---|---|
| Teleespirometría | 46,6 | 0,8 | 8,7 | 0,3 | 33,3 |
| Habitual | 37,9 | 0,6 |
Con los datos obtenidos en esta primera etapa se evaluó cuál sería el impacto económico de la incorporación de la teleespirometría al sistema público de salud, que constituye la segunda etapa del estudio llevada a cabo durante 3 años (2010-2013).
En esta segunda etapa, y una vez introducido el programa en el sistema público de salud, se valoró el coste global que supuso su inclusión progresiva respecto al sistema tradicional. Los datos se analizaron en los centros que a finales del 2013 habían realizado EF mediante teleespirometría durante un periodo superior a 9 meses.
Los datos de efectividad del procedimiento de teleespirometría durante el periodo 2010-2013 se basaron en los obtenidos por Marina et al.19. Para el procedimiento habitual se asumió la misma efectividad en 2013 que la determinada al inicio del año 2010.
En cuanto a los tiempos señalados en formación y gestión de la plataforma, se asignaron los mismos para 2010 y 2013. Los costes de recursos humanos (médico facultativo neumólogo y profesional de enfermería) en el año 2013 se calcularon utilizando los del 2010 actualizados de acuerdo con la tasa de variación del IPC entre diciembre de 2010 y diciembre de 2013 del 5,6% según los datos del INE.
Por último, el coste directo de la propia prueba para el año 2013 se consiguió de las tarifas para facturación de servicios sanitarios y docentes de Osakidetza.
El coste total para ambos procedimientos se obtuvo en base al número total de EF realizadas y al coste medio de la técnica. El impacto en el gasto sanitario de la teleespirometría para el periodo entre 2010-2013 se consiguió como la diferencia entre el coste total anual utilizando el procedimiento de teleespirometría y el coste por el procedimiento habitual. Asimismo se analizó el impacto en el gasto sanitario de la teleespirometría de acuerdo a la calidad de la prueba.
ResultadosEl número total de espirometrías realizadas en la primera fase en los 15 centros durante los 9 meses fue de 1.894. El 83% de las EF realizadas por teleespirometría presentaban una buena calidad (A o B), frente al 57% por el procedimiento habitual (tabla 1). El coste por EF durante la primera fase del estudio fue de 46,6€ al inicio y de 47,7€ una vez finalizado el año 2010 si se utilizaba la teleespirometría y de 37,9€ con el procedimiento habitual (tabla 2).
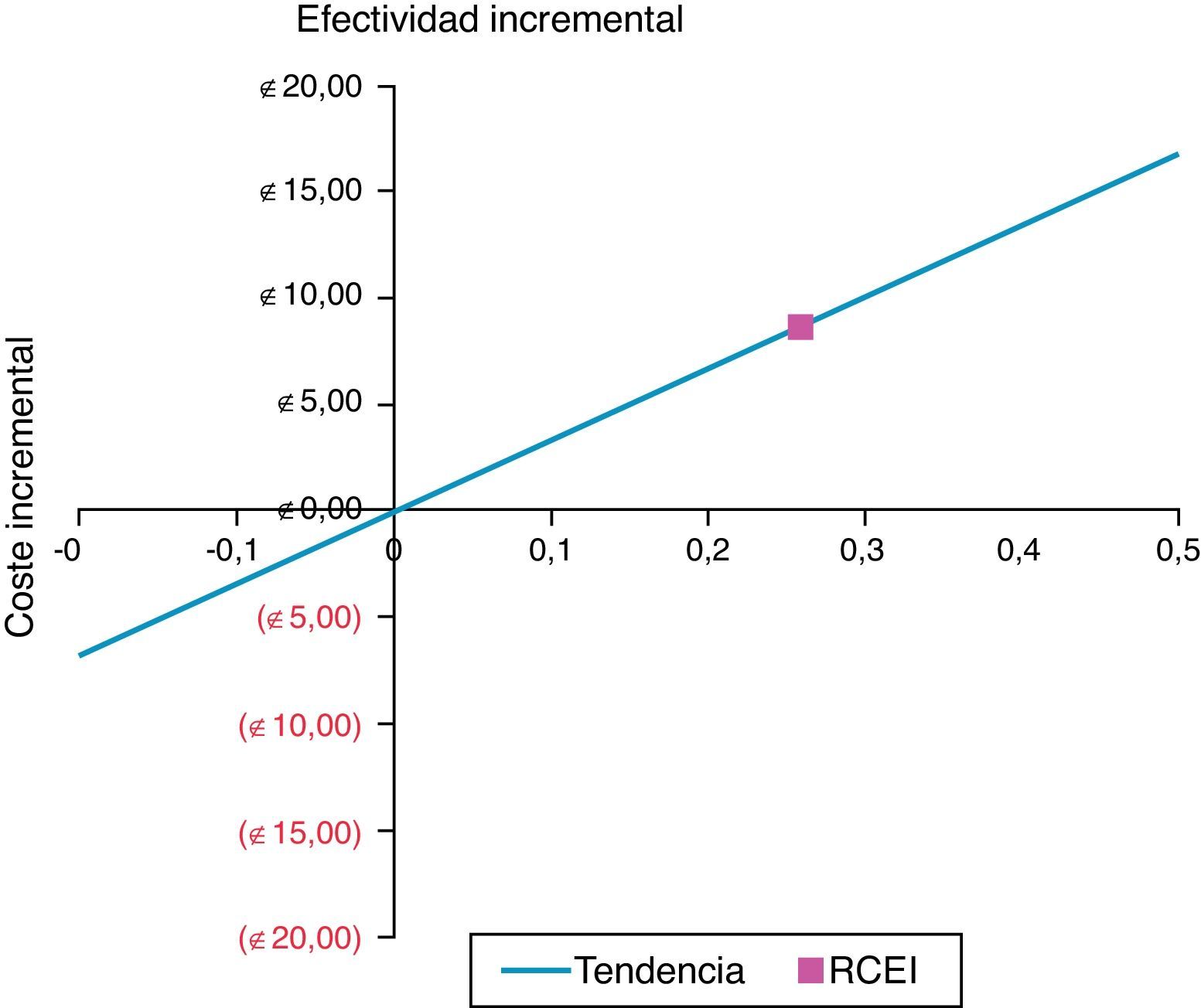
El ratio de coste efectividad incremental para conseguir espirometrías de calidad A y B fue de 33,3€ (tabla 3) calculado con el precio por EF al inicio del año 2010. El diagrama de coste-efectividad muestra que el procedimiento de teleespirometría se encuentra en el cuadrante superior derecho que indica un mayor coste con mayor efectividad (fig. 1).
Implantación del sistemaUna vez evaluados los costes por espirometría y la efectividad de la teleespirometría se evaluó el coste de su inclusión en el sistema público de salud. La efectividad de la teleespirometría ha sido superior al 80% en ambas etapas frente al porcentaje próximo al 60% del procedimiento habitual (tabla 3). El consumo de recursos por espirometría fue similar en los periodos de 2010 y 2013. Se realizaron 1.894 espirometrías durante el año 2010 (primera etapa) y 9.039 en el periodo comprendido entre 2010-2013 (segunda etapa) (tabla 4).
Coste total de todas las espirometrías estudiadas y coste en relación con la calidad obtenida en los años 2010 y 2013
| Coste total anual (en €) | ||
|---|---|---|
| Año 2010 | Año 2013 | |
| Procedimiento teleespirometría | 90.382 | 431.974 |
| Procedimiento habitual | 71.877 | 358.306 |
| Impacto en el gasto sanitario global | 18.504 | 73.668 |
| EF de buena calidad (A o B) | ||
| Procedimiento teleespirometría | 75.016 | 362.869 |
| Procedimiento habitual | 40.987 | 218.575 |
| Impacto presupuestario | 34.030 | 144.295 |
| EF de mala calidad (C, D o F) | ||
| Procedimiento teleespirometría | 15.366 | 69.104 |
| Procedimiento habitual | 30.891 | 139.731 |
| Impacto presupuestario | −15.525 | −70.627 |
Se calculó el coste por espirometría que fue de 47,7€ (final del año 2010) y 47,8€ (final del año 2013) con el procedimiento de teleespirometría y de 37,9€ (2010) y 39,7€ (2013) con el sistema habitual (tabla 2). Estos datos nos indican que el coste de la EF realizada con el procedimiento de teleespirometría fue un 20% más caro en 2010 y un 17% en el 2013.
El coste total de las teleespirometrías realizadas en el periodo 2010-2013 fue el obtenido de multiplicar el número de espirometrías realizadas (9.039) por el coste de cada espirometría (47,7€), lo que supone un coste total de 431.974€ frente a 358.306€ si las espirometrías se hubieran realizado con el procedimiento habitual. Si desglosamos estos datos en función de la calidad obtenida se observa que el gasto total en EF de mala calidad por el sistema de teleespirometría es de 69.104€ frente a 139.731€ por el sistema tradicional (tabla 4).
Impacto en el gasto sanitarioLa realización de las EF con el procedimiento de teleespirometría en lugar del procedimiento habitual supuso un incremento en el gasto sanitario de 18.504€ para el año 2010 y de 73.668€ en el 2013, que es la diferencia entre realizar la espirometría por el procedimiento de teleespirometría frente al habitual (tabla 4).
Desglosado por calidades de la EF, el impacto en el gasto sanitario fue de 34.304€ en 2010 y de 144.295€ en 2013 en las EF de buena calidad (A o B). Si se evalúan las EF de mala calidad (C, D o F) el impacto fue de −15.525€ en 2010 y de −70.627€ en 2013 (tabla 4), lo que supone un ahorro en este tipo de pruebas.
DiscusiónNuestro estudio demuestra que el sistema de teleespirometría es coste-efectivo para un sistema de salud ya que, aunque es más costoso por espirometría, su efectividad es muy superior y posibilita un uso más efectivo de los recursos.
El incorporar un nuevo procedimiento al sistema de salud conlleva obligatoriamente la realización de un análisis económico que ayude a la toma de decisiones. La realización de un análisis de coste-efectividad nos permite evaluar los costes de la incorporación de nuevos programas una vez demostrada su efectividad.
Los resultados indican que el procedimiento de teleespirometría fue más caro que el habitual (coste incremental de 8,7€ por prueba) y más efectivo (efectividad incremental de 0,3). La mayor efectividad del procedimiento de teleespirometría produce un aumento de la proporción de EF de buena calidad hechas y también una disminución en la proporción de EF de mala calidad. Ello supone una mejor utilización de los recursos económicos empleados en la realización de las pruebas al disminuir el gasto en EF de mala calidad.
El objetivo de conseguir espirometrías de buena calidad tanto en el ámbito de la asistencia primaria como especializada es asumido como primordial para un correcto manejo de los pacientes con patologías respiratorias.
En nuestro medio son numerosos los autores que han evaluado tanto la calidad de las espirometrías en diferentes ámbitos sanitarios como la introducción de estrategias tendentes a obtener pruebas de calidad.
Hueto et al.6 evaluaron la utilización de la espirometría en la atención primaria en Navarra. Objetivaron que el 90,9% de los centros de salud poseían espirómetro aunque un 22% nunca lo había utilizado. Respecto a la calidad de las mismas, no se cumplieron los criterios de reproducibilidad en el 76% de los casos, con un diagnóstico funcional incorrecto en el 39,7% de las pruebas.
Otros autores23,24 estudiaron las diferencias en la realización de las espirometrías en diferentes comunidades autónomas de nuestro país y observaron que existía una gran variabilidad entre ellas. El número de espirometrías por semana oscilaba entre 2 y 8,9 en atención primaria y entre 34,3 y 98,3 en especializada. Se observaron notables diferencias en los criterios de calidad de la espirometría. Así, el porcentaje de espirometrías con 6 o más criterios de calidad cumplidos variaba entre el 9,1 y el 84,6% en la atención primaria y entre el 37,5 y el 100% en la especializada.
Otros autores han utilizado diferentes estrategias para mejorar la calidad de las espirometrías en la atención primaria. Marina et al.19 usaron un sistema de teleespirometría y tras analizar 7.200 espirometrías obtuvieron un 84% de espirometrías con calidades A o B, porcentaje ligeramente superior al obtenido por Burgos et al.18 utilizando un sistema de teleespirometría similar. Estos autores evaluaron 4.581 espirometrías y obtuvieron un 71,5% de espirometrías con calidad A y B en el grupo intervención frente a un 59,5% en el grupo control.
Castillo et al.25 han propuesto la realización de espirometrías en farmacias con el objetivo de identificar personas en riesgo de padecer EPOC. Incluyeron 161 sujetos en 13 farmacias y obtuvieron un 70% de espirometrías con calidad A o B. Masa et al.17 compararon los resultados de las espirometrías llevadas a cabo según procedimiento habitual realizadas por un técnico con amplia experiencia (15 años) con las obtenidas usando un sistema de teleconferencia (webcam). El índice de pruebas de buena calidad fue de un 87,7% con el método convencional y de un 81,6% para las espirometrías realizadas con el soporte remoto.
Represas-Represas et al.15, en un estudio de intervención, con medición antes-después que incorporaba 26 centros de salud del área de Vigo con una formación tutelada, observaron que durante el primer mes de tutelado el número de espirometrías correctamente realizadas e interpretadas fue 370/521 (71%), aumentando dicha proporción en el segundo mes a 562/619 (90,9%). En un 62,5% de los alumnos se evaluó la calidad de las espirometrías al cabo de un año analizándose 255 espirometrías de las cuales 211 (83%) eran válidas y estaban bien interpretadas.
En comparación con nuestro trabajo, la mayoría de los estudios se basan en un número limitado de espirometrías y centros evaluados lo que hace difícil extender dichos diseños a otros ámbitos geográficos y en ninguno de ellos se realizó una evaluación del coste que implicaba la aplicación y universalización de dichas estrategias en los sistemas de salud.
Nuestro estudio ha tenido como objetivo valorar cuál ha sido el impacto en el gasto sanitario de la sustitución del procedimiento habitual de realización de EF por el procedimiento de teleespirometría.
Del análisis de costes se deduce que el procedimiento de teleespirometría es un 23% más costoso pero un 46% más efectivo que el procedimiento habitual. En base a estos resultados se observa que a medida que se realizan un mayor número de EF mediante el procedimiento de teleespirometría el impacto total en el gasto sanitario disminuye ya que lo que no se gasta en EF de mala calidad compensa lo que se gasta en EF de buena calidad.
Con estos datos se observa que el ahorro que supone la no realización de EF de mala calidad, no válidas para el diagnóstico, compensa el aumento del gasto de realización de EF llevadas a cabo mediante la teleespirometría, de tal forma que este procedimiento es coste-efectivo.
En nuestro estudio hemos debido cuantificar tiempos y procedimientos basándonos en los datos disponibles. Creemos que la estimación de calidad de las espirometrías por el procedimiento habitual, asumida antes de la intervención, es superior a la realidad documentada ya que nuestra estimación se basó en la actividad de profesionales sanitarios con la motivación de participar en el estudio y que habían recibido una formación previa.
Este estudio se ha centrado en los costes directos de los sistemas empleados ya que son los más fácilmente cuantificables. No se incluyen los posibles costes indirectos, más complejos y variables, derivados del sobre- o infradiagnóstico de enfermedades respiratorias, de tratamientos mal empleados o de interferencias de las espirometrías de mala calidad con la práctica clínica y la salud de los pacientes. En todo caso, estos costes de salud y económicos, que supondrían una estimación todavía más favorable que nuestro cálculo de costes directos, son un incentivo más para la búsqueda de sistemas que mejoren la realización de espirometrías.
Consideramos que nuestro trabajo es un ejemplo de estudio traslacional desde su desarrollo como proyecto de investigación sobre eficacia de un sistema de telemedicina18, con la valoración de su diseminación en un sistema de salud19 y el estudio económico que presentamos en este artículo. La presentación de datos de economía sanitaria no es usual en nuestras publicaciones, pero es clave a la hora de presentar nuevas herramientas tecnológicas a las diferentes administraciones sanitarias. Con los datos económicos demostramos que esta herramienta, con la contribución de los neumólogos, es posible de implantar, coste-efectiva y redunda en una mejor prestación de servicios de salud.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.