El objetivo del estudio fue conocer la tendencia de las variables relacionadas con la tuberculosis (TB) en España a partir del registro del Programa Integrado de Investigación en Tuberculosis (PII-TB) de la Sociedad Española de Neumología y Cirugía Torácica (SEPAR) y evaluar el PII-TB mediante indicadores relacionados con sus objetivos científicos.
MétodoEstudio transversal multicéntrico de base poblacional de casos nuevos de TB registrados prospectivamente por el PII-TB entre 2006 y 2016. La tendencia temporal de variables cuantitativas se realizó mediante un modelo de regresión lineal y las cualitativas mediante la prueba de χ2 de tendencia lineal.
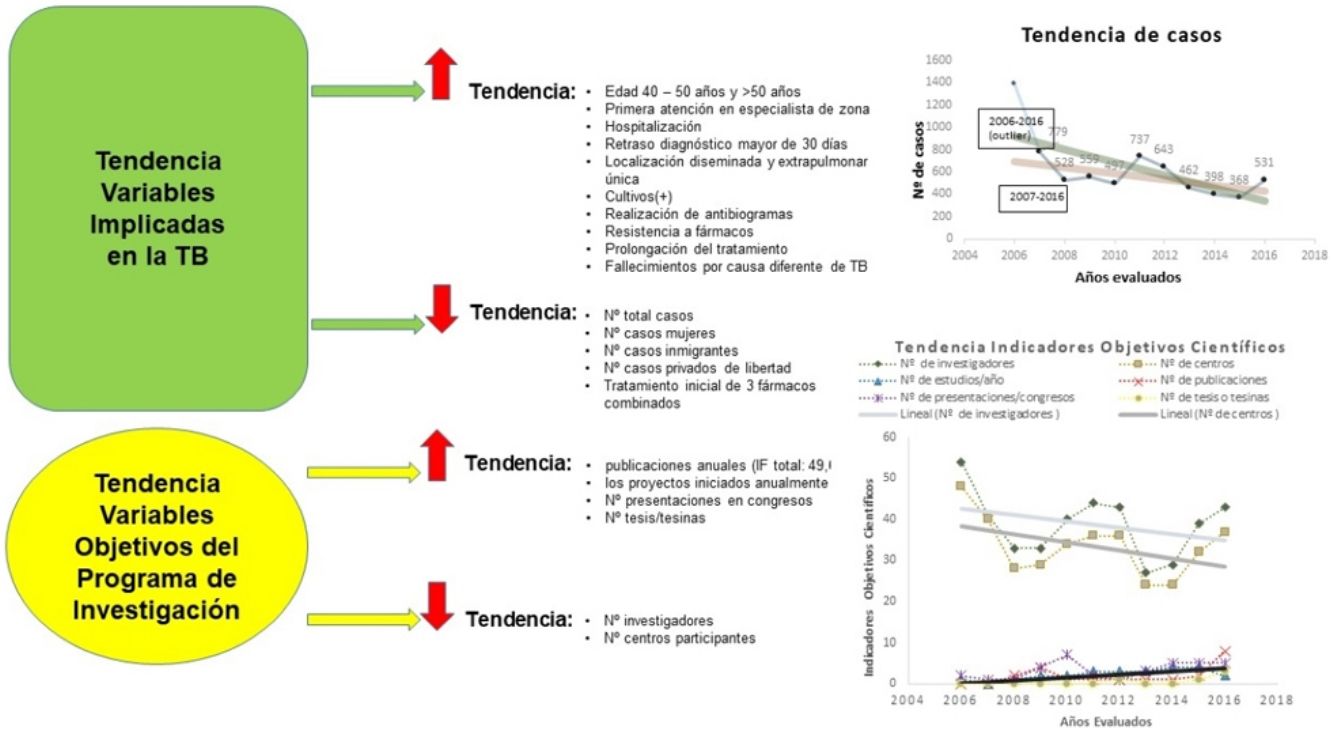
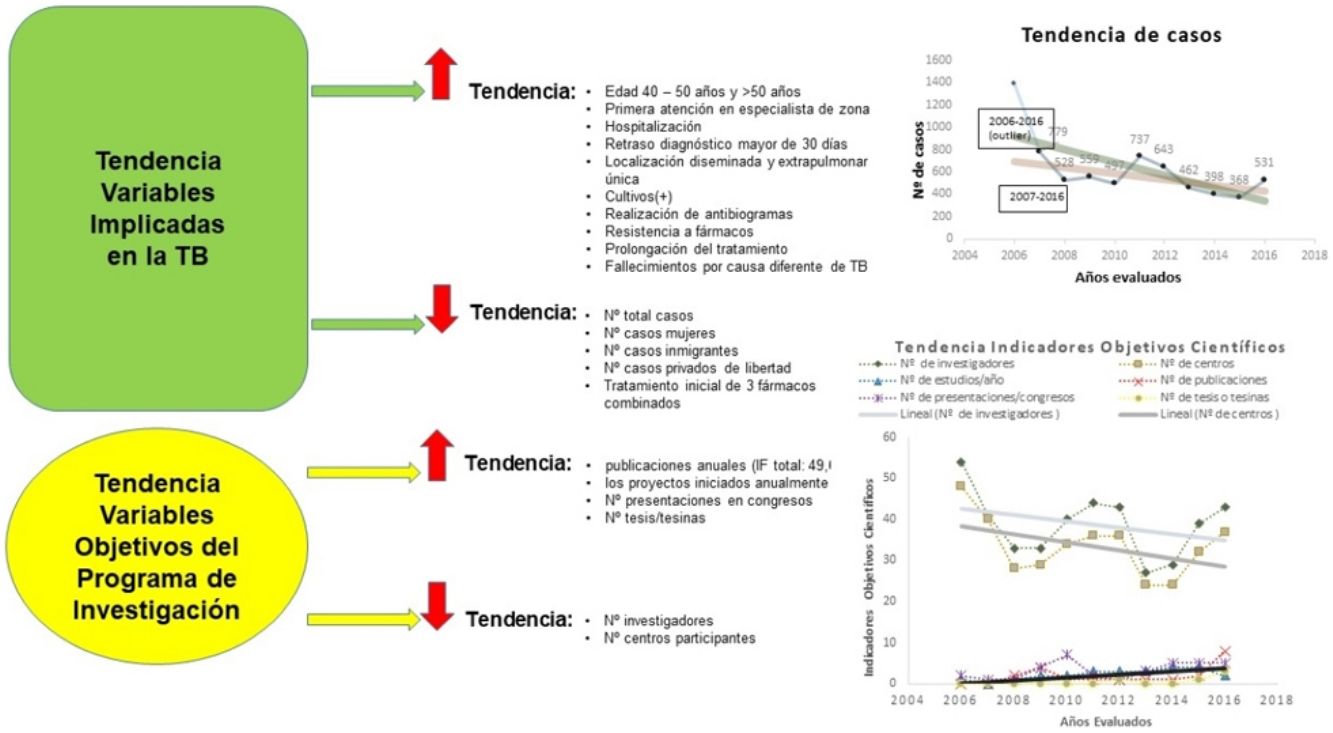
ResultadosSe analizaron 6.892 casos de TB con una mediana anual de 531. La tendencia general fue significativamente decreciente en mujeres, inmigrantes, privados de libertad y en tratados inicialmente con 3fármacos. Se incrementaron significativamente la tendencia de grupos de 40 -50 años y > 50 años, primera atención por especialista de zona, hospitalización, retraso diagnóstico, localización diseminada y extrapulmonar única, cultivo (+), realización de antibiogramas, resistencia a fármacos, tratamiento directamente observado, prolongación del tratamiento y muerte por otra causa. Los objetivos científicos del PII-TB que incrementaron significativamente fueron las publicaciones alcanzando un máximo de 8 en 2016 y con un factor de impacto total de 49,664, y también mejoraron los proyectos iniciados anualmente, presentaciones en congresos y las tesis o tesinas.
ConclusionesEl PII-TB proporciona información relevante sobre la TB y sus factores asociados en España. Se ha formado un amplio equipo de investigadores y se han detectado aspectos científicos positivos y otros mejorables.
The objective of the study was to determine the trend of variables related to tuberculosis (TB) from the Integrated Tuberculosis Research Program (PII-TB) registry of the Spanish Society of Pulmonology and Thoracic Surgery (SEPAR), and to evaluate the PII-TB according to indicators related to its scientific objectives.
MethodCross-sectional, population-based, multicenter study of new TB cases prospectively registered in the PII-TB between 2006 and 2016. The time trend of quantitative variables was calculated using a lineal regression model, and qualitative variables using the χy test for lineal trend.
ResultsA total of 6,892 cases with an annual median of 531 were analyzed. Overall, a significant downward trend was observed in women, immigrants, prisoners, and patients initially treated with 3 drugs. Significant upward trends were observed in patients aged 40-50 and > 50 years, first visit conducted by a specialist, hospitalization, diagnostic delay, disseminated disease and single extrapulmonary location, culture(+), sensitivity testing performed, drug resistance, directly observed treatment, prolonged treatment, and death from another cause. The scientific objectives of the PII-TB that showed a significant upward trend were publications, which reached a maximum of 8 in 2016 with a total impact factor of 49,664, numbers of projects initiated annually, presentations at conferences, and theses.
ConclusionsPII-TB provides relevant information on TB and its associated factors in Spain. A large team of researchers has been created; some scientific aspects of the registry were positive, while others could have been improved.
La tuberculosis (TB) sigue siendo una de las enfermedades infecciosas de mayor relevancia, constituyendo un importante problema de salud pública, razón por la cual la Organización Mundial de la Salud (OMS) la declaró urgencia global ya en 19931.
En España, en 1996, la tasa de incidencia de TB era de 38,48 casos/100.000 habitantes2, observándose grandes diferencias entre comunidades autónomas (CC. AA.)3, disminuyendo a 26,7 casos/100.000 habitantes en 19994 y hasta 9,43 casos/100.000 habitantes en 20175. No obstante, la incidencia real sería superior, ya que la subnotificación es importante6-8. El aumento de la inmigración modificó sustancialmente la epidemiología de la TB9. Así, en Barcelona, entre 1995 y 2001 pasó del 5 al 47%7, similar a lo observado en alguna CC. AA.10.
Para facilitar y priorizar la investigación multidisciplinaria y multicéntrica, la Sociedad Española de Neumología y Cirugía Torácica (SEPAR) creó en el año 2004 el Programa Integrado de Investigación en Tuberculosis (PII-TB), cuyos objetivos son: facilitar la investigación sobre TB en España, incorporar el concepto de evaluación en la práctica clínica, estimular la formación en investigación, coordinar investigaciones en TB y mejorar su prevención y control11.
La OMS, ya en 1978, preparó las directrices para la evaluación de los programas de salud y adaptarlas a los procesos de gestión12, iniciativa seguida por organismos como la Unión Internacional de Lucha contra la Tuberculosis y Enfermedades Respiratorias (UICTER)13. En España ya fue recomendada en el Documento de Consenso para los Programas de Prevención y Control de la TB14 y también en el reciente Plan para la Prevención y Control de la TB en España15.
Los objetivos de este trabajo fueron evaluar la tendencia de las variables relacionadas con la prevención y control de la TB16 a partir del registro del PII-TB en España, y los objetivos científicos del mismo11.
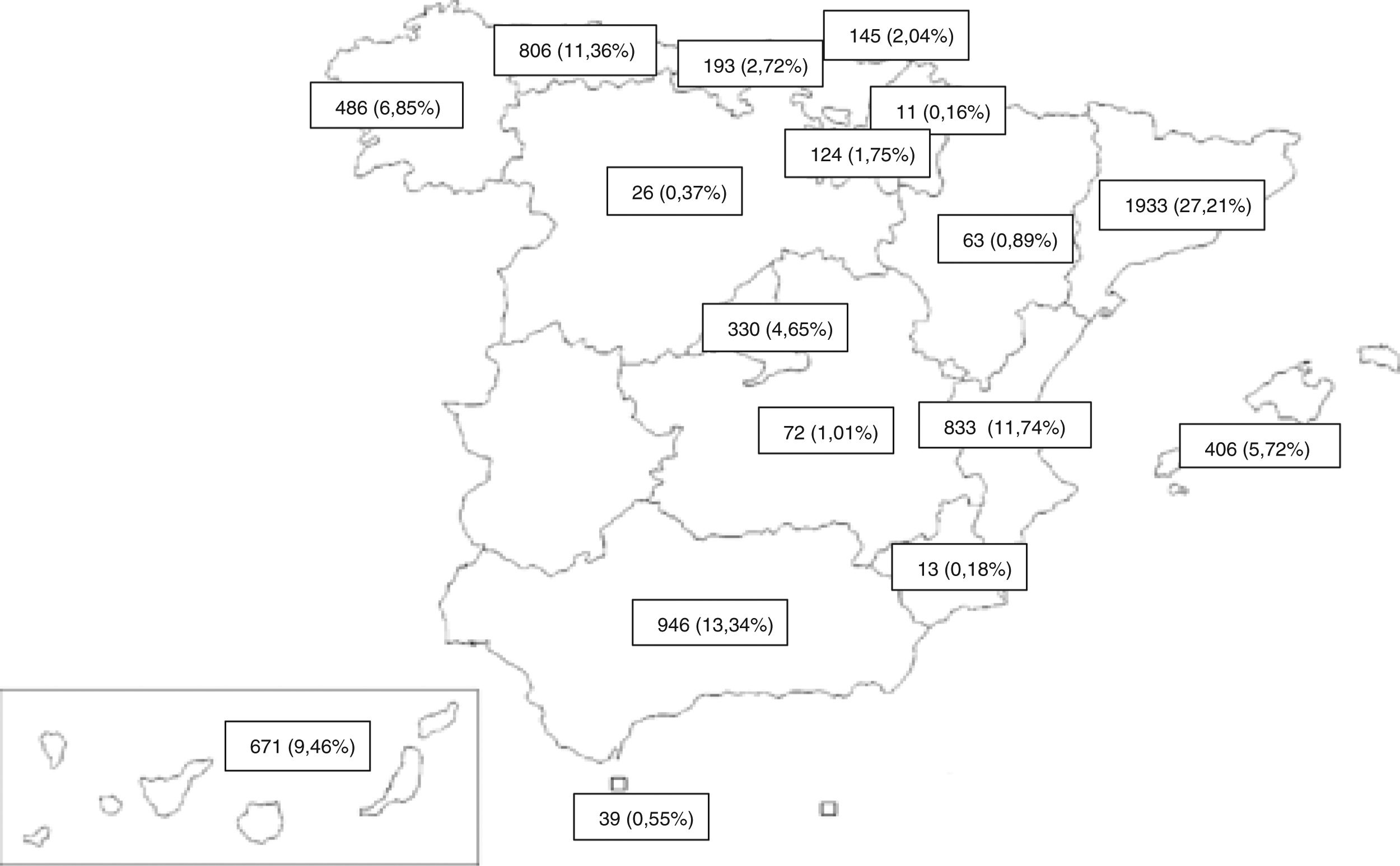
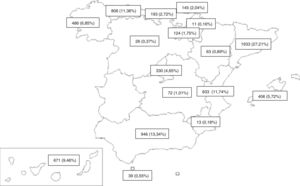
MétodoDiseñoEstudio transversal multicéntrico de base poblacional de todos los casos nuevos de TB registrados prospectivamente entre 2006 y 2016 por investigadores del PII-TB de 16 CC. AA. y una ciudad autónoma (fig. 1). Los criterios de inclusión y de exclusión previamente definidos17,18 se recogen en la tabla 1.
Criterios de inclusión y exclusión de casos
| Criterios | Inclusión | Exclusión |
|---|---|---|
| Edad igual o superior a 18 años | X | |
| Baciloscopia (+) o baciloscopia (–) con cultivo (+) | X | |
| TB-EP con granulomas en histología | X | |
| Sospecha de TB con tratamiento antituberculoso | X | |
| Consentimiento informado | X | |
| Menores de 18 años | X | |
| No confirmación de tuberculosis extrapulmonar | X | |
| Falta de consentimiento informado | X |
Se realizó un análisis retrospectivo descriptivo de las principales variables en cada año del periodo evaluado y, posteriormente, un test de tendencias para conocer las variaciones significativas, favorables o desfavorables, de las mismas. El mismo tipo de análisis se hizo con los indicadores de los objetivos científicos del PII-TB.
Variables y análisis estadístico1. Variables implicadas en la tuberculosisNúmero de casos (total y por grupos de edad), sexo, país de origen, factores de riesgo (tabaco, alcohol, fármacos), enfermedades asociadas (virus de inmunodeficiencia humana, inmunodepresiones), tratamiento previo, localización, baciloscopia, cultivo, antibiograma, tipo de tratamiento (combinados de 3 fármacos, isoniacida, rifampicina, pirazinamida [HRZ] o de 4 fármacos añadiendo etambutol [HRZE]), o no combinados), retraso diagnóstico, adherencia al tratamiento, tratamiento directamente observado (TDO) y resultado del tratamiento (curación, tratamiento completado, fracaso terapéutico, traslado, muerte por TB o por otra causa, abandono, prolongación de tratamiento, perdido).
2. Indicadores científicos del Programa Integrado de Investigación en TuberculosisInvestigadores y centros participantes, publicaciones, presentaciones a congresos y tesis/tesinas.
Se analizaron las variables cualitativas y cuantitativas y la distribución de frecuencias, y se calcularon medidas de tendencia central, desviación estándar e intervalos de confianza del 95% (IC). En la comparación de proporciones se utilizó la prueba de la χy. Las diferencias se consideraron significativas para p < 0,05. La tendencia temporal de variables cuantitativas se realizó utilizando un modelo de regresión lineal simple, considerando como variables dependientes las descritas anteriormente y como variable independiente el periodo. Para variables cualitativas, la tendencia temporal se analizó mediante la prueba de la χy de tendencia lineal. El declive medio anual se calculó dividiendo el porcentaje de reducción de la incidencia entre el año inicial y el final por el número de años considerados.
Se utilizaron los paquetes estadísticos SPSS 18 IBM y R de libre distribución versión 2.13 (http://cran.r-project.org).
Aspectos éticosLa inclusión de casos cumplió con los requerimientos de la Declaración de Helsinki (revisión de Tokio, octubre del 2004) y la ley Orgánica Española de Protección de Datos 15/1999. Cada paciente recibió la información precisa, solicitando su consentimiento para el manejo de sus datos clínicos. La confidencialidad se garantiza porque en las encuestas solo recoge las iniciales del paciente teniendo acceso a ellas el investigador y, si fuera necesario, el Comité Ético de Investigación Científica (CEIC) correspondiente y las autoridades sanitarias. Los resultados se publican sin ninguna referencia a su identidad.
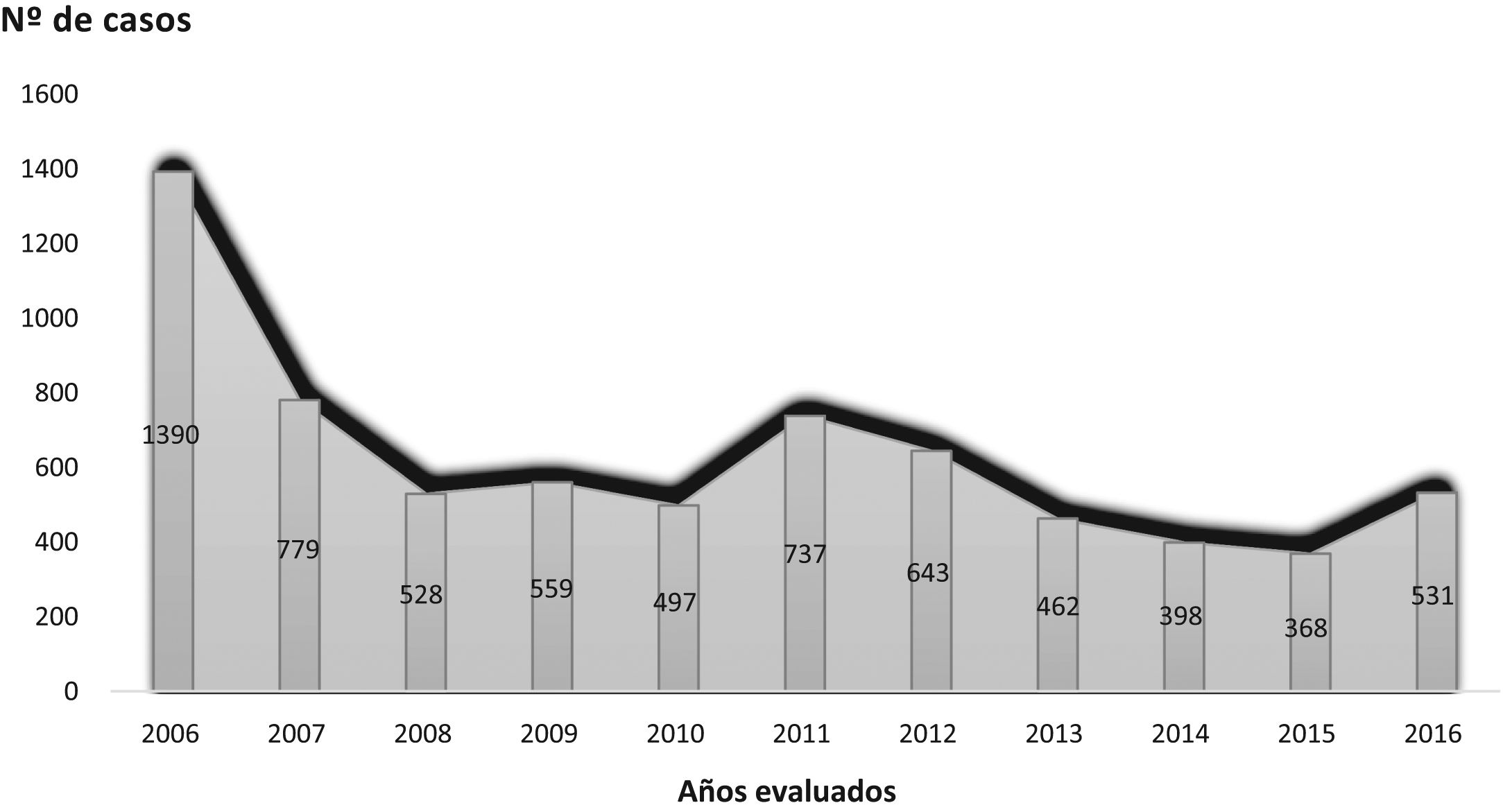
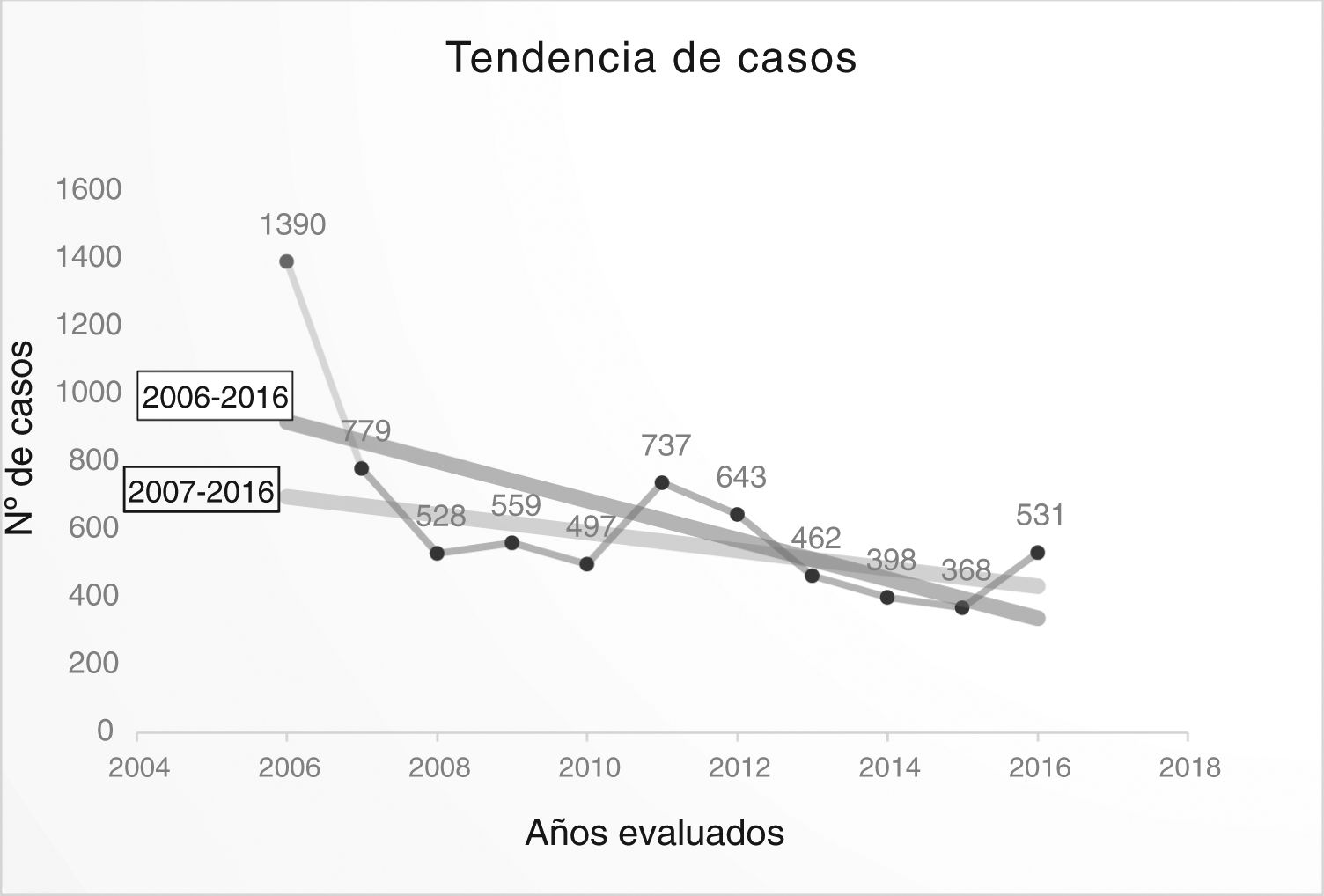
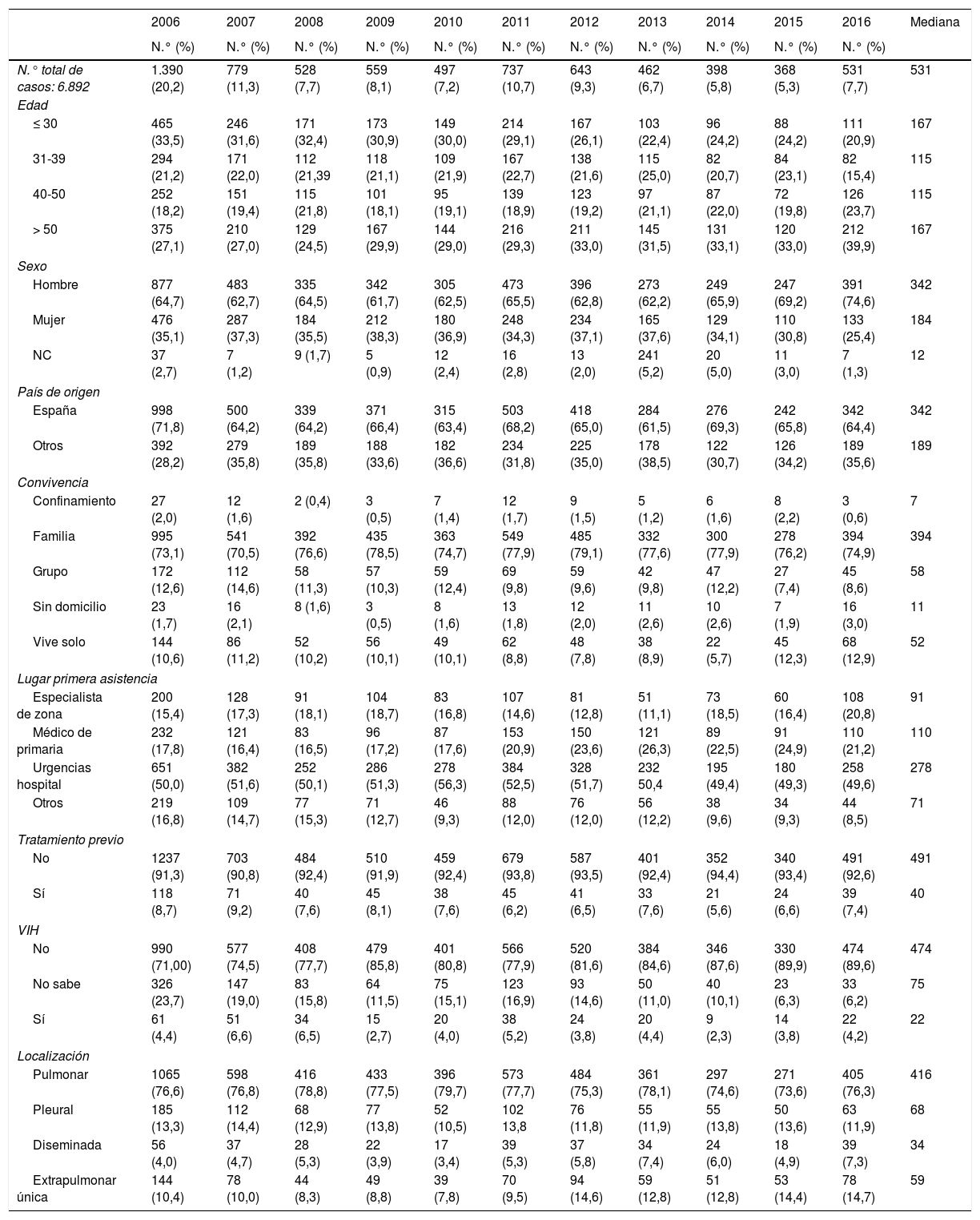
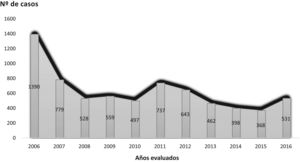
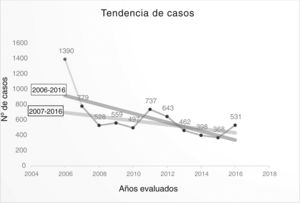
Resultados1. Tendencia de las variables de interés en tuberculosis de casos recogidos fue de 6.892, con una mediana anual de 531 (tabla 2) (fig. 2), y su tendencia fue decreciente: y=974,38-57,97x (fig. 3).Considerando el número de casos de 2006 como un outlier, la tendencia de los casos registrados, sin tener en cuenta dicho año, fue también decreciente, aunque con una pendiente más suavizada: y=53654-26,4x (fig. 3). De estos datos se deduce un declive anual medio del 5,61% entre 2006 y 2016, y del 3,18% entre 2007 y 2016.
Descriptivo de las variables relacionadas con la enfermedad tuberculosa a lo largo del periodo 2006-2016
| 2006 | 2007 | 2008 | 2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | 2016 | Mediana | |
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| N.° (%) | N.° (%) | N.° (%) | N.° (%) | N.° (%) | N.° (%) | N.° (%) | N.° (%) | N.° (%) | N.° (%) | N.° (%) | ||
| N.° total de casos: 6.892 | 1.390 (20,2) | 779 (11,3) | 528 (7,7) | 559 (8,1) | 497 (7,2) | 737 (10,7) | 643 (9,3) | 462 (6,7) | 398 (5,8) | 368 (5,3) | 531 (7,7) | 531 |
| Edad | ||||||||||||
| ≤ 30 | 465 (33,5) | 246 (31,6) | 171 (32,4) | 173 (30,9) | 149 (30,0) | 214 (29,1) | 167 (26,1) | 103 (22,4) | 96 (24,2) | 88 (24,2) | 111 (20,9) | 167 |
| 31-39 | 294 (21,2) | 171 (22,0) | 112 (21,39 | 118 (21,1) | 109 (21,9) | 167 (22,7) | 138 (21,6) | 115 (25,0) | 82 (20,7) | 84 (23,1) | 82 (15,4) | 115 |
| 40-50 | 252 (18,2) | 151 (19,4) | 115 (21,8) | 101 (18,1) | 95 (19,1) | 139 (18,9) | 123 (19,2) | 97 (21,1) | 87 (22,0) | 72 (19,8) | 126 (23,7) | 115 |
| > 50 | 375 (27,1) | 210 (27,0) | 129 (24,5) | 167 (29,9) | 144 (29,0) | 216 (29,3) | 211 (33,0) | 145 (31,5) | 131 (33,1) | 120 (33,0) | 212 (39,9) | 167 |
| Sexo | ||||||||||||
| Hombre | 877 (64,7) | 483 (62,7) | 335 (64,5) | 342 (61,7) | 305 (62,5) | 473 (65,5) | 396 (62,8) | 273 (62,2) | 249 (65,9) | 247 (69,2) | 391 (74,6) | 342 |
| Mujer | 476 (35,1) | 287 (37,3) | 184 (35,5) | 212 (38,3) | 180 (36,9) | 248 (34,3) | 234 (37,1) | 165 (37,6) | 129 (34,1) | 110 (30,8) | 133 (25,4) | 184 |
| NC | 37 (2,7) | 7 (1,2) | 9 (1,7) | 5 (0,9) | 12 (2,4) | 16 (2,8) | 13 (2,0) | 241 (5,2) | 20 (5,0) | 11 (3,0) | 7 (1,3) | 12 |
| País de origen | ||||||||||||
| España | 998 (71,8) | 500 (64,2) | 339 (64,2) | 371 (66,4) | 315 (63,4) | 503 (68,2) | 418 (65,0) | 284 (61,5) | 276 (69,3) | 242 (65,8) | 342 (64,4) | 342 |
| Otros | 392 (28,2) | 279 (35,8) | 189 (35,8) | 188 (33,6) | 182 (36,6) | 234 (31,8) | 225 (35,0) | 178 (38,5) | 122 (30,7) | 126 (34,2) | 189 (35,6) | 189 |
| Convivencia | ||||||||||||
| Confinamiento | 27 (2,0) | 12 (1,6) | 2 (0,4) | 3 (0,5) | 7 (1,4) | 12 (1,7) | 9 (1,5) | 5 (1,2) | 6 (1,6) | 8 (2,2) | 3 (0,6) | 7 |
| Familia | 995 (73,1) | 541 (70,5) | 392 (76,6) | 435 (78,5) | 363 (74,7) | 549 (77,9) | 485 (79,1) | 332 (77,6) | 300 (77,9) | 278 (76,2) | 394 (74,9) | 394 |
| Grupo | 172 (12,6) | 112 (14,6) | 58 (11,3) | 57 (10,3) | 59 (12,4) | 69 (9,8) | 59 (9,6) | 42 (9,8) | 47 (12,2) | 27 (7,4) | 45 (8,6) | 58 |
| Sin domicilio | 23 (1,7) | 16 (2,1) | 8 (1,6) | 3 (0,5) | 8 (1,6) | 13 (1,8) | 12 (2,0) | 11 (2,6) | 10 (2,6) | 7 (1,9) | 16 (3,0) | 11 |
| Vive solo | 144 (10,6) | 86 (11,2) | 52 (10,2) | 56 (10,1) | 49 (10,1) | 62 (8,8) | 48 (7,8) | 38 (8,9) | 22 (5,7) | 45 (12,3) | 68 (12,9) | 52 |
| Lugar primera asistencia | ||||||||||||
| Especialista de zona | 200 (15,4) | 128 (17,3) | 91 (18,1) | 104 (18,7) | 83 (16,8) | 107 (14,6) | 81 (12,8) | 51 (11,1) | 73 (18,5) | 60 (16,4) | 108 (20,8) | 91 |
| Médico de primaria | 232 (17,8) | 121 (16,4) | 83 (16,5) | 96 (17,2) | 87 (17,6) | 153 (20,9) | 150 (23,6) | 121 (26,3) | 89 (22,5) | 91 (24,9) | 110 (21,2) | 110 |
| Urgencias hospital | 651 (50,0) | 382 (51,6) | 252 (50,1) | 286 (51,3) | 278 (56,3) | 384 (52,5) | 328 (51,7) | 232 50,4 | 195 (49,4) | 180 (49,3) | 258 (49,6) | 278 |
| Otros | 219 (16,8) | 109 (14,7) | 77 (15,3) | 71 (12,7) | 46 (9,3) | 88 (12,0) | 76 (12,0) | 56 (12,2) | 38 (9,6) | 34 (9,3) | 44 (8,5) | 71 |
| Tratamiento previo | ||||||||||||
| No | 1237 (91,3) | 703 (90,8) | 484 (92,4) | 510 (91,9) | 459 (92,4) | 679 (93,8) | 587 (93,5) | 401 (92,4) | 352 (94,4) | 340 (93,4) | 491 (92,6) | 491 |
| Sí | 118 (8,7) | 71 (9,2) | 40 (7,6) | 45 (8,1) | 38 (7,6) | 45 (6,2) | 41 (6,5) | 33 (7,6) | 21 (5,6) | 24 (6,6) | 39 (7,4) | 40 |
| VIH | ||||||||||||
| No | 990 (71,00) | 577 (74,5) | 408 (77,7) | 479 (85,8) | 401 (80,8) | 566 (77,9) | 520 (81,6) | 384 (84,6) | 346 (87,6) | 330 (89,9) | 474 (89,6) | 474 |
| No sabe | 326 (23,7) | 147 (19,0) | 83 (15,8) | 64 (11,5) | 75 (15,1) | 123 (16,9) | 93 (14,6) | 50 (11,0) | 40 (10,1) | 23 (6,3) | 33 (6,2) | 75 |
| Sí | 61 (4,4) | 51 (6,6) | 34 (6,5) | 15 (2,7) | 20 (4,0) | 38 (5,2) | 24 (3,8) | 20 (4,4) | 9 (2,3) | 14 (3,8) | 22 (4,2) | 22 |
| Localización | ||||||||||||
| Pulmonar | 1065 (76,6) | 598 (76,8) | 416 (78,8) | 433 (77,5) | 396 (79,7) | 573 (77,7) | 484 (75,3) | 361 (78,1) | 297 (74,6) | 271 (73,6) | 405 (76,3) | 416 |
| Pleural | 185 (13,3) | 112 (14,4) | 68 (12,9) | 77 (13,8) | 52 (10,5) | 102 13,8 | 76 (11,8) | 55 (11,9) | 55 (13,8) | 50 (13,6) | 63 (11,9) | 68 |
| Diseminada | 56 (4,0) | 37 (4,7) | 28 (5,3) | 22 (3,9) | 17 (3,4) | 39 (5,3) | 37 (5,8) | 34 (7,4) | 24 (6,0) | 18 (4,9) | 39 (7,3) | 34 |
| Extrapulmonar única | 144 (10,4) | 78 (10,0) | 44 (8,3) | 49 (8,8) | 39 (7,8) | 70 (9,5) | 94 (14,6) | 59 (12,8) | 51 (12,8) | 53 (14,4) | 78 (14,7) | 59 |
| Baciloscopia | ||||||||||||
| Positiva | 1313 (60,2) | 421 (59,1) | 296 (57,4) | 272 (49,8) | 243 (50,6) | 368 (51,9) | 309 (49,3) | 246 (53,5) | 200 (50,9) | 179 (48,9) | 254 (47,8) | 272 |
| Negativa | 523 (39,8) | 290 (40,7) | 220 (42,6) | 274 (50,2) | 237 (49,4) | 336 (47,4) | 279 (44,5) | 194 (42,4) | 164 (41,7) | 168 (45,9) | 262 (49,3) | 262 |
| No realizado | 0 (0,0) | 1 (0,1) | 0 (0,0) | 0 (0,0) | 0 (0,0) | 5 (0,7) | 39 (6,2) | 19 (4,1) | 29 (7,4) | 19 (5,2) | 15 (2,8) | 5 |
| Cultivo | ||||||||||||
| Positivo | 1027 (84,8) | 520 (84,1) | 413 (84,6) | 435 (80,9) | 382 (83,6) | 550 (83,6) | 462 (76,9) | 340 (78,3) | 294 (78,8) | 296 (82,5) | 457 (86,9) | 437 |
| Negativo | 184 (15,2) | 96 (15,5) | 75 (15,4) | 103 (19,1) | 74 (16,2) | 103 (15,7) | 120 (20,0) | 78 (18,0) | 55 (14,7) | 47 (13,1) | 56 (10,6) | 78 |
| No realizado | 0 (0,0) | 2 (0,3) | 0 (0,0) | 0 (0,0) | 1 (0,2) | 5 (0,8) | 19 (3,2) | 16 (3,7) | 24 (6,4) | 16 (4,5) | 13 (2,5) | 5 |
| Antibiograma | ||||||||||||
| No | 251 (20,6) | 145 (22,0) | 79 (17,6) | 96 (19,2) | 59 (16,3) | 93 (17,0) | 79 (14,9) | 60 (15,9) | 65 (20,3) | 61 (18,1) | 68 (13,1) | 79 |
| Sí | 968 (79,4) | 513 (78,0) | 371 (82,4) | 404 (80,8) | 304 (83,7) | 454 (83,0) | 452 (85,1) | 318 (84,1) | 255 (79,7) | 276 (81,9) | 451 (86,9) | 404 |
| Resistencia a fármacos | ||||||||||||
| Sí | 86 (6,2) | 60 (7,7) | 33 (6,3) | 44 (8,0) | 37 (7,4) | 52 (7,1) | 47 (7,3) | 32 (7,0) | 28 (7,1) | 41 (11,3) | 70 (13,3) | 44 |
| No | 1304(93,8) | 719 (92,39) | 494 (93,7) | 507 (92,0) | 460 (92,6) | 684 (92,9) | 593 (92,7) | 428 (93,0) | 368 (92,9) | 321 (88,7) | 457 (86,7) | 494 |
| TDO | ||||||||||||
| No | 1154 (90,5) | 593 (90,39 | 402 (93,5) | 459 (93,7) | 375 (90,6) | 588 (94,1) | 481 (87,9) | 330 (79,3) | 292 (77,5) | 265 (78,4) | 337 (70,8) | 402 |
| Sí | 121 (9,5) | 64 (9,7) | 28 (6,5) | 31 (6,3) | 39 (9,4) | 37 (5,9) | 66 (12,1) | 86 (20,7) | 85 (22,5) | 73 (21,6) | 139 (29,2) | 66 |
| Hospitalizado | ||||||||||||
| No | 917 (70,9) | 525 (79,5) | 309 (71,2) | 369 (75,0) | 318 (78,1) | 385 (68,1) | 339 (65,7) | 257 (62,4) | 194 (53,4) | 205 (61,2) | 293 (64,4) | 318 |
| Sí | 377 (29,1) | 135 (20,5) | 125 (28,8) | 123 (25,0) | 89 (21,9) | 180 (31,9) | 177 (34,3) | 155 (37,6) | 169 (46,6) | 130 (38,8) | 162 (35,6) | 155 |
| Resultado tratamiento | ||||||||||||
| Curación | 575 (41,7) | 278 (36,2) | 215 (41,6) | 233 (42,0) | 179 (36,3) | 290 (40,2) | 238 (37,7) | 167 (36,7) | 134 (34,2) | 116 (32,0) | 168 (31,8) | 215 |
| Tratamiento completado | 430 (31,2) | 246 (32,0) | 150 (29,0) | 151 (27,2) | 146 (29,6) | 200 (27,7) | 168 (26,6) | 115 (25,3) | 129 (32,9) | 98 (27,1) | 141 (26,7) | 150 |
| Fracaso terapéutico | 2 (0,1) | 2 (0,3) | – | – | 1 (0,2) | 1 (0,1) | – | 1 (0,2) | – | – | 1 (0,2) | 1 |
| Muerte por otra causa | 22 (1,6) | 17 (2,2) | 13 (2,5) | 13 (2,3) | 10 (2,0) | 19 (2,6) | 18 (2,9) | 5 (1,1) | 3 (0,8) | 10 (2,8) | 16 (3,0) | 13 |
| Muerte por TB | 4 (0,3) | 4 (0,5) | 5 (1,0) | 3 (0,5) | 5 (1,0) | 15 (2,1) | 11 (1,7) | 9 (2,0) | 7 (1,8) | 4 (1,1) | 8 (1,5) | 5 |
| Otro+perdido+abandono | 87 (6,3) | 84 (10,8) | 56 (10,6) | 41 (7,3) | 37 (7,4) | 49 (6,6) | 40 (6,2) | 18 (3,9) | 16(4,0) | 17 (4,6) | 19 (3,6) | 40 |
| Prolongación tratamiento | 230 (16,7) | 118 (15,4) | 62 (12,0) | 101 (18,2) | 87 (17,6) | 134 (18,6) | 130 (20,6) | 132 (29,0) | 96 (24,5) | 110 (30,4) | 165 (31,2) | 118 |
| Traslado | 28 (2,0) | 19 (2,5) | 16 (3,1) | 13 (2,3) | 28 (5,7) | 13 (1,8) | 26 (4,1) | 8 (1,8) | 7 (1,8) | 7 (1,9) | 11 (2,1) | 13 |
| Tipo de tratamiento | ||||||||||||
| 4 fármacos | 425 (30,6) | 373 (47,9) | 306 (58,0) | 367 (65,7) | 251 (50,5) | 342 (46,4) | 241 (37,5) | 335 (72,5) | 284 (71,4) | 290 (78,8) | 433 (81,5) | 335 |
| 3 fármacos | 846 (60,9) | 352 (45,2) | 202 (38,3) | 169 (30,2) | 214 (43,1) | 319 (43,3) | 311 (48,4) | 100 (21,6) | 94 (23,6) | 58 (15,8) | 49 (9,2) | 202 |
| Individual | 298 (21,4) | 110 (14,1) | 25 (4,7) | 40 (7,2) | 108 (18,9) | 180 (26,1) | 178 (27,7) | 39 (8,4) | 13 (3,3) | 34 (9,2) | 82 (15,4) | 82 |
| Retraso diagnóstico | ||||||||||||
| ≤ 30 días | 438 (32,8) | 225 (31,6) | 167 (33,4) | 166 (31,1) | 141 (30,7) | 236 (33,9) | 159 (26,0) | 119 (27,8) | 108 (29,3) | 94 (26,5) | 121 (24,7) | 159 |
| > 30 días | 896 (67,2) | 488 (68,4) | 333 (66,6) | 367 (68,9) | 319 (69,3) | 461 (66,1) | 452 (74,0) | 309 (72,2) | 261 (70,7) | 261 (73,5) | 369 (75,3) | 367 |
TB: tuberculosis; TDO: tratamiento directamente observado; VIH: virus de la inmunodeficiencia humana.
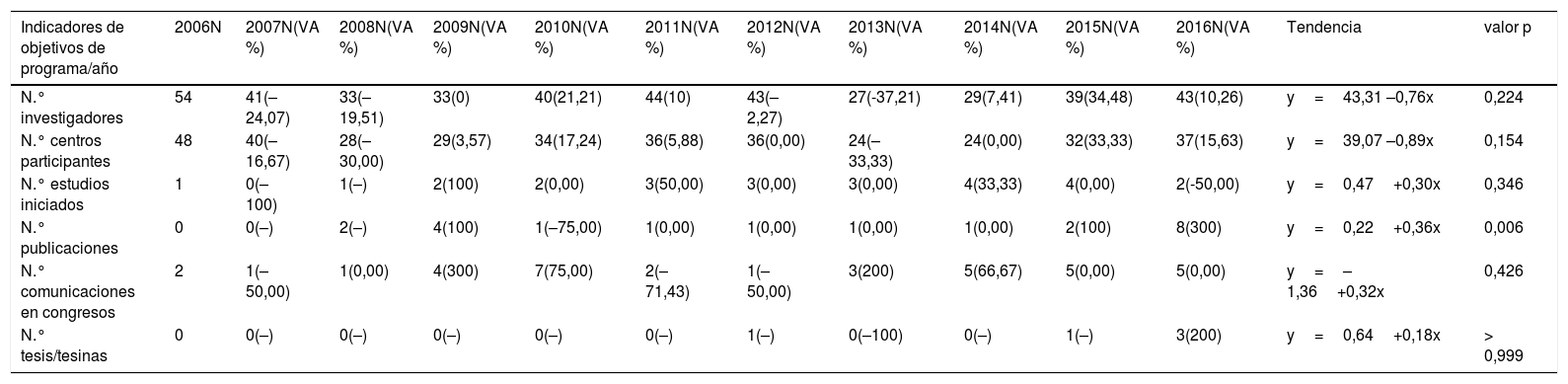
Se incrementaron significativamente: grupos etarios de 40-50 años y > 50 años, primera atención en especialista de zona, hospitalización, retraso diagnóstico mayor de 30 días, localizaciones diseminada y extrapulmonar única, cultivos (+), realización de antibiogramas, resistencia a fármacos, prolongación del tratamiento y fallecimientos por causa diferente de TB. Disminuyeron significativamente: los casos en mujeres, inmigrantes, privados de libertad y el tratamiento inicial con HRZ en dosis fijas medicamentosas (tabla 3).
Tendencias significativas de las proporciones de las principales variables analizadas a lo largo del periodo 2006-2016
| Variable | Tendencia(+): creciente(–): decreciente | OR (IC del 95%) | Valor p |
|---|---|---|---|
| Edad | |||
| 40-50 | y=–0,09+0,51x | 1,400 (1,099-1,783) | 0,006 |
| > 50 | y=–2,53+1,07x | 1,792 (1,452-2,211) | < 0,001 |
| Género | |||
| Mujer | y=9,13 –1,84x | 0,627 (0,500-0,786) | < 0,001 |
| País de origen | |||
| Otros | y=9,89 –1,03x | 0,711 (0,575-0,879) | 0,002 |
| Convivencia | |||
| Confinado | y=20,75 –1,69x | 0,283 (0,086-0,938) | 0,039 |
| Lugar 1.ª asistencia | |||
| Especialista de zona | y=–7,52 +1,98x | 1,444 (1,114-1,873) | 0,006 |
| Hospitalización | y=4,53 +0,03x | 1,345 (1,073-1,686) | 0,010 |
| Retraso diagnóstico: > 30 días | y=–0,03 +0,20x | 1,491 (1,179-1,886) | 0,001 |
| Localización | |||
| Diseminada | y=–12,17 +2,85x | 1,888 (1,239-2,879) | 0,003 |
| Extrapulmonar única | y=–5,04 +1,57x | 1,490 (1,108-2,003) | 0,008 |
| Microbiología | |||
| Cultivo (+) | y=–3,49 +0,59x | 1,462 (1,063-2,011) | 0,017 |
| Test sensibilidad | y=0,05 +0,14x | 1,720 (1,286-2,299) | < 0,001 |
| Resistencia a fármacos | y=–4,82 +2,26x | 2,323 (1,665-3,240) | < 0,001 |
| Tratamiento inicial | |||
| Combinado 3 fármacos | y=2,39 –1,90x | 0,065 (0,048-0,089) | < 0,001 |
| Otro | y=16,09 +1,88x | 0,515 (0,370-0,715) | < 0,001 |
| TDO | y=–10,83 +4,65x | 3,934 (2,996-5,165) | <0,001 |
| Resultado tratamiento | |||
| Curado | y=0,05-0,36x | 0,650 (0,526-0,804) | < 0,001 |
| Prolongación tratamiento | y=–31,75 +5,14x | 2,188 (1,660-2,883) | < 0,001 |
| Muerte por otra causa | y=–20,15 +6,78x | 1,923 (1,002-3,691) | 0,049 |
IC: intervalo de confianza; OR: odds ratio; TDO: tratamiento directamente observado.
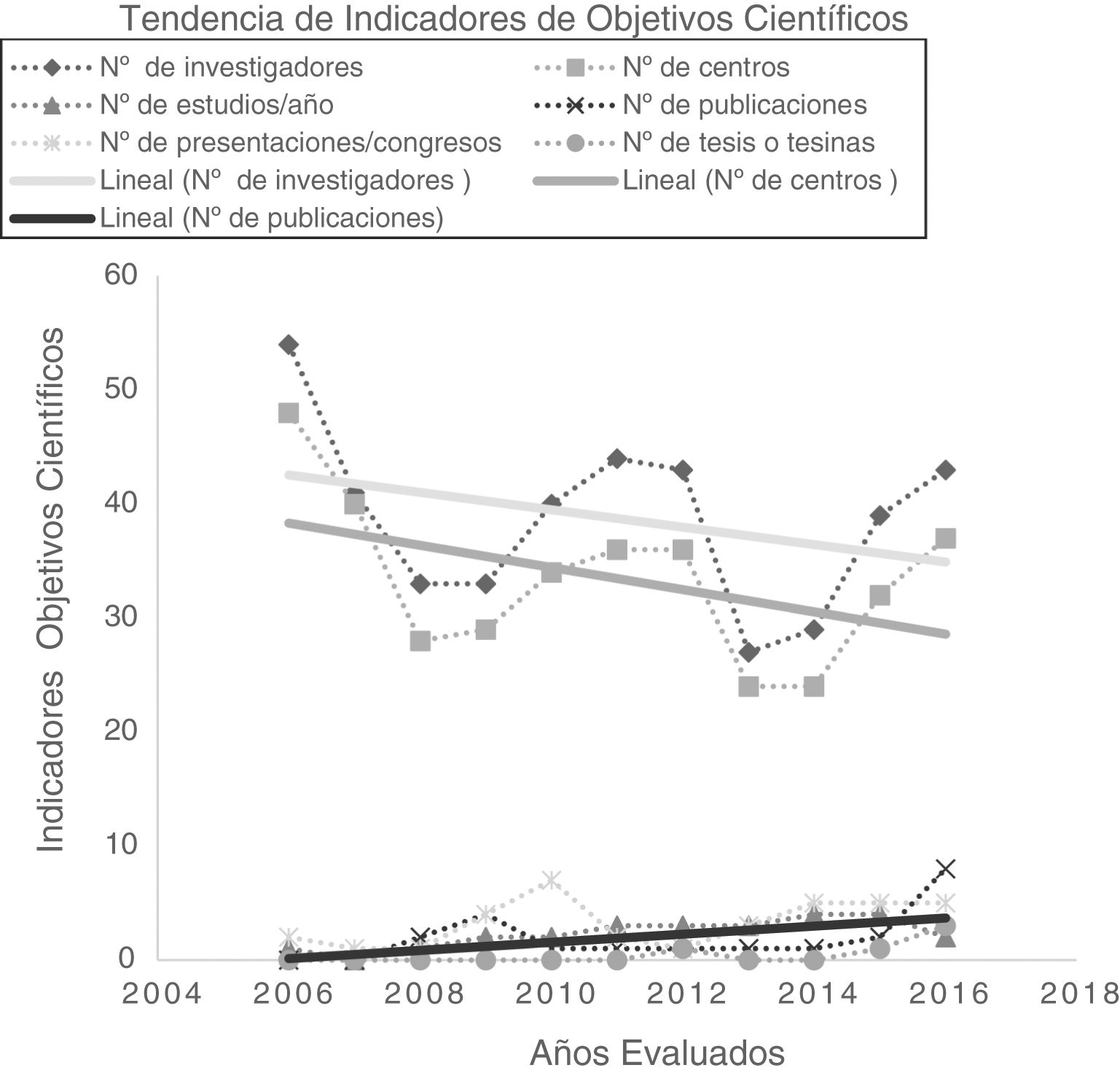
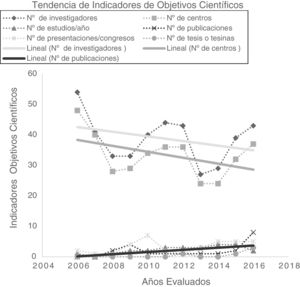
Investigadores y centros participantes tuvieron una tendencia decreciente pero las publicaciones anuales aumentaron de forma significativa alcanzando un máximo de 8 en 2016 (factor de impacto total: 49,664). También mejoraron: proyectos iniciados anualmente, presentaciones en congresos y tesis/tesinas, aunque de forma no significativa (tabla 4; fig. 4).
Descripción, variación anual y tendencias de los indicadores de objetivos del PII-TB (2006-2016)
| Indicadores de objetivos de programa/año | 2006N | 2007N(VA %) | 2008N(VA %) | 2009N(VA %) | 2010N(VA %) | 2011N(VA %) | 2012N(VA %) | 2013N(VA %) | 2014N(VA %) | 2015N(VA %) | 2016N(VA %) | Tendencia | valor p |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| N.° investigadores | 54 | 41(–24,07) | 33(–19,51) | 33(0) | 40(21,21) | 44(10) | 43(–2,27) | 27(-37,21) | 29(7,41) | 39(34,48) | 43(10,26) | y=43,31 –0,76x | 0,224 |
| N.° centros participantes | 48 | 40(–16,67) | 28(–30,00) | 29(3,57) | 34(17,24) | 36(5,88) | 36(0,00) | 24(–33,33) | 24(0,00) | 32(33,33) | 37(15,63) | y=39,07 –0,89x | 0,154 |
| N.° estudios iniciados | 1 | 0(–100) | 1(–) | 2(100) | 2(0,00) | 3(50,00) | 3(0,00) | 3(0,00) | 4(33,33) | 4(0,00) | 2(-50,00) | y=0,47+0,30x | 0,346 |
| N.° publicaciones | 0 | 0(–) | 2(–) | 4(100) | 1(–75,00) | 1(0,00) | 1(0,00) | 1(0,00) | 1(0,00) | 2(100) | 8(300) | y=0,22+0,36x | 0,006 |
| N.° comunicaciones en congresos | 2 | 1(–50,00) | 1(0,00) | 4(300) | 7(75,00) | 2(–71,43) | 1(–50,00) | 3(200) | 5(66,67) | 5(0,00) | 5(0,00) | y=–1,36+0,32x | 0,426 |
| N.° tesis/tesinas | 0 | 0(–) | 0(–) | 0(–) | 0(–) | 0(–) | 1(–) | 0(–100) | 0(–) | 1(–) | 3(200) | y=0,64+0,18x | > 0,999 |
VA %: variación interanual: variación porcentual con relación al año previo.
En este trabajo se ha evaluado el PII-TB en sus primeros 11 años de evolución, siendo el primer PII de SEPAR que ha sido evaluado. Ello ha permitido conocer la evolución de importantes variables relacionadas con la TB en España a partir del registro del PII-TB y evaluar los objetivos científicos del mismo19.
Destaca la tendencia decreciente en la evolución anual del número de casos lo que sugiere un control positivo de la enfermedad. Programas de Barcelona y Galicia con muchos años de vigilancia activa20,21 y el Ministerio de Sanidad22,23 observaron tendencias similares.
La aportación de casos es muy variable y se podría relacionar con el mayor o menor interés de los neumólogos de cada CC. AA. (fig. 1). La variabilidad anual del número de casos se explicaría por la posibilidad o no de financiar la aportación de casos, el interés por los distintos estudios y la mayor o menor motivación de los investigadores tras tantos años de colaboración voluntaria. De hecho, el número de casos de 2006 podría considerarse como valor atípico (outlier) porque ese año se pagó un incentivo por caso incluido, lo que hace pensar que la motivación fue mayor y favoreció la inclusión de casos. En la figura 3 se aprecia un declive menor cuando no se incluye dicho año y ello estaría más cercano a la realidad. En el decrecimiento más acusado en mujeres, podrían influir temas socio-culturales24.
La tendencia decreciente en inmigrantes podría relacionarse con la crisis económica que ha reducido su llegada a España25 y con limitaciones en el acceso sanitario durante los últimos años en diversas CC. AA.26. La inmigración masiva de algunos años sí habría influido en el incremento de resistencias27.
La tendencia decreciente en los más jóvenes y la creciente en los de mayor edad indicaría que la transmisión está más controlada, disminuyendo la transmisión reciente a la par que aumentaría la reactivación endógena28.
Llama la atención el incremento de las hospitalizaciones cuando el manejo debería ser prioritariamente ambulatorio. Ello podría deberse la inclusión de casos de un centro que ingresa pacientes especialmente complicados, pero el retraso diagnóstico creciente también podría influir en ello, ya que conllevaría TB avanzadas que requieran ingreso asociándose, además, a estancias hospitalarias mayores de 15 días29. Igualmente, las tendencias crecientes de las localizaciones diseminadas y TB-EP que se han observado recientemente23.
Dos de los indicadores para evaluar los programas de control de la TB son un retraso diagnóstico inferior a 30 días y el TDO en pacientes con factores asociados a incumplimiento30. Este trabajo muestra que el TDO sí que ha aumentado en los años evaluados, pero el retraso diagnóstico se ha ido incrementando de acuerdo con un estudio del PII-TB31, lo que puede comportar transmisión y brotes epidémicos32-34.
El último informe global de la OMS35 considera el test de sensibilidad a fármacos como uno de los pilares básicos del control de la TB y según este estudio su realización se ha incrementado, pero ningún año ha alcanzado el 100% recomendado.
A pesar de las recomendaciones nacionales36 e internacionales37 de prescribir tratamientos con 4 fármacos, un estudio del PII-TB mostró que un elevado porcentaje de pacientes eran tratados con 3 fármacos hasta el año 201238. Se ha observado que esta pauta ha disminuido de forma significativa, lo cual podría estar relacionado con las recomendaciones realizadas desde dicho estudio.
Algunos centros han dejado de participar por el cese de la colaboración del investigador (por cambio de hospital, jubilación o enfermedad), pero también hay que pensar que no se ha sabido inculcar interés suficiente para favorecer su continuidad. Es posible que la acreditación de las Unidades de TB, fomentadas por SEPAR39, facilite una colaboración más estable.
Los indicadores de los objetivos científicos han evolucionado favorablemente. El número de publicaciones40 se ha incrementado significativamente, pero son mejorables el número de comunicaciones a congresos y el de tesis/tesinas, aunque han crecido especialmente en el último año.
El análisis retrospectivo facilita la recogida de información, pero tiene desventajas como la dificultad para recuperar missings, la subjetividad de los profesionales en la interpretación de algunas actividades y la inclusión exclusiva de los casos diagnosticados por los participantes. Estas limitaciones se minimizaron mediante un control permanente de la base de datos y una elevada coordinación con los investigadores.
En conclusión, este estudio muestra que el PII-TB de SEPAR proporciona importante información sobre la evolución de la TB en España. En algunos casos positiva: tendencia decreciente de casos, mayor número de casos asistidos inicialmente por especialistas de zona o incremento de TDO. En otros, negativa: incremento del retraso diagnóstico, de la hospitalización y la resistencia a fármacos o la necesidad de prolongar los tratamientos. Con relación al PII-TB, es necesario favorecer la participación de nuevos colaboradores, y seguir evaluando este Programa para mejorar el control y la investigación sobre esta vieja enfermedad.
FinanciaciónEl trabajo ha sido financiado con una beca SEPAR: 415/2017.
AutoríaTR: concepción del estudio, análisis de resultados y redacción del manuscrito. JMGG, JAC, JRM, LA, MMG, JAG, MAJ, JFM, IM, AP, FS, MLS y JAC: análisis de resultados, lectura crítica, revisión de diversas versiones y aprobación final del manuscrito. Grupo de Trabajo PIITB: recogida de datos.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
R. Agüero (Hospital Marqués de Valdecilla, Santander); J.L. Alcázar (Instituto Nacional de Silicosis, Oviedo); N. Altet (Unidad de Prevención y Control de la Tuberculosis, Barcelona); L. Altube (Hospital Galdakao, Galdakao); F. Álvarez Navascués (Hospital San Agustín, Avilés, Asturias); M. Barrón (Hospital San Millán-San Pedro, Logroño); P. Bermúdez (Hospital Universitario Carlos Haya, Málaga), R. Blanquer (Hospital Dr. Peset, Valencia); L. Borderías (Hospital San Jorge, Huesca); A. Bustamante (Hospital Sierrallana, Torrelavega); J.L. Calpe (Hospital La Marina Baixa, Villajoyosa); F. Cañas (Hospital Insular de Gran Canaria, Las Palmas de Gran Canaria); F. Casas (Hospital Clínico San Cecilio, Granada), X. Casas (Hospital de Sant Boi, Sant Boi de Llobregat), E. Cases (Hospital Universitario La Fe, Valencia); R. Castrodeza (Hospital El Bierzo Ponferrada-León, Ponferrada); J.J. Cebrián (Hospital Costa del Sol, Marbella); J.E. Ciruelos (Hospital de Cruces, Guetxo); A.E. Delgado (Hospital Santa Ana, Motril); D. Díaz (Complejo Hospitalario Juan Canalejo, La Coruña); B. Fernández (Hospital de Navarra, Pamplona); A. Fernández (Hospital Río Carrión, Palencia); J. Gallardo (Hospital Universitario de Guadalajara, Guadalajara); M. Gallego (Corporación Sanitaria Parc Taulí, Sabadell); C. García (Hospital General Isla Fuerteventura, Puerto del Rosario); F.J. García (Hospital Universitario de la Princesa, Madrid); F.J. Garros (Hospital Santa Marina, Bilbao); C. Hidalgo (Hospital Universitario Virgen de las Nieves, Granada), M. Iglesias (Hospital Marqués de Valdecilla, Santander); G. Jiménez (Hospital de Jaén); J.M. Kindelan (Hospital Universitario Reina Sofía, Córdoba); J. Laparra (Hospital Donostia-San Sebastián, San Sebastián); R. Lera (Hospital Dr. Peset, Valencia), T. Lloret (Hospital General Universitario de Valencia, Valencia); M. Marín (Hospital General de Castellón, Castellón); J.T. Martínez (Hospital Mutua de Terrassa, Terrassa); E. Martínez (Hospital de Sagunto, Sagunto); A. Martínez (Hospital de La Marina Baixa, Villajoyosa); C. Melero (Hospital 12 de Octubre, Madrid); C. Milà (Unidad de Prevención y Control de la Tuberculosis, Barcelona); C. Morales (Hospital Universitario Virgen de las Nieves, Granada), M.A. Morales (Hospital Cruz Roja Inglesa, Ceuta); V. Moreno (Hospital Carlos III, Madrid); A. Muñoz (Hospital Universitario Carlos Haya, Málaga), L. Muñoz (Hospital Reina Sofía, Córdoba); C. Muñoz (Hospital Clínico Universitario de Valencia, Valencia); J.A. Muñoz (Hospital Universitario Central, Oviedo); I. Parra (Hospital Universitario Virgen de la Arrixaca, El Palmar); J.A. Pérez (Hospital Arnau de Vilanova, Valencia); P. Rivas (Hospital Virgen Blanca, León); J. Rodríguez (Hospital Universitario Virgen de las Nieves, Granada); J. Sala (Hospital Universitario Joan XXIII, Tarragona); M. Sánchez (Unidad de Tuberculosis Distrito Poniente, Almería); P. Sánchez (Hospital del Mar, Barcelona); F. Sanz (Hospital General Universitario de Valencia, Valencia); M. Somoza (Consorcio Sanitario de Tarrasa, Barcelona), E. Trujillo (Complejo Hospitalario de Ávila, Ávila); E. Valencia (Hospital Carlos III, Madrid); A. Vargas (Hospital Universitario Puerto Real, Cádiz); I. Vidal (Complejo Hospitalario Juan Canalejo, La Coruña); R. Vidal (Hospital Vall d’Hebron, Barcelona); M.A. Villanueva (Hospital San Agustín, Avilés, Asturias); A. Villar (Hospital Vall d’Hebron, Barcelona); M. Vizcaya (Complejo Hospitalario Universitario de Albacete, Albacete); M. Zabaleta (Hospital de Laredo, Laredo); G. Zubillaga (Hospital Donostia-San Sebastián, San Sebastián).