El edema pulmonar intersticial es un trastorno de la función pulmonar que limita la capacidad de difusión. Se ha descrito en deportistas que realizan ejercicios de alta intensidad y duración, en los que se produce una alteración de la barrera alveolocapilar1,2, en especial buceadores3, triatletas, nadadores de diversas especialidades4 y montañeros5, y está muy bien descrito en los caballos de carreras6. Su prevalencia en el deporte es desconocida, aunque con toda probabilidad está infravalorada. Por su característica aparición en los diferentes deportes acuáticos se ha consolidado el concepto de edema pulmonar del nadador o swimming-induced pulmonary edema (SIPE)4. Se explica por la sobrecarga del lecho capilar pulmonar debido al propio ejercicio que solicita la movilización de un elevado gasto cardíaco, por la redistribución sanguínea de ese volumen por la temperatura del agua, por la posición del tórax y, en ocasiones, por una innecesaria sobrehidratación7. Por otra parte, es lícito pensar que la presencia de ciertos procesos inflamatorios que modifican la permeabilidad tisular pulmonar8 puede facilitar la aparición del edema pulmonar en ciertas condiciones de sobresolicitación en estos deportistas.
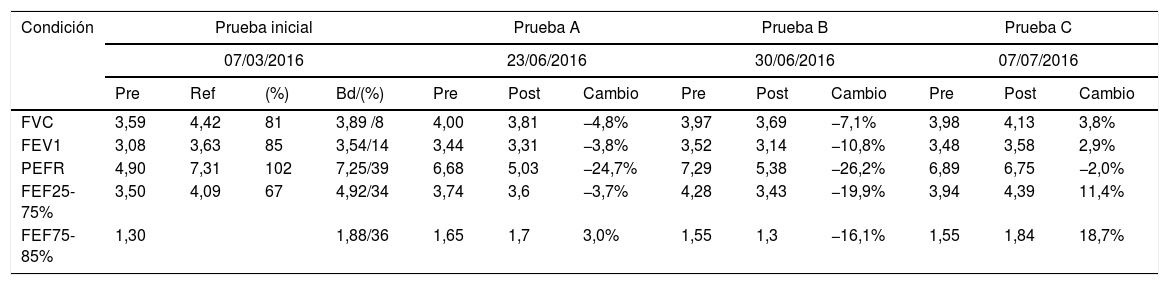
El presente caso corresponde a una nadadora de nivel olímpico de 21años, con asma leve intermitente en la infancia de la que en la actualidad solo precisa tratamiento preventivo para el asma de esfuerzo de forma ocasional, y que presenta una clínica discordante a pesar del tratamiento correcto de su asma. La deportista acudió por presentar sensación de disnea elevada y «diferente» a la propia de su asma, de inicio progresivo y en relación con la intensidad de ejercicio, con una limitación franca a una velocidad de nado moderada. A su vez, se acompañaba de una fatiga periférica superior a la que correspondería para el tipo de trabajo realizado y de la que se recuperaba con un breve reposo, para reaparecer cuando se repetía el mismo tipo de trabajo. La historia clínica previa y la exploración física fueron normales, sin síntomas sugestivos de infección de vías respiratorias, o una posible exposición a contaminantes ambientales o alérgenos. Se practicó espirometría basal forzada, que mostró unos valores inferiores a lo esperado en una nadadora9 y un patrón obstructivo con prueba broncodilatadora positiva (prueba inicial en la tabla 1). Se inició tratamiento de base estándar con un combinado de formoterol/budesonida 9/320μg en polvo seco, dos veces al día, administrado en agenda según la sesión de entrenamiento, es decir, primera dosis antes del entrenamiento de la mañana y segunda dosis antes del vespertino. Después de 3meses de tratamiento la deportista presentaba los síntomas y la limitación de rendimiento en una calidad e intensidad algo inferiores pero que seguían condicionando las sesiones de trabajo. La espirometría previa y posterior a la sesión de trabajo mostró entonces valores de una cierta broncoconstricción por esfuerzo (prueba B en la tabla 1). En la auscultación después de esa sesión solo se percibió una respiración ruda y fuerte con una espiración alargada, así como una pulsioximetría que mostró valores entre el 95 y el 98%. Ante la sospecha de una posible sobrecarga del lecho vascular de edema pulmonar intersticial y ante la dificultad para hacer una valoración y seguimiento de las modificaciones de la DLCO, se practicó ecografía de parénquima pulmonar después del esfuerzo, donde se observaron las líneas b (cometas) propias del edema pulmonar10 y se evaluaron los niveles de proBNP pre/postesfuerzo (8,3 y 8,5pg/ml, respectivamente), que se consideran dentro del rango de normalidad. Tomando en consideración que podríamos estar ante la presencia de un edema pulmonar limitante del ejercicio solicitamos permiso a la Agencia Española Antidopaje para utilizar durante un corto periodo de tiempo —una semana— un inhibidor de la anhidrasa carbónica11, acetazolamida, con fin preventivo y diagnóstico, dado que la presencia de diuréticos en la muestra de orina de un control de dopaje se considera en el apartado S5 como un resultado adverso bajo el concepto de una sustancia para mejorar el rendimiento o el resultado (p.ej., perder peso para cambiar de categoría), como por su acción de enmascarante de otras sustancias prohibidas12. Durante el periodo de espera la deportista paró el tratamiento preventivo, manteniéndose la misma sintomatología y mostrando una espirometría de mayor broncoconstricción. Se pautó acetazolamida 250mg por vía oral en una dosis única matutina durante una semana según lo previsto, sin el tratamiento combinado preventivo. Como se observa en la prueba C de la tabla 1, al término de ese periodo los valores espirométricos postesfuerzo mostraban incluso una broncodilatación en el postentreno, con total ausencia de síntomas o signos de sufrimiento respiratorio y una ecografía postejercicio normal.
Espirometría basal forzada realizada antes de ir a entrenar (Pre) y a los 30 minutos después de entrenar (Post) La prueba A corresponde a la posterior a una semana tomando budesonida y formoterol, la prueba B es después de una semana sin tratamiento y la prueba C es después de una semana tomando acetazolamida
| Condición | Prueba inicial | Prueba A | Prueba B | Prueba C | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 07/03/2016 | 23/06/2016 | 30/06/2016 | 07/07/2016 | ||||||||||
| Pre | Ref | (%) | Bd/(%) | Pre | Post | Cambio | Pre | Post | Cambio | Pre | Post | Cambio | |
| FVC | 3,59 | 4,42 | 81 | 3,89 /8 | 4,00 | 3,81 | −4,8% | 3,97 | 3,69 | −7,1% | 3,98 | 4,13 | 3,8% |
| FEV1 | 3,08 | 3,63 | 85 | 3,54/14 | 3,44 | 3,31 | −3,8% | 3,52 | 3,14 | −10,8% | 3,48 | 3,58 | 2,9% |
| PEFR | 4,90 | 7,31 | 102 | 7,25/39 | 6,68 | 5,03 | −24,7% | 7,29 | 5,38 | −26,2% | 6,89 | 6,75 | −2,0% |
| FEF25-75% | 3,50 | 4,09 | 67 | 4,92/34 | 3,74 | 3,6 | −3,7% | 4,28 | 3,43 | −19,9% | 3,94 | 4,39 | 11,4% |
| FEF75-85% | 1,30 | 1,88/36 | 1,65 | 1,7 | 3,0% | 1,55 | 1,3 | −16,1% | 1,55 | 1,84 | 18,7% | ||
Con la información disponible, a falta de una medición de DLCO que sería determinante, podemos justificar la presencia de un ligero edema intersticial producido por la práctica de ejercicio en esta deportista, que se previno con la administración de acetazolamida. Este caso, por un lado, permite destacar la utilidad de la espirometría como una herramienta sencilla y práctica en el apoyo de la historia clínica de esta grave alteración, especialmente en la práctica de la natación en aguas abiertas13; por otro lado, plantea la necesidad de decidir si el paciente es tributario de una medicación que, al ser considerada dopaje positivo, precisa una solicitud de autorización terapéutica. Sabemos que la difusión pulmonar mejora con el entrenamiento14 y que es una de las diversas cualidades diferenciadoras en el rendimiento deportivo15,16. Si el SIPE es un problema de adaptación puntual debido a razones fisiopatológicas asociadas o no a procesos inflamatorios o responde a una limitación funcional definitiva de algunos sujetos, debe estudiarse para cada caso de forma particular. Un tratamiento con un fin terapéutico no puede nunca tener una orientación final al rendimiento deportivo. En ese sentido, las autoridades deportivas deberán ser cautas en permitir o no la utilización de una sustancia en un deportista, según se considere su uso como preventivo de una respuesta patológica o un medio para superar una limitación al esfuerzo. Ello deberá basarse en informes y pruebas adecuadas según nuestro conocimiento de estas entidades que debemos seguir desarrollando16.