Las causas más frecuentes de derrame pleural en pacientes con leucemia aguda mieloide son las infecciones (bacterianas o virales), otros procesos neoplásicos, la quimioterapia y las derivadas del proceso neoplásico. La supervivencia está determinada por la respuesta al tratamiento de la patología hematológica1.
El diagnóstico de malignidad en líquido pleural, cuando se realiza por un estudio microscópico citomorfológico, precisa un mínimo de 60 mililitros de muestra2.
En casos de derrame pleural refractario al tratamiento de la enfermedad de base es necesaria la realización de una pleurodesis para el control de los síntomas respiratorios.
Presentamos el caso de un paciente de 76 años diagnosticado de leucemia aguda mieloide hacía 2 meses por inmunofenotipo compatible en médula ósea, con estudio citogenético normal (46,XY[15]), tratado con 3 ciclos de 5-azacitidina.
Ingresó por disnea, fiebre de 38°C y taquicardia(120 lpm). Presentaba leucocitosis(45×109/L), anemia(hemoglobina 88g/L), trombocitosis(719×109/L) y niveles séricos de lactato deshidrogenasa(LDH) de 1663 IU/L (normal:125-220 IU/L). La radiografía y la TC torácica mostraban un derrame pleural izquierdo importante.
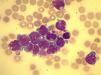
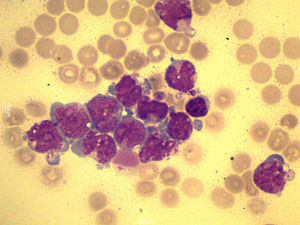
Mediante toracocentesis se obtuvieron 90 mililitros de líquido pleural que contenía 1.200 linfocitos/μL(normal:<200/μL),glucosa 52mg/dL(normal:70-110mg/dL), LDH 1.724 IU/L(normal:125-220 IU/L) y un pH de 7,38. Los cultivos microbiológicos fueron negativos. Se realizó citocentrifugación y tinción May-Grünwald/Giemsa del líquido pleural para examen microscópico (fig. 1). El inmunofenotipado por citometría de flujo (CD34, CD33, CD13 y CD117, pero no CD14 ni CD15) confirmaba la presencia de células mieloblásticas en líquido pleural. El estudio citogenético con técnicas de bandas G resultó normal, coincidiendo con el fenotipo celular de su leucemia mieloide aguda.
Se estableció el diagnóstico de derrame pleural leucémico realizándose un drenaje pleural con escasa respuesta. Una semana más tarde, precisó pleurodesis con bleomicina para controlar la disnea derivada del empeoramiento del derrame pleural. El cuadro respiratorio empeoró de manera progresiva hasta el fallecimiento del paciente a los 15 días.
En caso de derrame pleural leucémico, se debe comprobar la línea clonal celular mediante un análisis de hibridación in situ por fluorescencia (FISH)3.
En la selección rutinaria de estos pacientes para indicación de pleurodesis no existe una clara correlación entre el valor de pH del líquido pleural y la supervivencia, siendo el estado clínico el mejor predictor de supervivencia pospleurodesis.
En pacientes sin pleurodesis previas no se han encontrado diferencias significativas entre el drenaje pleural permanente con catéter y la pleurodesis con talco en la mejora del control de la disnea4.
Tanto la bleomicina como el talco han demostrado ser buenos agentes esclerosantes, con eficacia similar en pleurodesis para el control de derrames pleurales malignos sintomáticos. Aunque en nuestro paciente se usó la bleomicina, es importante tener en cuenta que el talco es más económico y podría tener una tasa de éxito superior en la reducción de la recidiva del derrame pleural maligno, frente tanto a la bleomicina como a otros agentes esclerosantes, pese a que esa diferencia no se ha demostrado estadísticamente significativa5.
Se han documentado muchos agentes esclerosantes para realización de pleurodesis (povidona yodada, doxiciclina, nitrato de plata, interferón alfa-2b, etc.) demostrando buenos resultados, pero la disparidad en el diseño de dichos estudios dificulta su comparación. Son necesarios futuros estudios que ayuden a consensuar el mejor método de pleurodesis en estos pacientes.