La Organización de Neumonía adquirida en la Comunidad (CAPO, siglas en inglés: Community Acquired Pneumonia Organization) es un estudio observacional internacional en 130 hospitales de un total de 31 países, para evaluar la gestión actual de los pacientes hospitalizados con neumonía adquirida en la comunidad (NAC). Utilizando la base de datos centralizada de CAPO, se realizó este subestudio con el objetivo de evaluar el grado de cumplimiento con las guías nacionales en Venezuela, para definir en qué áreas se puede intervenir para mejorar la atención del paciente hospitalizado con NAC.
MétodosEn este estudio retrospectivo observacional, se usaron indicadores de calidad para evaluar la atención de pacientes hospitalizados con NAC en 8 centros de Venezuela. El nivel de cumplimiento fue clasificado como óptimo (>90%), intermedio (60-90%), y bajo (<60%).
ResultadosSe enrolaron 454 pacientes con NAC. El tratamiento empírico administrado dentro de las 8 horas de la admisión fue óptimo (96%), el resto de los indicadores mostraron un bajo nivel de cumplimiento (<60%).
ConclusionesPodemos decir que existen muchas áreas en el manejo de las NAC en Venezuela que no se efectúan de acuerdo a las guías nacionales de la SOVETHORAX1. En todo proceso de mejora de calidad la primera etapa es la evaluación de la diferencia entre lo recomendado y lo que se efectúa en la práctica clínica diaria. Este estudio cumple con este primer paso, pero el desafío a futuro es implementar los procesos necesarios para mejorar el manejo de la NAC en Venezuela.
The Community-Acquired Pneumonia Organization (CAPO) is an international observational study in 130 hospitals, with a total of 31 countries, to assess the current management of hospitalized patients with community-acquired pneumonia (CAP). 2 Using the centralized database of CAPO was decided to conduct this study with the aim of evaluate the level of adherence with national guidelines in Venezuela, to define in which areas an intervention may be necessary to improve the quality of care of hospitalized patients with CAP.
MethodsIn this observational retrospective study quality indicators were used to evaluate the management of hospitalized patients with CAP in 8 Venezuelan's centers. The care of the patients was evaluated in the areas of: hospitalization, oxygen therapy, empiric antibiotic therapy, switch therapy, etiological studies, blood cultures indication, and prevention. The compliance was rated as good (>90%), intermediate (60% to 90%), or low (<60%).
ResultsA total of 454 patients with CAP were enrolled. The empiric treatment administered within 8hours of the patient arrival to the hospital was good (96%), but the rest of the indicators showed a low level of adherence (<60%).
ConclusionWe can say that there are many areas in the management of CAP in Venezuela that are not performed according to the national guidelines of SOVETHORAX.1 In any quality improvement process the first step is to evaluate the difference between what is recommended and what is done in clinical practice. While this study meets this first step, the challenge for the future is to implement the processes necessary to improve the management of CAP in Venezuela.
La neumonía adquirida de la comunidad (NAC) continúa siendo una enfermedad con alta morbimortalidad a pesar de los avances en diagnóstico y tratamiento. Es un motivo muy frecuente de consulta ambulatoria y una causa frecuente de ingreso hospitalario en centros asistenciales teniendo un alto impacto en los costos en salud, afectando fundamentalmente a la población anciana y a aquellos pacientes con múltiples comorbilidades3. En Venezuela la NAC ocupa el noveno lugar en la mortalidad nacional, siendo responsable del 3% de las muertes notificadas, con un total de 3.582 defunciones, según datos del Ministerio del Poder Popular para la Salud (MPPS) en el Anuario de Mortalidad del 20104.
Muchas de las guías de NAC de Latinoamérica siguen los lineamientos generales de las recomendaciones de la Sociedad Americana de Enfermedades Infecciosas (por sus siglas en inglés, IDSA) y de la Sociedad Americana del Tórax (por sus siglas en inglés, ATS)3, solo con algunas excepciones. Como las recomendaciones de estas guías se basan en evidencia científica, se obtienen mejores resultados cuando se aplican a la práctica clínica diaria. El principal objetivo de las mismas es mejorar el resultado final (del inglés, clinical outcomes) del cuidado de estos pacientes, así como disminuir los costos de la atención médica. Pero esto solo es posible lograrlo adaptando las guías nacionales de acuerdo a cada escenario local, así como evaluando el cumplimiento de las mismas (implementación local).
Existe una manera de cuantificar el nivel de cumplimiento con las recomendaciones nacionales, y es utilizando los indicadores de calidad de cuidado (en inglés: Quality Indicators). Un indicador de calidad (también denominado indicador de performance) se calcula como un porcentaje en el cual el numerador lo constituye las veces que el cuidado del paciente se efectuó de acuerdo a las recomendaciones de las guías nacionales, mientras que el denominador lo constituye las veces que el cuidado está indicado.
La Organización de Neumonía adquirida en la Comunidad (CAPO, siglas en inglés: Community Acquired Pneumonia Organization) es un estudio multicéntrico internacional llevado a cabo en 130 hospitales de un total de 31 países para evaluar el manejo de los pacientes hospitalizados con NAC2. Utilizando la base de datos centralizada de CAPO se decidió realizar este estudio, con el objetivo de evaluar el grado de cumplimiento con las guías nacionales en Venezuela, y definir en qué áreas se puede intervenir para mejorar la atención del paciente hospitalizado con NAC con el fin de mejorar los resultados.
MétodoSe trata de un subestudio de CAPO, en el que se evalúan de manera retrospectiva y observacional las historias clínicas de pacientes hospitalizados con NAC en 8 hospitales en Venezuela. Los hospitales fueron seleccionados en base a la presencia activa de un investigador de CAPO en dicha institución.
En el estudio CAPO, dado que el objetivo es evaluar la práctica real, los datos sobre la práctica se obtuvieron de las historias clínicas y se realizó una revisión retrospectiva de los casos después del alta hospitalaria. Todos los expedientes médicos que tenían un diagnóstico de NAC se consideraron elegibles para la revisión.
Diagnóstico de la NAC: los criterios para hacer el diagnóstico correcto de la NAC se cumplieron si el paciente se presentaba con un nuevo (o cambiante) infiltrado pulmonar asociado con al menos uno de los siguientes: nuevo comienzo de tos o empeoramiento de tos preexistente, fiebre o hipotermia, leucocitosis, desviación a la izquierda, o leucopenia. La neumonía se considerará adquirida en la comunidad si los pacientes presentaban<48 horas de ingreso hospitalario desde el comienzo de los síntomas.
Como se trata de un estudio retrospectivo, observacional, no se realizó ningún procedimiento clínico o de laboratorio requeridos por el protocolo.
Cada paciente fue identificado por las iniciales del primer nombre, segundo nombre y apellido, y se le dio un número de código. Se recopilaron datos sobre una serie de indicadores de calidad para definir la gestión real de los pacientes hospitalizados con NAC, y para evaluar si existe variación entre el cuidado recomendado y el llevado a cabo.
Los indicadores de calidad utilizados en este estudio fueron ideadas por los investigadores principales en base a una revisión de la literatura1,3,5–11 y teniendo en cuenta el manejo de la NAC propuesta por la ATS y la IDSA1.
El estudio y el uso de los datos fueron aprobados por el comité de investigación de CAPO2. Las historias clínicas de 454 pacientes fueron seleccionadas por un muestreo al azar tomándose la primera NAC del comienzo de cada mes y estas incluían el periodo 2002-2011. Los pacientes fueron tratados en los servicios de medicina interna y neumología en 8 hospitales de nivel terciario en Venezuela.
Los siguientes indicadores de calidad fueron evaluados:
Necesidad de ingreso hospitalario: la proporción de pacientes con una hospitalización apropiada de acuerdo al riesgo de mortalidad (CURB-65 ≥2) fue utilizada como indicador de calidad. Para este indicador, el numerador fue el número de pacientes hospitalizados con riesgo de clase ≥2, y el denominador el número total de pacientes hospitalizados con NAC.
Evaluación de la oxigenación: se utilizó la proporción de pacientes con evaluación basal del estado de oxigenación al momento de la hospitalización. Para este indicador, el numerador fue el número total de pacientes con evaluación basal del estado de oxigenación por oximetría de pulso y/o gases arteriales al momento del ingreso hospitalario y el denominador fue el número total de pacientes hospitalizados con NAC.
Selección del tratamiento antibiótico empírico inicial: se definió como la proporción de pacientes admitidos al hospital que fueron tratados de forma empírica de acuerdo a las recomendaciones de las guías nacionales. Para este indicador, el numerador fue el número de pacientes admitidos al hospital que fueron tratados de un modo empírico de acuerdo con las guías nacionales y el denominador fue el número total de pacientes internados con NAC.
Administración de antibióticos dentro de las 8 horas de admisión: se evaluó la proporción de pacientes internados con NAC en quienes la administración del tratamiento empírico inicial se indicó durante las primeras 8 horas de admisión. Para este indicador, el numerador fue el número de pacientes internados en los cuales la primera dosis de antibióticos fue administrada dentro de las 8 horas de arribo al hospital y el denominador fue el número total de pacientes con NAC.
Paso de los antibióticos de la vía endovenosa a la vía oral (en inglés: switch therapy): se utilizó la proporción de pacientes en los cuales el paso de los antibióticos de la vía endovenosa a la vía oral (terapia switch) fue realizada de acuerdo a los criterios establecidos en las guías nacionales. Para este indicador, el numerador fue el número de pacientes hospitalizados en los cuales el paso a vía oral fue realizado dentro de las 24 horas de ser candidato a switch y el denominador el número total de pacientes hospitalizados con neumonía que fueron candidatos para la terapia switch.
Estudio etiológico: se definió como la proporción de pacientes hospitalizados por NAC en los cuales se realizó toma de alguna muestra clínica con el objetivo de definir el agente causal (cultivo de esputo de buena calidad, hemocultivos, antígeno urinario para neumococo y/o legionella, serologías para agentes atípicos, PCR, etc.). Para este indicador, el numerador fue el número de pacientes hospitalizados por NAC en los cuales se tomó al menos una muestra clínica para definir al agente etiológico y el denominador fue el número total de pacientes hospitalizados por NAC.
Indicación de hemocultivos: se utilizó la proporción de pacientes internados por NAC con los siguientes criterios clínicos: ingreso a UTI, abuso de alcohol, enfermedad hepática crónica severa, asplenia, leucopenia, imagen radiológica de cavitación pulmonar y/o derrame pleural en los cuales se tomaron hemocultivos al ingreso ya que estos son los criterios clínicos para la realización de hemocultivos en pacientes con NAC recomendados en las guías nacionales. Para este indicador el numerador fue el número total de pacientes con estos criterios clínicos en los que se realizó hemocultivos al ingreso, y el denominador fue el número total de pacientes internados con NAC con las características clínicas mencionadas.
Prevención de NAC: la prevención de NAC fue evaluada con 3 indicadores de calidad: 1) vacunación antineumocóccica, 2) vacunación antigripal, y 3) ofrecimiento de tratamiento para el cese del hábito tabáquico.
Fue utilizada la proporción de pacientes que recibieron la vacuna antineumocóccica (polisacárida). Para este indicador, el numerador fue el número total de pacientes que recibieron la vacuna antineumocóccica y el denominador el número total de pacientes que fueron candidatos para recibirla.
Se utilizó la proporción de pacientes que recibieron la vacuna antigripal. Para este indicador, el numerador fue el número total de pacientes que recibieron la vacuna antigripal y el denominador fue el número total de pacientes que fueron candidatos a recibir la vacuna durante la temporada de gripe.
La proporción de pacientes a quienes se les ofreció suspender el hábito tabáquico fue utilizada. Para este indicador, el numerador fue el número total de pacientes a quienes se les ofreció el cese del hábito tabáquico y el denominador el número total de pacientes fumadores capaces de comprender la explicación.
Nivel de cumplimientoEl nivel de cumplimiento con las recomendaciones de las guías nacionales se clasificó como optimo cuando el cumplimiento fue mayor al 90% (no se requieren medidas para mejorar), intermedio cuando el cumplimiento fue entre el 60 y el 90% (se requieren intervenciones para mejorar la calidad a un nivel óptimo), y bajo cuando el cumplimiento fue menor al 60% (se requieren prontas intervenciones para mejorar la calidad).
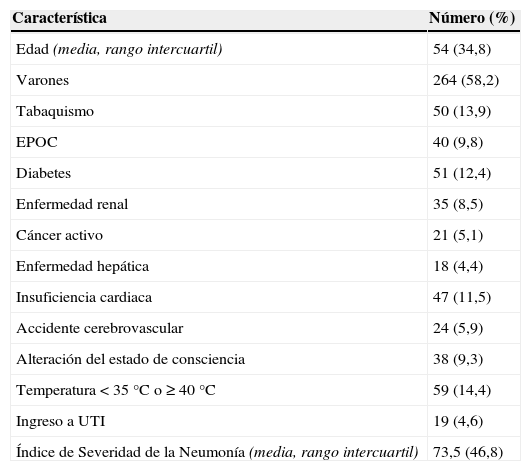
ResultadosSe analizó el enfoque inicial y el tratamiento clínico de un total de 454 pacientes hospitalizados en 8 centros de nivel terciario de Venezuela. Las características demográficas, enfermedades comórbidas y gravedad de la NAC al momento del ingreso hospitalario de los pacientes se describen en la tabla 1.
Características de los pacientes hospitalizados con neumonía adquirida de la comunidad (NAC)
| Característica | Número (%) |
|---|---|
| Edad (media, rango intercuartil) | 54 (34,8) |
| Varones | 264 (58,2) |
| Tabaquismo | 50 (13,9) |
| EPOC | 40 (9,8) |
| Diabetes | 51 (12,4) |
| Enfermedad renal | 35 (8,5) |
| Cáncer activo | 21 (5,1) |
| Enfermedad hepática | 18 (4,4) |
| Insuficiencia cardiaca | 47 (11,5) |
| Accidente cerebrovascular | 24 (5,9) |
| Alteración del estado de consciencia | 38 (9,3) |
| Temperatura <35°C o ≥40°C | 59 (14,4) |
| Ingreso a UTI | 19 (4,6) |
| Índice de Severidad de la Neumonía (media, rango intercuartil) | 73,5 (46,8) |
UTI: unidad de terapia intensiva.
Los resultados de los indicadores de calidad fueron los siguientes:
El número de pacientes internados por NAC en los que se registró el CURB-65 en la admisión fue 361, de ellos solo 29 (8%) tenían un CURB-65 ≥2.
Se registraron los datos sobre la evaluación de la oxigenación al momento de la hospitalización en 410 (90%) del total de pacientes. La determinación inicial de la saturación de oxígeno por medio de oxímetro de pulso y/o gasometría arterial fue realizada solo en 62 (15%) de estos pacientes.
Un tratamiento antibiótico empírico inicial de acuerdo con las recomendaciones de las guías nacionales fue documentado en 250 (55%) del total de 454 pacientes internados con NAC siendo los antibióticos más comúnmente utilizados ampicilina/sulbactam, cefotaxime, ceftriaxona, y levofloxacina.
La hora de admisión al hospital y administración de la primera dosis de antibióticos se encontró disponible en 321 pacientes. El tratamiento empírico administrado dentro de las 8 horas de haber llegado al hospital se realizó en 308 (96%) pacientes.
De una población total de 454 pacientes hospitalizados con NAC, 258 (57%) fueron candidatos para el paso de antibióticos de la vía endovenosa a la vía oral durante los primeros 7 días de hospitalización. El cumplimiento con las guías nacionales fue documentado en 38 (15%) de estos pacientes.
El número total de pacientes hospitalizados por NAC en los que se conocían los datos sobre la toma de muestras clínicas para diagnóstico etiológico fue de 84. De estos el numero pacientes en los cuales se tomó al menos una muestra clínica para definir al agente etiológico fue de 23 (27%).
El número de pacientes internados por NAC con criterio clínicos para realizar hemocultivos fue de 98 pacientes, de los cuales en solo 23 (23,5%) se tomaron muestras.
En cuanto a la evaluación de la prevención del NAC, el cumplimiento de las recomendaciones de vacunación antineumocóccica (polisacárida) fue documentada en el 6% de la población (18 de 325 pacientes), la vacuna antigripal en el 6% de la población (18 de 324 pacientes), y el ofrecimiento para dejar de fumar en el 34% de la población (33 de 96 pacientes).
En cuanto a los desenlaces clínicos de los pacientes hospitalizados con NAC, la media del número de días para alcanzar la estabilidad clínica fue 5,5, con una desviación estándar de 2,1; por otro lado la media de la estadía hospitalaria en días fue 7,9, con una desviación estándar de 37,8; y la mortalidad hospitalaria fue de 34 pacientes, para un 8,7%.
DiscusiónA través de este estudio es posible evidenciar que existen bajos nivel de cumplimiento con las guías nacionales en varios aspectos de la atención de pacientes hospitalizados con NAC en Venezuela. Las áreas de manejo con bajo cumplimiento son: la necesidad de ingreso hospitalario, la evaluación de la oxigenación, terapia antibiótica empírica inicial, el paso de la terapia antibiótica de la vía endovenosa a la vía oral (switch), el estudio etiológico e indicación de hemocultivos, la administración de la vacunación antineumocóccica y antigripal y el ofrecimiento del cese del hábito tabáquico.
Cada vez es más frecuente el uso de indicadores de calidad como herramienta de evaluación por parte de las organizaciones oficiales que auditan la calidad de la atención a nivel hospitalario12.
No se han efectuado estudios previos de evaluación de la adherencia a las guías nacionales de manejo de NAC en Venezuela que nos permitieran comparar los resultados. Un estudio similar fue realizado en Argentina en 2003 utilizando también la base de datos de CAPO6 en el cual el paso de la terapia antibiótica de la vía endovenosa a la vía oral, la administración de la vacunación antineumocóccica y el ofrecimiento para dejar de fumar arrojaron como resultado un bajo nivel de cumplimiento. Considerando que estos 2 países comparten ciertas características y valores socioculturales y económicos llama la atención la diferencia de cumplimiento con los demás índices de calidad evaluados en ambos estudios. Esto puede explicarse por el hecho de que en la Argentina se tiende a seguir más estrictamente los estándares de cuidado definidos en guías europeas y norteamericanas.
En referencia a la hospitalización adecuada las guías de práctica clínica para el manejo de la NAC en adultos de la ADSA/ATS del año 20072 recomiendan el uso de este indicador como criterio para la hospitalización de los pacientes (Nivel I de evidencia), aclarando además que el médico puede tener en cuenta otros factores adicionales como la disponibilidad y adecuado cumplimiento del tratamiento antibiótico ambulatorio, así como el soporte social y familiar en el medio extrahospitalario. Otros elementos que pueden influir en el momento de decidir una hospitalización son la descompensación de enfermedades de base (p. ej. enfermedades cardiovasculares, EPOC, etc.) y la falta de respuesta al tratamiento antibiótico vía oral ambulatorio. Alberti et al., en un trabajo realizado en Italia reportan un 58% de hospitalización en los pacientes vistos en la sala de emergencias con CURB 65 de 0-1, y en el 83% de los mismos se encontraron razones que justificaban la admisión13. Otro factor de importancia a tener en cuenta en cuanto a la decisión de ingreso hospitalario es la presencia de hipoxemia ya que este parámetro no está incluido en el CURB 65 y ha sido identificada por algunos autores en casi el 50% de los pacientes con CURB 65 de 0-1 siendo además la principal causa de ingreso hospitalario14. Sin embargo, cabe señalar que la adherencia con la evaluación basal de la oxigenación en Venezuela fue baja, con lo cual no creemos que este parámetro haya sido importante al momento de la toma de decisiones de ingreso hospitalario en nuestra cohorte de pacientes hospitalizados con NAC. El mismo problema se suscita con el parámetro «confusión» ya que un paciente con NAC y confusión mental probablemente se admita aunque tenga un score de 1. Estos elementos y sobre todo los factores sociales pudiesen ser algunas de las causas de la hospitalización en el 92% de los pacientes con CURB 65 <2 en nuestro estudio.
Con respecto a la evaluación de la oxigenación es de buena práctica clínica determinarla al ingreso con el fin de determinar gravedad de la NAC, ayudar a identificar la necesidad de hospitalización (aunque no esté incluida en el CURB 65) y contribuir en la toma de decisiones con respecto a los requerimientos de oxígeno y de ingreso en UCI. Dada la importancia de la evaluación de este elemento (oxigenación), preocupa el hecho de que solo fue realizada en el 15% de los pacientes hospitalizados ya que se trata de un gesto diagnóstico de bajo costo, rápido de realizar, sin complejidad asociada, y sin necesidad de contar con personal altamente entrenado para realizarlo.
Queda claro que la administración temprana de antibióticos no siempre se refleja en la elección correcta de los mismos ya que esto puede reflejar la falta de reconocimiento del foco de infección con la utilización de tratamiento antimicrobiano de amplio espectro. La administración de la primera dosis de antibióticos dentro de las 8 horas de la admisión en nuestra cohorte de pacientes fue adecuada, pero no hay consenso en la literatura con respecto al tiempo óptimo de la administración de antibióticos en pacientes hospitalizados con NAC y su impacto en los «outcomes» clínicos15–22.
Si bien los antimicrobianos se administraron en general en forma temprana, la adherencia con respecto a la elección del tipo de antibióticos de acuerdo a las recomendaciones de las guías nacionales fue baja. Si bien se contaba con los antibióticos más comúnmente utilizados en NAC la mayoría de las veces se utilizó monoterapia con betalactámicos sin considerar cobertura de gérmenes atípicos. Hay evidencia en la literatura que demuestra que la terapia de combinación en pacientes internados con NAC mejora los resultados clínicos23,24. Posibles explicaciones para tales deficiencias podrían ser la falta de implementación de guías locales de antibióticoterapia y uso racional de antibióticos, de entrenamiento y educación del personal de salud, y por ultimo de logística, muchas veces reflejado por incoordinación entre el servicio de emergencias, el piso de ingreso hospitalario, y la farmacia.
Con respecto a la falta de cumplimiento con el paso de antibióticos de la vía endovenosa a la vía oral podemos decir que es un fenómeno a nivel mundial6,25–27. De la misma manera que en Argentina y en Venezuela, se han reportado en otros países la presencia de barreras en el personal de salud que impiden la adecuada implementación de un cambio temprano de la vía de administración en pacientes con CAP. Algunas de las razones que explican esta deficiencia podrían ser la falta de una clara recomendación en las guías de práctica clínica locales, de expectativa de favorables resultados por parte del personal de salud y de métodos de chequeo diarios de criterios de «switch» en pases de sala (p. ej. a través de check-lists en las historias clínicas). Estudios reportan una adherencia variable en este indicador de un 22-94%25. Cabe señalar al respecto que las bondades de un paso temprano a vía oral son inmensas ya que disminuye la estadía hospitalaria y simplifica el tratamiento antibiótico empírico inicial con la subsecuente disminución del daño colateral por el uso de antibióticos de amplio espectro (infecciones asociadas a catéteres, Clostridium difficile, superinfección por gérmenes multirresistentes, etc.) y de los costos hospitalarios.
Indefectiblemente el nivel de adherencia con cada indicador de salud no es un fenómeno aislado sino que cada indicador se relaciona con el siguiente como eslabones de una cadena. Así, es mucho más difícil instaurar el paso de la vía endovenosa a la vía oral sino se conoce el agente etiológico de la NAC, con lo que muchas veces como fruto de tal desconocimiento se prosigue con el tratamiento empírico intravenoso inicial por el curso total del tratamiento generando aumento de costos, estadía hospitalaria, y efectos adversos.
Como dijimos anteriormente es de vital importancia definir el agente etiológico de las NAC con el fin de mejorar el cumplimiento con otros indicadores de calidad de cuidado. Este gesto diagnóstico contribuye con un paso precoz de la vía endovenosa a vía oral y disminuye los efectos adversos asociado al uso de catéteres endovenosos y antibióticos de amplio espectro. Resulta preocupante la falta de estudio etiológico en pacientes hospitalizados con NAC en Venezuela lo que podría estar explicado por distintos factores como falta de disponibilidad de kit diagnósticos por el elevado costo (antígeno urinario para legionella/neumococo), desconocimiento de las bondades de un diagnóstico etiológico rápido con respecto a la mejora de otros indicadores, falta de entrenamiento en técnicas de recolección del personal de salud, problemas de infraestructura y personal técnico entrenado en el laboratorio de microbiología para la interpretación de resultados, y falta de logística (falta de coordinación entre el departamento de emergencias, el piso de ingreso hospitalario y el laboratorio de microbiología para la correcta toma y transporte de las muestras clínicas).
Con respecto a las similitudes entre estos 2 países es probable que la prevención sea un déficit en la mayoría de países de Latinoamérica por lo que no es extraño que compartan bajos niveles de cumplimiento con respecto a vacunación y prevención del hábito tabáquico. Estudios en otras partes del mundo han reportado también que solo el 17% de los fumadores en las salas de medicina interna y el 66% en las salas de cardiología reciben consejo para que dejen de fumar28. Algunos autores sugieren que el consejo intrahospitalario no está asociado al cese del hábito de fumar si no se acompaña de seguimiento extrahospitalario de por lo menos un mes29. Existen además medidas farmacológicas que se pueden recomendar (parches de nicotina, varenicline, ibupropion, etc.) las cuales no se recomiendan muchas veces en estos países por una cuestión de costos y por la creencia de que solo las intervenciones conductuales son efectivas en el cese del hábito tabáquico.
La vacuna antineumocóccica continúa siendo una herramienta de importancia en el esfuerzo por reducir la severidad y las complicaciones de la enfermedad neumocóccica invasiva, sobre todo en el paciente anciano30. La explicación de por qué no se cumple con este parámetro puede ser compartida entre los 2 países siendo las causas más frecuentes la falta de implementación de guías locales y algoritmos de administración vacunal, de disponibilidad de vacunas, de entrenamiento del personal de salud, de instauración de historia clínica electrónica que ofrece un mejor registro, y de check-list de criterios de inclusión en las historias clínicas, entre otros.
Creemos que mejorando el registro y la documentación en la historia clínica de estos 3 indicadores de prevención los mismos mejoraran ya que números tan bajos podrían estar mostrando un subregistro más que una falta de cumplimiento.
Este estudio sufre de limitaciones importantes. En primer lugar, no es un estudio en el que se hayan evaluado consecutivamente a todos los pacientes admitidos con NAC. Reconocemos que este método de selección al azar de pacientes (primer caso del mes) es deficiente y pudo haber llevado a algún grado de sesgo de selección. Esto puede explicar también el hecho de que la mayoría de las neumonías en nuestra cohorte no fueron severas. En segundo lugar, ya que los hospitales fueron seleccionados en base a la presencia activa de un investigador de CAPO en dicha institución, puede ser que los resultados obtenidos no reflejen la realidad del país.
La fortaleza más importante de este estudio es que por primera vez en Venezuela se realizó la recolección de datos detallada de pacientes hospitalizados con NAC incluyendo todos los indicadores de calidad que discuten en la literatura mundial1,3,5–11.
En conclusión podemos decir que existen muchas áreas en el manejo de las NAC en Venezuela que no se efectúan de acuerdo a las guías nacionales de la SOVETHORAX1. En todo proceso de mejora de calidad la primera etapa es la evaluación de la diferencia entre lo recomendado y lo que se efectúa en la práctica clínica diaria. Si bien este estudio cumple con este primer paso, el desafío a futuro es implementar los procesos necesarios para mejorar el manejo de la NAC en Venezuela.
Contribución de los autores- •
Gur Levy: contribución en el desarrollo del protocolo de estudio, concepción y diseño de la investigación. Evaluación de la calidad e interpretación de los datos colectados. Redacción del manuscrito. Revisión crítica del manuscrito y aprobación de la versión final.
- •
Mario Pérez: contribución en el desarrollo del protocolo de estudio, concepción y diseño de la investigación. Evaluación de la calidad e interpretación de los datos colectados. Redacción del manuscrito. Revisión crítica del manuscrito y aprobación de la versión final.
- •
Benito Rodríguez: contribución en el desarrollo del protocolo de estudio, concepción y diseño de la investigación. Evaluación de la calidad e interpretación de los datos colectados. Redacción del manuscrito. Revisión crítica del manuscrito y aprobación de la versión final.
- •
Ana Hernández Voth: contribución en el desarrollo del protocolo de estudio, concepción y diseño de la investigación. Evaluación de la calidad e interpretación de los datos colectados. Redacción del manuscrito. Revisión crítica del manuscrito y aprobación de la versión final.
- •
Jorge Pérez: evaluación de la calidad e interpretación de los datos colectados. Redacción del manuscrito. Revisión crítica del manuscrito y aprobación de la versión final.
- •
Martin Gnoni: evaluación de la calidad e interpretación de los datos colectados. Redacción del manuscrito. Revisión crítica del manuscrito y aprobación de la versión final.
- •
Robert Kelley: contribución en el desarrollo del protocolo de estudio, concepción y diseño de la investigación. Análisis estadístico. Desarrollo de la base de datos. Evaluación de la calidad e interpretación de los datos colectados. Revisión crítica del manuscrito y aprobación de la versión final.
- •
Timothy Wiemken: contribución en el desarrollo del protocolo de estudio, concepción y diseño de la investigación. Análisis estadístico. Evaluación de la calidad e interpretación de los datos colectados. Revisión crítica del manuscrito y aprobación de la versión final.
- •
Julio Ramirez: contribución en el desarrollo del protocolo de estudio, concepción y diseño de la investigación. Análisis estadístico. Desarrollo de la base de datos. Evaluación de la calidad e interpretación de los datos colectados. Redacción del manuscrito. Revisión crítica del manuscrito y aprobación de la versión final.
Los autores declaran no tener ningún conflicto de intereses.
Los autores quisieran agradecer a los distintos coordinadores de estudio que colaboraron con la recolección de la información.