A instancias de la Sociedad Española de Neumología y Cirugía Torácica (SEPAR), promotora de la Guía española de la EPOC (GesEPOC) y de la Guía Española para el Manejo del Asma (GEMA), autores de ambas guías han unificado criterios diagnósticos del solapamiento asma y EPOC (Asthma-COPD Overlap [ACO]).
Este consenso define al ACO como la coexistencia en un mismo paciente de tres elementos: tabaquismo, limitación crónica al flujo aéreo y asma. La confirmación diagnóstica se establece cuando un paciente (≥35años) fumador o exfumador (≥10 paquetes-año) presenta obstrucción o limitación crónica al flujo aéreo (FEV1/FVC post-broncodilatador <70%), que persiste tras tratamiento broncodilatador y esteroideo inhalado (incluso oral en casos seleccionados) y diagnóstico objetivo de asma actual (según criterios GEMA). En los casos en los que este último no se pueda establecer, se aceptará una prueba broncodilatadora espirométrica muy positiva (FEV1≥15% y ≥400ml) o una elevada eosinofilia en sangre (≥300 eosinófilos/μl).
Se solicitó la opinión (mediante encuesta Delphi modificada) a otros 33 expertos que no habían participado en la elaboración del consenso. Un 80% de estos lo valoró positivamente, incluso superior a otras propuestas recientes. El consenso GesEPOC-GEMA sobre ACO proporciona una visión unitaria del problema, con una propuesta conceptual sencilla y un algoritmo diagnóstico pragmático, aplicable en cualquier nivel sanitario de nuestro ámbito.
Following a proposal by the Spanish Society of Pulmonology and Thoracic Surgery (SEPAR), sponsor of the Spanish COPD Guidelines (GesEPOC) and the Spanish Guidelines on the Management of Asthma (GEMA), authors of both papers have unified the criteria for the diagnosis of asthma-COPD overlap syndrome (ACOS).
This consensus defines ACOS as the presence in a given patient of three elements: significant smoking exposure, chronic airflow limitation and asthma. Diagnosis is confirmed when a patient (35years of age or older), smoker or ex-smoker of more than 10 pack-years, presents airflow limitation (post-bronchodilator FEV1/FVC<0.7) that persists after treatment with bronchodilators and inhaled corticosteroids (even after systemic corticosteroids in selected cases), and an objective current diagnosis of asthma (according to GEMA criteria). In cases in which the diagnosis of asthma cannot be demonstrated, marked positive results on a bronchodilator test (FEV1≥15% and ≥400mL) or elevated blood eosinophil count (≥300eosinophils/μL) will also be diagnostic of ACOS.
The opinion of another 33 experts who had not participated in the consensus was sought using a modified Delphi survey. Up to 80% of respondents gave a very positive opinion of the consensus, and declared that it was better than other previous proposals. The GesEPOC-GEMA consensus on ACOS provides a unique perspective of the diagnostic problem, using a simple proposal and a pragmatic diagnostic algorithm that can be applied at any healthcare level.
El asma y la enfermedad pulmonar obstructiva crónica (EPOC) son enfermedades respiratorias crónicas distintas, pero ambas con una elevada prevalencia. Esto ocasiona que algunos pacientes las padezcan de forma concomitante. Desde que la Guía española de la EPOC (GesEPOC)1, pionera en reconocer este fenotipo2, la denominase «fenotipo mixto EPOC-asma» (FMEA), ha recibido diversos nombres; en la actualidad es mayoritariamente reconocida como «solapamiento asma y EPOC», o simplemente por el acrónimo ACO (del inglés Asthma-COPD Overlap). Este solapamiento, desde su identificación, ha concitado no pocos debates, aún hoy inconclusos, en particular en relación al concepto y a su diagnóstico. A pesar del acercamiento de opiniones entre especialistas en asma y en EPOC3, no existe un criterio uniforme para su definición en pacientes con un diagnóstico previo de asma o de EPOC. Por tanto, se podría definir el ACO como un proceso en evolución y en el que se precisa todavía nueva evidencia científica para alcanzar conclusiones definitivas.
Recientemente, en los diversos foros científicos de neumología se ha señalado la incongruencia de que las dos guías españolas de referencia en asma (Guía Española para el Manejo del Asma [GEMA])4 y en EPOC (GesEPOC)1 propusiesen diferentes aproximaciones al ACO5. Por este motivo, representantes de ambas guías, a iniciativa de la Sociedad Española de Neumología y Cirugía Torácica (SEPAR), formaron un grupo de trabajo con el objetivo de consensuar una definición común.
MétodoLa iniciativa del consenso español sobre ACO parte de la SEPAR a través de las áreas de trabajo de asma y EPOC. Los coordinadores de GEMA y GesEPOC (VP y MM) invitaron a un grupo de especialistas implicados en dichas guías, junto a un representante de atención primaria (MRR) con experiencia en ACO.
En primer lugar se definieron los temas del consenso: concepto y definición, epidemiología, confirmación diagnóstica y tratamiento. Cada uno de estos temas fue revisado por una pareja formada por un representante de GEMA y uno de GesEPOC. En una reunión presencial se discutieron los puntos más importantes relativos a cada uno de los apartados y se consensuaron unos criterios y un algoritmo de diagnóstico del ACO.
Posteriormente, los coordinadores elaboraron una encuesta de 20 preguntas, enunciados o afirmaciones, supervisada por todo el grupo, en la que se sometían a consenso los puntos clave del documento elaborado. Esta encuesta se cumplimentaba de forma telemática en la web de la SEPAR (www.separ.es).
Se invitó a participar a un grupo amplio de expertos en el ámbito del asma y/o de la EPOC, a quienes se les facilitó el borrador del consenso. En total 44 especialistas cumplimentaron una encuesta de opinión, basada en parte en el método Delphi6,7. De ellos 29 eran neumólogos, 5 alergólogos, 5 médicos de atención primaria y 5 médicos de medicina interna.
Los encuestados debían puntuar, mediante una escala Likert del 1 al 7, su grado de acuerdo o desacuerdo con el enunciado de la pregunta o de la afirmación, de tal forma que 1 representaba el desacuerdo máximo con el enunciado y de forma progresiva hasta 7, que representaba el acuerdo máximo. Se estableció que la pregunta o afirmación quedaba consensuada en el acuerdo cuando la mediana de sus respuestas era de 6 o 7, o consensuada en el desacuerdo cuando la mediana era de 1 o 2. Una mediana entre 3 y 5 significaba opinión indiferente, ni acuerdo ni desacuerdo. Los participantes cumplimentaron la encuesta en una primera ronda; y en una segunda ronda, solo aquellas preguntas en las que en la primera no se alcanzó un consenso en el acuerdo o en el desacuerdo. Los resultados se muestran también con los valores medios y su desviación estándar y con el porcentaje de acuerdo como el porcentaje de respuestas con valores de 6 o 7.
Concepto y definiciónSe desconoce si la superposición de las características clínicas de EPOC y asma en un mismo paciente obedece a la coincidencia de dos enfermedades prevalentes o si, por el contrario, subyace algún elemento patogénico común. Estudios longitudinales reconocen al asma infantil como un factor de riesgo independiente para el desarrollo de EPOC, especialmente cuando coincide con el consumo de tabaco8. Sin embargo, en pacientes con EPOC bien caracterizada y sin antecedentes de asma previa, también se han identificado más de 100 genes que habitualmente codifican una señal inmunoinflamatoria linfocitoT cooperador2 (Th2) y que se han vinculado con una mayor reversibilidad en la prueba broncodilatadora, eosinofilia periférica y mejor respuesta al tratamiento con glucocorticoides inhalados (GCI)9. A pesar de estos hallazgos, todavía no existe suficiente evidencia para justificar un origen común, por lo que la denominación que mejor describe la situación de este grupo de pacientes es la de solapamiento asma y EPOC. Por consiguiente, el grupo de pacientes con ACO englobaría tanto a los asmáticos fumadores que desarrollan obstrucción persistente al flujo aéreo, como a los EPOC con características de asma10.
En líneas generales, este grupo de enfermos con ACO presentan más síntomas, peor calidad de vida y mayor riesgo de exacerbaciones que los pacientes con EPOC, aunque mejor supervivencia11-15. La respuesta al tratamiento con GCI en ACO también se ha mostrado intermedia entre la corticosensibilidad de los fenotipos asmáticos Th2 alto y la corticorresistencia de gran parte de los fenotipos de EPOC14. Las diferencias en los desenlaces clínicos y en la respuesta al tratamiento del ACO respecto al asma y a la EPOC aconsejan un abordaje diferencial.
Este documento de consenso GesEPOC-GEMA define el solapamiento asma y EPOC (ACO) como la existencia de una limitación crónica al flujo aéreo persistente, en un paciente fumador o exfumador, que presenta características de asma. Esta definición engloba la necesaria coincidencia de tres aspectos básicos: 1)limitación al flujo aéreo persistente en el tiempo, esencial para confirmar la existencia de una obstrucción fija que no se modifica de forma espontánea o tras el tratamiento; 2)historia acumulada de tabaquismo (actual o pasado) como principal factor de riesgo, y 3)características propias del asma, entre las que se incluyen manifestaciones clínicas, biológicas o funcionales.
EpidemiologíaLa prevalencia de ACO en la población general oscila entre el 1,6 y el 4,5%10,12-16, en los pacientes con EPOC entre el 12,1 y el 55,2%10,12-16, y en pacientes con asma entre el 13,3 y el 61%17,18. Estas amplias variaciones están relacionadas con el tipo de población analizada (análisis de bases de datos o estudios clínicos), los diferentes criterios empleados para la identificación de ACO y la definición de asma y de EPOC.
En un metaanálisis publicado recientemente19 que incluyó 19 estudios, la prevalencia de ACO entre los pacientes diagnosticados de EPOC fue del 27% en estudios poblacionales y del 28% en estudios de pacientes hospitalarios. En otros trabajos recientes oscila entre el 11 y el 25%, dependiendo de la definición10,20,21. En España los resultados del reciente estudio CHAIN, que incluyó 831 pacientes con EPOC procedentes de 36 hospitales universitarios, mostraron una prevalencia de ACO (utilizando criterios específicos mayores y menores modificados de GesEPOC) del 15%22. Otros dos estudios observacionales efectuados en poblaciones españolas de 3.125 y 331 pacientes con EPOC constataron prevalencias del 15,9%23 y del 12,1%21, respectivamente. Estos resultados son similares a los del estudio COPDGene, que fue del 13%24, y a los de MAJORICA (cohorte poblacional de Baleares), del 18,3%25. La tabla 1 recoge los resultados de los principales estudios que han evaluado la prevalencia del ACO.
Prevalencia de ACO según criterios diagnósticos
| País | Prevalencia | Criterio diagnóstico | |
|---|---|---|---|
| Estudios de base poblacional | |||
| De Marco et al.16 (2013) | Italia | 1,6% (20-44 años), 2,1% (45-64 años), 4,5% (65-84 años) | Diagnóstico de EPOC y asma |
| Van Boven et al.25 (2016) | España | 5,5 por 1.000 habitantes (≥ 18 años) | Diagnóstico de EPOC y asma |
| Rhee et al.38 (2013) | Corea | 54,54% | Diagnóstico de EPOC y asma |
| Marsh et al.39 (2008) | US | 55% | Combinación de bronquitis crónica, enfisema y asma, con y sin reversibilidad incompleta de la obstrucción al flujo aéreo |
| Miravitlles et al.12 (2013) | España | 17,4% | Pacientes con EPOC y diagnóstico previo de asma antes de los 40 años |
| Soriano et al.40 (2003) | EE.UU. y Reino Unido | 52% | Diagnóstico de EPOC y asma |
| Estudios de grupos seleccionados de pacientes | |||
| Cosío et al.22 (2016) | España | 15% | Pacientes diagnosticados de EPOC con al menos uno de los criterios mayores (historia previa de asma o respuesta broncodilatadora al salbutamol >15% y 400ml) o dos criterios menores (IGE>100IU o historia de atopia, 2 respuestas broncodilatadoras separadas >12% y 200ml o eosinofilia en sangre >5%) |
| Miravitlles et al.41 (2014) | España | 5% | Pacientes diagnosticados de EPOC con al menos uno de los criterios mayores (historia previa de asma, respuesta brocodilatadora al salbutamol >15% y 400ml o eosinofilia en esputo) o dos criterios menores (IGE>100IU o historia de atopia, 2 respuestas broncodilatadoras separadas >12% y 200ml o eosinofilia en sangre >5%) |
| Golpe et al.42 (2014) | España | 21,3% (EPOC con exposición biomasa) 5% (EPOC con exposición tabáquica) | Pacientes diagnosticados de EPOC con al menos uno de los criterios mayores (historia previa de asma, respuesta broncodilatadora al salbutamol >15% y 400ml o FENO>40ppb) o dos criterios menores (IGE>100IU o historia de atopia o 2 respuestas broncodilatadoras separadas >12% y 200ml) |
| Kiljander et al.43 (2015) | Finlandia | 27,4% | Adultos con diagnóstico de asma y tabaquismo (≥10 paquetes/año) que tuvieran FEV1/FVC post-broncodilatador ≤0,70 |
| Izquierdo-Alonso et al.21 (2013) | España | 12,1% | Adultos con diagnóstico de EPOC, con KCO >80%, ausencia de enfisema en pruebas de imagen y antecedente de asma antes de los 40años |
| Miravitlles et al.23 (2015) | España | 15,9% | Adultos con EPOC y diagnóstico previo de asma |
| Menezes et al.11 (2014) | Latinoamérica | 11,6% | FEV1/FVC post-broncodilatador <0,7 y asma (sibilantes en los 12 últimos meses más respuesta brocodilatadora FEV1 o FVC de 200ml y 12% o diagnóstico médico de asma) |
| Louie et al.44 (2013) | EE.UU. | 15,8% en consulta de neumología; 24,3% en consulta de asma | Asma con una reversibilidad parcial de la obstrucción al flujo aéreo, con y sin enfisema o DLCO <80%; o EPOC con enfisema con obstrucción al flujo aéreo reversible o parcialmente reversible, con o sin exposición a alérgenos o disminución de DLCO |
| Hardin et al.24 (2011) | EE.UU. | 13% | Pacientes con EPOC y diagnóstico previo de asma antes de los 40 años |
| Koblizek et al.45 (2017) | Centro y Este de Europa | 6,9% | Pacientes con EPOC y asma diagnosticada antes de los 40 años o con una prueba broncodilatadora positiva más atopia |
En definitiva, si bien la prevalencia de ACO varia ampliamente según la fuente considerada y el criterio utilizado para definirlo, se podría establecer entre el 1,6 y el 4,5% de la población general adulta y entre el 15 y el 25% de la población adulta con obstrucción crónica del flujo aéreo.
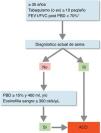
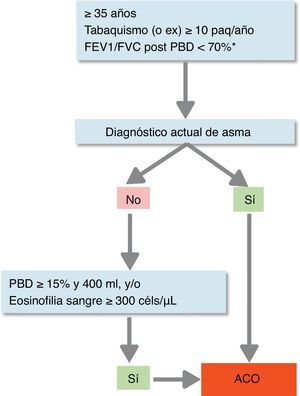
Confirmación diagnósticaEl diagnóstico se confirmará en base a la siguiente evaluación secuencial (fig. 1):
- 1.
Presencia de limitación crónica al flujo aéreo persistente (FEV1/FVC post-broncodilatador <70%) en un paciente ≥35años, fumador o exfumador con una historia tabáquica de al menos 10 paquetes-año1. En pacientes de diagnóstico reciente se revaluará este criterio tras tratamiento con un agonista β2 adrenérgico de acción larga (LABA) y GCI y seguimiento de al menos 6meses; en algunos casos es recomendable efectuar además una pauta corta (15días) de glucocorticoides orales. La reversión de la obstrucción espirométrica tras dichos tratamientos descartará el diagnóstico de ACO en favor del de asma.
- 2.
Diagnóstico de asma actual4. Que debe incluir: a)antecedentes y/o síntomas de sospecha clínica: antecedentes familiares de asma o antecedentes personales de asma en la infancia o antecedentes personales de atopia (sensibilización a determinados alérgenos), con síntomas respiratorios (sibilantes, tos, opresión torácica) de curso variable, en ocasiones en forma de crisis de disnea de intensidad también variable, o inflamación de la vía aérea superior (rinosinusitis con o sin poliposis nasal), y b)confirmación diagnóstica objetiva, por reversibilidad de la obstrucción de los flujos espirométricos mediante espirometría o una prueba broncodilatadora (PBD) positiva (≥12% y ≥200ml), o una variabilidad circadiana del flujo espiratorio máximo (PEF) ≥20% o una fracción exhalada de óxido nítrico (FENO) ≥50ppb.
- 3.
En el caso de que no se pueda establecer el diagnóstico de asma, se confirmará el diagnóstico de ACO ante la presencia de una PBD muy positiva (≥15% y ≥400ml), o bien ante la presencia de eosinofilia en sangre (≥300eosinófilos/μl), o ambas. Estas características, si bien no son diagnósticas de asma por sí mismas, orientan hacia la existencia de un patrón inflamatorio Th2 alto, que en un paciente fumador con obstrucción crónica del flujo aéreo permiten clasificarlo bajo un mismo término de ACO26.
Confirmación diagnóstica de ACO (solapamiento asma y EPOC).
* Mantenida tras tratamiento con GCI/LABA (6 meses). En algunos casos además tras ciclo de glucocorticoides orales (15 días).
ACO: solapamiento asma y EPOC; céls: células; GCI: glucocorticoides inhalados; LABA: agonista β2 adrenérgico de acción larga; Paq: paquetes; PBD: prueba broncodilatadora.
Fuente: Reproducido con permiso de la European Respiratory Society©: Eur Respir J 2017; 49: 1700068 doi:10.1183/13993003.00068-2017.
De este modo el concepto de ACO englobaría a los pacientes con un verdadero solapamiento de asma y EPOC, ya que comparten ambos diagnósticos, y más aquellos pacientes con una EPOC con rasgos asmáticos definidos por un componente inflamatorio eosinofílico y/o una gran reversibilidad de la obstrucción al flujo aéreo.
TratamientoLos objetivos del tratamiento son también los comunes a los del asma y a los de la EPOC por separado: prevenir las exacerbaciones, alcanzar y mantener un control aceptable de los síntomas y reducir la obstrucción bronquial.
Los GCI constituyen el tratamiento de elección para el asma4, y los pacientes con EPOC y expresión Th2 alta responden a este tratamiento9. Por lo tanto, todos los pacientes ACO deberían recibir GCI. En pacientes con EPOC se ha observado un incremento notable del riesgo de padecer neumonía con el uso de GCI, particularmente con dosis elevadas27. En el paciente con ACO se desconoce si el riesgo es similar, por lo que parece razonable asumir que la dosis administrada deba ser la mínima clínicamente eficaz. Por otra parte, la monoterapia con un LABA está contraindicada en el asma y la monoterapia con GCI en la EPOC. Por todo ello, el tratamiento inicial del ACO será una combinación de GCI/LABA. No obstante, son escasos los estudios que han evaluado su eficacia en este contexto28,29, y ninguno ha comparado las diferentes combinaciones entre sí. En consecuencia, no es posible establecer una recomendación sobre cuál es la combinación de elección.
Tiotropio reduce el riesgo de exacerbación en la EPOC30 y en el asma en los pacientes insuficientemente controlados con una combinación de GCI/LABA31. Por otra parte, ha demostrado mejorar la función pulmonar en asmáticos en los que persiste una obstrucción bronquial a pesar de recibir tratamiento con una combinación de GCI/LABA, aunque el impacto sobre los síntomas y sobre la calidad de vida no parece clínicamente relevante31. En consecuencia, se considerará la adición de tiotropio a una combinación GCI/LABA si persisten exacerbaciones y/o síntomas relevantes. No hay experiencia en asma con otros agonistas muscarínicos de acción larga (LAMA), como aclidinio, umeclidinio o glicopirronio, que son eficaces en pacientes con EPOC.
Así mismo, se deberán considerar otros tratamientos complementarios, como la cesación del tabaquismo, la rehabilitación respiratoria, los antiinflamatorios nasales y la oxigenoterapia, siempre que estén indicados.
Por el momento no existe evidencia sólida para recomendar el uso de fármacos biológicos en el tratamiento del ACO, aunque su empleo esté recomendado en algunos casos de asma grave. No obstante, algunos estudios han mostrado resultados prometedores con algunos de ellos32-34.
Encuesta de opinión sobre el consensoLa tabla 2 recoge los resultados mostrados en el análisis de las respuestas de los participantes tras las dos rondas. En la primera se alcanzó un amplio consenso en 16 de las 20 preguntas. No obstante, las 4 no consensuadas en la primera ronda tampoco se consensuaron en la segunda.
Preguntas y resultados de la encuesta de opinión sobre el Consenso ACO de GesEPOC-GEMA. En color gris las preguntas en las que no alcanzó un consenso en el acuerdo o el desacuerdo de los 44 participantes
| Mediana | Media | DE | % acuerdo | |
|---|---|---|---|---|
| 1. Establezca su nivel de acuerdo con el término ACO, en lugar de ACOS | 6 | 5,55 | 1,52 | 65,9 |
| 2. El concepto ACO incluye pacientes con distintas características | 6 | 6,16 | 0,99 | 88,6 |
| 3. Para el diagnóstico de ACO es imprescindible el diagnóstico de EPOC | 7 | 6,43 | 1,28 | 88,6 |
| 4. Para el diagnóstico de ACO es imprescindible el diagnóstico de asma | 6 | 5,20 | 1,86 | 56,8 |
| 5. Los pacientes con diagnóstico de EPOC y diagnóstico de asma deben ser considerados ACO | 7 | 6,39 | 1,14 | 88,6 |
| 6. Los pacientes con diagnóstico de EPOC y >300eosinófilos en sangre deben ser considerados ACO | 3 | 3,59 | 1,58 | 13,6 |
| 7. Para que la eosinofilia en sangre tenga valor diagnóstico se debe demostrar en más de una ocasión | 6 | 5,75 | 1,80 | 75,0 |
| 8. Los pacientes con diagnóstico de EPOC y una prueba broncodilatadora muy positiva (>400ml y >15%) deben ser considerados ACO | 6 | 5,09 | 1,68 | 61,3 |
| 9. Para que la prueba broncodilatadora muy positiva tenga valor diagnóstico se debe demostrar en más de una ocasión | 6 | 5,07 | 1,59 | 52,3 |
| 10. Una opción para establecer el diagnóstico de ACO es padecer una EPOC y >300eosinófilos en sangre y además una prueba broncodilatadora muy positiva (>400ml y >15%) | 6 | 5,84 | 1,26 | 70,5 |
| 11. El diagnóstico de ACO que proponía GesEPOC en 2012 (criterios mayores y menores; Arch Bronconeumol 2012;48:331-337) era más apropiado que el presente Consenso ACO GesEPOC-GEMA | 2 | 2,55 | 1,45 | 52,3 |
| 12. El diagnóstico de ACO que proponía GEMA4.0 en 2015 (algoritmo secuencial de exploraciones complementarias; Arch Bronconeumol 2015;51[S1]:1-68) era más apropiado que el presente Consenso ACO GesEPOC-GEMA | 3 | 2,90 | 1,59 | 45,5 |
| 13. Los criterios diagnósticos de ACO en pacientes catalogados inicialmente de EPOC o de asma pueden ser diferentes | 5 | 4,36 | 1,62 | 13,6 |
| 14. Establezca su nivel de acuerdo respecto a la conveniencia de administrar, en casos seleccionados, una pauta corta de esteroides orales para descartar asma | 6 | 5,18 | 1,93 | 61,3 |
| 15. Establezca su nivel de acuerdo con los criterios propuestos en el presente Consenso ACO GesEPOC-GEMA para la confirmación diagnóstica de ACO | 6 | 5,80 | 1,05 | 72,7 |
| 16. Los pacientes con ACO deben recibir tratamiento al menos con un broncodilatador y un glucocorticoide inhalado | 7 | 6,75 | 0,53 | 95,4 |
| 17. Los pacientes con ACO deben recibir tratamiento al menos con un broncodilatador, al que se añadirá un glucocorticoide inhalado solo si tienen exacerbaciones | 1 | 1,98 | 1,50 | 79,6 |
| 18. Con el grado de evidencia actual los pacientes con ACO grave son candidatos a recibir tratamiento con fármacos biológicos | 3 | 3,27 | 1,73 | 40,9 |
| 19. Establezca su nivel de acuerdo global con el presente Consenso ACO GesEPOC-GEMA que se propone | 6 | 5,77 | 1,24 | 79,6 |
| 20. Las propuestas conceptuales y diagnósticas del presente Consenso ACO GesEPOC-GEMA son mejores que las de la reciente GOLD 2016 | 6 | 5,98 | 1,28 | 72,8 |
La interpretación de los resultados de la encuesta permite establecer que existe una amplia valoración positiva global del consenso ACO entre los entrevistados (prácticamente un 80% en la pregunta 19). La valoración del presente consenso es claramente mejor que la obtenida por otras guías recientes y en particular en sus aspectos conceptuales y terapéuticos. Por otro lado, no se alcanzó el consenso en el acuerdo, pero tampoco en el desacuerdo (rechazo de la afirmación), en considerar a un paciente EPOC con ≥300 eosinófilos/μl en sangre como ACO. Esto indica que si bien hay un acuerdo amplio en considerar una prueba broncodilatadora muy positiva como un rasgo asmático en un paciente con EPOC35, y por consiguiente como un criterio de ACO35,36, la eosinofilia elevada no se percibe mayoritariamente como marcador de inflamación Th2. No obstante, los redactores del consenso aceptaron incluirla en el algoritmo dado que identifica a los pacientes EPOC con buena respuesta a los GCI37. En la actualidad existen estudios clínicos prospectivos que ayudarán a definir con mayor exactitud el papel del eosinófilo en el diagnóstico del ACO.
Pensamos que este consenso supone un paso adelante, no solo por haber alcanzado el acuerdo, sino también porque es la opinión general que mejora los anteriores documentos de nuestras respectivas guías. Consideramos que, con la evidencia actual, proporciona una visión racional del problema y una confirmación diagnóstica sencilla y pragmática, aplicable en todos los niveles sanitarios asistenciales de nuestro ámbito, objetivos que nos planteamos al inicio de los trabajos.
FinanciaciónEl presente consenso ha sido financiado mediante una aportación de las Áreas y los Programas de Investigación Integrada (PII) de Asma y de EPOC de la Sociedad Española de Neumología y Cirugía Torácica (SEPAR).
Conflicto de interesesLos autores no recibieron honorarios por su participación en el presente consenso. No obstante:
- -
VP declara haber recibido en los tres últimos años honorarios por participar como orador en reuniones patrocinadas por Chiesi, Esteve, GlaxoSmithKline, Novartis, Orion y Pfizer, y como consultor de ALK, MundiPharma, Orion y Teva. Recibió ayudas económicas para la asistencia a congresos por parte de AstraZeneca, Chiesi y Novartis, y recibió subvenciones para proyectos de investigación provenientes de AstraZeneca, Chiesi y Menarini.
- -
FA declara que en los últimos tres años ha sido consultor y recibió ayuda para la asistencia a congresos y honorarios por participar como ponente en diferentes reuniones de AstraZeneca, Boehringer Ingelheim, Esteve, GlaxoSmithKline, Novartis, MundiPharma, Pfizer, Sandoz, Teva, y recibió subvenciones para proyectos de investigación provenientes de Chiesi, GlaxoSmithKline, Menarini y Novartis
- -
MC declara que ha recibió ayudas para la asistencia de congresos y recibió honorarios por participar como ponente en diferentes reuniones de GlaxoSmithKline, Novartis y Pfizer, y recibió subvenciones para proyectos de investigación provenientes de AstraZeneca y Menarini.
- -
CC, declara en los últimos tres años haber recibido honorarios por impartir conferencias y/o asesoría científica de AstraZeneca, Boehringer-Ingelheim, Gebro Pharma, GlaxoSmithKline, Laboratorios Esteve, Menarini, Novartis y Rovi.
- -
BGC declara que en los últimos tres años ha sido consultor, recibió ayudas para la asistencia de congresos y recibió honorarios por participar como ponente en diferentes reuniones de GlaxoSmithKline, Novartis, Chiesi, Boehringer-Ingelheim, Menarini y Pfizer.
- -
ALV declara que en los últimos tres años ha sido consultor, recibió ayudas para la asistencia de congresos y recibió honorarios por participar como ponente en diferentes reuniones de TEVA, GlaxoSmithKline, Novartis, MundiPharma, Chiesi, Boehringer-Ingelheim, y Pfizer.
- -
LPLL ha recibido en los últimos tres años compensación económica de los laboratorios Novartis, Astra, Boehringer Ingelheim, Teva, Sanofi, Sandoz, Zambón, Boehringer Ingelheim, Chiesi, Pfizer, Almirall, MundiPharma, Esteve y Ferrer, por presentaciones en congresos médicos, asesoría y coordinación o participación en proyectos de investigación clínica. También ha sido invitado a acudir a congresos nacionales o internacionales por algunos de estos laboratorios.
- -
SQ declara haber recibido en los tres últimos años honorarios por participar como ponente en reuniones patrocinadas por AstraZeneca, Chiesi, GlaxoSmithKline, Novartis y Leti, y como consultor de ALK, MundiPharma y Teva.
- -
MRR declara haber recibido en los tres últimos años honorarios por participar como ponente en reuniones patrocinadas por AstraZeneca, Boehringer Ingelheim, Chiesi, GlaxoSmithKline, Menarini, MundiPharma, Novartis, Pfizer; Rovi y Teva, y recibió subvenciones para proyectos de investigación provenientes de GlaxoSmithKline y AstraZeneca.
- -
JJSC ha recibido honorarios por asesoría científica y/o por impartir conferencias de AstraZeneca, Boehringer Ingelheim, Chiesi, Ferrer, GlaxoSmithKline, Laboratorios Esteve, Menarini, MundiPharma, Novartis y Rovi.
- -
MM ha recibido honorarios por asesoría científica y/o por impartir conferencias de AstraZeneca, Boehringer Ingelheim, CSL Behring, Grupo Ferrer, GlaxoSmithKline, Grifols, Laboratorios Esteve, Teva, Cipla, Menarini, Novartis y Gebro Pharma.
A Jordi Giner (Servei de Pneumologia, Hospital de la Santa Creu i Sant Pau, Barcelona) por su valiosa aportación en los aspectos técnicos relacionados con la encuesta de opinión del consenso.
Agüero, Ramón (Neumología, H. U. Marqués de Valdecilla, Santander).
Alcázar, Bernardino (Neumología, H. de Alta Resolución EPHP, Loja, Granada).
Almagro, Pere (Medicina Interna, H. Mutua de Terrassa, Terrassa, Barcelona).
Almonacid, Carlos (Neumología, H. U. Ramón y Cajal, Madrid).
Ancochea, Julio (Neumología, H. U. de la Princesa, Madrid).
Boixeda, Ramón (Medicina Interna, Servicio de Medicina Interna Hospital de Mataro¿, Mataró, Barcelona).
Carretero, José Ángel (Neumología, H. Royo Villanova, Zaragoza).
Cisneros, Carolina (Neumología, H. U. de la Princesa, Madrid).
Delgado, Julio (Alergología, H. Virgen Macarena, Sevilla).
Entrenas, Luis Manuel (Neumología, H. U. Reina de Sofía, Córdoba).
Esteban, Cristóbal (Neumología, H. de Galdakao, Usansolo, Vizcaya).
Fernández Villar, José Alberto (H. Álvaro Qunqueiro, Vigo, Pontevedra).
Gómez, María (Medicina Interna, H. G. U. Gregorio Marañón, Madrid).
Ignacio García, José María (Neumología, H. Quirón, Marbella, Málaga).
Izquierdo-Alonso, José Luis (Neumología, H. U. Guadalajara).
López-Campos, José Luis (Neumología, H. U. Virgen del Rocío, Sevilla).
López-García, Francisco (Medicina Interna, H. G. U. de Elche, Elche, Alicante).
Marín, José María (Neumología, H. U. Miguel Servet, Zaragoza).
Martínez-Moragón, Eva (Neumología, H. U. Dr. Peset, Valencia).
Molina, Jesús (Atención Primaria, Francia I, Fuenlabrada, Madrid).
Muñoz, Xavier (Neumología, H. G. U. Vall d’Hebron, Barcelona).
Olaguíbel, José María (Alergología, C. H. de Navarra, Pamplona).
Quintano, José Antonio (Atención Primaria, Centro de Salud Lucena I, Lucena, Córdoba).
Recio, Jesús Pedro (Medicina Interna, H. G. U. Vall d’Hebron, Barcelona).
Riesco, Juan Antonio (Neumología, H. San Pedro de Alcántara, Cáceres).
Sabadell, Carles (Neumología, H. de Figueres, Girona).
Sastre, Joaquín (Alergología, Fundación Jiménez Díaz, Madrid).
Serrano, José (Neumología, H. Comarcal d’Inca, Inca, Mallorca).
Simonet, Pere (Atención Primaria. EAP Viladecans-2, Viladecans, Barcelona).
Torrego, Alfons (Neumología, H. de la Santa Creu i Sant Pau, Barcelona).
Trigueros, Juan Antonio (Atención Primaria, Centro de Salud de Menasalbas, Menasalbas, Toledo).
Urrutia, Isabel (Neumología, H. de Galdakao, Vizcaya).
Valero, Antonio (Alergología, H. Clínic, Barcelona).