En anestesia para cirugía torácica el colapso pulmonar mediante ventilación unipulmonar proporciona un campo quirúrgico inmóvil que mejora la exposición quirúrgica.
Durante la ventilación unipulmonar a través de un tubo de doble luz, las sondas de aspiración se utilizan para acelerar el colapso pulmonar y/o mejorar la oxigenación, bien aspirando secreciones o bien administrando oxígeno a bajos flujos en el pulmón colapsado. La aspiración traqueal cuidadosa puede hacerse necesaria al restablecer la ventilación bipulmonar, tras practicar la resección pulmonar, para aclarar secreciones y contribuir a mejorar la expansión pulmonar.
Comunicamos un incidente crítico ocurrido al quedar incluida una sonda de aspiración en el muñón bronquial mientras a un paciente se le practicaba una lobectomía inferior izquierda, mediante cirugía abierta, y analizamos cómo pudo evitarse.
Un paciente varón de 73 años de edad es propuesto para lobectomía inferior izquierda por masa pulmonar. En la consulta de preanestesia es catalogado como paciente ASA III.
La intervención se realiza bajo ventilación unipulmonar, por lo que la tráquea es intubada con un tubo de doble luz (n.° 39 izquierdo Rüsh, Alemania) sin incidencias, bajo comprobación fibrobroncoscópica (fibrobroncoscopio Pentax BF 9, Japón).
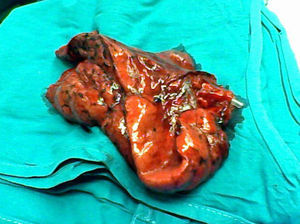
En un momento de la intervención el cirujano solicita el restablecimiento de la ventilación bipulmonar. Al restablecer la ventilación bipulmonar, el paciente presenta secreciones audibles, por lo que cuando se reinicia la ventilación unipulmonar el anestesiólogo coloca una sonda de aspiración y aspira secreciones a través del lumen traqueal primero, y luego del lumen bronquial. El paciente entonces demanda la administración de bloqueante neuromuscular, la sonda es olvidada dentro del lumen bronquial y, cuando se realiza la sutura bronquial, queda incluida en el muñón. Tras tomar conciencia de ello al salir la pieza quirúrgica, el cirujano abre la sutura, libera la sonda y rehace la sutura bronquial de forma manual con puntos sueltos, cubriendo el muñón con pleura parietal (fig. 1).
El paciente es extubado en quirófano y su curso clínico fue favorable y sin incidencias, siendo dado de alta 10 días más tarde.
La anatomía patológica de la pieza quirúrgica fue informada como absceso pulmonar cavitado, una enfermedad benigna.
Este incidente pudo tener consecuencias fatales (infección, dehiscencia, fistula broncopleural, muñón corto, etc.) y, lo que es más importante, no debió ocurrir, a pesar de que en la literatura se describen situaciones similares1,2.
No debió ocurrir porque, antes de finalizar la fase bronquial de una lobectomía, debe realizarse un test en el que el cirujano clampa el bronquio quirúrgico para confirmar la resección bronquial y la ventilación óptima del pulmón restante. Para ello el anestesiólogo desclampa el tubo de doble luz, desinfla el balón del bloqueador bronquial o retira el tubo de una sola luz, según el caso, permitiendo ventilar de forma manual los 2 pulmones3. Nadie comunicó ni preguntó si se estaba realizando el test bronquial. Previo al momento en que se va a realizar la sutura bronquial, es cuando los dispositivos alojados en la vía aérea que pudieran quedar incluidos en la línea de sutura deberían retirarse o ser recolocados4.
La comunicación entre el equipo quirúrgico (cirujanos y anestesiólogos) se hace fundamental.
La distracción del anestesiólogo propició la elección errónea de lo prioritario. Primero debió aspirar al paciente antes de iniciar la ventilación bipulmonar, advirtiéndolo. Segundo, fue más importante administrar bloqueante neuromuscular al paciente (que tosía) que retirar la sonda de aspiración, la cual ya había cumplido su función.
En relación al uso de las sondas de aspiración que acompañan a los tubos de doble luz, pensamos que para acelerar el colapso pulmonar existen maniobras eficaces, como comprobar la localización del tubo con fibrobroncoscopio, desnitrogenar los pulmones previamente a la iniciación de la ventilación unipulmonar, liberar las adherencias pleurales o permitir la apnea.
Para mejorar la oxigenación son más eficaces la aplicación de CPAP al pulmón proclive y/o PEEP al pulmón declive, maniobras de reclutamiento alveolar, ventilar intermitentemente el pulmón proclive, o quizás otras formas de ventilación. Las sondas de aspiración deben utilizarse para lo que han sido diseñadas: la aspiración de secreciones, cuando sea necesario, prestando atención a la fase en la que se encuentra la cirugía.
La aspiración debe realizarse de manera estéril, suave y cuidadosa. Debe ser breve, prestando atención a la respuesta hemodinámica y al estado anestésico del paciente, retirándose la sonda siempre al terminar la aspiración.
Concluimos que cuando en las resecciones pulmonares el cirujano solicita el restablecimiento de la ventilación bipulmonar, debe advertir si va a realizar o no la sutura bronquial, para así evitar que dispositivos alojados en la vía aérea queden englobados en el grapado del muñón (bloqueadores bronquiales, tubo de doble luz izquierdo en una neumonectomía izquierda, sondas de aspiración) o, en su defecto, el anestesiólogo debe preguntarlo.