Con la visión de estandarizar la actividad clínica, existen guías de procedimiento que normalizan el proceso de extracción de sangre arterial por punción directa para gasometría1,2, aunque algunos estudios previos3, así como la experiencia clínica parecen indicar que aún existe una variabilidad técnica entre profesionales y que no siempre se siguen las directrices para la realización de este procedimiento, especialmente aquellas orientadas a la disminución del dolor iatrogénico derivado de la realización de la prueba.
El objetivo de este trabajo se centra en explorar y comparar las actitudes y percepciones frente a la técnica de punción arterial para gasometría en paciente adulto entre los profesionales de enfermería de las unidades de hospitalización de neumología y de urgencias de varios hospitales de tercer nivel del País Vasco (España).
Se realizó un estudio analítico transversal basado en una encuesta voluntaria y anónima dirigida a profesionales de enfermería en activo de cuatro servicios de urgencias hospitalarias (SUH) y cinco servicios de hospitalización de neumología (SHN) de cinco hospitales de tercer nivel del País Vasco, lo que suponía una plantilla de 285 enfermeras de urgencias y 79 de neumología.
La encuesta fue elaborada ad hoc por los investigadores tomando como modelo otros estudios previos3,4. La validación de contenido se realizó de forma secuencial, mediante la revisión del cuestionario inicial por parte de los investigadores, un análisis crítico por un grupo de expertos y mediante la realización de una piloto sobre 10 profesionales de enfermería para verificar la adecuada comprensión por parte de los sujetos objeto de estudio. El cuestionario final quedó constituido por un apartado de variables socio-laborales y una serie de preguntas organizadas en torno a la autopercepción/autoevaluación de diferentes actitudes frente a la técnica, empleando preguntas de respuesta abierta y cerrada y escalas de estimación descriptivas.
La difusión de la encuesta entre la plantilla de enfermería que en ese momento componía las unidades objeto de estudio se realizó entre enero y febrero de 2020 a través del correo electrónico institucional, realizando un recordatorio a los 15 días de la invitación inicial.
Las variables categóricas se expresan en frecuencias absolutas y porcentajes. Para el contraste de hipótesis se aplicó el test de X2 o test de Fisher, considerándose un nivel de significación bilateral de 95% (p < 0,05). La magnitud de la asociación a la variable efecto «no utilización de anestesia local» en función de diferentes covariables se evaluó mediante el cálculo crudo de la Odds Ratio (OR) y su intervalo de confianza al 95% (IC95%). El análisis de datos se realizó mediante SPSS 25 y OpenEpi 3.01.
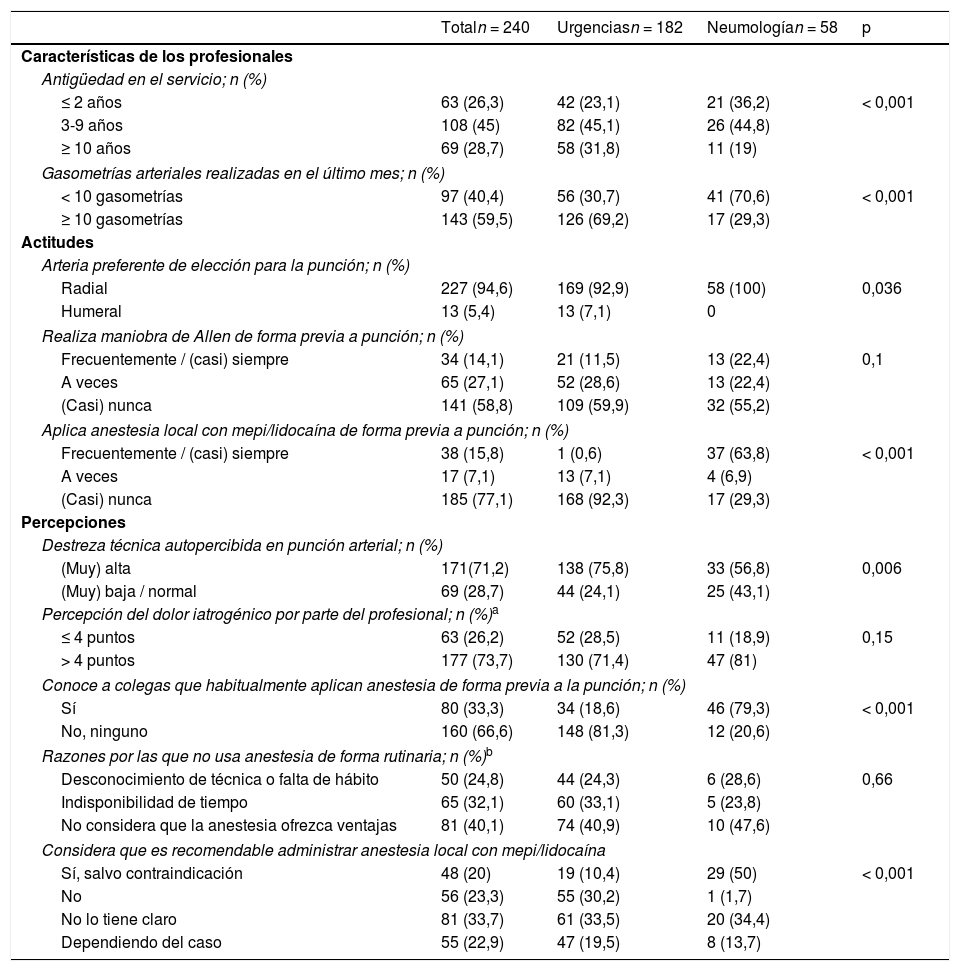
Participaron en la encuesta 185 enfermeras de los SUH y 58 de los SHN (tasa de participación del 65,9%). La tabla 1 describe las principales características de los encuestados y las respuestas sobre sus actitudes y percepciones frente a la técnica de gasometría arterial.
Percepciones y actitudes frente a la punción arterial para gasometría entre enfermeras del servicio de urgencias y de hospitalización de neumología
| Totaln = 240 | Urgenciasn = 182 | Neumologían = 58 | p | |
|---|---|---|---|---|
| Características de los profesionales | ||||
| Antigüedad en el servicio; n (%) | ||||
| ≤ 2 años | 63 (26,3) | 42 (23,1) | 21 (36,2) | < 0,001 |
| 3-9 años | 108 (45) | 82 (45,1) | 26 (44,8) | |
| ≥ 10 años | 69 (28,7) | 58 (31,8) | 11 (19) | |
| Gasometrías arteriales realizadas en el último mes; n (%) | ||||
| < 10 gasometrías | 97 (40,4) | 56 (30,7) | 41 (70,6) | < 0,001 |
| ≥ 10 gasometrías | 143 (59,5) | 126 (69,2) | 17 (29,3) | |
| Actitudes | ||||
| Arteria preferente de elección para la punción; n (%) | ||||
| Radial | 227 (94,6) | 169 (92,9) | 58 (100) | 0,036 |
| Humeral | 13 (5,4) | 13 (7,1) | 0 | |
| Realiza maniobra de Allen de forma previa a punción; n (%) | ||||
| Frecuentemente / (casi) siempre | 34 (14,1) | 21 (11,5) | 13 (22,4) | 0,1 |
| A veces | 65 (27,1) | 52 (28,6) | 13 (22,4) | |
| (Casi) nunca | 141 (58,8) | 109 (59,9) | 32 (55,2) | |
| Aplica anestesia local con mepi/lidocaína de forma previa a punción; n (%) | ||||
| Frecuentemente / (casi) siempre | 38 (15,8) | 1 (0,6) | 37 (63,8) | < 0,001 |
| A veces | 17 (7,1) | 13 (7,1) | 4 (6,9) | |
| (Casi) nunca | 185 (77,1) | 168 (92,3) | 17 (29,3) | |
| Percepciones | ||||
| Destreza técnica autopercibida en punción arterial; n (%) | ||||
| (Muy) alta | 171(71,2) | 138 (75,8) | 33 (56,8) | 0,006 |
| (Muy) baja / normal | 69 (28,7) | 44 (24,1) | 25 (43,1) | |
| Percepción del dolor iatrogénico por parte del profesional; n (%)a | ||||
| ≤ 4 puntos | 63 (26,2) | 52 (28,5) | 11 (18,9) | 0,15 |
| > 4 puntos | 177 (73,7) | 130 (71,4) | 47 (81) | |
| Conoce a colegas que habitualmente aplican anestesia de forma previa a la punción; n (%) | ||||
| Sí | 80 (33,3) | 34 (18,6) | 46 (79,3) | < 0,001 |
| No, ninguno | 160 (66,6) | 148 (81,3) | 12 (20,6) | |
| Razones por las que no usa anestesia de forma rutinaria; n (%)b | ||||
| Desconocimiento de técnica o falta de hábito | 50 (24,8) | 44 (24,3) | 6 (28,6) | 0,66 |
| Indisponibilidad de tiempo | 65 (32,1) | 60 (33,1) | 5 (23,8) | |
| No considera que la anestesia ofrezca ventajas | 81 (40,1) | 74 (40,9) | 10 (47,6) | |
| Considera que es recomendable administrar anestesia local con mepi/lidocaína | ||||
| Sí, salvo contraindicación | 48 (20) | 19 (10,4) | 29 (50) | < 0,001 |
| No | 56 (23,3) | 55 (30,2) | 1 (1,7) | |
| No lo tiene claro | 81 (33,7) | 61 (33,5) | 20 (34,4) | |
| Dependiendo del caso | 55 (22,9) | 47 (19,5) | 8 (13,7) | |
NOTA: El sumatorio final puede no corresponder al 100% de la muestra debido a valores faltantes.
Aunque la realización de la maniobra de Allen es poco habitual en ambos servicios, la aplicación de estrategias de control del dolor iatrogénico es notablemente superior en los SHN, donde también resulta superior la proporción de enfermeras que consideran recomendable el uso sistemático de anestesia local. Sin embargo, no se apreciaron diferencias entre unidades en la percepción por parte de los profesionales del dolor iatrogénico derivado de la técnica, donde el 73,7% de los encuestados estimaron que la punción generaba un valor superior a 4 puntos en una escala numérica de dolor de 0-10 puntos -NRS11-.
Los factores más fuertemente asociados al no uso de anestesia de forma rutinaria fueron el hecho de no conocer a otros colegas de su servicio que la utilizasen (OR 66,7; IC95% 22,2-273,8); realizar la gasometría en el SUH (OR 28,2; IC95% 13,1-63,8); una percepción por parte de la enfermera del dolor iatrogénico derivado de la punción inferior o igual a 4 puntos en la escala NRS11 (OR 3,6; IC95% 1,5-9,7) y una destreza técnica en punción arterial alta o muy alta autopercibida por el propio profesional (OR 2,3; IC95% 1,2-4,5).
El uso del test de Allen como método de cribado de déficits en la circulación colateral palmar, si bien está descrita en la mayor parte de las guías de referencia1,2, es una maniobra con fuerte controversia, habiendo sido desaconsejada por algunos autores5.
Por otro lado, existe cierto consenso científico al determinar que cualquier dolor con una valoración superior a 3 puntos en la escala NRS11 es tributario de tratamiento6. En el caso de la gasometría arterial, se ha constatado que el dolor que la técnica genera es evaluado por los pacientes entre 2 y 5 puntos y, aunque existen diferencias en función de la dificultad del procedimiento7-9, la valoración del empleo de medidas orientadas a mitigar el dolor iatrogénico ha sido una demanda generalizada. La inyección local de mepi/lidocaína constituye la práctica más estandarizada para mitigar el dolor por esta causa10,11, pero es escasamente aplicada en los SUH.
La razón mayoritariamente aducida para justificar la escasa adhesión a la anestesia ha sido la percepción de que la inyección rutinaria de mepi/lidocaína en el lugar de punción arterial no supone una ventaja terapéutica; y es que, a pesar de que las guías clínicas abogan por su administración sistemática, la evidencia científica al respecto tampoco es concluyente12 y en la actualidad, algunos autores han propuesto como alternativa la anestesia selectiva en base a criterios de preferencias del paciente, pericia del profesional y dificultad técnica de la punción13. De hecho, en nuestra muestra se ha observado que aquellas enfermeras que se consideraron expertas o que percibían que el dolor producido por sus punciones era inferior a 4 puntos en la escala NRS11 fueron más reticentes a emplear anestesia de forma regular.
También se ha destacado la escasez de tiempo para aplicar la anestesia (atribuida a la alta demanda asistencial o a situaciones de emergencia) como argumento para omitir el tratamiento anestésico. La situación de emergencia médica es la principal contraindicación para el uso de anestesia durante la gasometría, pero no debería privarse de este recurso a pacientes que acuden al SUH y que son clasificados con niveles de triaje superiores a II en la escala de Manchester, ya que la aplicación de anestesia no requiere una inversión de tiempo clínicamente relevante.
Por último, la falta de formación en la administración de anestesia local o la escasa cultura organizacional (medida en función de si el profesional conoce a otros colegas que apliquen anestesia) son otras causas de baja adhesión al manejo del dolor iatrogénico fácilmente abordables mediante programas de educación y sensibilización.
Como conclusión es posible extraer que la técnica de punción arterial para gasometría es notablemente distinta si se lleva a cabo en el SUH o en el SHN. En general, existe cierta heterogeneidad técnica en la ejecución de la extracción de sangre arterial, siendo especialmente el manejo del dolor un aspecto mejorable en aras de reducir el sufrimiento ante un procedimiento de enfermería tan habitual como es la gasometría.
Conflicto de interesesLos autores declaran no tener conflictos de interés con relación al presente artículo.