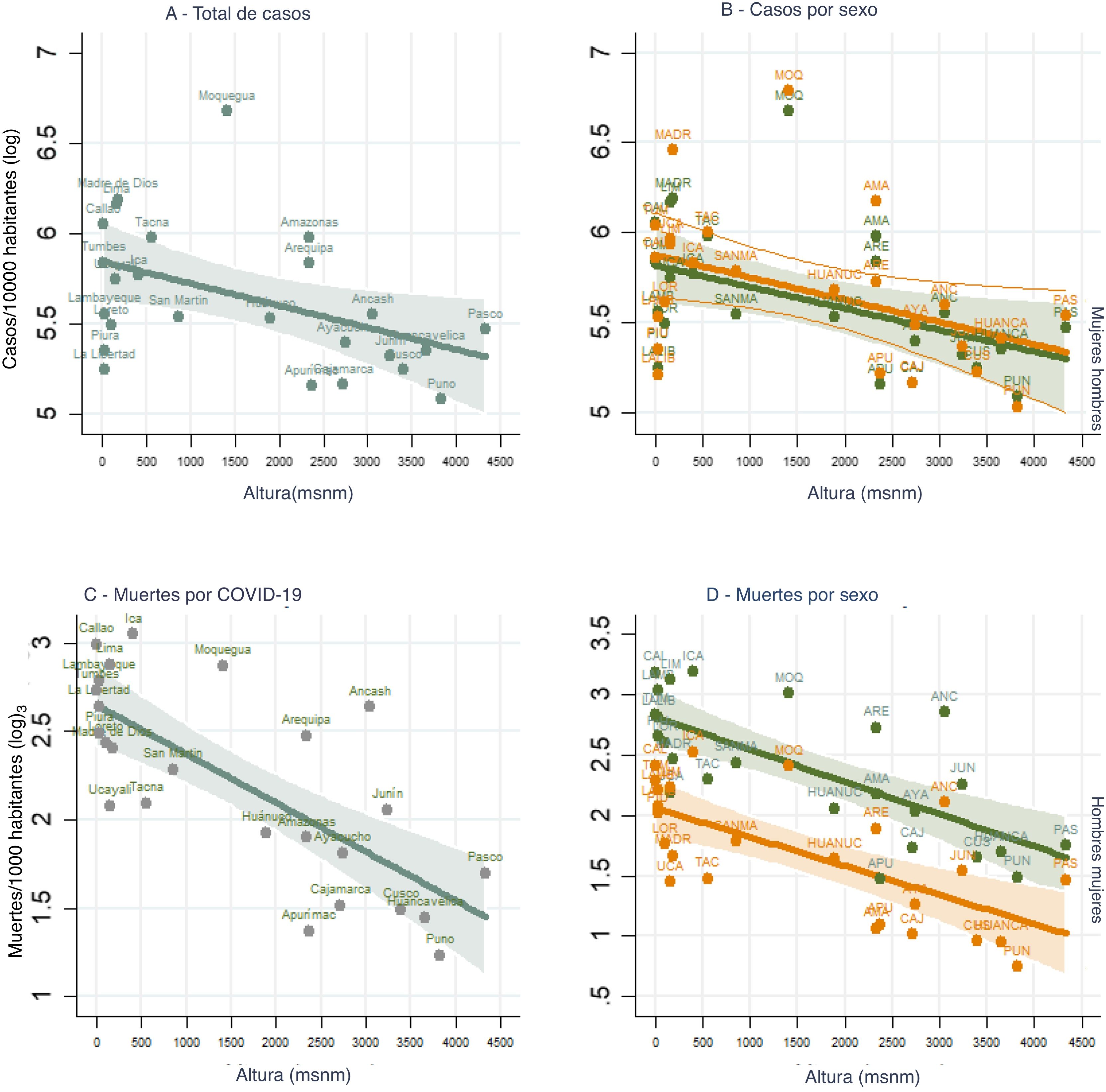
Durante el 2020 el Perú ha reportado 1.019.395 casos COVID-19 y 37.714 fallecidos por esta enfermedad, con una tasa de 3.125 casos y 116 decesos por cada 100.000 habitantes1. Las mujeres tienen una frecuencia de COVID-19 menor a los varones (tasa de 300,34 frente a 324,74 por cada 10.000 habitantes en los varones; p<0,0001), junto a una letalidad del 54,6% menor (tasa de 7,24 frente a 15,94 por cada 10.000 habitantes en los varones; p<0,0001). Tanto la tasa de casos como la de fallecidos por regiones disminuye conforme aumenta la altura (figs. 1A y C), siendo la pendiente más pronunciada en los decesos. No hay diferencia en las curvas de casos por altura de la región de residencia entre varones y mujeres (fig. 1B), pero sí en la de fallecidos donde es significativamente menor en mujeres (fig. 1D). La diferencia de las tasas entre las regiones a nivel del mar con las más elevadas es mayor del 57,64%, en Callao la tasa es de 385,95 por cada 10.000 habitantes, mientras que en Pasco es de 244,83, siendo la diferencia mayor cuando comparamos la letalidad (Callao 17,52, mientras que en Pasco es 5,08 por cada 10.000 habitantes).
Casos COVID-19 del año 2020 por 10.000 habitantes: A) Según la altura de la región de residencia. B) Por sexo y altura de la región de residencia. Muertes por COVID-19: C) Según la altura de la región de residencia. D) Por sexo y altura de la región de residencia. Las tendencias de mortalidad según sexos y altura de residencia presentan diferencias significativas (p<0,05).
Estas diferencias encontradas para el 2020 en la frecuencia y en la letalidad de COVID-19 según la altura de la región en que residen los peruanos confirma lo que ya habíamos reportado con los casos reportados hasta el 30 de mayo del mismo año2. La hipoxia hipobárica a la que está sometida el 32% de nuestra población es probablemente la razón por la que estudios previos observaron una tendencia a presentar menos infecciones de influenza por encima de los 2.869m sobre el nivel del mar3. Con respecto a COVID-19, otros estudios han mostrado que en Bolivia, Ecuador y Nepal la tasa de COVID-19 y de letalidad4, y en Colombia la de letalidad5, fueron menores en la altura, y que en Brasil las poblaciones a menor altura tengan un odds ratio (OR) de 6,16 (IC 95%: 2,28-17,97) para infecciones COVID-19 y un 8,17 (IC 95%: 2,75-27,96) para muerte, considerando la variable de densidad poblacional6. Es que la biodisponibilidad del receptor ECA2 es menor en condiciones de hipoxia y, también es la menor expresión de ECA2 en las mujeres, lo que explica en el Perú que, aunque en el 2020 los casos de COVID-19 son el 7,5% menos en ellas, la diferencia en mortalidad es mucho mayor del 54,6%, que se mantiene en todos los niveles de altura de residencia (fig. 1D). El dimorfismo sexual en COVID-19 es hormonal, pues las mujeres tienen mayores niveles de estrógenos, lo que hace tengan una más potente respuesta innata, celular y humoral, mayor número de células T reguladoras e inmunoglobulinas7, y que sus células inmunitarias exhiban una expresión 10 veces mayor de toll-like-receptors (TLR)8. La presencia de dos cromosomas X les da una respuesta inmune innata y adaptativa más fuerte a las infecciones virales9. El gen de la serina proteasa TMPRSS2, necesaria para el ingreso del virus10, aumenta tras la exposición a andrógenos11, y como los varones expresan más ECA2 tienen una mayor susceptibilidad al SARS-CoV-212, lo que explicaría el que en el Perú las curvas de letalidad por regiones de residencia muestren una disminución conforme aumenta la altura pero que corriendo paralelas sea menor la de las mujeres (fig. 1D). Estamos ante dos caras de una misma moneda, pues es la menor disponibilidad de ECA2 en la altura y en las mujeres lo que causa una menor frecuencia y mortalidad entre pobladores de esas zonas y menor mortalidad entre las personas de sexo femenino (figs. A, C y D).
En una carta al editor de Pérez-Castilla13 se ha afirmado que no hemos considerado algunos puntos clave en nuestro artículo previo2 en el que hallamos que en el Perú la altura de residencia está relacionada con una disminución de la tasa de infección y mortalidad por COVID-19. El primero es afirmar que, aunque no lo han mostrado, existe un menor número de pruebas diagnósticas de COVID-19 en la altura. Otro argumento que presentan es que en el Perú existe una brecha significativa entre el número real de casos y el número reportado por fuentes oficiales. Este escenario es una constante a nivel global14, con una brecha entre los casos y el reporte de los mismos. El siguiente es que la pandemia de COVID-19 en el Perú no tuvo el mismo comportamiento en todas las ciudades, lo cual es cierto, pero con el actual análisis que hemos hecho tomando todos los casos del 2020, cuando la pandemia en el Perú está en franca disminución desde noviembre, y se ha mantenido así en diciembre, esta diferencia en el momento de inicio y final en cada ciudad queda eliminada. Han argumentado que realizar un análisis con la ley de Farr proporciona suficiente información para refutar esta hipótesis, lo que los autores de la carta en contra de nuestros resultados no hacen, pues sólo presentan que las diferentes regiones estaban en diversos momentos de aceleración o desaceleración del COVID-19. La ley de Farr describe la dinámica de una epidemia basándose en la relación de 2 ratios15; y se desarrolló observando el incremento y decremento estacional de los casos de viruela en 1838-1839 aplicándola luego a la peste bovina de 1866. Se asume que el número de transmisiones por caso disminuye de forma constante en el tiempo y no incluye otros factores como la susceptibilidad poblacional, mecanismos de transmisión, políticas de salud pública y la complejidad del comportamiento humano que pueden modificar el número de reproducción en el curso de una epidemia16.
El análisis en el Perú del COVID-19 durante el 2020 corrobora que en los residentes de altura su frecuencia y letalidad es menor. Que se deba al planteamiento de Arias-Reyes et al.4 de menor expresión de receptores ECA2 se apoya además en la menor letalidad en las mujeres para todas las alturas de residencia. Deben hacerse estudios en profundidad para confirmar lo planteado.
FinanciaciónEl presente trabajo no ha recibido financiación de ninguna entidad privada o estatal.