Introducción
La mediastinoscopia es una herramienta básica para la estadificación mediastínica del carcinoma broncogénico y, por tanto, para ulteriores actuaciones terapéuticas. Durante las últimas décadas ha habido un auge de métodos diagnósticos no invasivos para la evaluación del mediastino --como la tomografía axial computarizada (TAC) de tórax con contraste y, más recientemente, la tomografía por emisión de positrones1--, cuya sensibilidad y especificidad son insuficientes. Aproximadamente en un 10% de las TAC torácicas negativas se identifican metástasis ganglionares mediastínicas2,3. La mediastinoscopia es una técnica invasiva, segura, con mínima morbimortalidad4 y con mayor rentabilidad que la punción transbronquial broncoscópica, la punción transesofágica y la punción con aguja guiada por ecografía torácica5. La identificación de enfermedad ganglionar pretoracotomía ofrece la posibilidad de tratamiento neoadyudante previo, junto a una mayor supervivencia, sobre todo en afectaciones de una sola estación ganglionar, cercana al 30% a los 5 años6. Diversos grupos de trabajo aconsejan la exploración sistemática mediastínica incluso en estadios tempranos en cualquier estirpe sin ganglios significativos en la TAC7-9. Existe consenso en la indicación cuando se objetivan adenopatías significativas en la TAC torácica y en tumores hiliares3.
El objetivo de este estudio es investigar la importancia específica de la estadificación mediastínica en el subgrupo de mujeres con cáncer broncogénico no microcítico y la correlación de estos resultados con la clasificación patológica postoracotomía.
Pacientes y métodos
Entre julio de 1981 y septiembre de 2003 se realizaron en nuestro centro 2.172 exploraciones quirúrgicas del mediastino en pacientes con cáncer broncogénico no microcítico que cumplían criterios oncológicos y funcionales de resecabilidad. Ningún paciente habia recibido quimioterapia o radioterapia previas a la exploración mediastínica. Al subgrupo de 108 (5%) mujeres incluidas en este estudio se le realizó TAC torácica preoperatoria y estudio de extensión según histología, síntomas y valores analíticos elementales. La estadificación clínica se efectuó según el sistema TNM revisado en 199710 y la identificación ganglionar según el mapa ganglionar mediastínico de la American Thoracic Society11. En todos los casos se realizaron estadificaciones clínica, clínica mediastinoscópica y patológica.
En todos los casos se realizó una mediastinoscopia cervical (MC) y se completó la exploración mediastínica con mediastinotomía anterior (MA) en casos de enfermedad en el lóbulo superior izquierdo o en el bronquio principal izquierdo. Excepcionalmente, se realizó MA en pacientes con enfermedad localizada en el lóbulo inferior izquierdo y con adenopatías significativas en la ventana aortopulmonar o prevascular. Todas las exploraciones las llevó a cabo o supervisó un cirujano especialista en cirugía torácica. La presencia o ausencia de complicaciones se investigó retrospectivamente mediante la revisión de registros informáticos e historial clínico de los pacientes. Los territorios mediastínicos biopsiados fueron 2R, 2L, 4R, 4L, 7, 5 y 6. En el caso de MA se realizaron maniobras bimanuales de exploración del hilio pulmonar. Las exploraciones se consideraron positivas cuando hubo información anatomopatológica de alguna estación mediastínica afectada por enfermedad, con invasión mediastínica tumoral que se confirmara anatomopatológicamente o con indicios indirectos de alta probabilidad de irresecabilidad aun sin confirmación anatomopatológica, como invasión aórtica o hilio congelado.
Si la exploración mediastínica se consideró negativa, se realizó una toracotomía días después. Se seleccionaron para neoadyudancia los pacientes con una única estación afectada intracapsular, y se rechazó para cirugía a aquellos con afectación de más de una estación ganglionar o cuando ésta fue extraganglionar. Se realizaron resecciones pulmonares anatómicas, si no había contraindicación oncológica o funcional, y se completó la estadificación con muestreo mediastínico sistemático según drenaje linfático pulmonar.
Análisis estadístico
El análisis estadístico se realizó con el programa informático SPSS versión 11 (SPSS, Inc., Chicago, IL, Estados Unidos). Las variables cualitativas se compararon con el test estadístico de la χ² o test exacto de Fisher cuando procedió, y se consideraron significativos los valores de p inferiores a 0,05. Los porcentajes de concordancia de las clasificaciones clínica, mediastinoscópica y patológica se calcularon mediante la división simple entre la clasificación clínica o mediastinoscópica y la patológica por estadios12.
Resultados
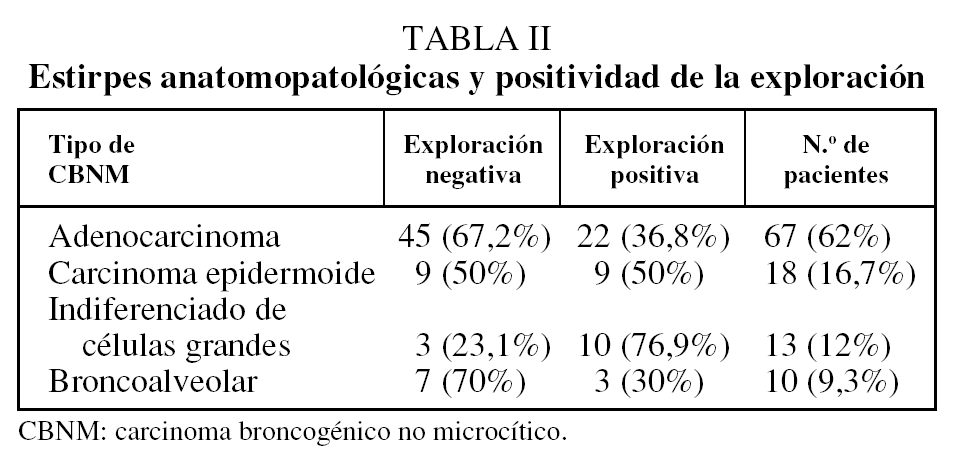
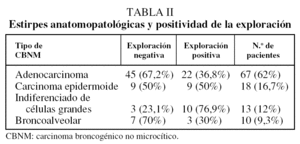
Se incluyeron en el estudio a 108 mujeres, en las que se realizaron 108 MC y 26 MA. La edad media (± desviación estándar) fue de 59 ± 12,7 años (rango: 31-83). La clasificación clínica preoperatoria se recoge en la tabla I. Las estirpes anatomopatológicas fueron: adenocarcinoma en 67 (62%) casos, carcinoma epidermoide en 18 (16,7%), indiferenciado de células grandes en 13 (12%) y broncoalveolar en 10 (9,3%) (tabla II).
La estancia hospitalaria media fue de 2,69 ± 1,64 días, el tiempo operatorio de 32,6 ± 12,6 min y el número de territorios ganglionares biopsiados por exploración de 3,6 ± 1,4. No hubo mortalidad. La única complicación fue una (0,9%) hemorragia intraoperatoria de la arteria mamaria interna y una (0,9%) parálisis recurrencial. No realizamos ninguna maniobra de reconversión a toracotomía o esternotomía en este subgrupo de pacientes por hemorragia u otra incidencia.
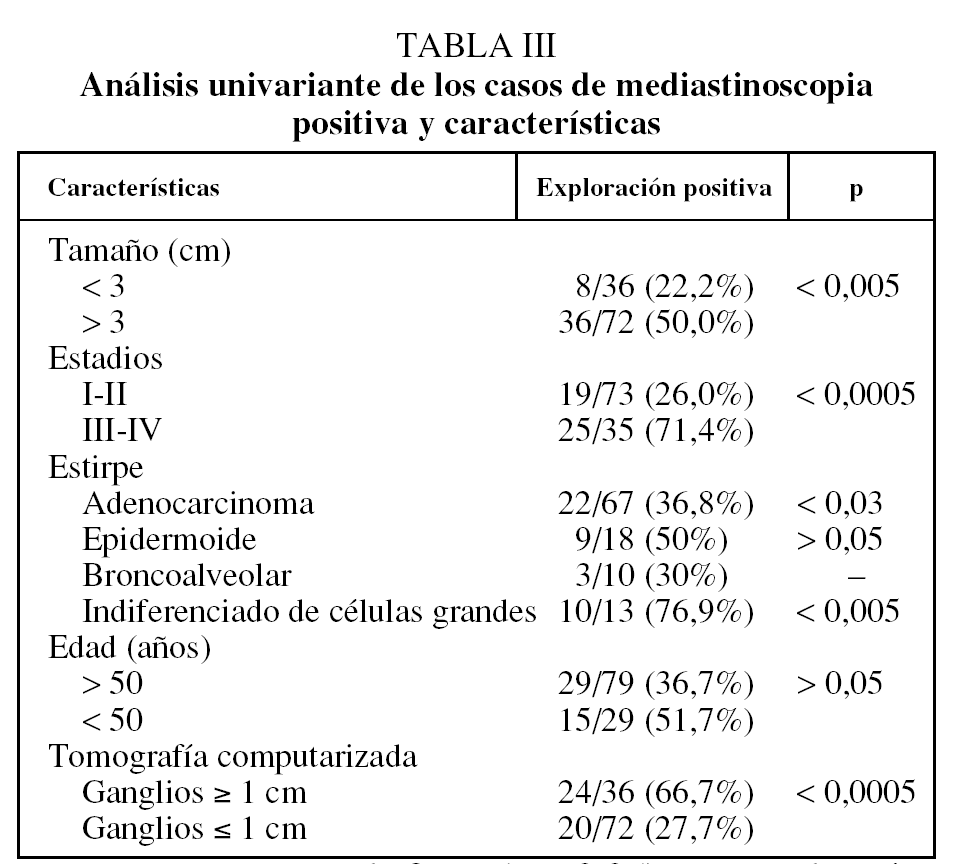
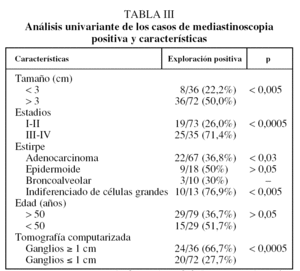
Las exploraciones positivas fueron 44 (40,7%): 39 (36,1%) de las 108 MC y 9 (34,6%) de las 26 MA, y ambas fueron positivas en 5 (4,6%) casos. La invasión local T4 ocurrió en 5 (4,6%) casos, de los cuales sólo en uno no hubo confirmación histológica, siendo irresecable por hilio congelado en la exploración bimanual. La positividad por estadios clínicos (tabla III) fue significativamente mayor (p < 0,005) en estadios avanzados y en tumores mayores de 3 cm (p < 0,05). Las exploraciones realizadas en adenocarcinomas y carcinomas indiferenciados de células grandes fueron significativamente con mayor frecuencia positivas (p < 0,05). La afectación ganglionar mediastinoscópica fue significativamente mayor en las pacientes con ganglios en la TAC torácica mayores de 1 cm que en aquellas con ganglios de menor tamaño (p < 0,0005). Había afectación de varias estaciones ganglionares en 16 (14,8%) casos, y afectación ganglionar contralateral (N3) en 10 (9,3%).
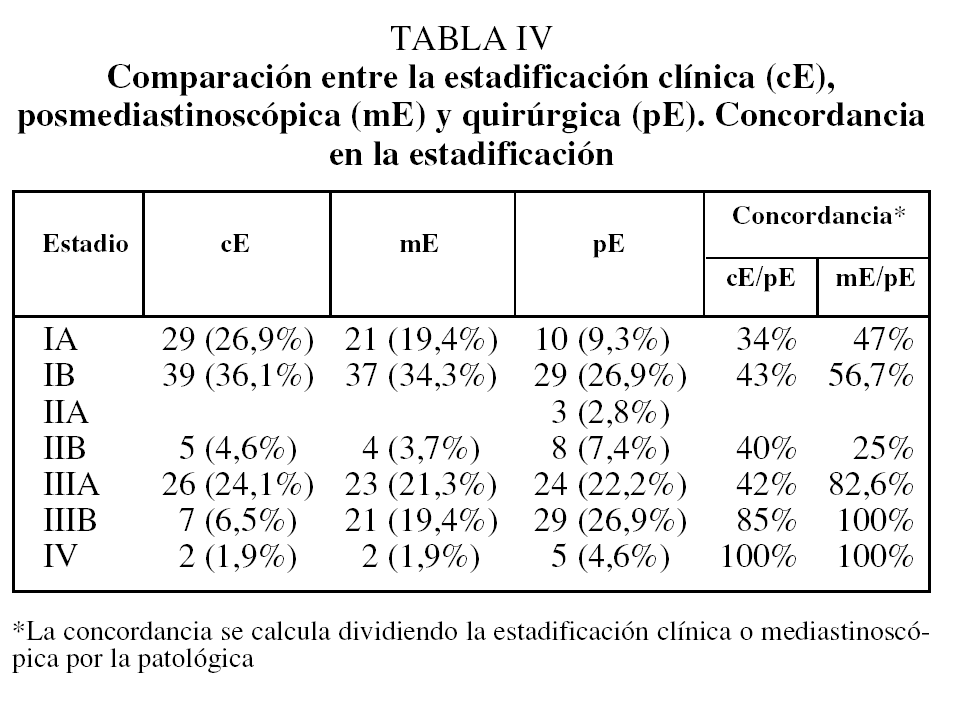
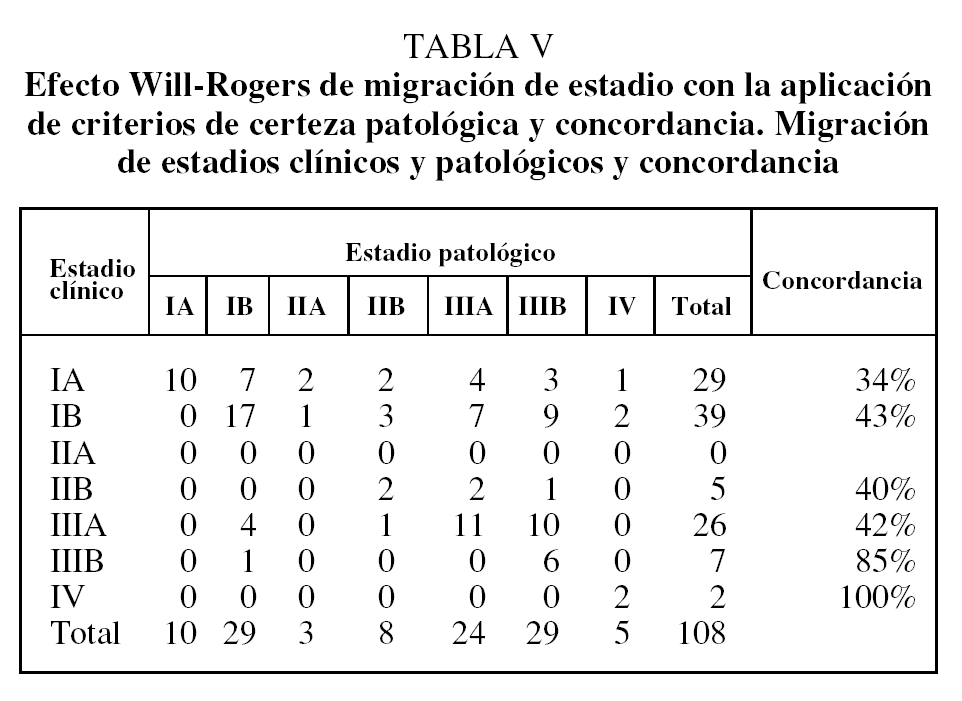
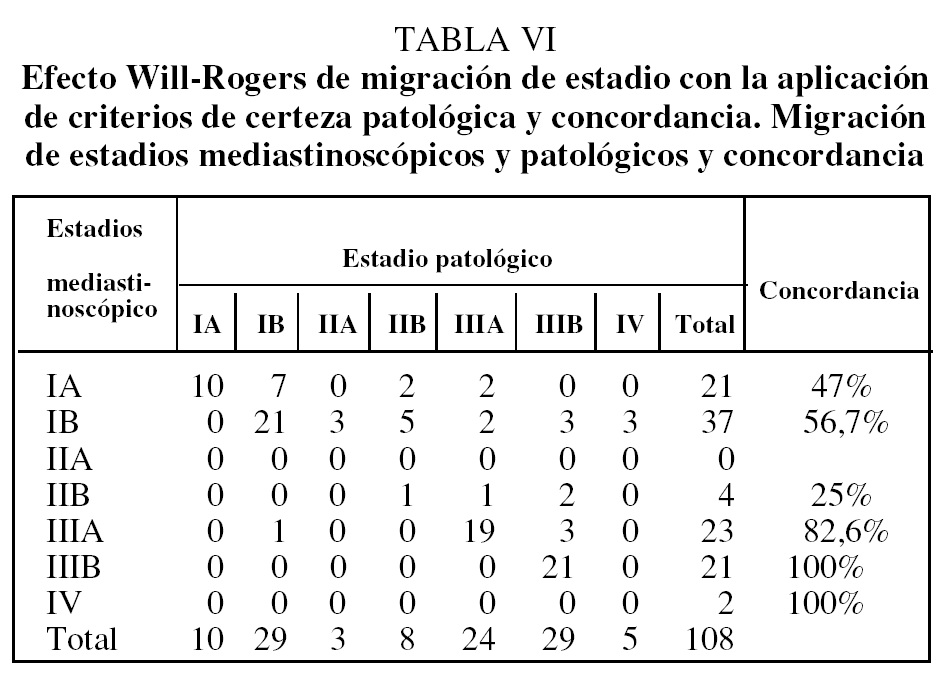
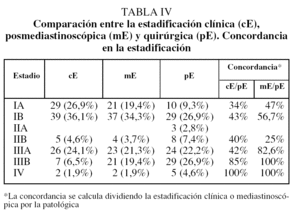
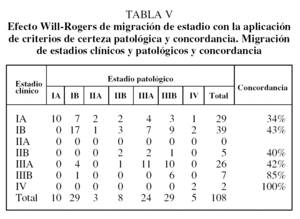
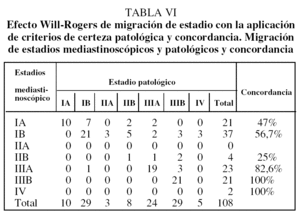
Se consiguió la resección completa (R0) en 62 (92,5%) de las 67 toracotomías realizadas, de las que 46 (68,5%) fueron lobectomías, 7 (10,4%) bilobectomías, 9 (13,4%) neumonectomías y 5 (7,5%) toracotomías exploradoras por localización intracampo de metástasis pleurales (un caso), metástasis pericárdicas (un caso), invasión de vena cava superior (un caso) y 2 casos de invasión mediastínica local. No hubo mortalidad post-operatoria. Se encontraron N2 inesperados durante la toracotomía en 5 (4,6%) casos que hubieran podido ser accesibles a la MC o MA; 2 (1,9%) casos eran estadio IA y otro caso (0,9%) estadio IB. Los estadios clínicos, clínico mediastinoscópico y patológicos, y la concordancia clasificatoria se recogen en la tabla IV. En las tablas V y VI se muestran la migración de estadios y la concordancia de éstos según la estadificación clínica y mediastinoscópica y aplicando a ambas criterios de certeza de clasificación.
Discusión
La MC es el procedimiento con mayor valor predictivo positivo para la estadificación del carcinoma broncogénico de pulmón. La mediastinoscopia sistemática, incluso en tumores pequeños (< 3 cm) y ganglios mediastínicos menores de 1 cm de diámetro menor, demuestra metástasis ganglionares mediastínicas en un 9-11% de los casos7,8. En nuestra serie específica de mujeres, se encontró afectación ganglionar mediastínica con TAC negativa en un porcentaje aún mayor, cercano al 13%. Por tanto, es difícil el diagnóstico de afectación tumoral de ganglios mediastínicos por el tamaño de éstos en la TAC torácica, con un porcentaje de error superior al 10% en estadios tempranos, sea cual sea el punto de corte de tamaño ganglionar que se tome, e incluso con apoyo de otras técnicas radiológicas como la ecocardiografía transesofágica13.
El porcentaje de mujeres con carcinoma broncogénico operable en España es del 5% de la totalidad de los cánceres de pulmón operables diagnosticados. Este porcentaje es menor que en países asiáticos y que en Canadá y Estados Unidos, donde los cánceres de pulmón diagnosticados representan un 36%. Sin embargo, en España la incidencia de carcinoma broncogénico en mujeres está aumentando y es previsible que se convierta en un problema epidemiológico en los próximos años, como ya ocurre en Estados Unidos y Canadá14. La supervivencia de esta enfermedad en mujeres parece mayor en resección completa que en varones15,16. Sin embargo, en nuestra serie el diagnóstico se estableció con diseminación mediastínica ganglionar, en un porcentaje mayor que en varones, incluso en estadios tempranos, siendo más frecuente esta diseminación que en otras series publicadas sin diferenciación de sexos, donde la incidencia en cT1N0 es cercana al 10%7,8. La explicación podría estar en un menor acceso a protocolos diagnósticos dirigidos a varones, por la menor prevalencia de la enfermedad, como ocurre en la enfermedad coronaria. Otra explicación pudiera ser la mayor incidencia de adenocarcinoma, con menor relación en el caso de las mujeres con el tabaco, y su mayor diseminación mediastínica17, así como la menor incidencia de carcinoma epidermoide, debido al menor hábito tabáquico, de mejor pronóstico18. Sin embargo, las características propias tanto oncológicas a priori como de comorbilidad suelen ser favorables16. Por lo general son tumores pequeños, con un mayor porcentaje de T1N018, periféricos, con una tasa menor de resecciones masivas pulmonares y frecuentemente asin- tomáticos. Sólo un 20-25% de los carcinomas broncogénicos en mujeres tienen relación con el tabaco14, por lo que disminuye la comorbilidad asociada a esta adicción como la enfermedad pulmonar obstructiva crónica o la enfermedad vascular16,19. La menor pérdida de peso, y por tanto la menor incidencia de síndrome constitucional, y la mayor esperanza de vida de la mujer están relacionadas con una menor morbimortalidad postoperatoria y con una mayor supervivencia que en los varones15-17. La expresión tumoral de receptores estrogénicos puede indicar un aumento del riesgo de esta enfermedad con tratamiento estrogénico sustitutivo, pues la mayoría de las mujeres con cáncer de pulmón son posmenopáusicas y necesitan estudios más detallados19.
La alta positividad de MC y MA en este subgrupo de mujeres indica una mayor positividad global y en estadios tempranos IA (13,8%) y IB (30,8%) que en series sin diferenciación de sexos donde predominan los pacientes varones, con mayor positividad significativamente en adenocarcinomas e indiferenciados de células grandes (p < 0,05) que en otras estirpes. Si tenemos en cuenta los 2 (1,8%) casos en estadio IA considerados falsos negativos, el porcentaje de afectación ganglionar mediastínica es aún mayor. Asimismo, la incidencia de carcinoma broncoalveolar es mayor en mujeres, y en nuestra experiencia la mediastinoscopia es positiva en 3 de 10 casos, por lo que, en contra de otras opiniones, realizamos la mediastinoscopia sistemáticamente también en esta estirpe celular, aunque resulta imposibile por casuística obtener conclusiones. La realización de la MC puede ser ambulatoria, aunque nuestro grupo prefiere su realización con estancia de un día en la actualidad20.
La complicación más frecuente de la MC es la disfonía, la mayoría de las veces transitoria por lesión recurrencial, por lo que no usamos el electrocauterio en la zona anatómica de este nervio, con lo cual se minimiza la probabilidad de su lesión. En nuestra serie no hemos registrado la aparición de taquicardias supraventriculares, que con frecuencia se describe en otros trabajos20. La realización de la MA se asocia a hemorragia de vasos mamarios y apertura accidental de pleura, aunque son complicaciones fáciles de solucionar. La exploración de los territorios no accesibles a MC debe ser exhaustiva, lo que resulta aún más importante en tumores hiliares y cuando existe sospecha de invasión mediastínica, para evitar toracotomías exploradoras. No tenemos experiencia en MC ampliada, aunque los resultados pudieran ser similares a los de la MA en casos seleccionados, en tumores no hiliares y cuando no hay enfermedad vascular ateromatosa en los troncos supraaórticos21.
La concordancia de las estadificaciones clínica mediastinoscópica y patológica (tabla IV) muestra una migración de estadios IA a IB que pudiera estar relacionada con la demora diagnóstica y terapéutica entre la TAC torácica y la toracotomía, que en ciertos casos superó los 3 meses. Sin embargo, la estadificación de los estadios IIIA concuerda en un 82,6%, con un 17,4% de casos en IIIA en que aparecen metástasis ganglionares en estadios tempranos --2 (1,9%) en IA, 2 (3,8%) en IB y uno (0,9%) en IIB--. La concordancia de las clasificaciones clínica y patológica es mucho menor, sobre todo en la identificación del grupo IIIA patológico y, por tanto, no permite seleccionar a los pacientes que podrían beneficiarse de un tratamiento complementario; la concordancia en estadios tempranos es del 34% en IA y del 43% en IB. La migración de estadios en esta clasificación es importante a efectos pronósticos y terapéuticos, y es deseable la mayor concordancia posible (tabla VI)12. La estadificación mediastinoscópica es muy útil para la detección de enfermedad N2 pretoracotomía y, por tanto, para seleccionar a estos pacientes para neoadyudancia22,23.
La mediastinoscopia sistemática está indicada en el subgrupo de mujeres que presentan afectación ganglionar hasta en T1N0 en más del 13% de los casos, incluso en estirpes celulares poco propensas a la diseminación ganglionar como la epidermoide o broncoalveolar. Estudios recientes han relacionado el tamaño tumoral, las concentraciones séricas de marcadores tumorales y la estirpe celular para ahorrar exploraciones mediastínicas, con valores predictivos positivos muy altos, superiores al 90%, pero con casuísticas no muy extensas24. En nuestro estudio, no en todas las pacientes seleccionadas se consiguió la misma calidad en la TAC torácica, debido al largo período de tiempo que comprende el estudio y a la inaccesibilidad al principio a técnicas radiológicas más sensibles, lo que podría constituir un sesgo importante en sus resultados.
Consideramos que la realización sistemática de mediastinoscopia pronóstica en mujeres está justificada a la vista de los resultados obtenidos en esta serie, incluso en estadios tempranos de la enfermedad.
Agradecimientos
Los autores nos consideramos en deuda con los Dres. A. López-Encuentra y F. Pozo, del Servicio de Neumología del Hospital del 12 de Octubre, por su ayuda en la revisión científica y estadística de este manuscrito.
Este artículo se presentó en el Third International Workshop on Surgical Exploration of the Mediastinum and Systematic Nodal Dissection, celebrado en Terrassa (Barcelona) en noviembre de 2003.