Introducción
El bisulfato de clopidogrel es un inhibidor de la agregación plaquetaria que impide la formación del coágulo producido por la rotura de una placa arteriosclerótica en el interior de la pared arterial1. Es un fármaco muy útil en la prevención de la trombosis en los pacientes con enfermedad cerebrovascular y síndrome coronario agudo2,3.
Múltiples estudios han demostrado que el uso combinado del clopidogrel y el ácido acetilsalicílico aumenta sus efectos beneficiosos en los pacientes con síndrome coronario agudo o después de la colocación de determinados stents endovasculares en la angioplastia coronaria2,4,5. No obstante, la descripción de un incremento poco significativo de las complicaciones en esta asociación contrasta con la posibilidad de aumentar el riesgo de hemorragias potencialmente graves en determinados pacientes. Se han descrito casos aislados de hemorragias postoperatorias o en técnicas diagnósticas invasivas, hemorragias subaracnoideas, intracraneales y digestivas. Es muy rara la posibilidad de una hemorragia pulmonar y de forma excepcional puede afectar a la pleura, como ocurrió en el caso que describimos6-8.
Observación clínica
Varón de 79 años, ex fumador de 20 paquetes-año, diagnosticado de hipertensión arterial esencial tratada con antagonistas del calcio y con historia de angina inestable recidivante a pesar del tratamiento médico. Tres meses antes se le había realizado un cateterismo cardíaco con una angioplastia colocando un stent endovascular sin complicaciones. La radiografía de tórax era normal y se inició tratamiento oral con clopidogrel (75 mg/día) y ácido acetilsalicílico (300 mg/día).
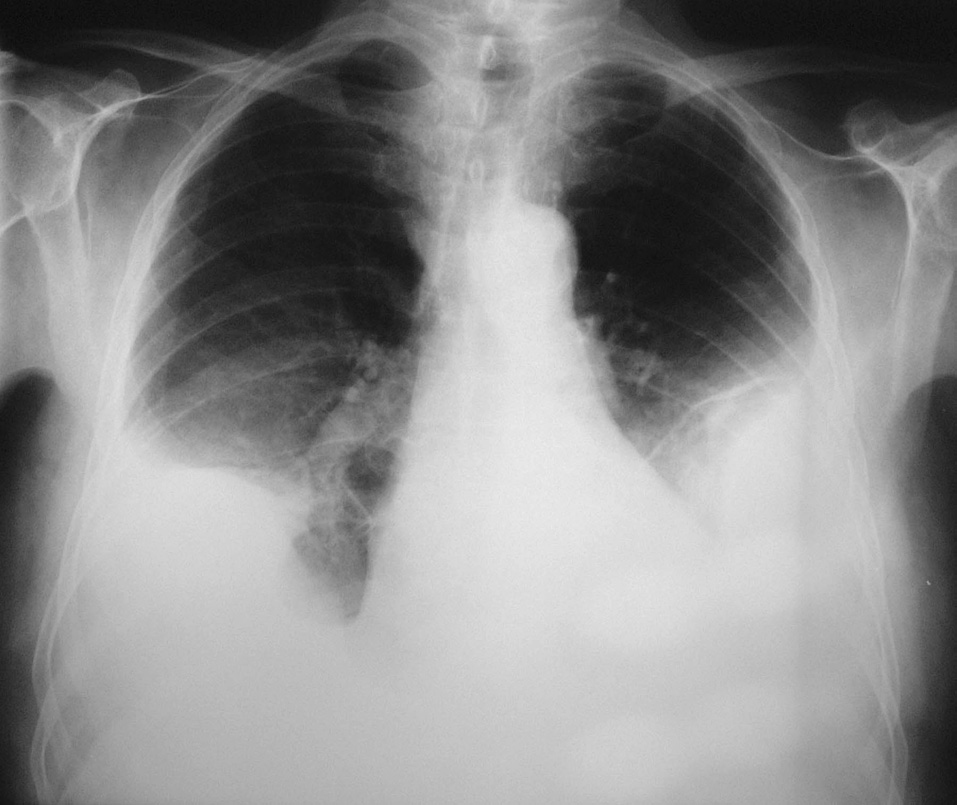
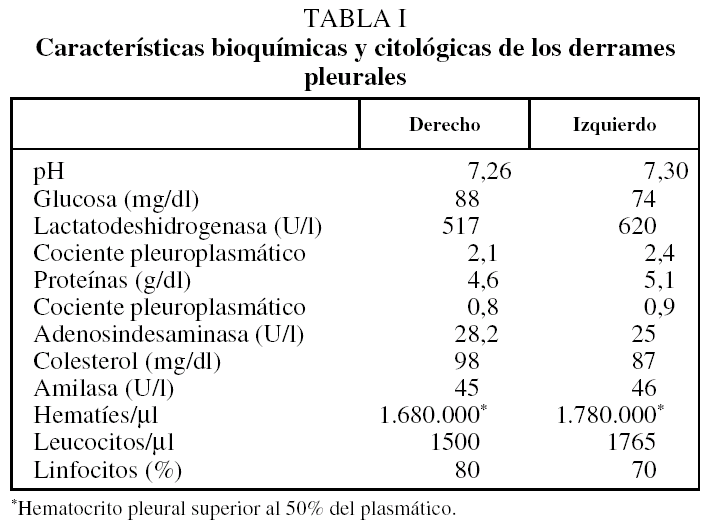
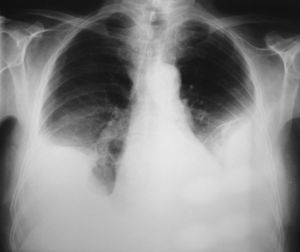
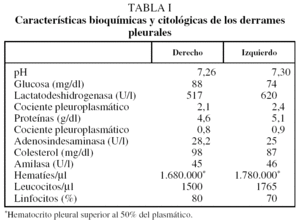
A los 2 meses acudió a control con disnea a moderados esfuerzos de reciente aparición y una radiografía que demostró la presencia de un derrame pleural bilateral. Ante la sospecha de una insuficiencia cardíaca se inició tratamiento con diuréticos, sin clara mejoría clínica o radiológica (fig. 1). Tras la persistencia de la misma disnea sin fiebre, dolor torácico o hemoptisis, se realizó una toracocentesis en ambos hemitórax. Se retiró el clopidogrel al observar unos líquidos pleurales claramente hemáticos (tabla I), y se mantuvo el tratamiento con ácido acetilsalicílico para evitar la oclusión del stent. La exploración física descartó la existencia de signos de insuficiencia cardíaca derecha, trombosis venosa profunda o adenopatías periféricas palpables. La auscultación cardíaca fue normal y en la respiratoria se observó una semiología de derrame pleural bilateral.
Fig. 1. Radiografía de tórax posteroanterior. Derrame pleural bilateral.
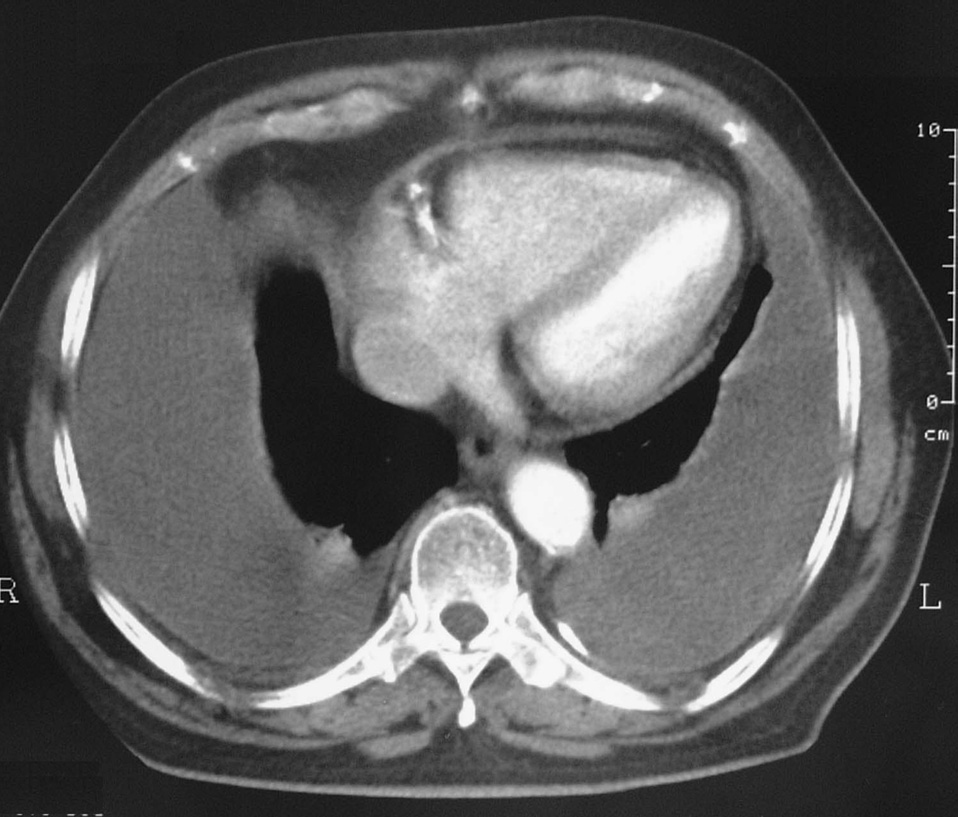
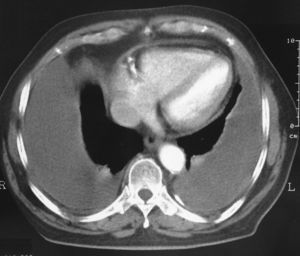
Los estudios de laboratorio fueron normales, incluidos número de plaquetas, valores de la coagulación, dímero D, hormonas tiroideas, antígeno carcinoembrionario o marcadores de colagenosis. La cifra de hematíes plasmáticos era de 3.370.000 /μl, la hemoglobina de 10,5 g/dl y el hematocrito del 30%. La exploración rectal y el sedimento de orina fueron normales. La prueba de la tuberculina fue negativa. El Doppler de las extremidades inferiores y la gammagrafía pulmonar de ventilación/perfusión descartaron una enfermedad tromboembólica venosa. La tomografía axial computarizada toracoabdominal con contraste intravenoso confirmó la presencia de un derrame pleural bilateral, con un engrosamiento homogéneo de ambas pleuras y sin lesiones parenquimatosas, mediastínicas, infradiafragmáticas o imágenes indicativas de embolia pulmonar (fig. 2).
Fig. 2. Tomografía axial computarizada de tórax con contraste intravenoso. Derrame pleural bilateral con engrosamiento pleural.
La broncoscopia no demostró alteraciones endobronquiales significativas. La citología, el cultivo y la baciloscopia del broncoaspirado fueron negativos. Dos nuevas toracocentesis en ambos hemitórax y la biopsia pleural percutánea izquierda con aguja de Abrams descartaron la presencia de granulomas o de células atípicas. Las biopsias por toracoscopia derecha confirmaron una pleura con inflamación inespecífica, y se procedió al drenaje del líquido pleural. Se inició la fisioterapia respiratoria y se colocó un drenaje pleural izquierdo hasta conseguir la evacuación del derrame, tras lo cual el paciente siguió control ambulatorio.
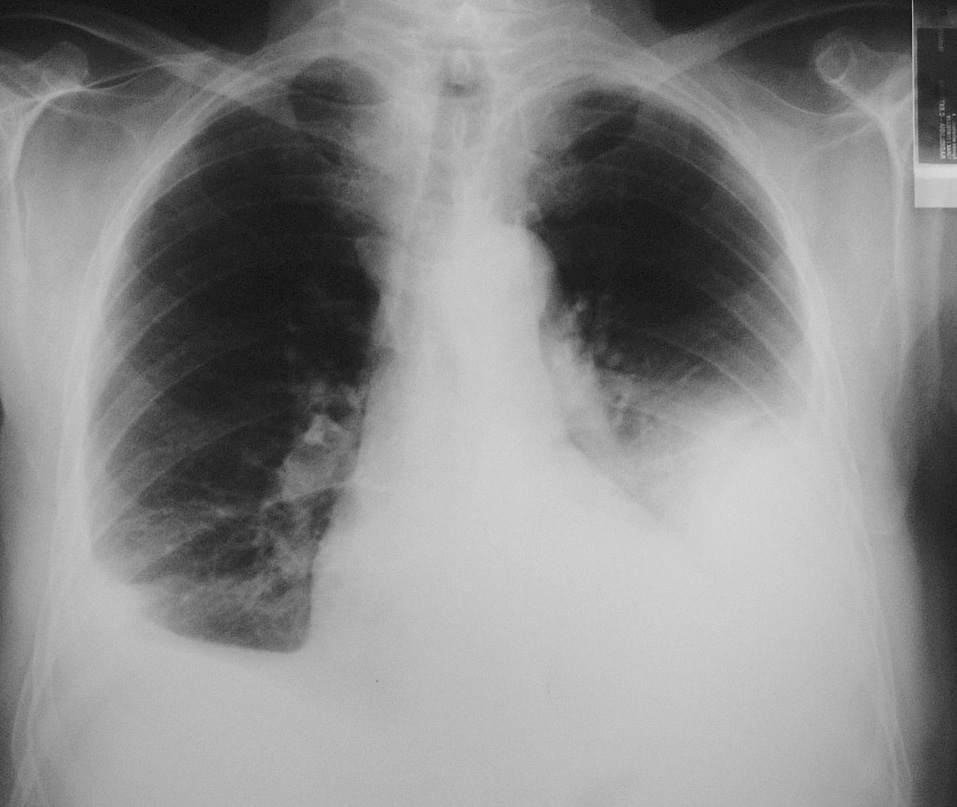
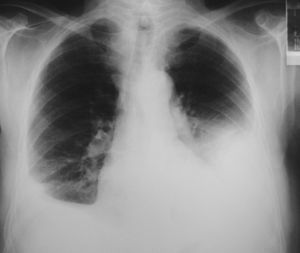
A los 18 meses del diagnóstico el paciente mejoró de una forma muy discreta su clase funcional y no había presentado nuevos episodios de isquemia coronaria. La radiografía de tórax reflejaba la persistencia de una paquipleuritis bilateral de predominio izquierdo (fig. 3). En el estudio funcional respiratorio la capacidad vital forzada era de 1,87 l (41%), volumen espiratorio forzado en el primer segundo de 1,28 l (40%), cociente de ambos parámetros del 69%, volumen residual del 70% y capacidad pulmonar total del 56%; en la gasometría arterial basal el pH era de 7,43, presión arterial de oxígeno de 73,5 mmHg y presión arterial de anhídrido carbónico de 40 mmHg.
Fig. 3. Radiografía de tórax a los 18 meses de seguimiento. Paquipleuritis bilateral de predominio izquierdo.
Discusión
La extracción no traumática de un líquido pleural de aspecto claramente hemático obliga a descartar la presencia de un hemotórax, aunque sólo podemos confirmarlo cuando el hematocrito pleural es igual o superior al 50% del observado en la sangre periférica. La mayoría de los hemotórax se producen por traumatismos torácicos abiertos o cerrados y por distintos procedimientos como la colocación de una vía venosa central, los cateterismos, la toracocentesis, la biopsia pleural percutánea y las punciones transtorácicas9. Existe una amplia variedad de etiologías espontáneas o no traumáticas, que son mucho menos frecuentes10. Las neoplasias y el uso de anticoagulantes son las formas espontáneas que predominan, aunque se han descrito otras causas más raras como las roturas vasculares (disección aórtica, fístulas arteriovenosas, etc.), el infarto pulmonar, la rotura de adherencias pleurales por un neumotórax, la endometriosis pleural, las formas idiopáticas y otras situaciones capaces de alterar la coagulación como la hemofilia, las trombocitopenias o el uso de antiagregantes11-14.
El leuprorelin, los anticoagulantes orales y algunos antiagregantes como la ticlopidina son los principales fármacos asociados a casos aislados de hemotórax espontáneo15,16. En la bibliografía revisada hasta la actualidad (MEDLINE, 1966-2005) no hemos observado ningún caso de hemotórax espontáneo atribuido al uso exclusivo de ácido acetilsalicílico o clopidogrel. Sólo hemos encontrado un caso con tratamiento combinado que, a diferencia de nuestro paciente, había sido tratado previamente con cirugía coronaria de revascularización17. Las pruebas realizadas para excluir otras causas, el riesgo de hemorragia relacionada con la asociación de estos fármacos, su bilateralidad, la cronología de los acontecimientos sin antecedentes de traumatismo o procedimientos invasivos de riesgo y la ausencia de recidiva o la evolución del paciente tras la retirada de uno de los antiagregantes constituyen la base para considerar que nuestro caso es el único descrito con un hemotórax espontáneo bilateral secundario a la asociación de clopidogrel y ácido acetilsalicílico.
En los pacientes con cardiopatía grave o inestable, esta situación adquiere una especial importancia si consideramos que la presencia de un derrame pleural bilateral puede atribuirse fácilmente a una insuficiencia cardíaca y empeorar una situación respiratoria o hemodinámica ya limitada en la mayoría de los casos. La posibilidad de la hemorragia y la importancia de la toracocentesis para conocer las características del líquido deberían ser suficientes para evitar que este diagnóstico pase inadvertido o la realización de tratamientos innecesarios. De forma espontánea y fácilmente superponible a la insuficiencia cardíaca o la neumonía se han descrito 2 casos de síndrome coronario agudo con hemorragia alveolar masiva espontánea en pacientes tratados con clopidogrel solo o asociado a otros antiagregantes después del cateterismo7,8. Aunque su incidencia sea limitada, la posibilidad de una de estas 2 complicaciones potencialmente letales con el uso combinado de antiagregantes obliga a una confirmación que permita su retirada precoz y debe alertarnos sobre la necesidad de establecer una correcta indicación o seleccionar otras alternativas cuando aparecen18.
Correspondencia: Dr. M. Haro Estarriol.
Sección de Neumología (Planta 4.ª B).
Hospital Universitario de Girona Doctor Josep Trueta.
Avda. de Francia, s/n. 17007 Girona. España.
Correo electrónico: mip.mharo@htrueta.scs.es
Recibido: 23-8-2005; aceptado para su publicación: 6-9-2005.