Introducción
La hipertensión arterial pulmonar (HAP) es una entidad frecuente en patología respiratoria que tiene diversas formas clínicas1,2. Se asocia fundamentalmente a insuficiencia respiratoria crónica o cor pulmonale sobre todo en la enfermedad pulmonar obstructiva crónica, y también en la enfermedad intersticial difusa, en el síndrome de apneas del sueño o en casos de hipoventilación alveolar central; igualmente es frecuente la hipertensión venosa pulmonar. Menos frecuentes son la HAP considerada idiopática o la presente en el seno de enfermedades como colagenosis, síndrome del aceite tóxico (SAT)3, infección por el virus de la inmunodeficiencia humana, shunt intracardíaco, tromboembolia pulmonar crónica (TEPc) o hipertensión portal. Otras causas más raras son sarcoidosis, esquistosomiasis o hemangiomatosis pulmonar.
La información sobre la función en los diversos tipos de HAP es escasa y no existe para el grupo especial de SAT. El objetivo principal de este estudio es la descripción de los hallazgos funcionales respiratorios en una serie de 120 pacientes con HAP, y el objetivo secundario es su comparación con los datos hemodinámicos.
Pacientes y métodos
Se ha estudiado la función pulmonar de 120 casos con HAP estable a corto plazo, de los que se han excluido las asociadas a enfermedades pulmonares con hipoxemia. Son todos los casos estudiados por HAP hasta enero de 2002 en el grupo de trabajo de Hipertensión Pulmonar y Trasplante de Pulmón del Servicio de Cardiología del Hospital Universitario 12 de Octubre de Madrid. Los datos de los primeros 47 pacientes, desde 1981 a 1995, se recogieron retrospectivamente, y los de los 73 restantes, de forma prospectiva. Es un estudio descriptivo, retrospectivo y prospectivo.
Para este análisis se han seleccionado, además de la edad, el sexo y la valoración de la clase funcional, mediante el baremo de la New York Heart Association (NYHA), variables de función pulmonar y hemodinámicas. La capacidad vital forzada (FVC), el volumen espiratorio forzado en el primer segundo (FEV1), la capacidad pulmonar total (CPT) y el factor de transferencia con monóxido de carbono (TLCO) se determinaron con MasterLab Jaeger, y estos valores se expresaron en porcentaje de los respectivos valores teóricos de la European Respiratory Society4; la presión parcial de oxígeno en sangre arterial (PaO2) y la presión parcial de anhídrido carbónico en sangre arterial (PaCO2), expresadas en mmHg, se midieron con un analizador IL 1306 en una muestra de sangre obtenida mediante punción de la arteria braquial en reposo y respirando aire ambiente. Los tests de 6 min de marcha se hicieron en un tapiz rodante Jaeger, controlando la saturación con un pulsioxímetro Pulsox 7 Minolta. Del estudio hemodinámico, en reposo, se tomaron las presiones medias, en mmHg, de la aorta y de la arteria pulmonar (PAPm), así como el índice cardíaco (en l·min-1·m-2) y resistencias vasculares sistémicas y pulmonares (en mmHg·l-1·min).
Los estudios de exploración funcional y de hemodinámica se efectuaron durante el mismo ingreso hospitalario, previamente a cualquier tratamiento de la HAP; no siempre corresponden a la misma situación evolutiva de la enfermedad, por lo que las diferencias observadas no se pueden extrapolar a las enfermedades que las han producido.
Análisis estadístico
En relación con el tamaño muestral, había un número elevado de variables, muchas de las cuales debían de estar altamente autocorrelacionadas. El primer paso consistió en mantener las variables que contuvieran información por sí mismas; se creó una matriz de correlaciones para identificar las variables funcionales que estuvieran correlacionadas (r > 0,20, p < 0,05) con las variables hemodinámicas y que, a la vez, estuvieran basadas en mediciones sólidas y reproducibles, mediante una ANOVA univariable en función de los 5 grupos diagnósticos. Se retuvieron para el análisis multivariable aquellas en que se rechazaba la hipótesis nula de semejanza de medias entre grupos diagnósticos, y se ajustaron diferentes modelos de regresión multivariable para comprobar si determinadas variables hemodinámicas podían explicarse desde las variables de función respiratoria.
Resultados
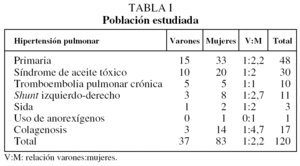
Se han recogido datos de 120 pacientes (37 varones y 83 mujeres), con una edad media de 41,8 años (tabla I). Tres casos tenían diagnóstico de sida y uno de HAP por ingestión de un anorexígeno; los 116 restantes se distribuían en 5 grupos diagnósticos principales, de acuerdo con los criterios de las clasificaciones de Evian/ Venecia1,2: a) idiopática, sin agente etiológico identificado; b) SAT, según criterios clínicos y epidemiológicos; c) colagenosis de diverso tipo según criterios clínicos convencionales; d) cortocircuito cardíaco izquierdo- derecho según clínica, ecocardiografía y demostración hemodinámica, y e) TEPc, demostrada mediante arteriografía pulmonar o tomografía axial computarizada helicoidal. El shunt estaba en 5 casos en ductus persistente, en 2 en comunicación interventricular y en 4 en comunicación interauricular. Los tipos de colagenosis eran: esclerosis sistémica en 8 casos, de los que 5 tenían síndrome CREST; enfermedad mixta del colágeno en 4; síndrome antifosfolipídico en 3; lupus eritematoso sistémico en un paciente, y artritis reumatoide en otro.
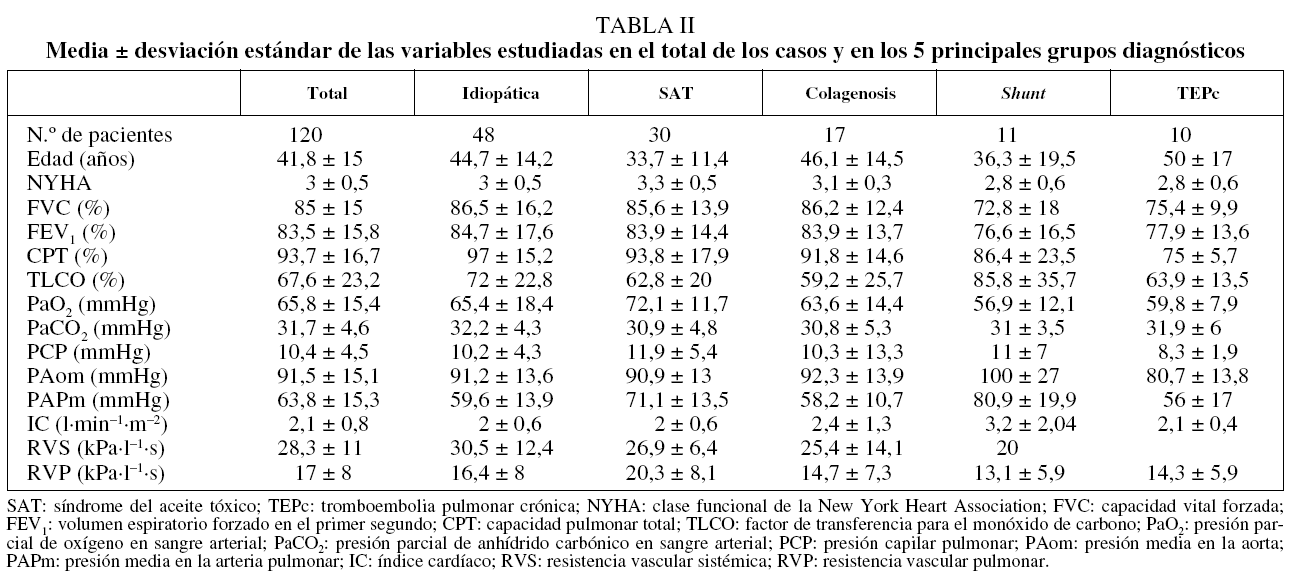
Los datos de los pacientes incluidos en los 5 grupos diagnósticos (n = 116) y del conjunto del grupo (n = 120) se expresan como media ± desviación estándar en la tabla II.
La edad media del conjunto de pacientes era de 41,8 años, y la de los pacientes con SAT era significativamente inferior que la de los otros grupos, excepto del de shunt. En el conjunto de pacientes era mayor el número de mujeres (relación varón:mujer, 1:2,2); en el grupo de TEPc ambos sexos tenían la misma frecuencia, pero en los demás la frecuencia de mujeres fue claramente mayor, sobre todo en el grupo de colagenosis (82%).
En cuanto a la clase funcional según los criterios de la NYHA, la media en todo el grupo fue de 3, siendo el reparto mayoritario para el grado 3 (el 75% de los casos). Los casos con SAT tenían un grado significativamente superior al de los otros grupos, salvo el de colagenosis. La PAPm para los niveles 2, 3 y 4 de la NYHA fue, respectivamente, de 60,9, 65,3 y 65,5 mmHg.
En el conjunto del grupo la FVC, el FEV1 y la CPT fueron normales; la TLCO fue baja (un 67,6% del valor medio de referencia), había hipoxemia moderada y un leve grado de hipocapnia por hiperventilación. El resultado medio del test de marcha fue de 342,8 ± 103,7 m, con una desaturación del 5,1 ± 5,3%. Hemodinámicamente, la presión capilar pulmonar, la presión media en aorta y las resistencias vasculares sistémicas fueron normales, mientras que la PAPm estaba notablemente elevada; el índice cardíaco era bajo y las resistencias vasculares pulmonares, altas.
La FVC estaba levemente descendida en los grupos de shunt y TEPc, y este descenso era significativo entre el grupo de TEPc y el de colagenosis. El FEV1 se comportó igual que la FVC, aunque sin significación en las diferencias. No había obstrucción al flujo aéreo. La TLCO mejor conservada correspondía al grupo de shunt, posiblemente por presentar éste el mejor índice cardíaco. La hipoxemia era menor en el grupo de SAT, mientras que el valor de PaCO2 era exactamente igual en todos los grupos. En nuestra serie no se observó correlación de la PAPm con la distancia recorrida en 6 min ni con el grado de desaturación producido. La PAPm más alta fue la del grupo de shunt, y después, el de SAT; ambas fueron significativamente diferentes de las medias de los otros grupos. El índice cardíaco mayor correspondió al grupo de shunt, significativamente diferente de los de los grupos de idiopática y de SAT; las resistencias vasculares pulmonares más altas fueron las del grupo de SAT, mientras que las inferiores se registraron en el del shunt.
En el grupo general no se demostró asociación entre las variables funcionales respiratorias y las hemodinámicas. Las correlaciones simples entre todas las variables estudiadas sólo presentaron asociación, por un lado, de los parámetros ventilatorios entre sí (FVC, FEV1 y CPT), y por otro, entre los hemodinámicos (presión media en la aorta y PAPm) con sus respectivas resistencias vasculares y con el índice cardíaco. El TLCO no mostró ninguna asociación significativa. La edad se asoció significativamente con la PaO2, PaCO2, PAPm e índice cardíaco. En el grupo SAT, estas asociaciones con la edad no estaban presentes, y sí apareció una asociación de la TLCO con las resistencias vasculares; también en este grupo se asociaron de forma significativa el valor de la NYHA con el FEV1 y con las resistencias vasculares. En el grupo de colagenosis se observó asociación entre TLCO y PaO2.
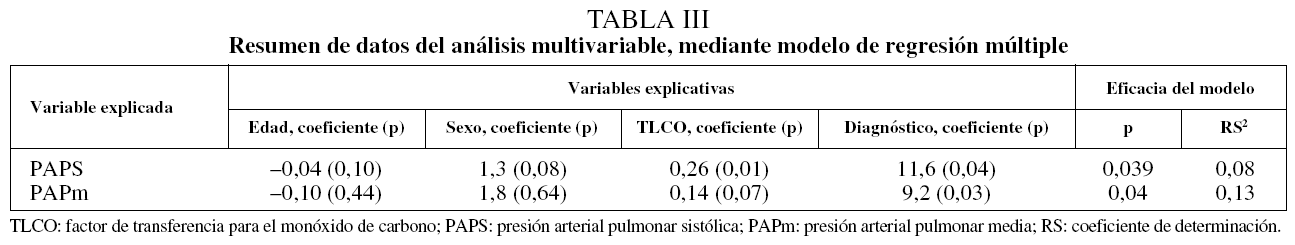
El estudio de regresión múltiple se pudo hacer únicamente con 82 de los 120 pacientes, lo cual resta potencia al resultado y puede aumentar el error aleatorio. Los modelos explicaron mejor la variabilidad de las variables hemodinámicas que la media sólo para la presión arterial pulmonar sistólica y la PAPm. Las variables explicativas de la variabilidad de la presión arterial pulmonar sistólica y PAPm fueron la TLCO y la clase diagnóstica; en todo caso, la variancia de la presión arterial pulmonar sistólica y de la PAPm explicada por el modelo osciló entre el 8 y el 13%, lo que indica que debe de haber otras variables responsables no estudiadas (tabla III).
Discusión
La presente serie de casos con HAP recoge 5 grupos diagnósticos precisos: además de la forma idiopática, están las causadas por colagenosis, shunt o TEPc, y a todas ellas se añade, singularmente, un amplio grupo de pacientes con SAT. Hemos estudiado en numerosos trabajos5-13 este síndrome, uno de cuyos desenlaces es el fallecimiento por HAP.
La diferencia observada en la frecuencia de ambos sexos debe de depender de la enfermedad subyacente y no hay una diferencia añadida en la presentación de la HAP. El sexo no se comporta de forma diferente en las variables estudiadas; en un estudio14 se observó que la CPT era significativamente inferior en mujeres, pero en nuestro grupo de pacientes es inferior la media en varones. La mayor diferencia se observa en la variable TLCO, inferior en mujeres, pero esta diferencia no alcanza la significación estadística.
La incidencia familiar se estima en un 6,4% de los casos de HAP idiopática14. No se ha presentado ningún caso en los 48 de esta serie.
Hay excelentes revisiones generales sobre la HAP14-16, cuya patogenia se está replanteando a partir de los últimos hallazgos17-31. No obstante, hay pocos estudios con series amplias de casos; son más frecuentes los que estudian las respuestas terapéuticas22,23 o los que se refieren a las HAP que acompañan a trastornos respiratorios durante el sueño24 o a la enfermedad pulmonar obstructiva crónica25. Las referencias a la exploración funcional pulmonar en estas series son igualmente escasas14,26-30.
Nuestros hallazgos en la exploración funcional concuerdan con los publicados3,14,27: no hay patrón espirométrico obstructivo; la FVC y la CPT son normales, o puede haber un leve descenso de la FVC; hay importante descenso de la TLCO; hay hipoxemia de moderada a grave, y leve hipocapnia. Las diferencias referidas en la bibliografía no muestran asociación estadística con la presión arterial pulmonar en reposo28 o en ejercicio29,32; tampoco se observan en nuestro estudio.
El descenso de la TLCO se ha analizado como un factor pronóstico de desarrollo de HAP en pacientes con enfermedades en que existe el riesgo de que se presente, como la colagenosis y el SAT. En un estudio en pacientes con síndrome CREST33, el descenso de la TLCO por debajo del 43% del valor teórico mostraba una sensibilidad del 67% para la detección de HAP. En una serie nuestra de 11 pacientes con SAT9 sin datos clínicos de HAP, seleccionados por tener una TLCO inferior al 50% del valor de referencia, 3 presentaron HAP en reposo y 7 durante el ejercicio; en el conjunto del grupo, la PAPm pasó de 20,7 en reposo a 35,3 mmHg en esfuerzo.
En los casos con TEPc, la TLCO está también descendida, aunque se cita que puede ser normal, o estar apenas disminuida, por posible perfusión retrógrada del lecho capilar a partir de las arterias bronquiales con alto flujo28. En un estudio de pacientes con HAP idiopática y tromboembólica29, la TLCO estaba disminuida en sus 2 componentes: en el de volumen sanguíneo capilar y más en el de la membrana, y ésta se asoció significativamente con un aumento de las resistencias vasculares pulmonares. En otro estudio30 realizado con pacientes con TEPc tratados con tromboendarteriectomía también se observó un descenso de la TLCO, fundamentalmente de su componente de membrana, el cual disminuye aún más tras la cirugía. El descenso del componente de membrana observado en ambos estudios podría estar relacionado con la proliferación monoclonal de las células endoteliales observada en la HAP idiopática21.
Se ha descrito que la distancia recorrida por los pacientes en la prueba de la marcha de 6 min tiene buena correlación con la mortalidad por HAP32,34. El comportamiento durante el ejercicio se ha estudiado con esfuerzos máximos o submáximos; el más común de éstos es el test de la marcha durante 6 min34, que puede aportar información semejante al de los esfuerzos máximos y es mejor tolerado por los pacientes. En nuestro estudio, el hecho de haber realizado las pruebas con tapiz rodante, en lugar de hacerlo en un pasillo, puede añadir una mayor dispersión de los resultados.
En nuestro grupo, las presiones arteriales pulmonares más altas fueron las del grupo de shunt en primer lugar, y después las del grupo de SAT. Mientras que en el primero había relativa conservación del índice cardíaco y las resistencias vasculares pulmonares fueron inferiores, en el grupo de SAT el índice cardíaco fue muy bajo y las resistencias vasculares pulmonares las más altas de todo el estudio; éste es el único grupo en el que se ha encontrado una asociación significativa entre la TLCO y las resistencias vasculares pulmonares.
La historia natural de la HAP es de evolución progresiva en las formas de HAP idiopática, colagenosis, shunt y TEPc; no obstante, se dan casos ocasionales de regresión espontánea en la forma inicialmente considerada idiopática35. Si la HAP tiene una causa concreta que desaparece en un momento determinado, la HAP puede mejorar o desaparecer.
El grupo con SAT tiene características que lo diferencian del resto de grupos aquí analizados. La relación varón:mujer en el conjunto de los más de 20.000 pacientes incluidos en el censo oficial de la enfermedad7 es de 1:1,92, y en la presente serie, de 1:2. La edad media de este grupo es la más baja, y el nivel de NYHA, el más alto. La espirometría convencional es normal; en un artículo previo10 se encontró en la población general de pacientes con SAT un patrón obstructivo con una frecuencia del 2%, debida a enfermedades respiratorias concomitantes, como asma o hiperreactividad bronquial. El descenso de la TLCO sólo es levemente mayor en el grupo de colagenosis, pero el valor de la PaO2 es el más alto de todos los grupos. Al estudiar la evolución de la alteración de la TLCO se ha observado una tendencia general a la mejoría. Esta tendencia también se ha observado en la HAP, aunque esta regresión no ha podido cuantificarse con exactitud29; no obstante, hay un subgrupo de paciente en quienes esta evolución es hacia un empeoramiento progresivo.
En conclusión, se ha estudiado en este trabajo a una serie de pacientes con HAP, entre los que se incluyen casos con SAT. La recogida homogénea de los datos funcionales permite una comparación entre las variables funcionales respiratorias y hemodinámicas, sin haber encontrado asociaciones significativas, y entre los diferentes grupos de pacientes. El grupo de pacientes con SAT, ausente en otros estudios, presenta, en comparación con los otros analizados en este trabajo, la edad más baja y los valores más altos de la NYHA y de resistencias vasculares pulmonares.
Este trabajo ha sido patrocinado por RTIC C03/011.