Introducción
El asma es una enfermedad respiratoria inflamatoria crónica cuya prevalencia aumenta progresivamente en los países desarrollados, lo que está originando un importante problema sanitario y económico, debido tanto a un aumento del uso de recursos sanitarios como a las pérdidas ocasionadas en el sistema productivo, que podrían evitarse en la mayor parte de los pacientes que presentan asma1. Los estudios llevados a cabo para cuantificar el gasto sanitario son escasos y en ocasiones confusos, debido a las diferencias en la organización de los sistemas sanitarios en los diversos países que han publicado sus datos2,3. En nuestro país, Plaza3 y Serra-Batlles et al4 han aportado datos sobre el coste del asma en relación con la gravedad de la enfermedad. Analizaron durante 1 año a una cohorte de pacientes asmáticos en situación estable o con síntomas mal controlados, aunque sin crisis en el momento de su selección, pese a lo cual dichos autores resaltaron la importancia de la exacerbación asmática en el coste total (CT). La práctica totalidad de los costes indirectos (CI) y un tercio de los costes directos (CD) se relacionaron con exacerbaciones y un mal control de la enfermedad, lo que supone entre el 70-75% del CT3,4. Esta situación indica un deficiente control que podría evitarse con un correcto manejo de la enfermedad por parte tanto del paciente y familiares como de los médicos y del sistema sanitario5.
Una de las medidas planteadas para aumentar el control del asma, y con ello reducir su coste económico, es mejorar el nivel educativo a fin de optimizar el cumplimiento y reducir las visitas a urgencias, las visitas no programadas al médico, los ingresos y los días de baja laboral. Otra medida propuesta es aumentar el control de la enfermedad mediante el uso de medicación preventiva como los corticoides inhalados en las fases tempranas del asma, lo que, aunque a corto plazo puede suponer un aumento del gasto en medicación, a largo plazo disminuye el CT al mejorar el control de la enfermedad y disminuir los gastos derivados de las exacerbaciones1,5. También se ha propuesto realizar un seguimiento mayor del paciente asmático6, ya que, a diferencia de otras enfermedades crónicas, el asma puede presentarse desde edades muy tempranas y afectar la salud y calidad de vida de los pacientes durante el resto de su vida7. Por último, es preciso hacer hincapié en la necesidad de formación continuada por parte del personal sanitario con el fin de que conozca y aplique el contenido de las guías nacionales o internacionales sobre el asma. Sin embargo, por el momento no disponemos de estudios dirigidos no sólo a profundizar en el coste ocasionado propiamente por la agudización del asma, sino también a conocer el manejo de los pacientes durante las crisis, de modo que fuera posible optimizar las estrategias de intervención sobre los asmáticos para mejorar el control de la enfermedad y disminuir el coste del asma. Un primer paso para entender de forma correcta y efectiva el coste de una enfermedad es conocer su impacto mediante la realización de estudios de coste que lo evalúen8.
Los objetivos del presente trabajo han sido estimar el coste y conocer cuál es el tratamiento de mantenimiento para el control del asma que utilizaban los pacientes antes de la agudización asmática y su tratamiento.
Pacientes y métodos
El presente estudio, observacional y de carácter prospectivo, se ha realizado en 6 hospitales españoles: Hospital San Jorge (Huesca), Hospital Virgen del Puerto, de Plasencia (Cáceres), Hospital Comarcal de Laredo (Santander), Hospital de Gandía (Valencia), Hospital Nuestra Señora del Pino (Las Palmas de Gran Canaria) y Hospital Nuestra Señora de Sonsoles (Ávila). Se incluyó a un total de 126 pacientes (21 en cada hospital) con crisis asmática, reclutados de forma secuencial, sin realizar ninguna intervención y tratados de forma habitual en cada hospital durante el período comprendido entre el 1 de enero y el 31 de marzo de 2000. Se calcularon los CD y CI de una crisis para cada enfermo.
Los criterios de inclusión fueron: a) casos de exacerbación asmática que acudían al servicio de urgencias o a las consultas externas en una visita no programada; b) edad igual o superior a 14 años; c) diagnóstico confirmado de asma independientemente de su gravedad, y d) no estar participando en ningún ensayo clínico. Si durante el período del estudio un paciente presentaba más de una exacerbación, sólo se evaluaba la primera. Se era muy estricto en cuanto al momento de resolución de una exacerbación y se evaluó el coste hasta que la agudización hubiera cesado y el paciente hubiera alcanzado la situación de estabilidad clínica, por lo que se descartó que una segunda agudización se debiera a que la primera no se hubiera resuelto. Se consideró criterio de exclusión el incumplimiento de alguno de los criterios de inclusión.
Dado que el presente estudio formaba parte de un estudio internacional más amplio, se utilizó la definición de crisis establecida por la Global Initiative for Asthma (GINA)1.
Análisis económico
El análisis de los costes se realizó desde la perspectiva del Sistema Nacional de Salud9 y se llevó a cabo en función de la gravedad de las crisis y según el grado de gravedad previo de la enfermedad. Desde dicha perspectiva se incluyeron tanto los CD como los CI10.
Para la valoración de los recursos sanitarios usados (consultas, hospitalizaciones, medicamentos, pruebas complementarias, etc.), se utilizaron datos de las fuentes oficiales disponibles en el momento del análisis (año 2000), así como la base de datos de medicamentos del Consejo General de Colegios Oficiales de Farmacéuticos11 y la base de datos de Costes Sanitarios en España de SOIKOS12. Esta base de datos se actualiza anualmente y elabora los costes a través de la información sobre recursos sanitarios publicada en España.
Se consideraron CD la medicación para la crisis, las consultas médicas, las consultas al especialista, las pruebas diagnósticas, los dispositivos utilizados, la asistencia a urgencias hospitalarias, y CI, el tiempo de trabajo perdido. Se ha estimado el coste de una agudización asmática por paciente.
Procesamiento y análisis de datos
Los datos se recogieron sobre una base de datos en SAS y se procesaron mediante el paquete estadístico SAS. El análisis de los costes y el cálculo de su intervalo de confianza (IC) del 95% se realizaron mediante la técnica del bootstrapping13. El nivel de confianza utilizado fue del 95%.
Para evaluar la relación entre la gravedad de la crisis de asma y la gravedad del asma previa a la crisis, se llevó a cabo, utilizando el paquete estadístico SPSS 11.0, un estudio de correlación con diferencias estadísticamente significativas para un valor de p < 0,05.
Resultados
Se incluyó a un total de 126 pacientes con crisis asmática que habían acudido al servicio de urgencias de alguno de los centros hospitalarios participantes. De esta muestra, 34 (27%) eran varones y 92 (73%) mujeres. La edad media fue de 50,2 años (IC del 95%, 9,7-90,7). En el momento de la exacerbación asmática, 26 pacientes tenían empleo remunerado (un 20,6%; 14 varones y 12 mujeres), y su edad media era de 38 años (IC del 95%, 14,9-61,1).
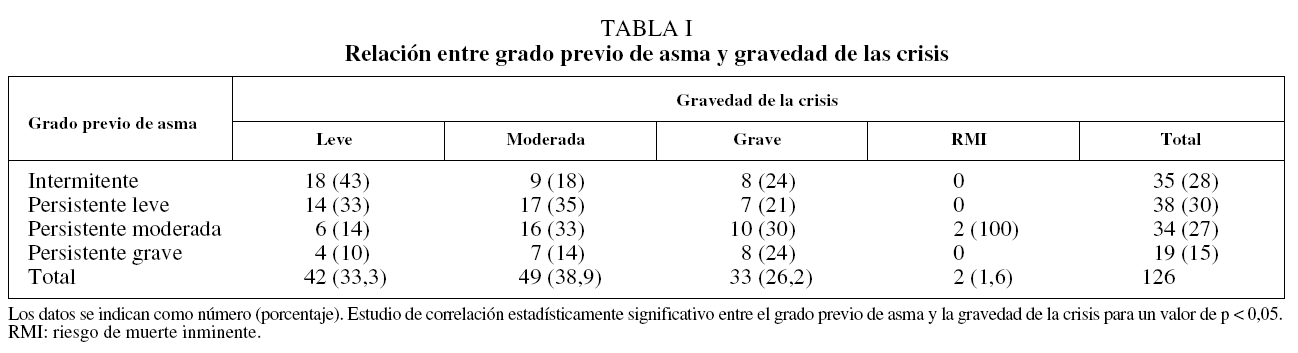
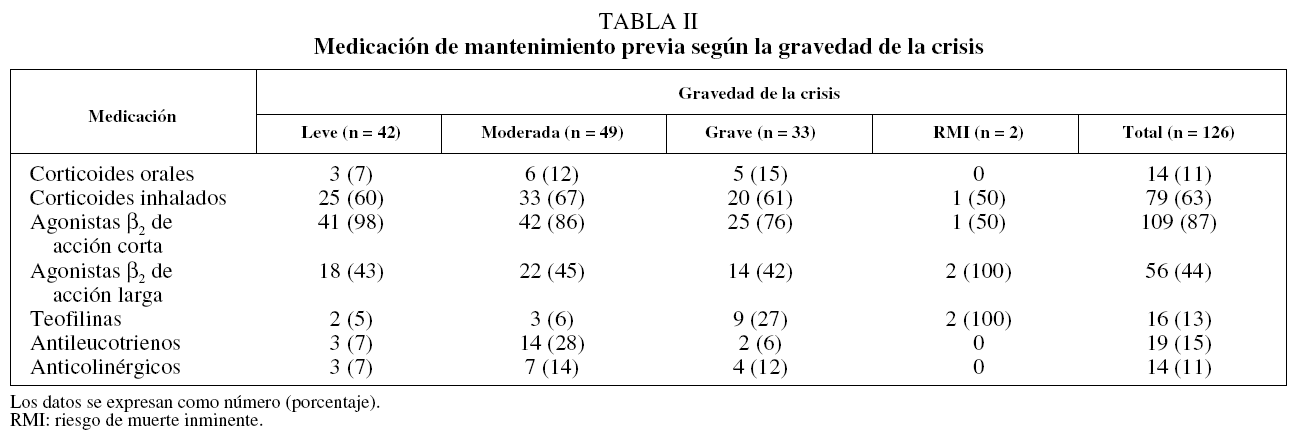
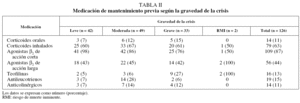
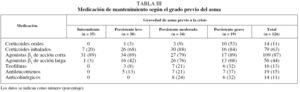
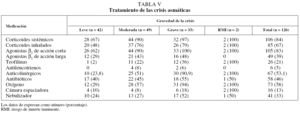
Respecto a la gravedad de las crisis (tabla I), la mayoría fueron moderadas (38,9%). Aunque se observó una correlación global estadísticamente significativa entre el grado de asma previo y la gravedad de la crisis, el 24% de las crisis graves se dieron en pacientes con un diagnóstico previo de asma intermitente. En la tabla II se recoge la medicación de mantenimiento utilizada previamente según la gravedad de la crisis, y en la tabla III, la medicación de mantenimiento antes de la crisis según la gravedad previa del asma.
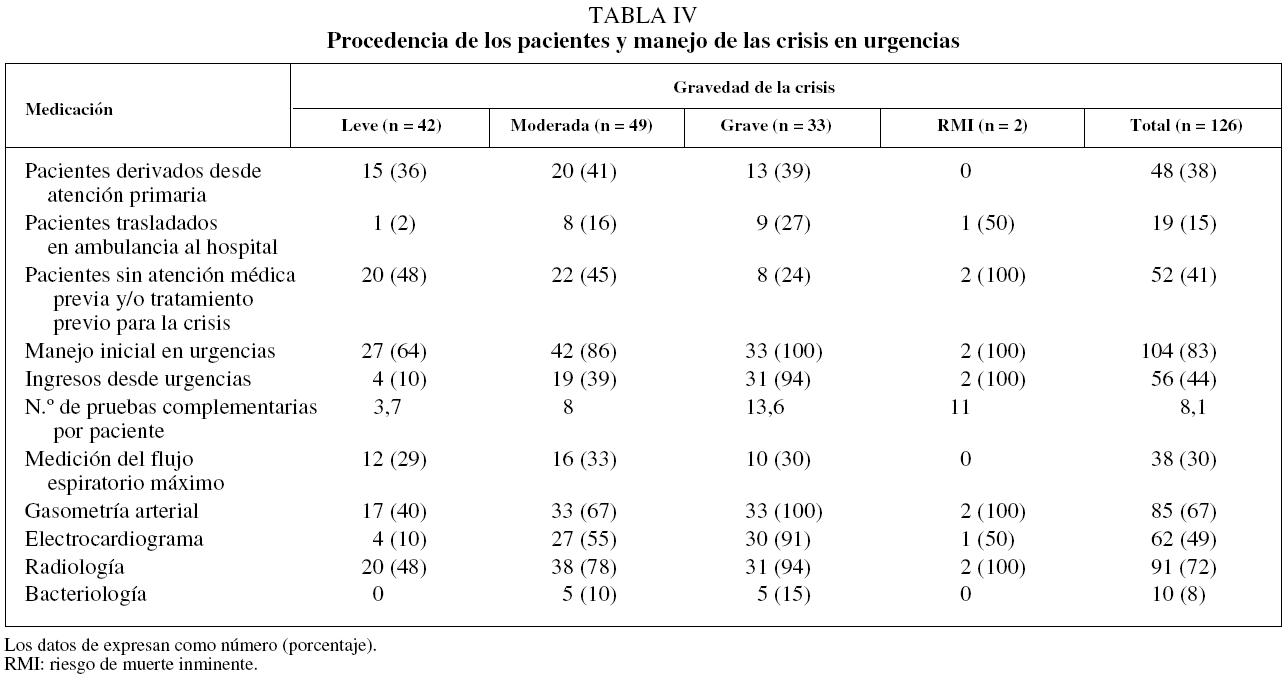
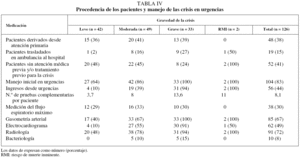
Respecto al manejo de la crisis de asma, al menos el 41% de los pacientes no había recibido atención médica y/o tratamiento previos para la crisis (tabla IV). Una vez en el hospital, el 83% de las crisis se manejó inicialmente en el servicio de urgencias, y 56 pacientes (44%) ingresaron posteriormente en el hospital. En cuanto a las pruebas diagnósticas, se realizaron una media de 8,1 por paciente; las más utilizadas fueron la radiología (72%) y la gasometría arterial basal (67%). Se midió el flujo espiratorio máximo en el servicio de urgencias en el 30% de los pacientes y se efectuó una espirometría forzada en el momento del alta hospitalaria en el 37%.
En cuanto al tratamiento farmacológico (tabla V), los más utilizados fueron los corticoides sistémicos (84%) y los agonistas β2 de acción corta (83%). Se observó un aumento del uso de todos los grupos farmacológicos, incluidos los antibióticos, al aumentar la gravedad de la crisis.
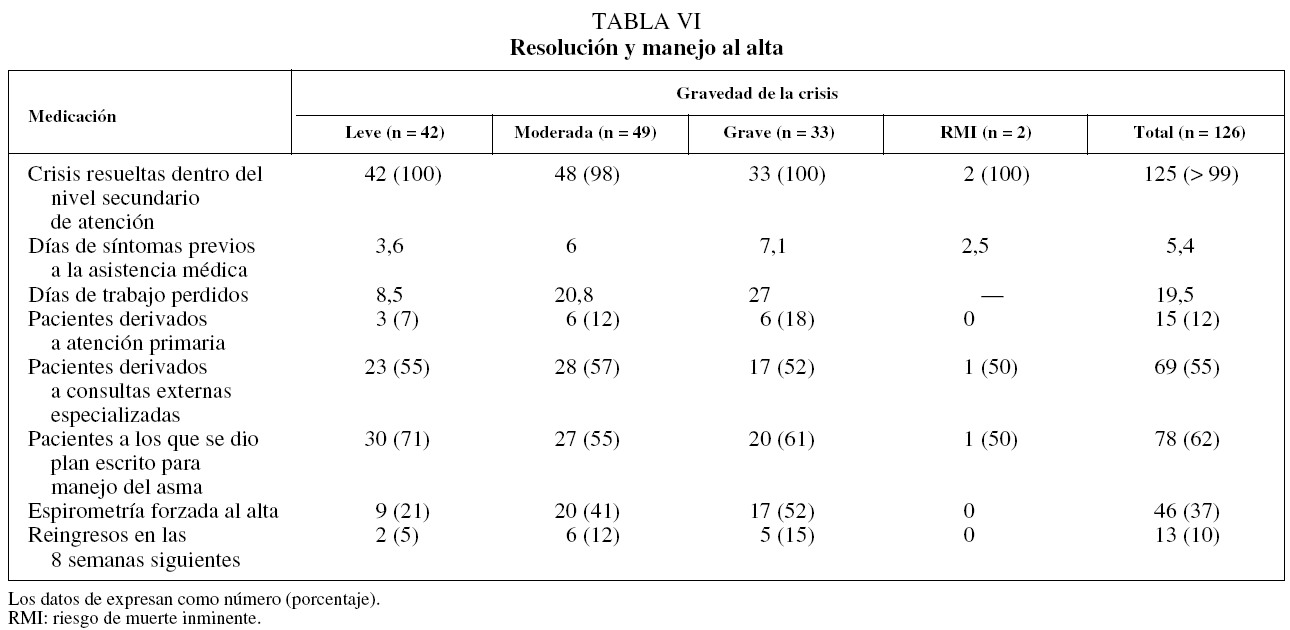
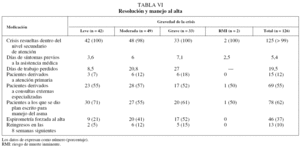
Por último, en relación con la resolución de la crisis (tabla VI), un paciente siguió tratamiento domiciliario controlado por su médico de cabecera y el resto se resolvió en el hospital (urgencias o ingreso). El 10% de los casos reingresó en el hospital dentro de las 8 semanas siguientes a la resolución de la crisis. La media de días laborales perdidos en los pacientes con empleo durante la crisis fue de 19,5 días.
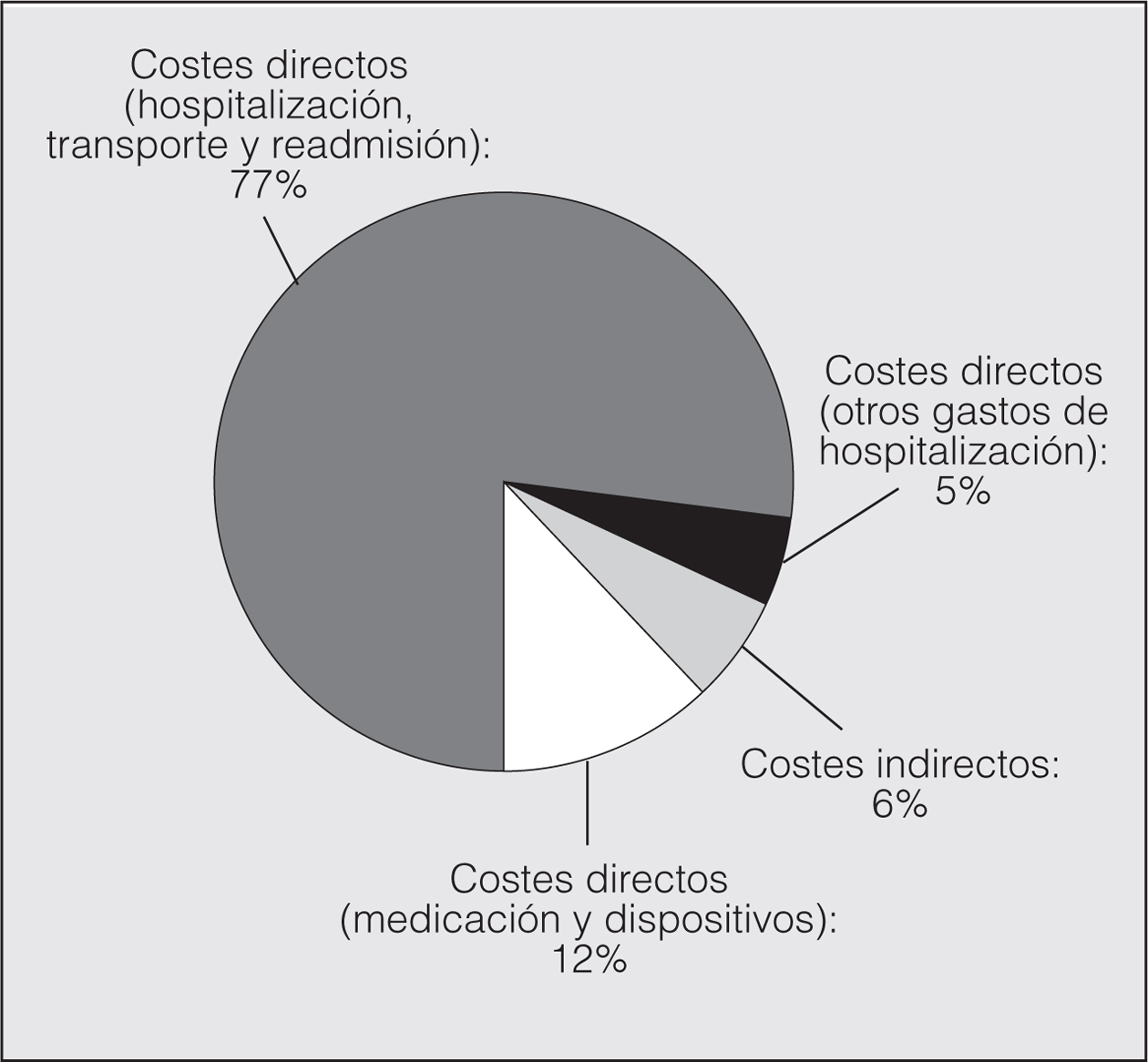
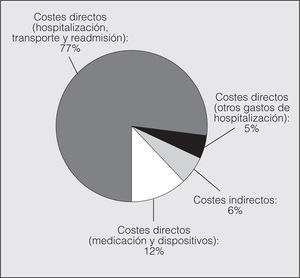
El objetivo principal del estudio fue estimar el coste de una crisis asmática tratada en el hospital. El coste medio fue de 1.555,7 € (IC del 95%, 1.237,6-1.907), el 93,8% (1.460,6 €; IC del 95%, 1.152,5-1.779,4) debido a CD y el 6,2% (95,1 €; IC del 95%, 35,5-177) a CI. El coste por hospitalización, transporte y readmisión (1.207,3 €; IC del 95%, 955-1.470,2) supuso el 77% del CT y el 82,6% del CD. El coste debido a medicación, oxígeno y dispositivos de inhalación fue de 195,7 € (IC del 95%, 150,5-240,9), que representan el 12% del CT y el 13,4% del CD (fig. 1).
Fig. 1. Costes directos e indirectos de las exacerbaciones.
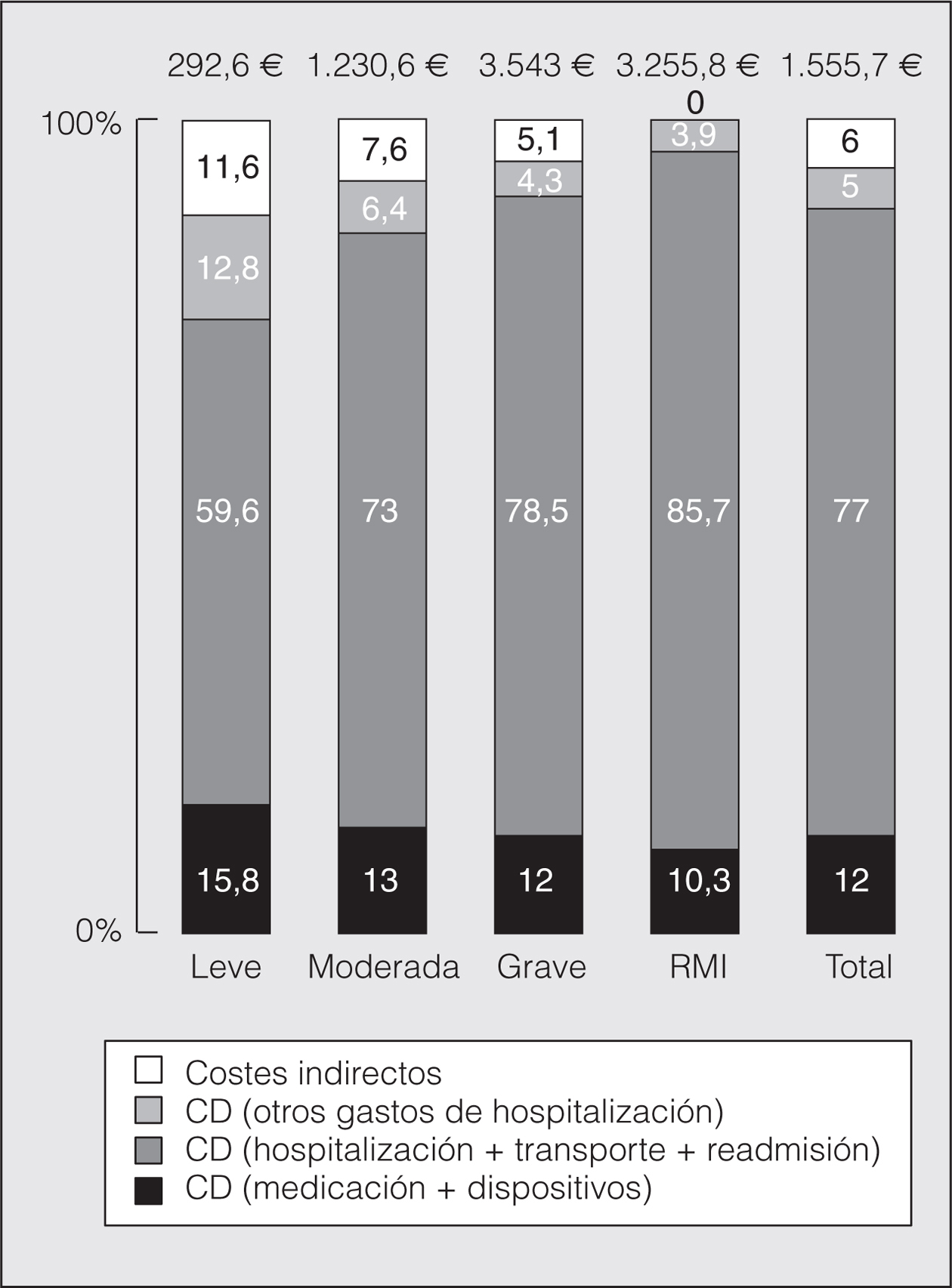
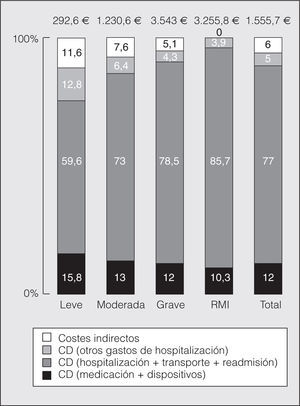
En la figura 2 se analizan los costes según la gravedad de la crisis. A medida que ésta aumentabas, también se incrementabas el CT de la crisis: 292,6 € (IC del 95%, 176-452,4) para una crisis leve, coste que se multiplicó por 4 en la crisis moderada (1.230,5 €; IC del 95%, 860,6-1605,8) y hasta por 12 en la crisis grave (3.543,1 €; IC del 95%, 2.908,7-4.191,3). Se observó que, a pesar de que el coste se incrementó en todos los apartados al aumentar la gravedad de la crisis, hubo un aumento gradual del porcentaje de coste debido a hospitalización, transporte y readmisión, y una disminución del porcentaje del coste en el resto de conceptos estudiados al aumentar la gravedad de la crisis.
Fig. 2. Costes según el grado de gravedad de la crisis. RMI: riesgo de muerte inminente; CD: costes directos.
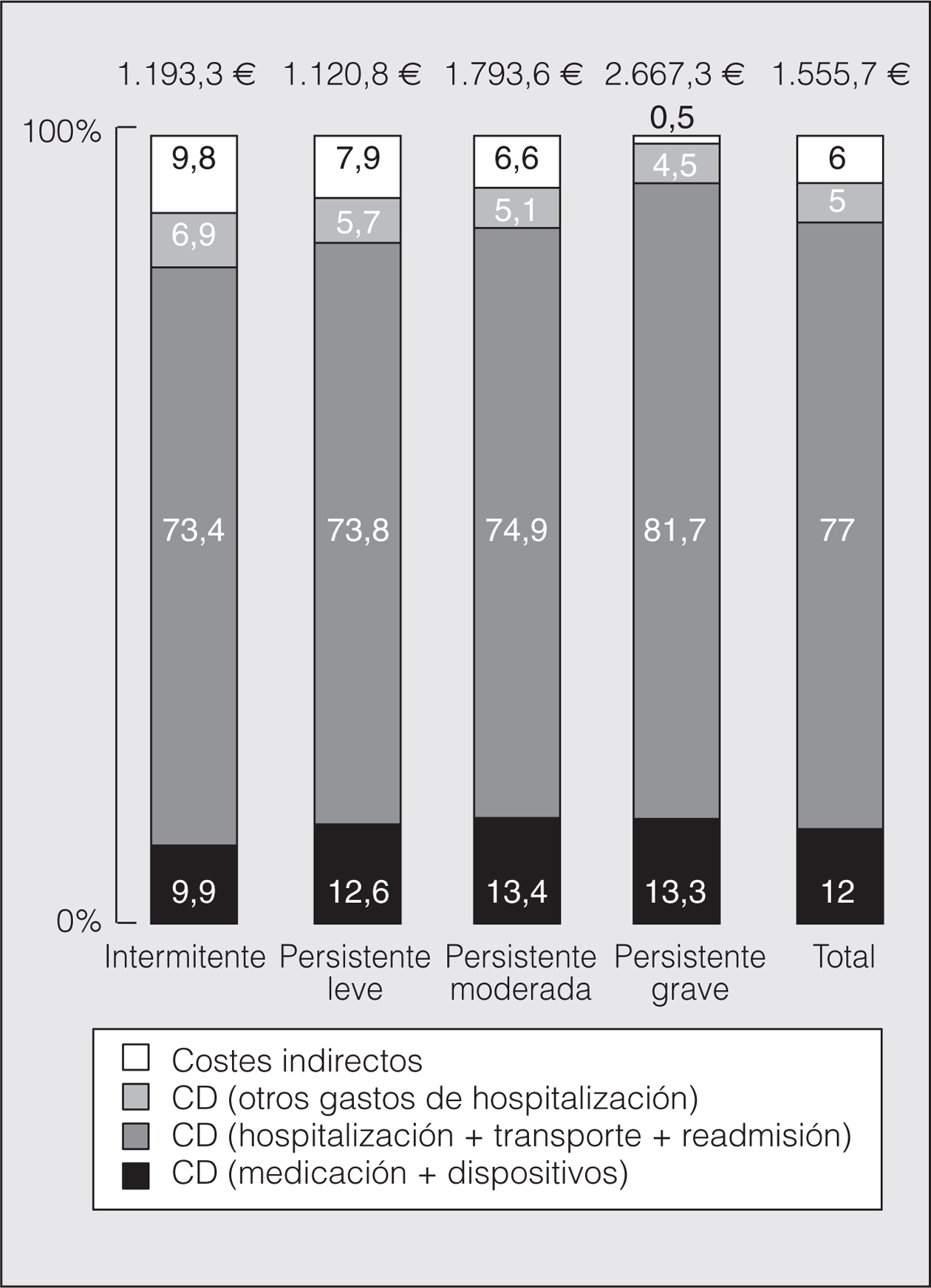
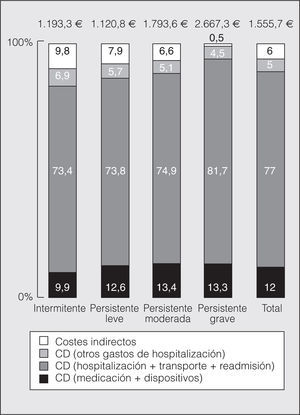
En el análisis del coste según la gravedad previa del asma (fig. 3), el coste de una crisis en un paciente con asma persistente grave (2.667.3 €; IC del 95%, 1.582,7-3.987,6) supuso 2,2 veces el coste de una crisis en un paciente con asma intermitente (1.193,3 €; IC del 95%, 714,2-1.760,2).
Fig. 3. Costes según grado previo del asma. CD: costes directos.
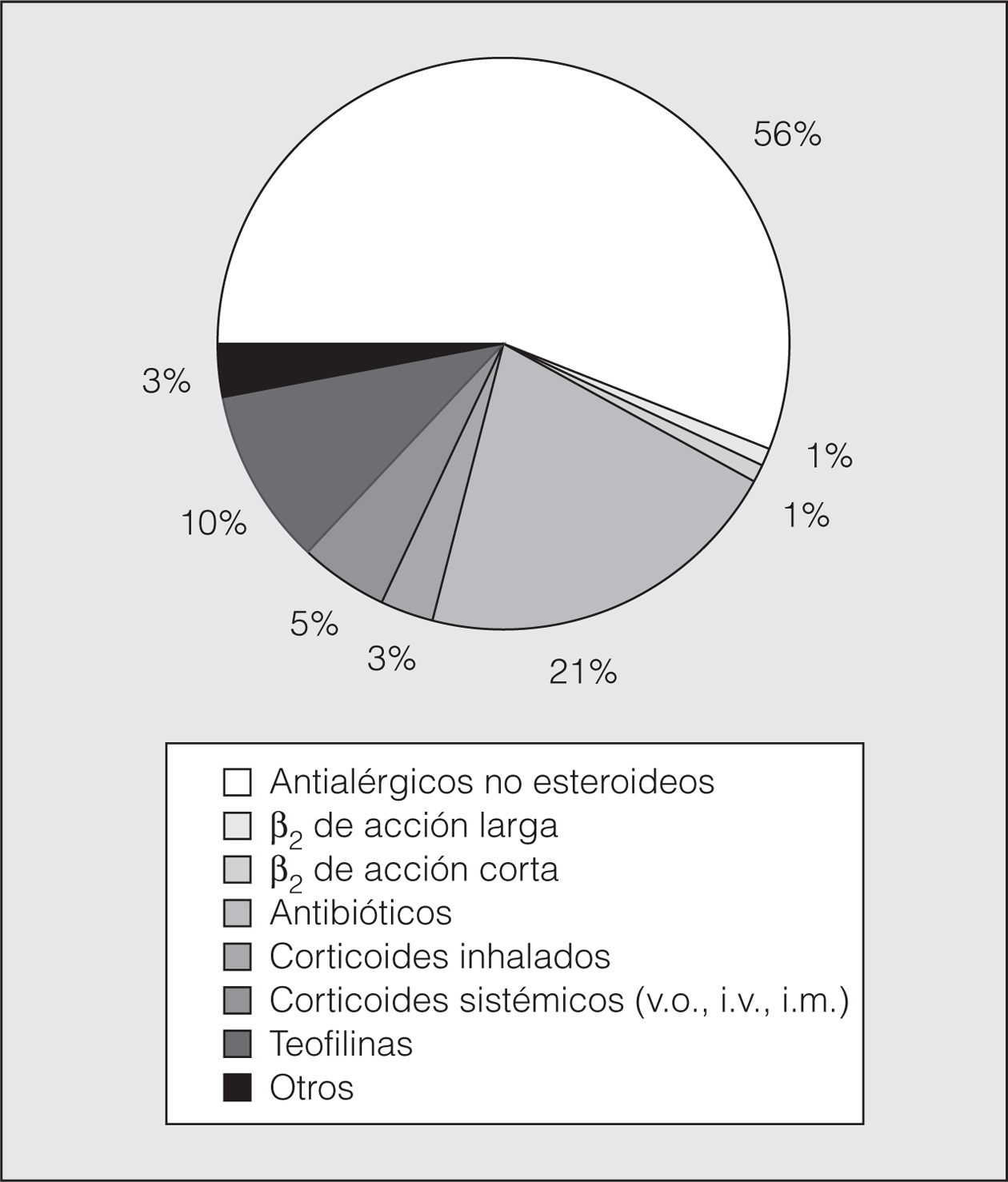
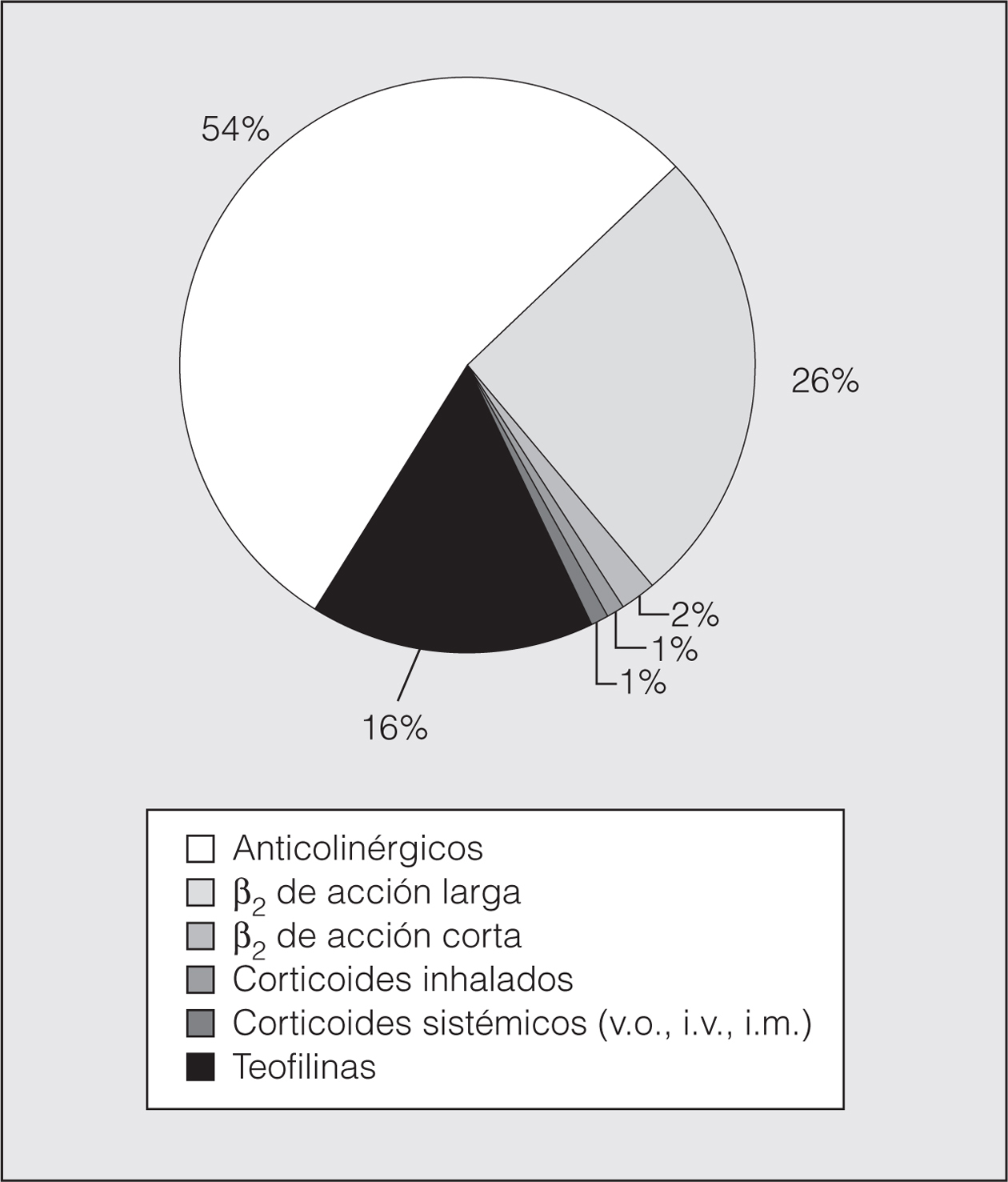
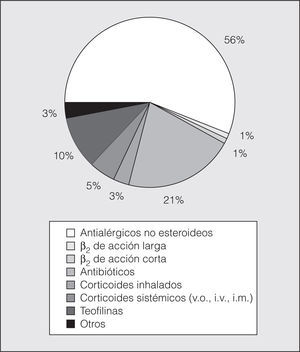
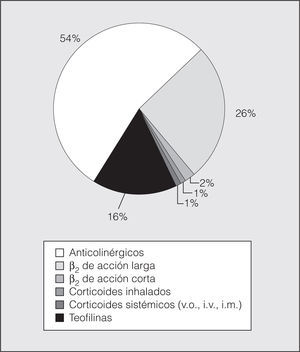
Finalmente, en las figuras 4 y 5 se muestra el porcentaje del coste de los fármacos utilizados para la crisis de asma y para la prevención de la crisis, respectivamente.
Fig. 4. Coste de fármacos para la crisis de asma. v.o.: vía oral; i.v.: intravenoso; i.m.: intramuscular.
Fig. 5. Coste de fármacos para el tratamiento de mantenimiento en el asma. v.o.: vía oral; i.v.: intravenoso; i.m.: intramuscular.
Discusión
El coste de una enfermedad puede estudiarse desde una perspectiva descriptiva, mediante el análisis del gasto que supone una enfermedad desde distintos puntos de vista (sociedad, pacientes o proveedores sanitarios), lo que no sirve para evaluar la repercusión de una determinada intervención o tratamiento, o bien desde una perspectiva de coste-beneficio y coste-efectividad, que proporcionaría información sobre el posible ahorro económico en función del resultado obtenido, lo cual permitiría evaluar las necesidades, cambios y políticas de actuación futuras respecto a una enfermedad8,14. En cualquier caso, los costes sanitarios se pueden dividir en 3 apartados: directos, indirectos e intangibles. Los CD están relacionados con los recursos consumidos, (fármacos, visitas médicas, ingresos hospitalarios, pruebas diagnósticas, gastos de personal sanitario) y son fácilmente cuantificables. Los CI guardan relación con la pérdida de productividad debido a la enfermedad (bajas laborales, incapacidades laborales, jubilaciones anticipadas y muertes prematuras) y su medida depende de las características laborales, las ayudas de protección social de cada país, la edad de los pacientes y la gravedad de la enfermedad. Los costes intangibles se refieren a las posibles ganancias económicas no obtenidas debido a la enfermedad, por problemas físicos y/o psíquicos. Ya que son muy difíciles de medir, los estudios disponibles estiman el impacto del asma para el paciente en su vida diaria mediante cuestionarios de calidad de vida3.
Existe correlación entre el grado previo del asma y la gravedad de la crisis, de modo que son más frecuentes las crisis leves en los paciente con asma intermitente o persistente leve; las crisis moderadas en los pacientes con asma persistente leve y moderada, y las crisis graves en los pacientes con asma persistente moderada y grave. No obstante, un 24% de los pacientes que desarrollaron crisis graves estaban diagnosticados de asma intermitente. Aunque determinados alergenos, estímulos o desencadenantes, si son lo suficientemente intensos, pueden provocar la aparición de una crisis grave, no se puede descartar una incorrecta clasificación del asma en parte de estos pacientes.
La utilización de corticoides inhalados era del 68, el 88 y el 84% de los pacientes con asma persistente leve, moderada y grave, respectivamente, siguiendo las recomendaciones internacionales1, y el 11% de los pacientes recibían tratamiento con corticoides orales. Un 15% seguía tratamiento antiinflamatorio coadyuvante con antileucotrienos en un intento de lograr el control de la enfermedad, disminuyendo o al menos no incrementando la dosis de glucocorticoides inhalados, por lo que su utilización era casi exclusiva en el asma moderada y grave (el 21 y el 37%, respectivamente). Por otro lado, sólo el 44% de los pacientes tenían tratamiento preventivo con agonistas β2 de larga duración, a pesar de que las guías recomiendan el tratamiento con estos fármacos en los pacientes con asma moderada y grave. El 24% de los pacientes con asma moderada y el 32% de aquellos con asma grave no seguían tratamiento habitual con agonistas β2 de larga duración, sin que podamos conocer la causa, ya que no se contemplaba en los objetivos iniciales del estudio, aunque podría especularse que podía deberse a que en el momento en que se realizó el estudio no existían los niveles de evidencia respecto a los beneficios de esta medicación en el tratamiento de mantenimiento del asma crónica moderada y grave, en contraposición al conocimiento indiscutible de los beneficios del tratamiento con corticoides inhalados. Al igual que en el estudio de Jatulis et al15, observamos un mayor empleo de tratamiento antiinflamatorio al aumentar la gravedad del asma, aunque el uso total de corticoides inhalados fue mayor que en el estudio poblacional de Rabe et al16 (23%). Sin embargo, fue similar al porcentaje de uso hallado en el estudio de López-Viña et al17 (65%) en los pacientes asmáticos tratados en atención primaria.
De acuerdo con los resultados anteriores, que apuntaban a una clasificación del asma y un tratamiento más o menos adecuados según los grados de gravedad de la GINA1, observamos que solamente el 61% de aquellos con crisis grave tenían previamente tratamiento con corticoides inhalados. Este hecho concuerda con la tesis de Barnes et al5, que señala que la infrautilización de medicación preventiva conduce a un mayor uso de los servicios de urgencias.
Respecto al manejo de la crisis en los servicios de urgencias, se aprecia un adecuado tratamiento farmacológico con corticoides sistémicos y broncodilatadores de acción rápida. Sin embargo, llama la atención el hecho de que el 41% de los pacientes no había recibido ningún tipo de atención médica para la crisis antes de acudir a urgencias hospitalarias, lo que indica que parte de ellos estaban infratratados o sin diagnosticar, aunque el estudio no entró a valorar las diferentes causas, tales como la falta de planes de tratamiento, de automanejo o de educación de los enfermos asmáticos. En el momento de darles el alta del servicio de urgencias, a todos se les entregó un informe, pero sólo al 61% de quienes sufrieron una crisis grave y al 55% de aquellos con crisis moderada se les facilitó un plan escrito para el autocuidado del asma, frente al 71% de los enfermos con crisis leve. Esto es debido a que los fármacos y las dosis de aquellos con crisis más graves se hacían constar en el informe de alta y los médicos preferían que en estos casos los pacientes no manejaran motu proprio la medicación, salvo pacientes muy concretos con amplio conocimiento de la enfermedad. Estos datos se pueden considerar similares a los de López-Viña et al17, que observaron que los neumólogos habían entregado plan escrito de autotratamiento al 66% de sus pacientes, y los médicos de atención primaria, al 61%.
Por otra parte, algunas crisis son de instauración muy rápida. Hasta el 20% de las crisis de asma con riesgo vital en nuestro país son de instauración rápida (menos de 2 h), y las causas más frecuentes son la toma de antiinflamatorios no esteroideos, alimentos, sulfitos y exposición a alergenos ambientales y humos irritantes18,19. En muchos de estos casos, el paciente padece un asma leve y/o en situación estable. Nuestro trabajo no tenía como objetivo el estudio de las causas de las crisis, pero las de instauración rápida pueden tener repercusión al analizar la asistencia directa a las urgencias hospitalarias porque son graves, o al analizar su duración, ya que se resuelven con mayor rapidez que las crisis de instauración más lenta.
Asimismo, la medida del flujo espiratorio máximo sólo se obtuvo en el 30% de los casos, aunque en algunos pacientes con crisis grave no fue posible realizar dicha medida debido a su situación clínica respiratoria. En el estudio de López-Viña et al17 el flujo espiratorio máximo sólo se determinó en el 69% de las consultas de neumología y en el 15% de las de atención primaria. Estos datos reflejan el bajo uso que se hace de este parámetro, sobre todo en atención primaria y urgencias hospitalarias, y revelan el desconocimiento de su utilidad, uso o interpretación, a pesar de ser una prueba complementaria muy accesible y fácil de realizar tanto en atención primaria como en los servicios de urgencias. Respecto a las espirometrías efectuadas al alta del paciente, su realización aumenta con la gravedad de la crisis, aunque el porcentaje de pacientes a los que se dio de alta hospitalaria con una espirometría fue muy bajo (37%).
Es posible, a tenor de los datos anteriores (falta de control del asma en las crisis graves, pacientes sin educación sanitaria sobre el asma ni tratamiento para ésta), o por la existencia de protocolos dentro de los servicios de urgencias, que al 55% de los enfermos se les remita después exclusivamente a consultas especializadas. Esta situación podría provocar una mayor dependencia del especialista (neumología, alergología, etc.) o de la urgencia hospitalaria.
El objetivo de este trabajo era estimar el coste económico de una crisis asmática en el ámbito de la urgencia hospitalaria. El coste medio fue de 1.555,7 €, la mayor parte correspondió a CD (93,8%), el 77% del CT fue debido a hospitalización, transporte y readmisión, y el 6,2% a CI. Por tanto, estos datos están de acuerdo con las tesis de Plaza3 y Barnes et al5, que señalan que más del 70% de los CT del asma son evitables y se deben a su mal control.
Como en otros estudios20-22, se observa que, al aumentar la gravedad de la crisis, aumentan los costes, de modo que los de las crisis moderadas son 4 veces superiores a los de las crisis leves, y los de las crisis graves, hasta 12 veces mayores. Estos datos reflejan que, a pesar de que el coste de una crisis en los pacientes con mayor gravedad previa puede ser hasta 2,2 veces mayor que en los pacientes con asma intermitente, es más perjudicial para el paciente y mucho más costoso para el sistema sanitario el hecho de padecer una crisis grave, independientemente del grado previo del asma. Por ello, es importante que exista un control adecuado para cada grado de gravedad de la enfermedad.
Diversos autores4,23-25 han mencionado el hecho de que una pequeña parte de los pacientes son los que consumen la mayor parte de los recursos, habitualmente, los que tienen un asma más grave y aquellos que padecen crisis graves. También se ha mencionado que los costes de los pacientes con asma intermitente o persistente leve se centran más en los costes por medicación, mientras que aquellos con asma persistente moderada y grave consumen más por costes debidos a hospitalización y visitas a urgencias, siendo inversamente proporcionales los costes por medicación y los costes por hospitalización3,8.
Como conclusión podemos decir que, a pesar de que la clasificación del asma y el tratamiento prescrito de acuerdo con ésta en los pacientes con crisis asmáticas parecen aceptables, existe un alto porcentaje de enfermos que sufren crisis graves debido principalmente a la falta de tratamiento preventivo y a la falta de planes de autotratamiento. Por otro lado, se puede afirmar que el tratamiento farmacológico de las crisis en urgencias es correcto en la mayor parte de los casos. Respecto al coste, cabe destacar que es importante y susceptible de ahorro el hecho de evitar crisis graves, y para ello disponemos de varios elementos que han demostrado su efectividad en el control de la enfermedad, de los cuales el tratamiento antiinflamatorio preventivo25,26 y los programas de automanejo y educación del paciente asmático27-30 son los más estudiados y probados. Una atención especial merecen los pacientes de mayor edad, los que tienen enfermedades susceptibles de deterioro con las crisis asmáticas y aquellos que han sufrido crisis en los últimos meses, ya que son pacientes que se han relacionado con un incremento notable de los costes producidos por la enfermedad31.
El estudio tiene una serie de limitaciones, como son el número limitado de centros y de pacientes, su duración, el escaso porcentaje de población activa en la muestra (20,6%) y el hecho de que no se recogieran datos sobre los costes originados por los acompañantes (absentismo laboral, sustituciones, etc.). Formaba parte de un estudio internacional en hospitales de 8 países europeos (estudio COAXII)32, por lo que se utilizó la clasificación GINA para poder comparar los datos entre los diferentes países. La utilización de la clasificación de la GEMA (Guía Española para el Manejo del Asma) podría modificar algunos de los datos obtenidos. Además, en el caso de realizarse el estudio en la actualidad es probable que se hubieran producido modificaciones en el tratamiento de mantenimiento de los pacientes asmáticos, debido a una mayor utilización de los antileucotrienos y asociaciones de fármacos. A partir de ahora, serían necesarios nuevos estudios en una población mayor, durante un período de tiempo más amplio, y sobre todo la realización de estudios de coste-efectividad que, además de los parámetros habituales, incluyan cuestionarios de calidad de vida para evaluar las estrategias más convenientes con el fin de aumentar el control de la enfermedad y disminuir las crisis asmáticas, las visitas a urgencias y las hospitalizaciones.
Agradecimientos
A Dolores Fraga, del Departamento de Información Científica de GlaxoSmithKline de Madrid, por su ayuda en la recuperación de trabajos y artículos.
Este estudio se ha realizado con la colaboración del Departamento de Farmacoeconomía de GlaxoSmithKline de Madrid, que ha dado su apoyo al proyecto en el análisis de los datos, especialmente en cuanto a los aspectos económicos que el trabajo contempla.