El plasmocitoma extramedular es un tumor de células plasmáticas que es más frecuente en el aparato respiratorio superior. La localización pulmonar es rara y puede presentarse como enfermedad limitada al pulmón y ganglios regionales, o bien como enfermedad diseminada. Cuando se localiza sólo en el aparato respiratorio inferior (plasmocitoma pulmonar primario), el diagnóstico es difícil y generalmente se realiza en la pieza quirúrgica. Aportamos 3 casos, con la peculiaridad en 2 de ellos de que el diagnóstico se confirmó mediante biopsia bronquial. Otros datos relevantes son la presencia de paraproteína en sangre y orina en 2 de los casos, y el seguimiento durante 10 y 15 años sin recidiva de la enfermedad.
Extramedullary plasmacytoma is a plasma cell malignancy that most commonly occurs in the upper respiratory tract. Plasmocytoma located in the lung is an unusual finding, and in such cases the disease may be confined to the lung and regional lymph nodes or may be disseminated. When only located in the lower respiratory tract (primary pulmonary plasmacytoma), diagnosis is difficult and is usually based on the excised tissue. We present 3 cases, 2 of which were particularly unusual in that diagnosis was confirmed by bronchial biopsy. Other important findings included the detection of paraprotein in the blood and urine of 2 of the patients, and follow-ups over 10 and 15 years without recurrence of the disease in 2 of the cases.
El plasmocitoma extramedular (PE) es un tumor de células plasmáticas muy infrecuente. En el pulmón puede ser la primera manifestación de un mieloma múltiple1 o presentarse como una forma de enfermedad localizada, a veces con invasión a ganglios regionales (plasmocitoma pulmonar primario). La mayoría de los casos surgen en la mucosa del aparato respiratorio superior, fundamentalmente en los senos paranasales2. En una serie de 272 casos de PE, sólo 13 (4,7%) eran del aparato respiratorio inferior2. Joseph et al3 aportaron 3 nuevos casos de plasmocitoma pulmonar en 1993, y hasta esa fecha únicamente había 19 publicados, de los cuales sólo en 3 se había confirmado la naturaleza monoclonal. En una búsqueda en MEDLINE (de 1996 a diciembre de 2008), utilizando como palabra clave “pulmonary plasmacytoma”, sólo encontramos 54 casos.
A continuación aportamos 3 casos de plasmocitoma pulmonar, en los que destacan la confirmación del diagnóstico mediante biopsia bronquial en 2, la presencia de paraproteína en sangre y orina en 2, y una larga evolución sin enfermedad en 2 de ellos.
Observaciones clínicasCaso 1Varón de 59 años, exfumador de 40 paquetes-años, con asma. Seguía tratamiento con salmeterol y fluticasona, y ciclos de corticoides orales. Consultó por esputos con sangre en el último año. La exploración física era normal, y la temperatura de 37°C. El hemograma, la bioquímica, las transaminasas, la velocidad de sedimentación globular (VSG), el proteinograma y las inmunoglobulinas (Ig) eran normales. La proteinuria de Bence-Jones en orina de 24h fue negativa. La radiografía de tórax mostraba un nódulo en el hilio izquierdo, y la tomografía computarizada (TAC) objetivó un tumor en el bronquio principal izquierdo y adenopatías en la región subcarinal. En la broncoscopia se observó un tumor polipoide que ocluía casi totalmente el bronquio principal izquierdo. El broncoaspirado no mostró células malignas y la biopsia bronquial confirmó un tumor de células plasmáticas de tipo IgA kappa.
El estudio de huesos y la biopsia de médula ósea descartaron que se tratara de un mieloma múltiple. Se procedió a la exéresis de los ganglios mediastínicos y del tumor con anastomosis bronquial término-terminal. Los bordes quirúrgicos estaban indemnes y 3 ganglios de la región subcarinal presentaban infiltración tumoral. Se completó el tratamiento con radioterapia. Actualmente el paciente está asintomático y los controles durante 10 años no han mostrado datos de enfermedad.
Caso 2Varón de 64 años, exfumador de 80 paquetes-años, que refería fiebre y pérdida de peso desde hacía 3 meses. La temperatura era de 38°C y la presión arterial de 140/80mmHg. La auscultación pulmonar y la cardíaca eran normales. No presentaba adenopatías ni megalias. El hemograma mostraba hematócrito del 34%, hemoglobina de 10g/dl, con volumen corpuscular normal. La VSG era de 120mm. La bioquímica, los iones y las transaminasas eran normales. Se realizaron hemocultivos y cultivo de orina y esputo, que fueron negativos. La radiografía de tórax y la TAC mostraban una masa en el lóbulo superior derecho, y no se detectaban alteraciones abdominales. En 3 ocasiones se realizó una broncoscopia, que fue normal, y el broncoaspirado y las biopsias transbronquiales mostraron un infiltrado con abundantes células plasmáticas y sin datos de carcinoma broncogénico. La tinción y el cultivo para bacterias, hongos y micobacterias fueron negativos. Una biopsia transtorácica y, finalmente, una biopsia quirúrgica tampoco resultaron concluyentes. El paciente continuó con fiebre y desarrolló de forma progresiva anemia hasta un descenso de la hemoglobina a 7mg/dl. Se realizó una biopsia de médula ósea, que fue normal. Dos meses más tarde, en el proteinograma, no realizado previamente, se observó que las proteínas totales eran de 7g/dl. El valor de IgG era de 2.330mg/dl (valor normal [VN]: 51–1.560mg/dl), IgA de 391mg/dl (VN: 82–453mg/dl) e IgM de 232mg/dl (VN: 46–304mg/dl). En la electroforesis había una banda monoclonal de tipo IgG kappa. La cuantificación de proteinuria de Bence-Yones en orina fue de 36,1mg/dl (504mg en 24h). Posteriormente se realizaron técnicas de inmunohistoquímica en la biopsia y se confirmó la existencia de plasmocitoma IgG kappa. El estudio de huesos y una nueva biopsia de médula ósea fueron normales. Se inició radioterapia hasta alcanzar una dosis de 6.000 rads, y de forma progresiva el paciente recuperó el valor de hemoglobina, el proteinograma fue normal y la proteinuria, negativa. En el seguimiento durante 15 años no se observa enfermedad.
Caso 3Varón de 56 años, fumador de 60 paquetes-años, que presentaba tos y esputos con sangre en los últimos 6 meses. No relataba fiebre, astenia, anorexia ni adelgazamiento. La exploración física era normal, al igual que el hemograma, la bioquímica, los iones y las transaminasas. La VSG era de 60mm/h. Las proteínas eran de 7g/dl y el proteinograma mostraba una banda monoclonal de tipo IgA kappa. La IgG era de 1.140mg/dl (VN: 751–1.560mg/dl), IgA de 1.360mg/dl (82–453mg/dl) e IgM de 69mg/dl (46–304mg/dl).
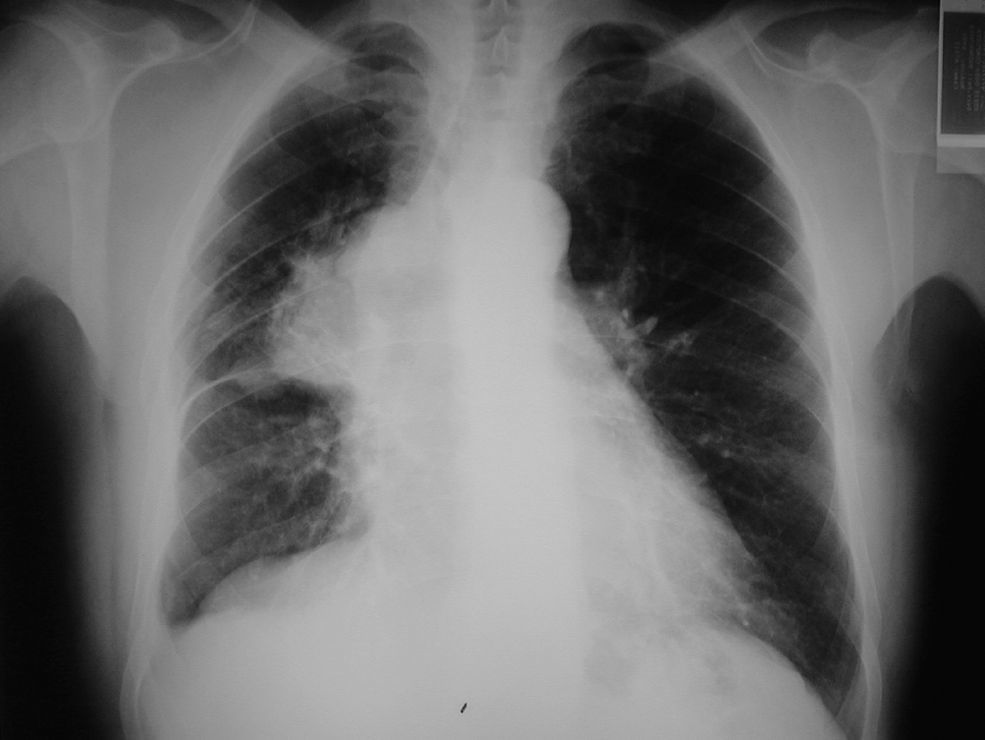
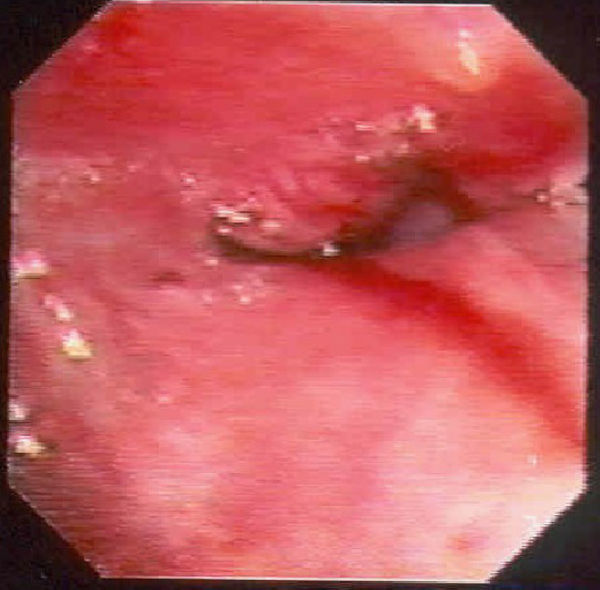
La radiografía de tórax mostraba una masa con pérdida de volumen del lóbulo superior derecho (fig. 1). La TAC confirmó que había una tumoración en el bronquio del lóbulo superior derecho, de 5×3,5cm de diámetro, y adenopatías mediastínicas sin enfermedad metastásica abdominal. En la broncoscopia había una masa que producía estenosis del bronquio del lóbulo superior derecho (fig. 2). En la biopsia bronquial se evidenció una tumoración de células plasmáticas de tipo IgA kappa. El estudio de huesos y la biopsia de médula ósea no mostraron alteraciones. Se inició tratamiento con radioterapia sobre la lesión torácica. La respuesta clínica y radiológica fue buena, y al finalizar el tratamiento el proteinograma era normal, la proteinuria negativa y la biopsia de médula ósea no mostraba datos de mieloma. Se inició quimioterapia adyuvante. El paciente presentó fiebre y signos de shock séptico en el tercer ciclo de tratamiento, y falleció. Una nueva biopsia de médula ósea, antes de iniciar el tercer ciclo de quimioterapia, fue normal.
DiscusiónEl PE es una proliferación monoclonal de células plasmáticas que asienta en tejidos blandos o en un órgano. No se conoce bien la relación entre mieloma múltiple (MM), plasmocitoma óseo solitario y PE. Para algunos autores estas 3 entidades son espectros diferentes de una misma enfermedad. Otros consideran que el plasmocitoma óseo solitario es una manifestación infrecuente del MM, pero que el PE debe considerarse diferente y restringirse a los tumores que se presentan fuera de la médula ósea y que pueden infiltrar ganglios regionales locales o presentar metástasis a distancia2.
La localización más frecuente del plasmocitoma es la submucosa de las vías aéreas superiores2. Esta predisposición podría explicase por la riqueza en células plasmáticas de la submucosa del aparato respiratorio superior y la exposición continua a estímulos antigénicos. En las vías respiratorias inferiores asienta en el árbol traqueobronquial, en las estructuras del hilio3–6 o, de forma excepcional, en el parénquima pulmonar7.
El PE de vías aéreas altas es más frecuente en los varones (relación varón/mujer de 3/1 a 5/1), pero en el pulmonar no se ha encontrado predominio en ningún sexo. La edad de presentación más frecuente es la de 50–60 años. Las manifestaciones clínicas están en relación con el lugar donde asienta. Cuando se localiza en el árbol bronquial, como ocurrió en 2 de nuestros casos, son frecuentes la tos y los esputos hemoptoicos. También se han descrito tumores localizados en la tráquea con síntomas de asfixia8. La manifestación radiológica más frecuente es un nódulo o una masa pulmonar próximo al hilio, similar al tipo de lesión que presentaron 2 de nuestros pacientes. También se han descrito casos de consolidación lobular e infiltrados difusos bilaterales, pero este tipo de manifestación es muy infrecuente7. Los hallazgos endoscópicos son poco conocidos, pero se ha descrito infiltración de la mucosa, como en el caso 3 (fig. 2) y masas polipoides, de forma similar al caso 1, lesiones que son similares a las que se observan en el carcinoma broncogénico9.
El plasmocitoma pulmonar primario (PPP) tiene una evolución diferente del MM y se han descrito supervivencias prolongadas, aunque, por ser tan infrecuente, no se conoce el pronóstico. Algunos casos han presentado gammapatía monoclonal en suero, generalmente de tipo IgG10, que está en relación con el tamaño tumoral y podría indicar una evolución desfavorable. Se ha descrito un caso cuya primera manifestación fue un fracaso renal secundario a paraproteína en suero, que se normalizó tras la resección quirúrgica5. Nuestros 2 pacientes con paraproteína en suero también tenían una mayor masa tumoral.
El tratamiento del PPP no está bien establecido. La resección quirúrgica puede considerarse curativa si es completa11,12. A algunos pacientes se les ha intervenido quirúrgicamente y aplicado radioterapia, otros han recibido radioterapia y quimioterapia, y no parece que haya diferencias en la supervivencia, aunque es difícil de valorar porque hay pocos datos del seguimiento. La serie más extensa muestra una supervivencia a los 2 y 5 años del 66 y el 40%, respectivamente, y aporta 2 casos con 20 años de supervivencia4.
Nosotros aportamos 3 nuevos casos de PPP y queremos resaltar que las manifestaciones tanto clínicas como radiológicas y la evolución de la enfermedad son muy diferentes del MM, por lo que creemos que es importante comunicar nuevos casos con períodos de seguimiento largos para confirmar si el PPP debe considerarse una entidad diferente del MM y del plasmocitoma óseo solitario. Estos casos y otros de la literatura médica inducen a pensar que el PPP tiene un comportamiento similar a otros PE, con tendencia a mantenerse localizado en el pulmón, infiltrar ganglios linfáticos regionales o metastatizar fuera del tórax, pero sin invasión difusa de la médula ósea13,14. Si esto se confirma, el abordaje terapéutico consistiría fundamentalmente en el tratamiento local de la enfermedad para evitar la invasión local y la diseminación y, en tumores de más de 5cm o muy indiferenciados, valorar la aplicación de quimioterapia adyuvante15.