La fibrilación auricular (FA) es la taquiarritmia supraventricular más frecuente, y el tipo de arritmia que mayor morbimortalidad causa. Más del 90% de los focos ectópicos de actividad eléctrica que la ocasionan se originan en las venas pulmonares (el 47% en la vena superior izquierda)1.
En los últimos años, como estrategia de control del ritmo, se ha desarrollado una técnica que aísla eléctricamente las venas pulmonares mediante la ablación con catéter. Este procedimiento está indicado como tratamiento de primera línea en pacientes con FA sintomática paroxística y refractaria a fármacos antiarrítmicos, mejorando la calidad de vida y con una incidencia de complicaciones del 2,9%2.
Presentamos un caso de oclusión y estenosis de venas pulmonares con infartos venosos asociados como complicación tras tratamiento ablativo por FA.
Varón hipertenso de 61 años, con antecedente de tratamiento mediante ablación por radiofrecuencia de una FA hacía 4 meses. Consultó por disnea y dolor pleurítico izquierdo intenso de inicio súbito, sin cortejo vegetativo ni fiebre. Asimismo, el paciente presentaba tos con expectoración hemoptoica leve.
A la exploración, se encontraba eupneico en reposo, sin signos de compromiso hemodinámico. En la auscultación mostraba hipofonesis en la base pulmonar izquierda.
La saturación de O2 era del 96% (aire ambiente) y el nivel de dímero D era normal (0,29mg/L).
Se realizó una radiografía de tórax, donde se apreció una consolidación alveolar periférica localizada en la porción inferolateral del lóbulo superior izquierdo (LSI) y en la língula, con derrame pleural asociado (no mostrada).
Teniendo en cuenta la clínica (esputo hemoptoico) y los hallazgos en la radiografía de tórax, a pesar de la normalidad del dímero D, se consideró necesario descartar un tromboembolismo pulmonar, por lo que se solicitó una angio-TC de tórax.
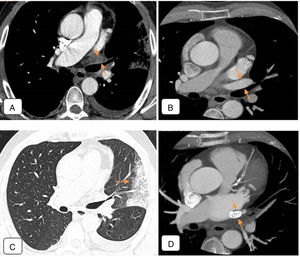
En dicha exploración se apreció oclusión total de la vena pulmonar superior izquierda, cuya luz estaba ocupada por un material que mostraba un leve realce (fig. 1A). Asimismo, en el estudio se detectó una estenosis severa de la vena pulmonar inferior izquierda (no mostrada).
A) Angio-TC de tórax 4 meses después de la ablación, en la que se observa oclusión total de la vena pulmonar superior izquierda, cuya luz está ocupada por un material que muestra un leve realce (flechas), y que corresponde probablemente a tejido inflamatorio. Derrame pleural izquierdo en cantidad moderada. B) Angio-TC de tórax preablación. Imagen axial a un nivel similar al de la figura 1A. La vena pulmonar superior izquierda se encuentra permeable y tiene un calibre normal (flechas). C) TC de tórax en ventana de parénquima pulmonar: consolidación alveolar en el lóbulo superior izquierdo y língula, que coincide con el territorio de drenaje de la vena pulmonar superior izquierda obstruida, compatible con infarto venoso (flecha). D) Angio-TC de control tras tratamiento mediante angioplastia. Se visualiza un stent colocado en la vena pulmonar superior izquierda, con repermeabilización de su luz (flechas).
En una angio-TC preablación, la vena pulmonar superior izquierda era de calibre normal y su luz era permeable (fig. 1B).
Volviendo al estudio postablación, en la ventana de pulmón existían consolidaciones alveolares en la porción inferolateral del LSI, língula y porción posterobasal del lóbulo inferior. Teniendo en cuenta que dichas consolidaciones eran coincidentes con el drenaje de las venas obstruida y estenótica visualizadas en la angio-TC, fueron diagnosticadas como infartos venosos (fig. 1C).
Posteriormente, se practicó un cateterismo cardíaco donde se confirmó la oclusión de la vena pulmonar superior izquierda y una estenosis crítica de la vena pulmonar inferior izquierda a nivel del ostium. En el mismo acto se realizó tratamiento mediante angioplastia con balón e implante posterior de un stent en cada vena (fig. 1D).
En el tratamiento ablativo de las venas pulmonares se emplean técnicas de imagen no invasivas, tanto para la planificación de los procedimientos como durante su realización2. La ecocardiografía es la técnica de primera elección para la evaluación de cardiopatías congénitas, pero es subóptima para la correcta evaluación de la unión venoso-auricular e inadecuada para ver las porciones más proximales de las venas pulmonares, por lo tanto las técnicas más adecuadas para definir la morfología y tamaño de las venas pulmonares, y obtener imágenes basales de referencia para las evaluaciones posteriores de las complicaciones agudas o tardías, son la angio-resonancia magnética (RM) 3D con gadolinio y la angio-TC con contraste (no siendo necesario el gating cardíaco)1.
Es importante conocer la anatomía de las venas pulmonares y sus posibles variantes anatómicas. En condiciones normales, 4 venas pulmonares llevan la sangre oxigenada de ambos pulmones y drenan en la aurícula izquierda. La vena pulmonar superior derecha drena los lóbulos superior y medio, la vena pulmonar superior izquierda drena el lóbulo superior y la língula, y las 2 venas pulmonares inferiores drenan los lóbulos inferiores3. Las venas pulmonares tienen una porción intramiocárdica en su segmento distal, de entre 2 y 17mm, lugar frecuente de actividad eléctrica ectópica4.
Las principales anomalías congénitas incluyen las variantes en número o diámetro de las venas pulmonares, anomalías de drenaje y conexiones anómalas con el árbol arterial pulmonar. Entre las anomalías adquiridas se encuentran la hipertensión, la trombosis, las calcificaciones, la circulación colateral y la estenosis u obstrucción, pudiendo ser estas 2 últimas secundarias a enfermedad neoplásica, mediastinitis fibrosante o tuberculosis y como complicación de la ablación por radiofrecuencia3.
Las complicaciones secundarias al procedimiento ablativo son causadas por la lesión térmica de la pared del vaso5. La estenosis de las venas pulmonares ocurre en el 0,5% de los pacientes, y suele darse unos 3 meses después de la ablación2. El daño térmico da lugar a una cicatriz y contracción de la pared del vaso, provocando un remodelado arquitectural e hiperplasia intimal de la misma que condicionan una estenosis de la luz de la vena. Los pacientes pueden presentar síntomas respiratorios inespecíficos (disnea, tos, dolor torácico o hemoptisis) y la gravedad de los mismos se relaciona con el número de venas afectadas, el grado y longitud de la estenosis, y la duración de la misma5,6.
Puede ser difícil detectar las estenosis en el caso de que sean leves, si bien la angio-TC revela directamente la oclusión venosa pulmonar, que es una complicación menos frecuente debido a que el tratamiento anticoagulante se instaura inmediatamente después del procedimiento2.
Las anomalías del parénquima pulmonar son signos indirectos de estenosis significativas u oclusiones venosas, entre los que podemos encontrar opacidades multifocales o consolidaciones periféricas que pueden corresponder a infartos o hemorragia alveolar, engrosamiento septal intersticial5. En el caso de la oclusión venosa es frecuente la presencia de infiltración perivenosa y adenopatías locorregionales por el daño térmico2.
El manejo de la estenosis se realiza en función de su gravedad, en comparación con el estudio preablación. Si la estenosis es del 50-70% se recomienda seguimiento en 3-6 meses; si es del 75% se recomienda repetir la TC en 3 meses, y si es del 90% requiere tratamiento urgente ya que puede progresar en un plazo de 3-6 semanas, siendo el tratamiento de elección la angioplastia seguida a veces de la colocación de un stent2.
En conclusión, la estenosis y oclusión de venas pulmonares son complicaciones cada vez menos frecuentes del tratamiento ablativo de la FA, pero muy relevantes, ya que de su diagnóstico temprano depende la instauración de un tratamiento precoz y un mejor pronóstico. Para ello tienen un papel fundamental las técnicas de imagen como la angio-TC, debido a la gran resolución anatómica, rapidez y disponibilidad, por lo que es de gran importancia el conocimiento de la anatomía de las venas pulmonares y de los hallazgos radiológicos de las complicaciones de este procedimiento.