Introducción
Aunque la dependencia al tabaco aparece codificada ya en la novena Clasificación Internacional de Enfermedades de la OMS, el fumador carece de atención estructurada por parte del Sistema Nacional de Salud, a no ser la que voluntariosamente decidan ofertar algunos profesionales sanitarios sensibilizados sobre el tema. A pesar de que, en términos de salud pública, el tratamiento a los fumadores es más coste-efectivo que el actualmente ofertado frente a la hipercolesterolemia o la hipertensión1,2, el Sistema Nacional de Salud continúa cerrando los ojos a su consideración de "enfermedad" y, por tanto, no se le presta la atención adecuada.
No obstante, la percepción directa de la evidencia aportada por los hechos, la información difundida a través de los medios de comunicación (que en los últimos años han demostrado una actitud responsable y decidida colaborando en la difusión de las consecuencias adversas que el hábito tabáquico tiene para la salud) y, sobre todo, la iniciativa de un cada vez más nutrido grupo de profesionales de ámbitos diversos, apoyados por asociaciones científicas, como la SEPAR, la Sociedad Española de Cardiología y el numeroso grupo que, como ellas, integran el Comité Nacional para la Prevención del Tabaquismo (CNPT) han resultado en que, de hecho, el número de fumadores, al menos los de sexo masculino, está disminuyendo. Según las diferentes encuestas nacionales de salud, publicadas por el Ministerio de Sanidad y Consumo, en 1987 fumaba el 55% de los adultos del sexo masculino, mientras que en 1997 esta proporción era del 44,8%. Este descenso, no hace albergar esperanzas ni está dentro de los objetivos planteados por la OMS y, además, está contrarrestado por el aumento de mujeres fumadoras, pero es un hecho constatable y está relacionado con el objetivo de esta sesión.
Junto a esos fumadores y fumadoras que, con o sin ayuda, logran mantener y consolidar su abstinencia, el 50% de los que son sometidos a cirugía por una enfermedad relacionada por el tabaco vuelven a fumar; otro tanto sucede con el 33% de los que experimentan un infarto de miocardio o el 25% de los pacientes a los que se practica una laringuectomía, lo que demuestra que dejar de fumar no es fácil, y menos en un entorno en el que los recursos de ayuda para ello son escasos, como sucede en España. Si en países con mayor oferta de asistencia, como sucede en Estados Unidos, sólo un 7% de los fumadores que intentan dejar de fumar permanecen abstinentes al cabo de un año3,4, no resulta difícil suponer lo que sucederá en nuestro medio; y digo "suponer" porque este dato no es conocido en España. No obstante, por lo que sucede en otros países, sabemos que el 46% de los fumadores intentan dejar de fumar cada año5, lo que pone de manifiesto que la enfermedad a la que hacía referencia en las primeras líneas de este texto, fumar, presenta una evidente tendencia a la cronicidad, en la que sólo unos pocos pacientes logran una curación duradera, mientras que el resto son fumadores cronificados, "fumadores de fondo" como aquí, y a sugerencia del Dr. Jesús Caminero, los hemos denominado.
Algunas características de los "fumadores de fondo"
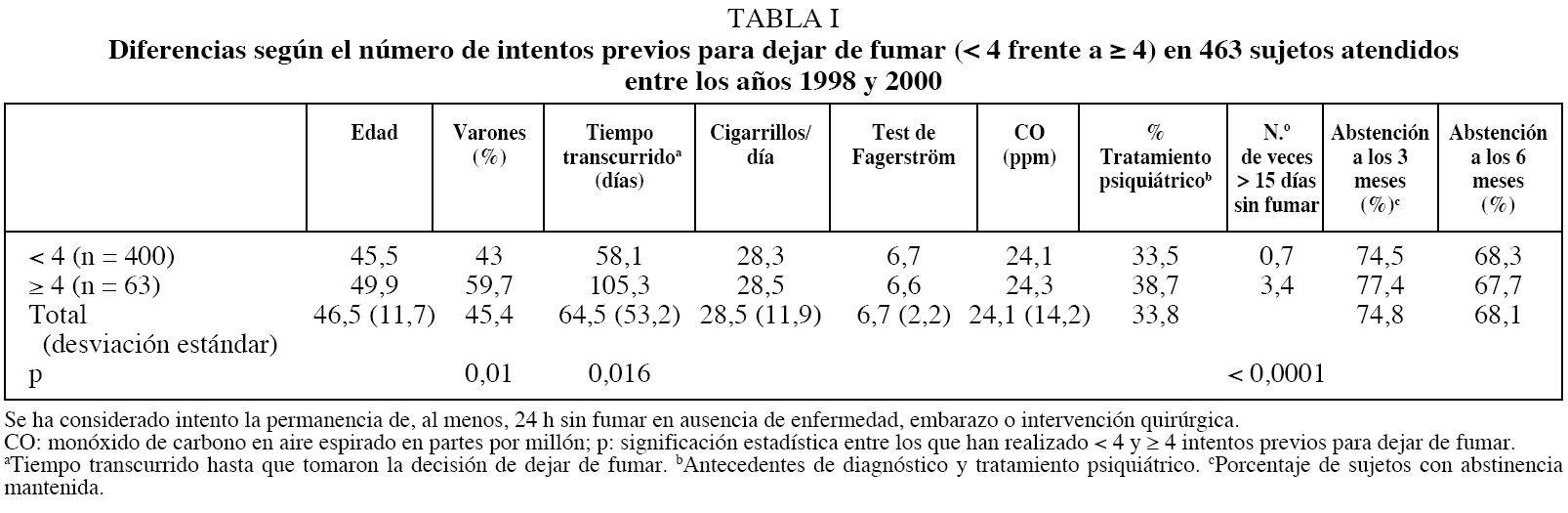
En un intento de caracterizar a estos pacientes, hemos revisado nuestra base de datos en períodos con tratamientos uniformes. En la tabla I se exponen las variables básicas del grupo de 463 fumadores atendidos en nuestra unidad entre 1998 y 2000, en los que se ha seguido un protocolo de tratamiento común, que consistía en una valoración individual del fumador, seguida de técnicas de modificación de conducta (período de preparación de 7-10 días, terapia en grupo con 6 sesiones en los 2 primeros meses y seguimiento a través de 4 sesiones o control telefónico en los 4 meses siguientes), junto con tratamiento sustitutivo con nicotina (TSN) en los primeros 2 meses mediante nicotina transdérmica en dosis descendente asociada con chicles de 2 mg según demanda6.
Hemos diferenciado 2 grupos según el número de intentos para dejar de fumar (permanecer al menos 24 h sin fumar sin que haya otro motivo concurrente que el deseo de abandono del tabaco) realizados anteriormente fuese inferior a 4 o no. Si excluimos las variables dependientes del criterio de selección, como el número de intentos previos (de uno o de más de 15 días), no hay diferencias en la dependencia, el consumo diario de cigarrillos en el momento de dejar de fumar, CO en aire espirado, antecedentes psiquiátricos o resultados del tratamiento, y la única diferencia encontrada es el predominio masculino en los sujetos que han realizado más de 4 intentos anteriores para dejar de fumar.
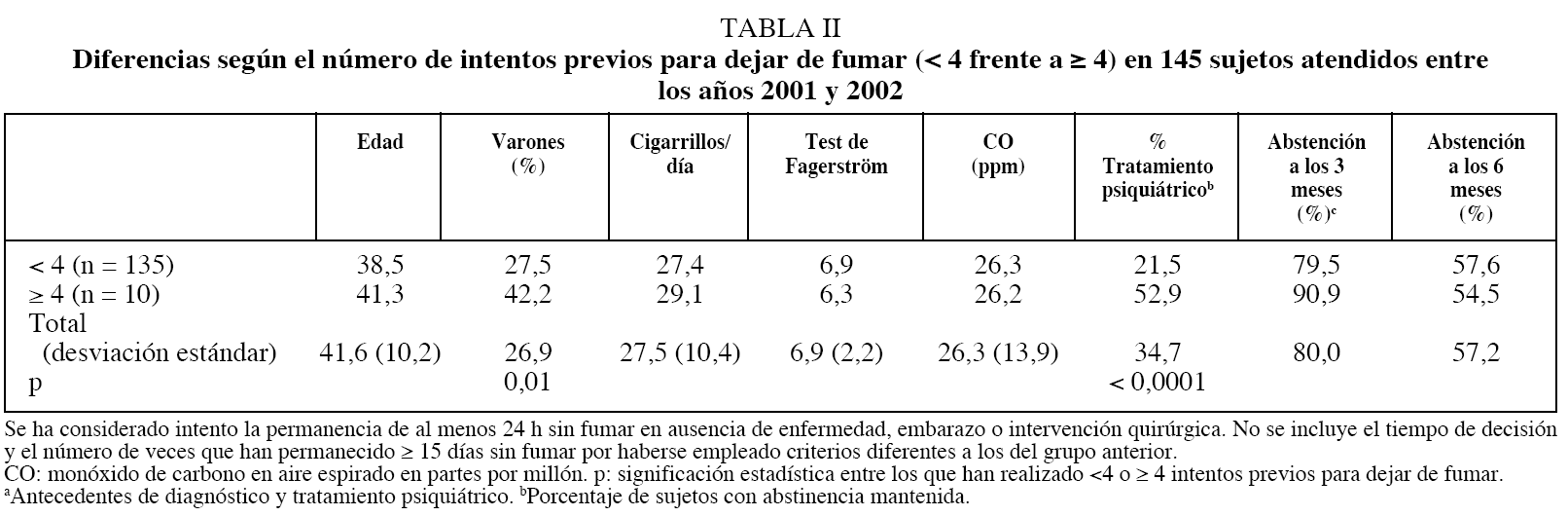
De manera separada, se exponen en la tabla II los mismos resultados en otros 145 fumadores atendidos entre los años 2001 y 2002, período en el que se ha seguido la misma pauta terapéutica, excepto en lo referente al tratamiento farmacológico. En este grupo se ha utilizado bupropión a la pauta habitual (un comprimido al día durante 3-5 días, y después 2 comprimidos bid hasta un total de 2 meses, suprimiendo el tabaco a los 7-10 días del comienzo). Se indicó este fármaco cuando no había una contraindicación y además se daba alguna de las siguientes posibilidades: test de Fagerström > 7, CO espirado > 30, antecedentes de fracaso previo y reciente con TSN o antecedentes psiquiátricos que no requerían tratamiento en el momento de la primera visita. En el resto se utilizó TSN por vía transdérmica y en ambos se asoció chicle de nicotina de 2 mg según demanda como medicación de "rescate".
Se ha seguido esta pauta de tratamiento, diferente de las planteadas en las distintas guías clínicas, por considerar que en la actualidad disponemos de 2 fármacos con diferente mecanismo de acción, por lo que cabe plantearse su empleo sinérgico o alternativo adaptado a las características del fumador, mejor que utilizar uno u otro de manera indiscriminada, tal como se plantea en las guías. Los sujetos en los que se ha utilizado bupropión y TSN transdérmica simultáneamente no se han incluido en el análisis reportado aquí. A los 6 meses el 57,9% de los 84 sujetos tratados con TSN y el 54,7% de los 61 tratados con bupropión se mantenían abstinentes. Las diferencias no eran significativas, si bien hay que hacer notar que los fumadores tratados con bupropión tenían una mayor dependencia (test de Fagerström de 8,03 de media) comparados con los tratados con TSN (test de Fagerström de 6,04) (p = 0,01), dado que éste había sido un criterio de selección. Estos resultados ponen de manifiesto que los criterios comentados para indicar el tratamiento farmacológico permiten escalonar la indicación de los fármacos, con lo que el fumador con menor dependencia utiliza una sustancia que ya tomaba anteriormente (nicotina) y tolerará mejor, persistiendo incluso una alternativa para él en caso de que dicho tratamiento fracase; no obstante, se mantienen unos resultados similares a los obtenidos con bupropión.
En este segundo grupo, la proporción de sujetos que han realizado 4 o más intentos previos es inferior (6,9%) pero también predominan en ella los varones, sin diferencias en el resto de las características, excepto por la proporción de antecedentes psiquiátricos, más elevada nuevamente en los que realizan más intentos, aunque bien es cierto que el número de sujetos en este caso es reducido.
Este mínimo análisis, al que pueden ponerse algunas objeciones metodológicas, no parece mostrar desigualdad en las variables que a priori podrían diferenciar a los fumadores con múltiples recaídas, como la dependencia, el consumo de cigarrillos o la concentración de CO. Tampoco encontramos diferencias en la proporción de abstinencia mantenida a los 6 meses, por lo que cabe pensar que los sujetos con recaídas frecuentes, según se ha considerado aquí, no son representativos del colectivo de fumadores que pretendíamos analizar o, realmente, los "fumadores de fondo" se encuentran en la parte sumergida del iceberg que representaría a la población fumadora y del cual, como en tantas ocasiones sucede en medicina, sólo vemos la parte emergente en la que se encontrarían los sujetos que, estando en una fase más avanzada del proceso de cambio de conducta, con mayor disonancia hacia ella, acuden a una unidad de tratamiento.
No obstante, aunque no es posible extraer conclusiones firmes de los resultados antes comentados, sí parecen percibirse determinadas tendencias ya observadas en países en los que la evolución de la epidemia tabáquica se encuentra más adelantada. Me estoy refiriendo a la elevada proporción de antecedentes de diagnóstico y tratamiento psiquiátrico encontrado en ambos colectivos estudiados, característica que parece predominar en los sujetos que han realizado un mayor número de intentos previos para dejar de fumar (tablas I y II). La asociación entre tabaquismo y trastornos psiquiátricos es conocida y podríamos sintetizarla en los siguientes puntos:
El 60% de los fumadores presentan historia de depresión7,8.
La incidencia de depresión mayor en una muestra de 3.213 sujetos fue doble en los fumadores que en los no fumadores8,9.
Los fumadores con depresión tienen la mitad de probabilidades para dejar el hábito (el 14 frente al 28%)9.
Los no fumadores con valores elevados en las pruebas de depresión tienen más probabilidad de continuar con el hábito en los 14 meses siguientes, frente a los que muestran valores bajos en las mismas pruebas11.
La incidencia de tabaquismo en pacientes con esquizofrenia (90%) es muy superior a la población general (25%)8,12.
Los pacientes con esquizofrenia fuman cigarrillos con más tasa de nicotina y absorben más cantidad de esta sustancia8, circunstancia que se ha atribuido a una forma de automedicación para reducir los efectos secundarios de los neurolépticos o evitar manifestaciones emocionales de la esquizofrenia, como la disminución del interés y el placer, la falta de motivación y el aplanamiento afectivo.
La posibilidad de que en estas circunstancias se utilizase la nicotina como automedicación, hipótesis que subyace en todas las dependencias, resulta concordante con los efectos neurobiológicos de la nicotina, que como es sabido, actúa sobre diversos núcleos encefálicos, incluidos en el sistema mesocorticolímbico y caracterizados por facilitar la liberación de neurotransmisores con una destacada influencia sobre las sensaciones y el estado emocional, lo que conocemos como "fenómenos de recompensa" asociados a la satisfacción del impulso que surge por la falta de nicotina. Algunos de los que podríamos considerar fenómenos de recompensa quedan plenamente explicados si consideramos las acciones neurobiológicas de la nicotina:
Reducción de la monoamionooxidasa (MAO) a y b, que actúa como un inhibidor de esta enzima y controla la reutilización de la dopamina.
Por consiguiente, induce una reducción de la dopamina extracelular con el aumento de dicha sustancia en el cuerpo neuronal y las dendritas.
Aumento de la liberación de opiáceos endógenos.
Aumento de la liberación de serotonina.
Aumento de la liberación de glutamato.
Activación de receptores de ácido gammaaminobutírico (GABA) que, al igual que la acción anterior, favorece la concentración de dopamina intraneuronal.
El sentido general de estas acciones puestas de manifiesto en estudios experimentales, se ha confirmado en humanos. Fowler et al13, con marcadores isotópicos, han puesto de manifiesto que el cerebro de los fumadores vivos presenta una disminución de los valores de MAO del 40% en relación con los no fumadores.
Klimek, en estudios post mortem del locus coeruleus (LC) procedente de fumadores y no fumadores diagnosticados de depresión, encuentra en los primeros un aumento de las proteínas noradrenérgicas del LC, que suelen estar reducidas en los sujetos con depresión respecto a los individuos sanos14, lo que indica que fumar tendría efectos antidepresivos en estos pacientes.
Evolución de los resultados del tratamiento en los fumadores: una aportación a las características de los "fumadores de fondo"
Otro dato encontrado en el breve análisis de los datos presentados en las tablas I y II es la reducción en la proporción de abstinentes al tabaco entre el primer y el segundo grupo analizado: el 68,1% en los años 1998 a 2000 frente al 58,2% en los años 2001 y 2002. La pérdida de eficacia en el tratamiento contrasta con el hecho de haber utilizado en el segundo grupo un apoyo farmacológico que, según estudios previos15, parece ser más eficaz. La disminución de la eficacia de estos tratamientos ya ha sido descrita por otros autores16. El motivo de ello, sin duda, es que de forma simultánea con este hecho estamos asistiendo, como ya hemos comentado, a una reducción en la prevalencia de fumadores, al menos en algunos grupos sociales (varones). Parece lógico pensar que los fumadores que primero han dejado de fumar sean los más sensibles a los programas de salud y a los tratamientos; en otras palabras, los fumadores que es más fácil que dejen de fumar. Por tanto, mantendrán el hábito los que más dificultades tienen para dejarlo, un decantado grupo residual al que se ha llegado por selección natural, al retirarse del tabaco los fumadores que, por sus características personales o por otros factores asociados, son más susceptibles a las medidas de control o al tratamiento. Sabemos que determinadas características individuales tienen un valor predictivo de éxito en los tratamientos, como mantener una estabilidad familiar, el sexo masculino o el nivel sociocultural. Por ejemplo, en un grupo de 111 sujetos analizados por nosotros17, encontramos una asociación significativa entre el nivel de estudios y la eficacia del tratamiento, de manera que el 65,3% de los fumadores con estudios superiores lograban la abstinencia mantenida frente al 48,4% de los sujetos con estudios medios o inferiores (p < 0,05). A medida que la población de fumadores va disminuyendo, ésta queda integrada por los más reticentes a dejar de fumar, los fumadores de fondo, por lo que cabe pensar que con la aplicación de las mismas medidas en ellos se obtengan peores resultados.
Esta serie de consideraciones apoya los siguientes comentarios a propósito de las características de estos pacientes:
El fumador tiene un trastorno de conducta plasmado en una dependencia que conlleva el aprendizaje de dicha conducta hasta su automatización y los subsiguientes cambios neurobiológicos.
En el "fumador de fondo" el trastorno de conducta es más importante; en algunos se acompaña incluso de afección psiquiátrica.
Por tanto, no podemos olvidar el abordaje de la conducta en la exploración y el tratamiento del fumador.
Probablemente, determinados condicionamientos biológicos contribuyan a una selección natural de fumadores menos sensibles a las diferentes iniciativas para el control del tabaquismo, reduciendo la eficacia de los tratamientos y condicionando una mayor proporción de "fumadores de fondo" en la población dependiente del tabaco. Por consiguiente, estamos asistiendo a una selección de las formas crónicas de esta afección, que son las que persistirán con el transcurso del tiempo, como una consecuencia natural tras aplicar las diferentes medidas de control.
Alternativas y posibilidades futuras para el tratamiento de estos fumadores
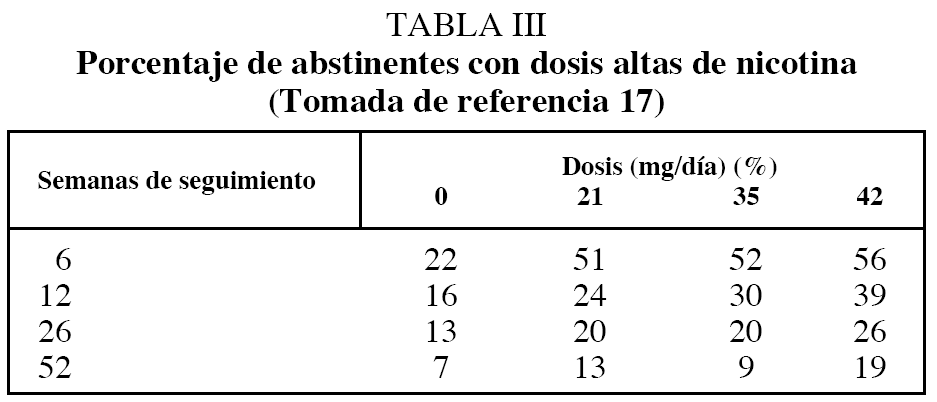
En la tabla III se muestra la proporción de sujetos abstinentes tras el tratamiento con TSN a diferentes dosis18. Como puede apreciarse, los resultados a corto y medio plazo mejoran cuando aumentamos la dosis, lo que supone una alternativa terapéutica para determinados sujetos. Sin embargo, si analizamos los resultados al año, esta tendencia no se mantiene, de manera que ésta no parece ser una alternativa suficientemente eficaz para ayudar a este tipo de fumadores.
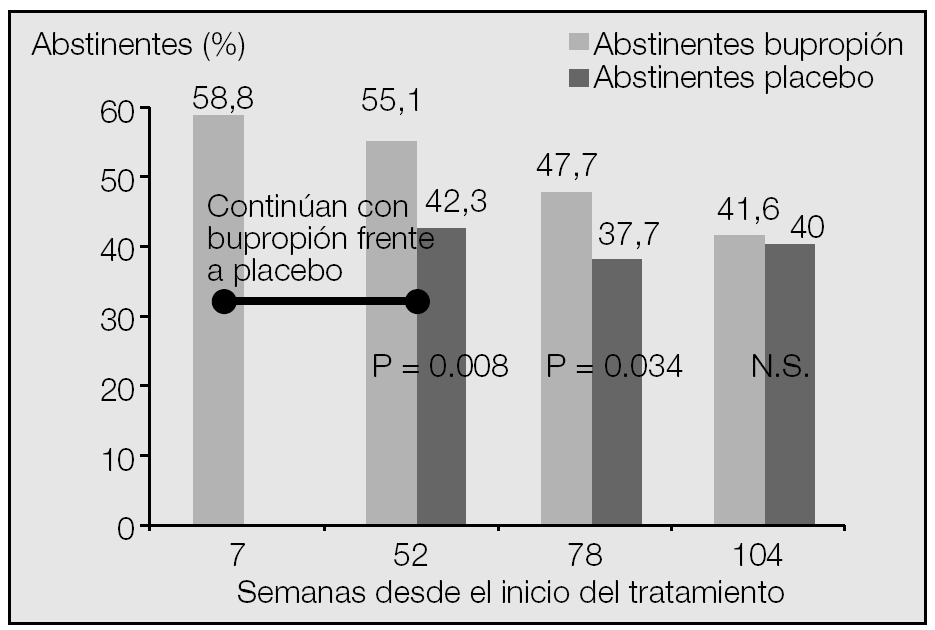
En la figura 1 se muestran los resultados de un grupo de 784 sujetos a quienes, tras haber dejado de fumar con un tratamiento convencional con bupropión durante 2 meses, se les distribuyó aleatoriamente en 2 grupos: uno continuó el mismo tratamiento y el otro o recibió placebo durante un año en ambos casos19. Al cabo de este período, se retiró el tratamiento y se mantuvieron controles durante otro año más. Aunque el tiempo medio de recaída fue significativamente superior (p = 0,021) en el grupo con principio activo (156 días) que en el grupo control (65 días), como puede apreciarse en la figura 1, transcurrido un año sin tratamiento las proporciones de abstinentes no se diferenciaron (el 41,6% en el grupo con principio activo frente al 40% en el control). Por tanto, si bien el mantenimiento prolongado de la administración de bupropión mejora significativamente la proporción de abstinentes, cuando se interrumpe la medicación los resultados no varían, por lo que tampoco parece ser de ayuda esta práctica.
Fig. 1. Resultados obtenidos con el tratamiento prolongado con bupropión en un grupo de sujetos que dejó de fumar (58,8%) tras 7 semanas. Los abstinentes se distribuyeron aleatoriamente para continuar el tratamiento con el mismo fármaco (abstinentes-bupropión) o placebo (abstinentes-placebo) hasta completar un año, suspendiendo la medicación al cabo de este período. A corto plazo, la proporción de abstinentes es significativamente superior en el grupo con tratamiento activo, pero al cabo de un año sin tratamiento, los resultados no son diferentes. (Modificado de Hays et al19.)
En un estudio se ha de mostrado la superioridad de la terapia combinada de bupropión y TSN, a través del sinergismo de ambos fármacos15, aunque las diferencias no llegaron a ser significativas y ocasionó en algunos pacientes hipertensión arterial; no obstante, es necesario realizar más valoraciones para pronunciarse sobre su efectividad.
Otros fármacos para dejar de fumar se encuentran actualmente en desarrollo y podrían aportar nuevas ayudas. Los anticuerpos frente a la nicotina20, al unirse con la molécula de nicotina en la sangre, aumentan su tamaño, evitan que pase la barrera hematoencefálica e impiden así su fijación a los receptores del sistema mesocorticolímbico. De esta forma, los efectos neurobiológicos de la nicotina quedan suprimidos, lo que hace suponer que el paciente no volvería a fumar, al no encontrar la recompensa nicotínica durante el tiempo que dure la acción de los anticuerpos. En la actualidad, estos fármacos se están ensayando en humanos, pero sin duda el elemento clave es si la duración de los efectos es suficiente para que el sujeto desarrolle una conducta alternativa como no fumador, a través de la cual se mantenga abstinente.
En la misma línea de actuación, un antiepiléptico (topiramato) se ha mostrado capaz de suprimir en ratas la liberación de dopamina inducida por la nicotina, lo que hace pensar que podría también impedir los efectos de recompensa de la nicotina y con ello disuadir al fumador de su empleo. Sería un efecto parecido al de la denominada "vacuna". Este fármaco actúa favoreciendo la acción inhibidora GABAérgica, lo que bloquearía la producción de dopamina y noradrenalina21. Nuevamente precisaremos que el tiempo durante el cual el fumador no encuentra efectos en el cigarrillo y, por tanto, no fuma, aprenda a ser un no fumador, es decir, modifique su conducta.
Según esto las líneas que podremos seguir en el tratamiento del tabaquismo en quienes hemos llamado "fumadores de fondo", cuya proporción irá creciendo previsiblemente con el tiempo, habrán de plantearse incentivando en ellos la disonancia de su conducta y la petición de ayuda para dejar de fumar. Ello puede hacerse en los siguientes términos:
A través de la información (campañas de educación sanitaria a todos los niveles).
Facilitar el acceso a la asistencia, requisito necesario junto con con el anterior y que precisa un mayor número de profesionales cualificados dedicados al tratamiento de los fumadores, en los diferentes niveles asistenciales, no sólo en atención primaria, dado que la complejidad de tratamiento se incrementa con el tiempo y a esta clase de fumadores no basta con brindarles una intervención a este nivel. Cada vez son más necesarias las unidades cualificadas en la atención especializada, que deben ubicarse en los servicios que atienden las enfermedades provocadas por el tabaco, como neumología y cardiología.
La financiación del tratamiento, en su faceta médica y farmacológica, ha demostrado ser coste-efectiva e incrementa significativamente el número de sujetos que dejan de fumar22, por lo que supone también otro incentivo.
Explorar y tratar la conducta del fumador. Dejar de fumar no supone sólo administrar un fármaco de igual manera que prescribimos un espasmolítico o un antibiótico. En el caso de la dependencia al tabaco, como sucede con cualquier otra dependencia, la eficacia del fármaco se ve reducida cuando no se asocia con una intervención dirigida a modificar la conducta. Por ello, el tratamiento del fumador se debe plantear asociando una pauta farmacológica con técnicas dirigidas a incrementar la motivación, desarrollar habilidades y hacer que el sujeto se sienta como un no fumador, para lo cual es necesaria la incorporación de psicólogos a las unidades de tratamiento de segundo y tercer nivel asistencial.
Afrontar el tabaquismo como una enfermedad crónica en la cual las recaídas son una parte de su evolución, igual que lo son las agudizaciones en la enfermedad pulmonar obstructiva crónica o el asma. En su tratamiento, además de los fármacos y las pautas conocidas hasta ahora, muy posiblemente sea necesario establecer estrategias de tratamiento farmacológico escalonado con nuevas pautas que contemplen altas dosis de nicotina, una terapia prolongada con nicotina o bupropión o el desarrollo y el empleo de nuevos fármacos, como la denominada "vacuna" antinicotina, el topiramato o la xartralina23, sin olvidar algunos clásicos poco utilizados y que han demostrado eficacia, como la nortriptilina o la mecamilamina asociada con TSN.