Actualmente, el diagnóstico correcto de la enfermedad pulmonar obstructiva crónica (EPOC) continúa planteando retos en todos los niveles asistenciales1,2. Diversos aspectos como la lenta instauración de los síntomas o la capacidad del sistema sanitario para realizar todas las espirometrías necesarias condicionan notablemente la correcta identificación de los casos. Consecuentemente, se ha descrito una notable tasa de infradiagnóstico en nuestro país3,4. En este contexto, la búsqueda de alternativas para poder llevar a cabo un diagnóstico adecuado se ha establecido como una prioridad5. Una de las situaciones clínicas que se podrían usar para realizar una adecuada detección de casos es la consulta de deshabituación tabáquica. Recientemente, se han desarrollado algunos proyectos piloto para ver la capacidad de las unidades de deshabituación tabáquica en la detección de la EPOC6,7. Aunque estos trabajos apuntan hacia la oportunidad que representan estas unidades, el tamaño de la muestra analizado precisa confirmar sus resultados en estudios con una mayor representatividad a nivel nacional. Desde el Área de Tabaquismo y el Área EPOC de la SEPAR planteamos el proyecto 1000-200 con el objetivo de evaluar la capacidad de las unidades de deshabituación tabáquica en la detección de la EPOC en España.
Entre abril y mayo de 2019 realizamos un estudio observacional transversal multicéntrico en el que se incluyeron pacientes consecutivos evaluados en consulta de deshabituación tabáquica que no tuvieran un diagnóstico de EPOC previo. Debido a la prevalencia de la EPOC conocida en nuestro país en el momento de realizar el estudio3, el objetivo era evaluar 1000 casos para encontrar 200 pacientes con obstrucción bronquial espirométrica. Durante la entrevista clínica, a los pacientes se les recogió la edad, sexo, el consumo acumulado en paquetes-año, su intención de hacer un intento serio de dejar de fumar y la disnea medida por la escala modificada de la MRC. Posteriormente, se les realizó una espirometría prebroncodilatadora para valorar la presencia de obstrucción bronquial, que los investigadores podían completar con una prueba broncodilatadora si así lo consideraban. Todas las espirometrías se realizaron por personal entrenado y con experiencia, según las recomendaciones y controles de calidad actuales8. Con esta información se calculó el porcentaje de pacientes que tenían una obstrucción bronquial en la espirometría y los que cumplían criterios diagnósticos de EPOC asociando un consumo acumulado ≥ 10 paquetes-año y síntomas respiratorios (mMRC ≥ 1). La gravedad de la obstrucción bronquial se categorizó en grados de 1 a 4 según el documento de la Global Initiative for Obstructive Lung Disease (GOLD) 20219.
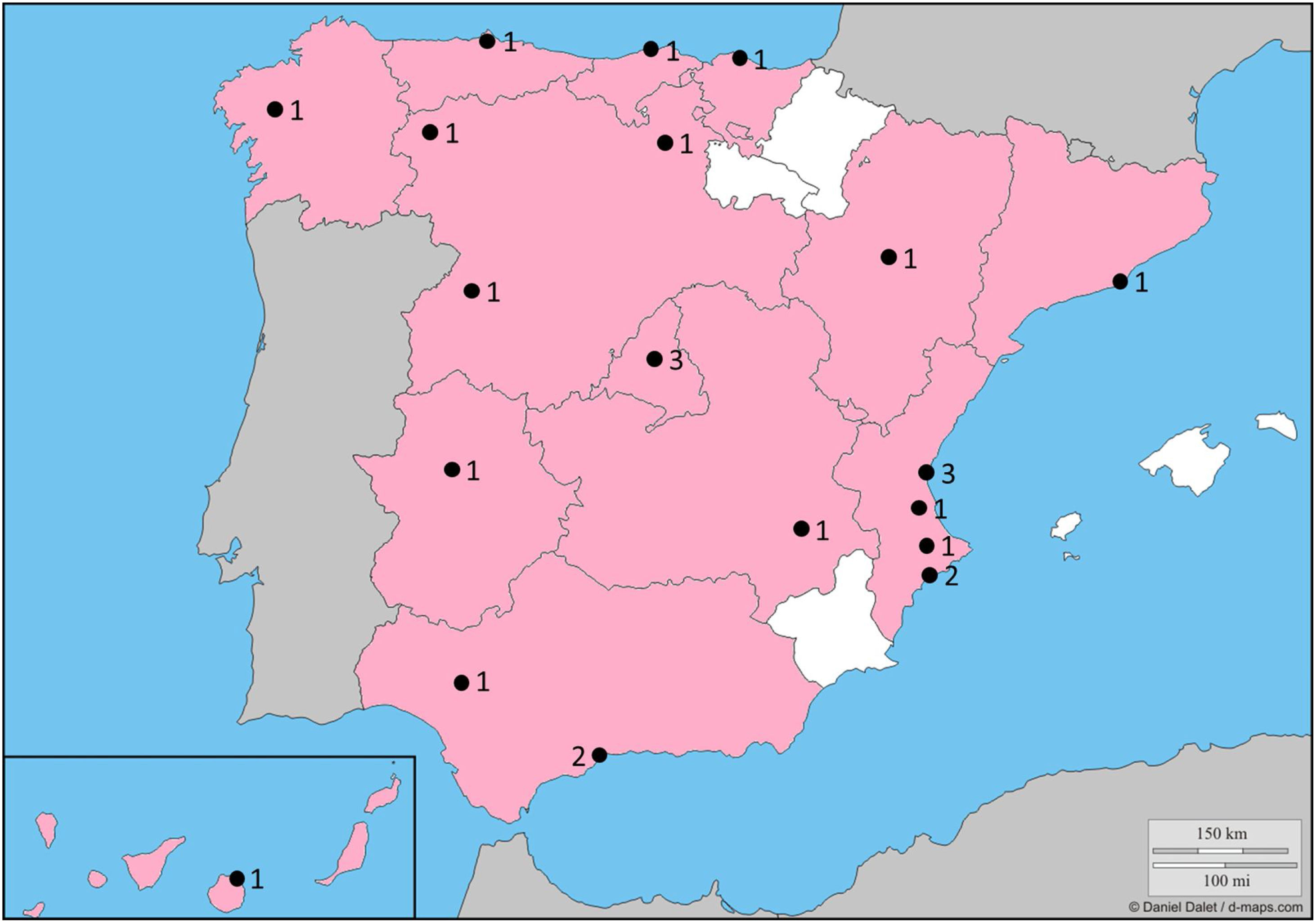
El número de centros participantes fue de 25 pertenecientes a 13 de las 17 regiones en el país (fig. 1). Durante el periodo de estudio se evaluaron 1020 fumadores activos, con una edad media de 55,9 (desviación estándar 10,0) años, 558 (54,7%) mujeres, 30,8 (17,3) paquetes-año, de los que 699 (68,5%) declararon que tenían intención de dejar de fumar en los próximos días. Las espirometrías realizadas fueron 669 (65,6%) solo prebroncodilatadora, 335 (32,8%) pre- y posbroncodilatadora y 16 (1,6%) solo posbroncodilatadora. Usando la espirometría posbroncodilatadora (o prebroncodilatadora en su defecto), los patrones espirométricos encontrados fueron: normal 696 (68,2%), restrictivo (FVC <80% y FEV1/FVC> 70%) 78 (7,6%), obstructivo (FVC ≥ 80% y FEV1/FVC <70%) 207 (20,3%) y mixto (FVC <80% y FEV1/FVC <70%) 39 (3,8%). El número de pacientes que presentaron una obstrucción bronquial en la espirometría (FEV1/FVC <70% posbroncodilatadora o prebroncodilatadora en su defecto) fue de 246 (24,1%). Los grados de obstrucción bronquial fueron: GOLD1: 115 (11,3% de la muestra; 46,7% de los pacientes con obstrucción), GOLD2 110 (10,8% de la muestra; 44,7% de los pacientes con obstrucción), GOLD3 19 (1,9% de la muestra; 7,7% de los pacientes con obstrucción) y GOLD4 2 (0,2% de la muestra; 0,8% de los pacientes con obstrucción). Las características de los pacientes según la presencia o no de obstrucción bronquial están resumidas en la tabla 1. El número de pacientes que presentaron un diagnóstico de EPOC considerando la obstrucción bronquial, la presencia de síntomas y un consumo acumulado de tabaco suficiente fue de 168 (16,5%).
Descripción de los pacientes incluidos en el estudio según la presencia de obstrucción bronquial
| Variable | Sin obstrucción(n=774) | Con obstrucción(n=246) | Valor p* |
|---|---|---|---|
| Sexo mujer (n) | 462 (59,7) | 96 (39,0) | <0,001 |
| Edad (años) | 54,2 (9,6) | 61,1 (9,3) | <0,001 |
| Consumo acumulado (paquetes-año) | 28,6 (15,8) | 37,7 (19,9) | <0,001 |
| Disnea (mMRC) | <0,001 | ||
| Grado 0 | 423 (54,7) | 77 (31,3) | |
| Grado 1 | 296 (38,2) | 110 (44,7) | |
| Grado 2 | 49 (6,3) | 53 (21,5) | |
| Grado 3 | 3 (0,4) | 4 (1,6) | |
| Grado 4 | 3 (0,4) | 2 (0,8) | |
| Tipo espirometría | <0,001 | ||
| Solo prebroncodilatadora | 653 (84,4) | 16 (6,5) | |
| Pre- y posbroncodilatadora | 120 (15,5) | 215 (87,4) | |
| Solo posbroncodilatadora | 1 (0,1) | 15 (6,1) | |
| FVC (%) | 101,8 (18,6) | 101,1 (20,0) | 0,596 |
| FEV1 (%) | 98,0 (16,6) | 77,2 (19,2) | <0,001 |
Valores expresados en media (desviación estándar) o por sus frecuencias absolutas (relativas) según la naturaleza de las variables.
La población de pacientes que acude a una consulta antitabaco representa un grupo de pacientes que probablemente tenga una especial sensibilidad a los efectos sobre la salud del consumo de tabaco. Este hecho constituye una oportunidad para avanzar en el diagnóstico de la EPOC. El presente estudio 1000-200 nos aporta información sobre la prevalencia de la obstrucción bronquial y de la EPOC en una población de pacientes que acuden a una consulta para cesación del hábito tabáquico. Los resultados nos muestran que 1) es posible aprovechar la consulta antitabaco para diagnosticar la EPOC y 2) que la prevalencia tanto de la obstrucción bronquial como de la EPOC clínica está por encima de la descrita para la población general en nuestro país4.
En los últimos años se han desarrollado iniciativas para utilizar las consultas antitabaco para el diagnóstico de la EPOC10. Recientemente, el estudio DIPREPOQ encontró que las unidades acreditadas de tabaquismo analizaron 252 participantes con una prevalencia de la EPOC clínica del 28,9%7. En este estudio participaron 8 centros sanitarios de 7 regiones del país y por tanto con una representatividad menor. Aunque el objetivo del trabajo era detectar pacientes con EPOC, el hallazgo de diversos patrones espirométricos revela la posibilidad de detectar otras enfermedades respiratorias durante el proceso diagnóstico subsiguiente.
La cohorte se componía de más de un 50% de mujeres, pero los casos con obstrucción bronquial siguen siendo mayoritariamente hombres. Aunque los últimos estudios de prevalencia nos indican que ya hay localidades donde la prevalencia de la EPOC es superior en mujeres que en hombres4, a nivel de país aún tenemos una clara prevalencia por el sexo masculino. En cualquier caso, hoy en día se debe sospechar la enfermedad igualmente en hombres y mujeres11.
La mayoría de los casos detectados eran escasamente sintomáticos (mMRC 0-1). Sin embargo, un 23,9% de los casos con obstrucción presentaban un grado de disnea importante y, sin embargo, no tenían un diagnóstico espirométrico de confirmación. Las razones por las que un paciente sintomático no consigue este diagnóstico son multidimensionales y probablemente compartidas entre el conocimiento de la población sobre la enfermedad y los recursos disponibles en Atención Primaria. En este sentido, la promoción del conocimiento de la enfermedad en la población debe ser una línea de actuación prioritaria en la comunidad12. Igualmente, entre los pacientes que no tenían obstrucción bronquial también existía un 7,1% de casos sintomáticos. Este dato confirma que la EPOC debe ser verificada en todos los casos mediante una prueba de valoración funcional sin asumir un diagnóstico basado exclusivamente en síntomas13. Por otro lado, la mayoría de los casos detectados tenían un grado de afectación funcional leve o moderado. Este hallazgo representa una oportunidad añadida, puesto que sabemos que es al comienzo de la enfermedad cuando se pierde mayor función pulmonar y representa, por tanto, una oportunidad para el tratamiento y su efecto a largo plazo14.
En definitiva, el proyecto 1000-200ha demostrado que es posible identificar a pacientes con EPOC en consulta de deshabituación tabáquica. Estos datos deben servir de estímulo a los responsables de estas consultas para que los pacientes se realicen en todos los casos una valoración clínica y espirométrica encaminada a la detección precoz de la EPOC.
FinanciaciónEste trabajo ha sido realizado mediante una beca no condicionada proporcionada por laboratorios GlaxoSmithKline España. Los patrocinadores no han intervenido en el diseño del estudio o su ejecución, así como tampoco en la recogida ni análisis de los datos.
Conflicto de interesesJLLC ha recibido honorarios en los últimos 3 años por impartir conferencias, asesoría científica, participación en estudios clínicos o redacción de publicaciones para (orden alfabético): AstraZeneca, Boehringer Ingelheim, Chiesi, CSL Behring, Esteve, Ferrer, Gebro, GlaxoSmithKline, Grifols, Menarini, Novartis, Rovi y Teva. El resto de los autores no declaran ningún conflicto de intereses.