Introducción
La afectación neoplásica de los ganglios mediastínicos tiene importantes implicaciones pronósticas y terapéuticas1. La punción transtraqueal (PTT) es una técnica broncoscópica de aparición relativamente reciente que permite la obtención de muestras citológicas o histológicas de lesiones adyacentes al árbol traqueobronquial2-6. Actualmente, su indicación más importante es la estadificación y el diagnóstico del cáncer de pulmón, que pueden realizarse en el mismo procedimiento diagnóstico7-14. En múltiples estudios se ha demostrado su utilidad, seguridad y buena relación coste-efectividad8,10,12,14-16. Sin embargo, sigue siendo una técnica infrautilizada5,17-20. Esta infrautilización se ha relacionado con la propia técnica endoscópica y con las dificultades en el procesamiento e interpretación de los aspirados citológicos6,18,21. En los últimos años se ha demostrado que la ultrasonografía endobronquial, la broncoscopia virtual y la fluoroscopia por tomografía axial computarizada (TAC) podrían mejorar los resultados de la técnica9,22-24. Sin embargo, estas técnicas complementarias no están disponibles ni al alcance de la mayoría de los centros de nuestro entorno, y son muy pocos los grupos que las utilizan para la realización de la PTT8,9,21,25,26. En algunos estudios se han analizado los factores que se asocian con una mayor efectividad de la PTT de adenopatías tumorales y se ha demostrado que el tamaño de la lesión medido por la TAC torácica, el modelo de aguja utilizada, el tipo de carcinoma, la localización tanto del tumor primario como de la propia adenopatía y la presencia de signos indirectos en el sitio donde se introduce la aguja pueden influir en el rendimiento de la técnica3,8,13,14,27-29. Sin embargo, algunos de los resultados de estos estudios han sido contradictorios14,30 y no se han evaluado otros aspectos como la efectividad de la PTT en neoplasias no pulmonares con afectación metastásica mediastínica. El objetivo del presente trabajo ha sido analizar los factores que pueden influir en la efectividad de la PTT de adenopatías mediastínicas en pacientes con neoplasias tanto pulmonares como extrapulmonares que presentaban adenopatías mediastínicas aumentadas de tamaño en la TAC torácica.
Métodos
Entre junio de 1998 y mayo de 2004 se realizó un estudio observacional prospectivo. Se incluyeron todas las PTT de adenopatías mediastínicas paratraqueobronquiales cuyo eje menor era igual o superior a 10 mm realizadas en pacientes en quienes se obtuvo un diagnóstico final de neoplasia pulmonar o extrapulmonar. La PTT se efectuó a todos los pacientes con sospecha de neoplasia que en el momento de la realización de la fibrobroncoscopia disponían de una TAC torácica con adenopatías mediastínicas paratraqueobronquiales iguales o superiores en su eje menor a 10 mm. La técnica fue realizada por broncoscopistas con amplia experiencia y por médicos residentes de neumología supervisados por los anteriores del Hospital Xeral-Cíes y de la Clínica POVISA de Vigo. Ambos centros son referencia para una población aproximada de 375.000 habitantes. Antes de la PTT no se hizo ninguna preparación ni monitorización diferente de la de cualquier broncoscopia con fines diagnósticos. Tras la prueba se cumplimentaba un cuestionario especialmente diseñado para el estudio en el que se incluían datos de filiación del paciente, edad, sexo, descripción y localización de las lesiones objetivadas en la TAC torácica y los hallazgos endoscópicos. Posteriormente se incluían los resultados de las diversas técnicas citohistológicas realizadas (broncoaspirado, lavado bronquial, cepillado bronquial, biopsias bronquiales y transbronquiales).
A todos los pacientes se les explicaron los riesgos potenciales de las distintas técnicas endoscópicas y firmaron un documento de consentimiento informado.
Tras anestesia tópica con lidocaína al 2%, y generalmente antes de la exploración del árbol bronquial y realización de otras técnicas broncoscópicas, y evitando en lo posible la aspiración o contaminación del broncoscopio con las secreciones, se realizó la PTT de las estaciones ganglionares agrandadas. El número de pases realizados varió a criterio de cada endoscopista, si bien generalmente osciló entre 2 y 4 por cada estación ganglionar estudiada. Normalmente un citopatólogo estaba presente durante el procedimiento. El procesamiento de las muestras se realizó mediante fijación inmediata con alcohol al 95%.
El punto de punción se decidía tras un análisis detallado de la TAC torácica y siguiendo las recomendaciones descritas previamente por otros autores5,6. Los casos con lesión en la mucosa traqueobronquial en el punto de punción (tumor visible o infiltración) no se incluyeron en el estudio. Se consideraron "muestras adecuadas" todas aquellas en las que existía abundante celularidad linfoide, indicativa de la punción de un ganglio linfático o de la existencia de células neoplásicas abundantes. Las muestras indicativas de punción de un ganglio linfático que no se verificaron por técnicas quirúrgicas (mediastinoscopia, mediastinostomía, toracoscopia o toracotomía) debido a la negativa del paciente o a la inoperabilidad/ irresecabilidad de su enfermedad neoplásica se excluyeron para el análisis final. Las muestras con atipias o dudosas se tipificaron como "no diagnósticas". Como en trabajos previos11, todas las muestras con citología neoplásica y aquellas indicativas de la punción de un ganglio linfático confirmadas quirúrgicamente se consideraron "muestras diagnósticas". Se utilizaron en todos los casos agujas citológicas MW-122 (Mill-Rose, Mentor, Ohio, EE.UU.) y varios modelos de fibrobroncoscopios y videofibrobroncoscopios de la casa Olympus (Olympus Optical Co., Hamburg, Alemania).
Análisis estadístico
Los resultados globales se expresaron como porcentajes y frecuencias absolutas para las variables cualitativas y como la mediana y rango intercuartílico (RIQ) para las numéricas. La comparación de las variables discretas se llevó a cabo mediante la prueba de la χ2 o el test exacto de Fisher. Para el análisis de las variables cuantitativas se utilizó la prueba de Mann-Whitney. Se consideró estadísticamente significativa una p < 0,05. Todos los factores que se asociaron en el análisis univariado con la obtención de muestras diagnósticas con una p < 0,20 (para obtener así un mejor ajuste de posibles variables de confusión) se analizaron de forma multivariada mediante un modelo de regresión logística paso a paso hacia atrás, calculándose la odds ratio y el intervalo de confianza del 95%. En este modelo las variables diámetro de la adenopatía y tipo de neoplasia se convirtieron en dicotómicas: menor, mayor o igual de la mediana del diámetro para la primera, y carcinoma microcítico pulmonar y otros tipos para la segunda. Se realizó, asimismo, un análisis de calibración mediante las pruebas de bondad de ajuste y medida del estadístico χ2 de Hosmer-Lemeshow para valorar el ajuste del modelo. Los análisis se realizaron con el programa Statistical Package for Social Sciencies versión 9.0 (SPSS, Chicago, IL, EE.UU.).
Resultados
Se incluyeron en el estudio 230 punciones de estaciones ganglionares mediastínicas (199 en el Xeral-Cíes y 31 en POVISA) de 207 pacientes con neoplasia conocida o en los que se diagnosticó algún tipo de neoplasia no linfoide. En 185 pacientes se realizó la PTT en una única adenopatía, en 21 enfermos en 2 estaciones distintas y en 1 paciente se analizaron 3 estaciones. De los pacientes, 169 (81,6%) eran varones y 38 (18,4%) mujeres, y la edad mediana era de 63 años (RIQ: 54-71). Ciento cincuenta y uno (72,9%) presentaban un carcinoma no microcítico de origen pulmonar (61 adenocarcinomas, 49 carcinomas indiferenciados de célula grande y 41 escamosos), 42 (20,3%) carcinomas microcíticos pulmonares y 14 (6,8%) carcinomas no pulmonares (6 de mama, 2 renales, 2 de laringe, 1 de ovario, 1 de colon, 1 de próstata y 1 de esófago). En 87 pacientes (42%) la PTT fue la única técnica que permitió realizar el diagnóstico de neoplasia. En la TAC torácica, además de las adenopatías mediastínicas, se apreciaban lesiones indicativas de neoplasia en el pulmón derecho en 114 pacientes (55,1%), en el izquierdo en 56 (27,1%), bilateral en 3 (1,4%) y únicamente afectación mediastínica en 34 (16,4%). La citología del broncoaspirado fue positiva en 43 (20,8%), negativa en 136 (65,7%) y no se realizó en 28 (13,5%). Presentaban lesiones endobronquiales visibles 80 (38,6%) pacientes y 127 (61,4%) no las presentaban.
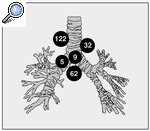
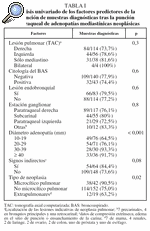
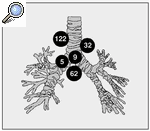
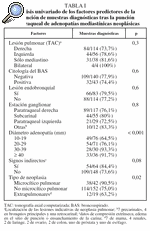
La localización de las 230 estaciones ganglionares estudiadas se representa en la figura 1. El diámetro del eje menor de las adenopatías fue de 20 mm (RIQ: 15- 30). Ochenta y siete medían entre 10 y 19 mm, 75 entre 20 y 29 mm, 32 entre 30 y 39 mm y 36 medían 40 mm o más. La mucosa traqueobronquial en el sitio de la punción fue normal en 163 (70,9%) y presentaban datos de compresión extrínseca, edema, eritema o ensanchamiento de la carina 66 (28,7%). El número de pases realizados fue de 2 (RIQ: 2-3). En 157 de las punciones (68,3%) se obtuvo celularidad neoplásica suficiente para el diagnóstico, en 48 (20,9%) células de la pared traqueobronquial, moco o sangre o escasas células neoplásicas y/o linfocitos y en 25 (10,9%) abundante celularidad linfoide indicativa de la punción de un ganglio linfático. De éstos, 17 no se comprobaron por otras técnicas debido a la negativa del paciente o a la irresecabilidad o inoperabilidad de su neoplasia y se excluyeron para el análisis de los factores predictores del resultado. Sí se realizó biopsia quirúrgica en 8, siendo 7 negativas y una positiva. Por tanto, la muestra final estuvo constituida por 213 punciones de adenopatías: 164 (77%) "muestras diagnósticas" (157 con celularidad específica y 7 punciones de ganglio linfático confirmadas) y 49 (23%) "muestras no diagnósticas" (48 sin células neoplásicas o linfocitos y 1 con abundantes linfocitos y biopsia quirúrgica de metástasis ganglionar de carcinoma escamoso). El análisis univariado de los factores predictores de la obtención de muestras diagnósticas tras la PTT se representa en la tabla I. En la tabla II se muestran los resultados del modelo de regresión logística aplicado.
Fig. 1. Estaciones ganglionares estudiadas.
No se observaron complicaciones relacionadas con la PTT, salvo algunos casos de hemorragia leve en el punto de punción.
Discusión
La punción transtraqueal ofrece, a diferencia de las demás técnicas broncoscópicas, una posibilidad única de obtener muestras de masas y adenopatías mediastínicas3-6. En el cáncer de pulmón la PTT puede informar en el mismo acto endoscópico del diagnóstico y de la diseminación maligna hacia los ganglios linfáticos del mediastino3,10,29, muchas veces en pacientes con neoplasias inoperables o irresecables en quienes una punción mediastínica positiva representa un factor pronóstico o una información diagnóstica decisiva para no continuar con más estudios3,8,13. Con la PTT es posible la obtención de muestras de las regiones paratraqueales, retrotraqueales, subcarinales e hiliares3,29. Su sensibilidad en la estadificación del carcinoma broncogénico oscila entre el 37 y el 72%, con una especificidad superior al 90%3. Esta heterogeneidad en los resultados podría deberse a los distintos métodos de los trabajos publicados, la experiencia de los broncoscopistas en la propia técnica, la selección de los pacientes, el procesado de las muestras y la comparación o no con técnicas quirúrgicas3,8,18,21,30. En pacientes con neoplasias, los factores que previamente se han relacionado con una mayor frecuencia de resultados positivos en la PTT de adenopa-tías mediastínicas han sido la presencia de tumores endoscópicamente visibles3,17, la localización de la neoplasia en el lado derecho8,13, los signos de compresión por crecimiento ganglionar4,30, el ensanchamiento o enrojecimiento de la carina8,13,27,28,30, la punción de las estaciones ganglionares paratraqueales derechas y subcarinales8,11,14, el modelo y tipo de aguja utilizada3,8,30 y que la neoplasia sea un carcinoma broncogénico microcítico8,9,14. Sin embargo, la influencia de algunos de estos factores es controvertida en alguno de los estudios14,30 y en la mayoría de ellos su determinación no era el objetivo del trabajo, realizándose únicamente en 2 de ellos un estudio multivariado de la influencia de forma independiente de cada una de las circunstancias descritas8,14. En nuestro estudio, el único factor que se asoció de forma independiente con la obtención de muestras diagnósticas fue el diámetro del eje menor de la adenopatía medido por la TAC torácica. Aunque el tipo de neoplasia no llegó a alcanzar la significación estadística (p = 0,07), creemos que este factor puede tener una significación clínica destacable.
La probabilidad de un resultado diagnóstico en nuestra serie, al igual que en el estudio multicéntrico de Harrow et al8 y en el de Sharafkhanch et al14, aumentó progresivamente cuanto mayor era el diámetro de la adenopatía, aunque a partir de un determinado diámetro (24 mm en la serie de Harrow et al8 y 30 mm en la de Sharafkhanch et al14 y en nuestros propios pacientes) la frecuencia de resultados positivos parece no incrementarse. Una gran adenopatía es más probable que contenga amplias zonas de necrosis tumoral, lo que podría influir en esta observación8.
Aunque en nuestro estudio los pacientes con carcinomas de células pequeñas presentaban adenopatías mediastínicas de mayor tamaño que los otros tipos de neoplasias (30 mm [RIQ: 21-41,2] frente a 20 mm [RIQ: 15-31]; p = 0,001), este factor prácticamente se mantuvo como un predictor independiente. Esto se ha atribuido a la mayor agresividad biológica del carcinoma microcítico y a la menor adherencia de sus células tumorales8,14.
En este trabajo no hemos observado diferencias en los resultados obtenidos en las distintas estaciones ganglionares estudiadas. En varios estudios previos el rendimiento diagnóstico fue superior en las regiones paratraqueales derechas y subcarinales que en la zona paratraqueal izquierda8,11,14. Aunque el motivo no está del todo claro, estos autores indican que podría deberse a una menor agresividad de los broncoscopistas cuando realizan la PTT de esta región, dado el riesgo de punción accidental de alguna de las grandes estructuras vasculares que se encuentran próximas a esta estación ganglionar8,11,14. El tamaño de las adenopatías paratraqueales izquierdas fue similar al de las paratraqueales derechas y subcarinales (20 mm [RIQ: 14,2-36,5] frente a 20 mm [RIQ: 15-30]; p = 0,7). Sin embargo, en 11 de las 29 (37,9%) adenopatías paratraqueales izquierdas puncionadas el paciente presentaba un carcinoma microcítico pulmonar, mientras que esto ocurría únicamente en 28 de las 172 (16,3%) estaciones paratraqueales derechas y subcarinales (p = 0,01), hecho que podría haber influido en este hallazgo. Una situación similar se produjo cuando la neoplasia pulmonar se localizaba en el lado derecho.
La presencia de signos indirectos de la existencia de adenopatías mediastínicas (compresión traqueal, eritema o edema de la mucosa o ensanchamiento de la carina) aumentó la posibilidad de obtener un resultado diagnóstico, aunque no se alcanzó significación estadística, sobre todo tras ajustarlo según el tamaño y el tipo de neoplasia. Esto probablemente se debió a que, como era esperable, el hallazgo de signos indirectos se produjo en adenopatías de mayor tamaño (29 mm [RIQ: 20-39] frente a 20 mm [RIQ: 15-27,5]; p = 0,0001).
En algo más de un tercio de los casos la PTT fue la única técnica que permitió realizar el diagnóstico citológico de neoplasia, cifra muy superior a la del estudio multicéntrico de Harrow et al8 (18%) pero similar a la encontrada por otros autores (34-38%)11,14. Uno de los centros en los que se ha realizado el estudio (Hospital Xeral-Cíes) es referencia de otros 6 hospitales de las provincias de Pontevedra y Ourense para cirugía torácica, por lo que algunos de los casos en los que se realizó la PTT eran pacientes con adenopatías mediastínicas en los que no se había llegado a un diagnóstico en su hospital de referencia tras la realización de otras técnicas broncoscópicas; por tanto, era una población parcialmente seleccionada.
La principales limitaciones de este estudio son similares a las descritas en otros trabajos que evalúan el papel de la PTT en el diagnóstico y estadificación del carcinoma de pulmón3,8,10,11,14. En primer lugar, dada la alta especificidad descrita para esta técnica2-14, las punciones positivas no se han confirmado mediante técnicas quirúrgicas. En segundo lugar, la mayoría de las punciones negativas tampoco se confirmaron debido al alto número de pacientes con una enfermedad inoperable o irresecable. El hecho de haber considerado no diagnósticas todas las punciones negativas y de excluir las indicativas de la punción de un ganglio linfático que no se confirmaron quirúrgicamente creemos que puede minimizar esta limitación en nuestro estudio.
En resumen, y con las limitaciones comentadas, parece que el tamaño de la adenopatía y, de forma menos importante, el tipo de neoplasia son los factores que más influyen en la probabilidad de la obtención de muestras diagnósticas cuando se realiza la PTT de adenopatías mediastínicas en pacientes con neoplasias tanto pulmonares como extrapulmonares. La efectividad de la técnica es próxima al 100% cuando coincide que el diámetro del ganglio es superior a 30 mm y el tipo de tumor es un carcinoma microcítico pulmonar. A pesar de que el rendimiento es más bajo en otros tipos de neoplasias, especialmente las extrapulmonares, o en adenopatías de menor diámetro, la seguridad, el coste-efectividad y la menor agresividad de la PTT frente a las técnicas quirúrgicas hacen que este procedimiento deba ser el primero en realizarse a los pacientes con sospecha de neoplasia que presenten adenopatías paratraqueobronquiales superiores a 10 mm en la TAC torácica.
Agradecimientos
Los autores desean expresar su agradecimiento a los componentes de los Servicios de Neumología y Anatomía Patológica de los centros participantes por su colaboración en la realización de este estudio.