Benchmarking hace referencia a la comparación continuada de la eficiencia y la calidad entre productos y actividades con el objetivo fundamental de alcanzar la excelencia.
ObjetivoAnalizar los resultados del benchmarking realizado en 2013 con la actividad asistencial de Cirugía Torácica en el año 2012 en 17 servicios de Cirugía Torácica españoles participantes.
MétodosLa fuente de información para el estudio ha sido el conjunto mínimo básico de datos de hospitalización correspondiente al año 2012. Los datos han sido proporcionados por los centros participantes, a partir de los informes de alta hospitalaria, sin intervención de los responsables de los correspondientes servicios asistenciales. Los casos objeto del estudio han sido todas las altas de hospitalización registradas en los centros participantes. Los episodios incluidos han sido los de enfermedad quirúrgica respiratoria (CDM4-Q) y los del servicio de Cirugía Torácica. La identificación de estos casos se realizó usando los códigos de la novena edición de la Clasificación Internacional de Enfermedades, Modificación Clínica. Para valorar las diferencias en gravedad y complejidad de los casos se ha utilizado la clasificación de los grupos relacionados por el diagnóstico refinados.
ResultadosLos diversos parámetros generales estudiados (casuística, estancia media, complicaciones, readmisiones, mortalidad y actividad) han tenido una gran variabilidad entre los participantes. El análisis concreto de intervenciones (lobectomía, neumonectomía, resecciones atípicas y neumotórax), también han oscilado considerablemente.
ConclusionesSe observa, al igual que en ediciones previas, una considerable variabilidad entre los grupos participantes. Existen áreas de mejora evidentes: estandarización de los procesos de admisión, evitando ingresos urgentes y mejorando la estancia preoperatoria; agilización de las altas hospitalarias y mejora de los informes de alta, reflejando toda la actividad y las complicaciones habidas. Algunas unidades de Cirugía Torácica deben hacer una revisión profunda de sus procesos porque pueden tener algunos parámetros con una desviación excesiva de la norma. También deben mejorarse los procesos de codificación de diagnósticos y comorbilidades.
Benchmarking entails continuous comparison of efficacy and quality among products and activities, with the primary objective of achieving excellence.
ObjectiveTo analyze the results of benchmarking performed in 2013 on clinical practices undertaken in 2012 in 17 Spanish thoracic surgery units.
MethodsStudy data were obtained from the basic minimum data set for hospitalization, registered in 2012. Data from hospital discharge reports were submitted by the participating groups, but staff from the corresponding departments did not intervene in data collection. Study cases all involved hospital discharges recorded in the participating sites. Episodes included were respiratory surgery (Major Diagnostic Category 04, Surgery), and those of the thoracic surgery unit. Cases were labelled using codes from the International Classification of Diseases, 9th revision, Clinical Modification. The refined diagnosis-related groups classification was used to evaluate differences in severity and complexity of cases.
ResultsGeneral parameters (number of cases, mean stay, complications, readmissions, mortality, and activity) varied widely among the participating groups. Specific interventions (lobectomy, pneumonectomy, atypical resections, and treatment of pneumothorax) also varied widely.
ConclusionsAs in previous editions, practices among participating groups varied considerably. Some areas for improvement emerge: admission processes need to be standardized to avoid urgent admissions and to improve pre-operative care; hospital discharges should be streamlined and discharge reports improved by including all procedures and complications. Some units have parameters which deviate excessively from the norm, and these sites need to review their processes in depth. Coding of diagnoses and comorbidities is another area where improvement is needed.
Se denomina benchmarking (BM) al procedimiento de comparación entre servicios. Su objetivo es la valoración de la eficacia y la eficiencia, buscando la excelencia en la práctica habitual1. Su desarrollo en los servicios sanitarios ha sido, hasta el momento, limitada, habiéndose descrito algunas experiencias en servicios de salud pública y algunas especialidades hospitalarias2,3.
En España, el primer proceso de BM en servicios de Cirugía Torácica se realizó en 2004, con datos de 2002 y 2003, participando 9 unidades4. En esta primera edición se propusieron medidas de mejora en cuanto al registro de información en los informes de alta, evitar ingresos innecesarios y la estandarización de medidas destinadas a la mejora de la calidad en las resecciones pulmonares. La segunda edición del BM se llevó a cabo en 2008, con la participación de 13 unidades5. Una tercera edición se ha desarrollado en 2013, con un total de 17 unidades, y sus resultados se presentan en este trabajo.
MétodosCentros participantesHan participado 17 unidades de Cirugía Torácica (UCT), todas ellas de hospitales universitarios (Anexo 1). Han participado las mismas UCT que lo hicieron previamente, y se han añadido otras 4.
Fuentes de los datosLa información se ha obtenido a partir del conjunto mínimo de la base de datos de hospitalización correspondiente a 2012, utilizando los informes de alta realizados. El procesamiento de la información, de forma anónima e independiente, ha sido efectuado por IASIST S. A., una empresa especializada en realizar este tipo de estudios. Como referente externo se ha utilizado la base de datos de hospitales del Servicio Nacional de Salud, que incluye 33 hospitales docentes españoles, la norma externa (NE).
Selección de los casosPara realizar las comparaciones se han seleccionado 13 de los centros participantes, siendo el referente interno en el BM (para realizar las comparaciones se excluyeron 4 centros por tener un conjunto mínimo básico de datos incompleto). Se han recogido, de forma específica, los casos de resecciones pulmonares mayores por carcinoma broncogénico (lobectomías, neumonectomías, resecciones segmentarias atípicas y lobectomías videoasistidas). La identificación de estos casos se ha realizado usando los códigos de la novena edición de la Clasificación Internacional de Enfermedades, Modificación Clínica (CIE-9-MC), de 2008, presente en los procedimientos quirúrgicos registrados. En casos de resección pulmonar: lobectomía (códigos CIE-9-MC: 32.3 y 32.4), neumonectomía (códigos CIE-9-MC: 32.5 y 32.6), resecciones pulmonares videoasistidas (códigos CIE-9-MC: 32.20, 32.25 y 32.28), resecciones segmentarias atípicas (código CIE-9-MC 32.29), neumotórax (código CIE-9-MC 512.0 y 512.8). Para seleccionar toda la actividad de Cirugía Torácica se han incluido también los casos del MC 04 para procedimientos quirúrgicos (sistema respiratorio).
Indicadores de actividadComplejidad de la casuísticaSe han utilizado los siguientes indicadores:
- •
Peso medio. Calculado en función de los grupos relacionados por el diagnóstico (GRD), versión AP 21, siendo clasificado cada uno de los pacientes atendidos en cada hospital.
- •
Peso relativo. Se trata de la ratio entre el peso medio de los casos incluidos en el estudio y el peso medio de la norma. Es una medida de la complejidad del case mix con respecto a la norma de comparación.
- •
Los indicadores de resultados de funcionamiento, como la estancia media (EM) y el índice de readmisiones, se han ajustado según el case mix, usando GRD refinados, una versión de GRD basada en subclasificaciones de GRD en categorías de severidad de los casos en función de diagnósticos secundarios registrados en cada paciente.
La evaluación de los resultados ha tenido en cuenta los siguientes indicadores:
- •
Estancia media. Se han analizado la EM preoperatoria, postoperatoria y global en las lobectomías, neumonectomías, resecciones videoasistidas, resecciones pulmonares atípicas y neumotórax, así como la EM ajustada según la severidad de la casuística de cada UCT (índice de estancia media ajustada a riesgo [IEMA]). La severidad se ha ajustado según el procedimiento utilizado por IASIST, no específico para cirugía torácica. La ratio entre la EM observada y la esperada, que es la que correspondería si el paciente hubiera sido atendido según la EM de la norma, es la razón de funcionamiento estándar (RFE).
- •
Mortalidad. Se ha evaluado la mortalidad intrahospitalaria ajustada por riesgo (índice de mortalidad ajustado por riesgo [IMAR]), resultado de la mortalidad observada y la esperada en la serie de casos del estudio. El cálculo de la mortalidad esperada se realiza mediante un modelo de regresión logística, que calcula la probabilidad de la mortalidad para cada paciente en una base de datos de más de 3 millones de altas hospitalarias.
- •
Complicaciones. Se ha incluido y estudiado un grupo de 25 complicaciones generales y 7 complicaciones centinela. Se han analizado las complicaciones pulmonares (atelectasias, neumonías, insuficiencia respiratoria), pleurales (neumotórax, empiema, hemotórax), cardiovasculares, hemorragia postoperatoria e infecciones de la herida. Como complicaciones específicas se han incluido las fístulas broncopleurales y la dehiscencia de la herida. El indicador utilizado ha sido el índice de complicaciones ajustado por riesgo (ICAR, ratio entre el número de las complicaciones observadas y las esperadas). Al igual que en la mortalidad, las complicaciones esperadas se calculan mediante un modelo de regresión logística que calcula la probabilidad de complicaciones a partir de una base de datos de más de 3 millones de altas hospitalarias.
- •
Readmisiones. Se han analizado las readmisiones urgentes relacionadas con la admisión original. Las readmisiones se han ajustado también según la severidad de cada UCT (índice de readmisiones ajustado a riesgo [IRAR]). Se ha utilizado el indicador RFE, que muestra la relación entre las readmisiones observadas y las esperadas según el indicador de readmisiones de la norma.
Se ha tenido en cuenta la actividad quirúrgica CDM4, las consultas externas sucesivas, las primeras y la hospitalización. Se ha estudiado:
- •
Actividad quirúrgica por servicio.
- •
Número de camas hospitalarias y ratio camas/cirujano.
- •
Número de cirujanos por servicio.
- •
Actividad hospitalaria por servicio (unidades de producción hospitalaria [UPH] por cirujano).
- •
Capacidad de resolución en consultas externas (ratio sucesivas/primeras visitas).
- •
Porcentaje de ocupación.
Se analizan los resultados del BM realizado entre 17 UCT españolas. De un total de 1.125.011 episodios hospitalarios, se han seleccionado 8.250 tratados en las UCT participantes. Tras excluir los episodios de las CDM 14 y 15 y los pacientes menores de edad, han quedado un total de 7.807 episodios.
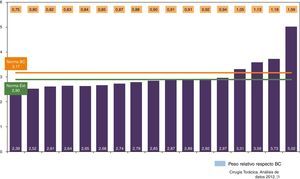
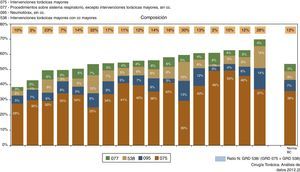
Resultados globalesLas altas concedidas por las UCT han oscilado entre el 0,6 y el 1,6% con respecto al total de altas de sus respectivos centros. Han tenido una gran variabilidad, estando entre 168 y 794 (norma BM 432 y NE 366). El peso medio se ha hallado entre el 2,39 y el 5,02 (norma BM 3,2 y NE 2,9) (fig. 1). El peso relativo con respecto al BM ha variado entre 0,7 y 1,6. La composición de la casuística de cada UCT sigue la misma tendencia. Considerando los GRD 075, 077, 095 y 538, su distribución viene expresada en la figura 2, incluyendo el cálculo de la ratio N (GRD 538/(GRD 075+GRD 538).
La EM de las diversas UCT ha sido también muy diversa, estando entre 4,1 y 10,7 (BM 7,5 y NE 7,1). El IEMA ha variado entre 0,5 y 1. La EM preoperatoria se ha hallado entre 0,2 y 1,7 (BM 0,9 y NE 1). La RFE ha sido de 0,2 a 4,5, confirmando también una elevada heterogeneidad.
La mortalidad ha oscilado entre el 0,2 y el 2,5% (BM 1,1% y NE 1%). El IMAR varía entre 0,1 y 1,2. La tasa de complicaciones ha oscilado entre 0,6-11,1% (BM 6,3% y NE 6,5%). El ICAR ha estado entre 0,2 y 1,6. Los empiemas posquirúrgicos se han producido entre el 0 y el 1,5% (BM y NE 0,7%); la fístula broncopleural, entre el 0 y el 1,1% (BM 0,4% y NE 0,3%); la neumonía nosocomial, entre el 0 y el 3,2% (BM 1,3% y NE 1,1%), y la dehiscencia de la herida operatoria, entre el 0 y el 0,9% (BM 0,3% y NE 0,2%). Las readmisiones antes de los 30 días han oscilado entre el 0 y el 6,4% (BM 4,5% y NE 4,4%). El IRAR ha estado entre 0-1,9.
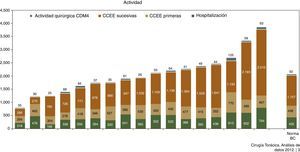
La valoración de la actividad se expresa en la figura 3. El número de camas por cada UCT oscila entre 5 y 13 (BM 9), y el número de cirujanos, entre 2 y 7 (mediana de 4, como el BM). El número de camas por cirujano se halla entre 1 y 6, con una mayoría de UCT entre 1,5 y 3, siendo esta última cifra la norma BM. La medida de las UPH por cirujano da una norma BM de 363, aunque una mayoría de UCT está por debajo de ella. El porcentaje de ocupación ha variado entre un 33 y un 151% (NE 86%). La ratio de primeras consultas externas ha oscilado entre 0,6 y 5,4 (BM en 2,6).
Análisis de los procesos quirúrgicosEl porcentaje de actividad quirúrgica sobre el total de ingresos ha oscilado entre el 71 y el 91% (BM 84%). La EM quirúrgica ha estado entre 4,3-14 (BM 9,7 y NE 9,1) y el IEMA, entre 0,5 y 1. La tasa de mortalidad quirúrgica ha oscilado entre 1,3 y 6,1% (BM 3,02 y NE de 2,7%) y el IMAR entre 0,5 y 1,8. La tasa de complicaciones ha variado entre el 1 y el 14% (BM y NE de 9,5%) y el ICAR entre 0,3-1,6. El número de intervenciones ha oscilado ampliamente (fig. 3). Al analizar la actividad por cirujano, los datos también han variado mucho (34-158; BM de 42).
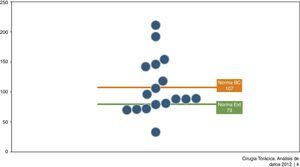
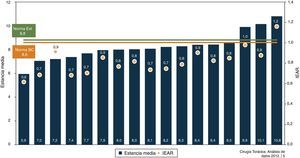
Lobectomías pulmonaresEl 50% de las unidades han realizado entre 50 y 70 lobectomías (fig. 4) (BM 107, NE 79), con una EM entre 5,9-10,8 (BM 8,6 y NE 8,8) y un IEMA entre 0,6-1,2 (fig. 5). La EM preoperatoria ha sido de 0-1,3 (BM 0,9 y NE de 1). La RFE ha oscilando entre 0 y 2,8, estando la mayoría con más de 2. La tasa de mortalidad ha variado entre 0-5,2% (BM 2,2% y NE 1,9%) y el IMAR ha estado entre 0-1,6. La tasa de complicaciones ha oscilado entre 0-20% (BM 9,3% y NE 12,1%), estando el ICAR entre 0-2, con una mayoría de UCT entre 1,3 y 1,5. La tasa de readmisiones ha estado entre 0 y 8,6% (BM y NE 4,3%), con un IRAR entre 0-3,5.
Las neumonectomías han oscilando entre 3 y 20 al año (BM 9, NE 8), con la mayoría de UCT entre 8-9 al año, una EM entre 6,6-32,5 (BM 11,3 y NE 12,8) y un IEMA entre 0,7-2,1. Las complicaciones y la mortalidad han oscilado entre 0-35% y 0-25%, respectivamente.
Las lobectomías videoasistidas se han realizado en gran cantidad en algunas UCT (con un máximo de 68 y otras 4 con más de 30). El resto de las UCT ha realizado resecciones videoasistidas en menor número (entre una y 25 al año). La EM ha oscilado entre 3,7-12,6 (BM y NE de 7,4), con una EM 1,2 días menor a las lobectomías convencionales.
Las resecciones atípicas han oscilado mucho. En 4 UCT han efectuado 10 o menos resecciones, y otras 7, entre 20-33. El resto de las UCT ha efectuado este tipo de intervención en más de 40 ocasiones. La EM ha oscilado entre 4,3-11,2 (BM 7,5 y NE 7,9).
Los neumotórax también se han presentado en cantidades muy distintas entre las diversas UCT. El total ha oscilado entre 7 y 79 (BM 38 y NE de 33), con una EM entre 2,6-8 (BM 5,8 y NE 6,2).
DiscusiónLos procesos de BM se han incrementado en los últimos años6–8. A pesar de las supuestas ventajas de este tipo de estudios, no hay trabajos bien diseñados que hayan demostrado los beneficios clínicos de este tipo de práctica5. De hecho, los resultados de esta edición de BM repiten problemas previos, sobre todo la gran variabilidad entre las diversas UCT. Es evidente, por tanto, que sería necesario introducir y estandarizar medidas correctoras concretas en el sentido de crear estándares de calidad que deberían probablemente ser tratados en el seno de las comisiones ad hoc existentes en las sociedades científicas. Por otra parte, también se ha señalado que los procesos de BM podrían estar, como en este caso, patrocinados dentro de las sociedades médicas e, incluso, podrían crearse bases de datos prospectivas9,10.
La limitación más significativa de un BM es que se efectúa sin un análisis completo de los procesos, lo que va en contra de algunas condiciones citadas sobre la validez de usar bases de datos administrativas en la evaluación de la calidad asistencial11, aunque otros autores defienden la validez de su uso12–14. Otro problema es el origen de la información. El conjunto mínimo básico de datos tiene algunos defectos que se han puesto de manifiesto en anteriores publicaciones4,5. La creación de bases de datos prospectivas, con control de calidad interno, iniciativa de la European Society of Thoracic Surgeons15, puede ser de gran importancia para ulteriores estudios.
Un dato muy relevante, que se ha repetido en anteriores BM, ha sido la notable disparidad en los resultados de las diferentes UCT. El volumen de altas, el perfil de la casuística, la distribución de altas por GRD y el porcentaje de actividad quirúrgica han sido muy variables, lo que ha incidido en el peso medio y el índice de complejidad de las UCT participantes. También se ha reflejado en el porcentaje de GRD 075 en cada una de las UCT, que ha oscilado entre el 25 y el 50%, y en el número de lobectomías realizadas, que ha variado entre 25 y 200. Es, por tanto, trascendental realizar las medidas de complejidad y ajustes por riesgo que hagan comparables los datos de los servicios16. La medida de la severidad, no obstante, está muy condicionada por la calidad de los informes de alta que realizan los servicios, que deben incluir la comorbilidad de los pacientes y todas las complicaciones que se hayan producido, cuestión sobre la que se ha insistido mucho en las anteriores ediciones de BM4,5. De hecho, el análisis de las complicaciones ha demostrado también grandes diferencias entre los participantes, lo que puede haber estado condicionado por la ausencia de inclusión de estas en los informes de alta. La recomendación de mejora y sistematización de los informes de alta es una de las principales áreas de mejora para algunas UCT.
Algunas complicaciones específicas de la cirugía torácica se han presentado en proporciones de acuerdo con los estándares internacionales aceptados, al igual que la mortalidad17. Esta ha variado poco con respecto a los BM previos, si bien algunos centros deben realizar un análisis pormenorizado de sus datos y de la seguridad para el paciente que ello supone.
Los ingresos urgentes suelen afectar negativamente en la gestión clínica de los servicios clínicos. Entre los participantes, en el actual BM ha habido un número significativo de este tipo de ingresos, que ha oscilado entre el 17 y el 46%. Es otro parámetro a mejorar en el futuro, probablemente mediante medidas de estandarización en la admisión de los pacientes.
La EM es un indicador hospitalario muy utilizado18, que ha variado mucho entre las UCT participantes, quedando reflejado en el IEMA como dato más objetivo. En las resecciones pulmonares ha oscilado entre 5,9 y 10,8, con una media del BM de 8,6 y una RFE entre 0,6 y 1,2. La EM preoperatoria ha variado también mucho, hallándose entre 0,3 y 1,6.
Los resultados de las lobectomías han sido buenos en su conjunto, obteniéndose valores bajos del IEMA. La EM preoperatoria, sin embargo, es un dato a mejorar en el futuro. La mortalidad de las lobectomías ha sido baja (2%), pero la morbilidad ha sido muy heterogénea, con posible influencia de la diferente calidad de los informes de alta. Algunos servicios han presentado una gran cantidad de readmisiones urgentes relacionadas, dato reflejado en la amplia oscilación del IRAR, lo que exige una revisión de sus procedimientos de alta en este tipo de cirugía.
Las lobectomías videoasistidas se han utilizado de forma muy irregular entre los grupos participantes. Unos pocos centros han realizado más de 30 casos al año, mientras que otros han realizado muy pocas intervenciones de este tipo. Otro aspecto destacable es la moderada repercusión en la EM, de 1,2 días menos que la lobectomía convencional.
En la cirugía de resección pulmonar es necesaria la introducción de vías clínicas y procesos de fast track19. El BM es una iniciativa que, junto con las otras más convencionales de análisis de indicadores asistenciales10 y con los análisis de calidad percibida por los pacientes20, permiten analizar de forma global la actividad clínica realizada. La actividad, que no había sido estudiada en anteriores ediciones de BM, ha proporcionado datos muy dispares. Las cifras, entre 200 y 800 UPH, son una prueba de ello. Deberá estudiarse mejor este apartado en ulteriores ediciones, especialmente algunas actividades, como los datos de consultas externas.
ConclusionesSe ha hallado una considerable variabilidad en parámetros de calidad, actividad y eficiencia entre las UCT participantes.
Existen áreas de mejora evidentes. Algunas de ellas son la estandarización de los procesos de admisión, evitando ingresos urgentes y mejorando la estancia preoperatoria; agilizar las altas hospitalarias y mejorar los informes de alta, reflejando toda la actividad y complicaciones habidas.
Algunas UCT deben hacer una revisión profunda de sus procesos porque pueden tener algunos parámetros con una desviación excesiva de la norma. También deben mejorarse, en algunos centros, los procesos de codificación de diagnósticos y comorbilidades.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A las Dras. Mercè Casas y María Soler, y a la Sra. Marta Albacar de IASIST, por proporcionar toda la asistencia técnica a este estudio.
Mercedes de la Torre. Hospital Universitario Juan Canalejo de la Coruña.
Laureano Molins López-Rodó. Hospital Universitari Clinic de Barcelona.
Juan José Fibla Alfara. Hospital Universitari Sagrat Cor de Barcelona.
Florentino Hernando Trancho. Hospital Clínico San Carlos de Madrid.
Joaquín Pac Ferrer. Hospital Universitario de Cruces. Baracaldo.
José Miguel Izquierdo Elena. Hospital Universitario de Donosti.
Jorge Freixinet Gilart. Hospital Universitario de Gran Canaria Dr. Negrín. Las Palmas de Gran Canaria.
Benno Baschwitz. Hospital Universitario de Alicante.
Pedro López de Castro. Hospital Universitari Germans Trías i Pujol de Badalona.
Juan José Rivas de Andrés. Hospital Universitario Miguel Servet de Zaragoza.
Ángel Carvajal. Hospital Universitari Son Espases de Palma de Mallorca.
Mercedes Canela. Hospital Universitario Vall d¿Hebrón de Barcelona
Emilio Canalís Arrayás. Hospital Universitari Juan XXIII de Tarragona.
Ángel Salvatierra Velázquez. Hospital Universitario Reina Sofía de Córdoba.
Juan Torres Lanzas. Hospital Universitario Virgen de la Arraixaca de Murcia.
Gonzalo Varela Simó. Complejo Asistencial Universitario de Salamanca.
Nicolás Moreno Mata. Hospital Universitario Virgen del Rocío de Sevilla.