Epoc
ALTERACIONES EN LA EXPRESIÓN DE QUIMIORRECEPTORES EN POBLACIONES LINFOCITARIAS DE SANGRE PERIFÉRICA DE PACIENTES BRONQUÍTICOS
J. Barbarroja Escudero*, A. Prieto Martín*, E. Reyes Martín*, H. Barcenilla*, G. Revilla*, J. Flores Segovia**, A. Ruíz Peña**, F. Canseco González** y M. Álvarez-Mon Soto***
*Dpto. Medicina UAH. Alcalá de Henares, **Neumología, ***ESI/Oncología HUPA. Alcalá de Henares.
Antecedentes: La expresión de receptores de quimioquinas por los leucocitos es un elemento esencial en los procesos de infiltración de los tejidos inflamados. Las técnicas de citometría de flujo han mostrado su utilidad para detectar alteraciones en la expresión de quimiorreceptores en poblaciones linfocitarias de pacientes con procesos inflamatorios.
Objetivos: Caracterizar las alteraciones en la expresión de quimiorreceptores por los linfocitos de sangre periférica de pacientes bronquíticos.
Métodos: Se estudió mediante técnicas de citometría de flujo de cuatro colores la expresión de los quimiorreceptores CCR2, CCR5, CCR6, CXCR3 y CXCR4 en linfocitos T y B de sangre periférica de 20 pacientes bronquíticos y de 11 controles sanos fumadores de edades similares.
Resultados: Se observaron alteraciones estadísticamente significativas en todos los quimiorreceptores estudiados. En bronquíticos hubo una disminución en la expresión de CCR2 en las poblaciones CD4+, memoria CD4+CD45RO+, recientemente activada CD4+CD45RA+CD45RO+ y CD19+. Respecto a la expresión de CXCR4 se observó una disminución en bastantes subpoblaciones (CD4+, CD4+CD45RO+, CD8+CD45RO+, CD3+, CD3+CD56+, CD3-CD56+, CD19+, CD4+CD28+, CD4+HLA-DR+, CD4+HLA-DR-, CD4+CD25+, CD4+CD25+ brillantes y CD8+CD28-). En cuanto a la expresión de CCR5 sólo se observó un aumento de su expresión en la subpoblación CD8+CD25+. Sólo la población de células TK (CD3+CD56+) sobreexpresó el quimiorreceptor CXCR3. Y en lo referente al CCR6 hubo disminución de su expresión en las poblaciones NK (CD3-CD56+) y linfocitos B (CD19+).
Conclusiones: Las técnicas de citometría de flujo demuestran la existencia de alteraciones en la expresión de quimiorreceptores en los linfocitos de sangre periférica de pacientes bronquíticos respecto a controles. Éstas incluyen disminución de la expresión de los quimiorreceptores CXCR4, CCR2 y CCR6, y sobreexpresión de los CXCR3 y CCR5.
ALTERACIONES INMUNOFENOTÍPICAS DE POBLACIONES DE LINFOCITOS DE SANGRE PERIFÉRICA DE PACIENTES BRONQUÍTICOS
J. Barbarroja Escudero*, A. Prieto Martín*, E. Reyes Martín*, H. Barcenilla*, D. Díaz Martín*, J. Flores Segovia**, A. Ruíz Peña**, F. Canseco González** y M. Álvarez-Mon Soto***
*Dpto. Medicina UAH. Alcalá de Henares, **Neumología, ***ESI/Oncología HUPA. Alcalá de Henares.
Antecedentes: Las técnicas de citometría de flujo han mostrado su utilidad para detectar alteraciones en la composición inmunofenotípica de pacientes con distintos procesos inflamatorios de diversa etiología.
Objetivos: Caracterizar las alteraciones inmunofenotípicas en pacientes bronquíticos.
Métodos: Se estudió el inmunofenotipo de linfocitos de sangre periférica en 20 pacientes bronquíticos y en 11 controles sanos fumadores de edades similares. Mediante técnicas de citometría de flujo de cuatro colores se determinaron los antígenos CD3, CD4, CD8, CD19, CD25, CD28, CD45RA, CD45RO, CD56, CD57 y HLA-DR.
Resultados: Se encontraron diferencias significativas en las principales poblaciones linfocitarias (CD3, CD4, CD8 y CD19) de pacientes bronquíticos respecto a controles. Así, se observó una disminución de las subpoblaciones CD4+, CD4+CD45RA+, CD4+CD28+ y CD4+HLA-DR- y poblaciones CD3+ y CD19+, y un aumento de las subpoblaciones CD8+, CD8+CD45RA+, CD8+CD45RO+ y CD8+CD28- y células NK (CD3-CD56+). Además se observó un aumento de células efectoras (CD57+) en varias subpoblaciones de linfocitos tanto de CD4 como de CD8. Así mismo se observó un aumento de las poblaciones memoria CD4+CD45RO+CD28+ y CD8+CD45RO+CD28-, y una disminución de las poblaciones novatas CD4+CD45RO-CD28+ y CD8+CD45RO-CD28+.
Conclusiones: Las técnicas de citometría de flujo demuestran la existencia de alteraciones inmunofenotípicas en los linfocitos de sangre periférica de los pacientes bronquíticos. Estas alteraciones afectan a las poblaciones CD3, CD4, CD8, CD19 y células NK. Incluyen disminución de poblaciones CD4, CD3 y CD19, y aumento de poblaciones CD8, células NK y subpoblaciones efectoras de CD4 y CD8.
CARACTERIZACIÓN DEL INFILTRADO INFLAMATORIO EN LAS ARTERIAS PULMONARES DE PACIENTES CON ENFERMEDAD PULMONAR OBSTRUCTIVA CRÓNICA (EPOC) GRAVE
A. Peña Villalobos*, M.T. Melgosa*, V.I. Peinado Cabre*, J. Ramírez**, R. Rodríguez-Rosin*, J. Roca Torrent* y J.A. Barbera Mir*
*Neumología, **Anatomía Patológica Hospital Clínic. Barcelona.
En estudios previos hemos demostrado que pacientes con EPOC moderada muestran un incremento en el número de linfocitos-T CD8+ que infiltran la adventicia de las arterias pulmonares y que éste se asocia a un mayor remodelado vascular (AJRCCM 1999;159:1650). Con el objetivo de investigar si el proceso inflamatorio podría progresar junto con la severidad de la enfermedad, hemos caracterizado el infiltrado inflamatorio presente en las arterias pulmonares de 34 pacientes a quienes se practicó una resección pulmonar por neoplasia, y 11 especimenes obtenidos por cirugía de reducción de volumen pulmonar. Los pacientes se dividieron en 4 grupos: no fumadores (n = 8; FEV1 97 ± 13% ref), fumadores con función pulmonar normal (n = 13; FEV1, 95 ± 13% ref), EPOC moderada (n = 13; FEV1, 60 ± 11% ref) y EPOC grave (n = 11, FEV1, 24 ± 8% ref). Mediante técnicas inmunohistoquímicas se identificaron y cuantificaron las células presentes en la adventicia de las arterias pulmonares.
Los resultados muestran que el número de linfocitos T CD8+ fue significativamente mayor en las AP de los pacientes con EPOC comparado con los no fumadores. Los pacientes con EPOC grave no mostraron un mayor incremento en el número de linfocitos, lo que sugiere que el proceso inflamatorio perivascular presente en las fases iniciales del la EPOC no parece progresar con la severidad de la enfermedad.
Financiado por: FIS 00/0922 y SEPAR-1999
COMPARACIÓN DEL TRATAMIENTO CON PRESIÓN POSITIVA CONTINUA EN LA VÍA AÉREA (CPAP) Y VENTILACIÓN NO INVASIVA EN PACIENTES CON SÍNDROME DE APNEA OBSTRUCTIVA DEL SUEÑO Y ENFERMEDAD PULMONAR OBSTRUCTIVA CRÓNICA
L. Vigil, A. Anton, M. Mayos, M.R. Guell, R. Miralda, P. Casan, J. Giner y J. Sanchis
Neumología Hospital Universitari de la Santa Creu i Sant Pau. Barcelona.
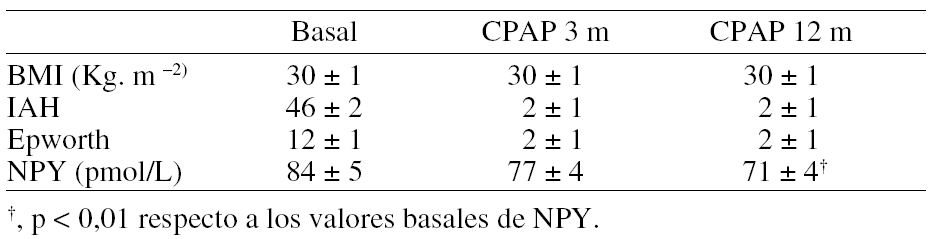
Introducción: El tratamiento de elección en el paciente con síndrome de apnea obstructiva del sueño (SAHOS) asociado a enfermedad pulmonar obstructiva crónica (EPOC) es la administración de presión continua en la vía aérea (CPAP) con o sin administración de oxígeno. En estos pacientes se ha descrito una tolerancia deficiente de la CPAP. La ventilación no invasiva (VNI) con modo bipresión (BiPAP) puede ser una buena alternativa terapéutica.
Objetivo: Comparar en pacientes con EPOC y SAHOS el tratamiento con CPAP y VNI, analizando la tolerancia y la respuesta inmediata en el intercambio de gases.
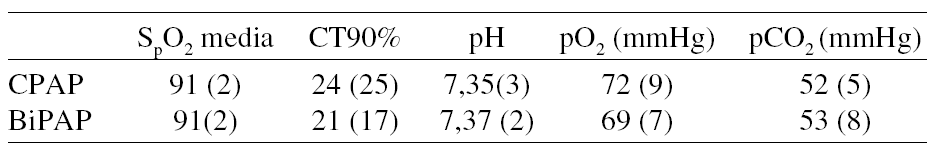
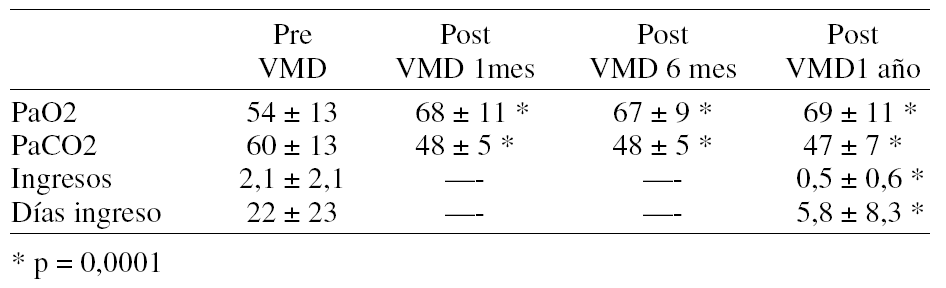
Pacientes y métodos: Se han estudiado 15 pacientes diagnosticados de SAHOS grave (IAHm: 56 ± 28) y limitación crónica al flujo aéreo (FVC m 59 ± 13% de v. ref.; FEV1 m: 35 ± 10% v. ref.). El nivel de CPAP óptima se estableció ocon polisomnografía convencional (Siesta, Compumedics, Australia). Para la administración de BiPAP se utilizó una EPAP de 6 cmH2O e IPAP de 15-20 cmH2O, ajustadas según tolerancia. El estudio se realizó en tres noches consecutivas. En la primera se administró CPAP a nivel infraterapéutico. En las dos siguientes, CPAP óptima y BiPAP según orden aleatorio. En ambas se realizó un registro continuo de la saturación arterial (Pulsox 5, Minolta, Suiza), determinación de gases al despertar y cuestionario específico de tolerancia.
Resultados: No hubo diferencias significativas con ambas modalidades de tratamiento en la tolerancia inmediata ni en el intercambio de gases. En la tabla se resumen los datos correspondientes a la saturación arterial y los gases arteriales matinales:
Conclusión: En pacientes con EPOC y SAHOS en fase estable, la ventilación no invasiva en modo bipresión no aporta beneficios inmediatos en relación al tratamiento convencional con CPAP.
CONCORDANCIA ENTRE DIFERENTES PERIODOS DE REGISTRO DE LA ACTIVIDAD FÍSICA COTIDIANA MEDIANTE UN ACELERÓMETRO EN LA EPOC
B. Rojo, F. García Río, A. Santiago, V. Lores, J.M. Pino García, I. Fernández-Navarro, S. Alcolea, R. Álvarez-Sala Walther y J. Villamor León
Neumología Hospital Universitario La Paz. Madrid.
El registro de la actividad física cotidiana mediante un acelerómetro constituye un procedimiento sencillo y fácil de llevar a cabo en la práctica clínica en pacientes con EPOC. En la estandarización de la prueba se estableció realizar el registro siempre de jueves a lunes, para analizar los vectores de desplazamiento de viernes, sábado y domingo. Este esquema de estudio supone una limitación para su aplicación más sistemática.
Objetivo: Analizar la concordancia entre un registro de acelerómetro convencional y en periodos de tiempo alternativos en pacientes con EPOC.
Metodología: Fueron objeto del estudio 21 pacientes diagnosticados de EPOC (dos mujeres y 19 hombres, con una edad media de 62 ± 7 años) (FVC 67 ± 13%, FEV1 44 ± 13% y FEV1/FVC 53 ± 14%). Cinco de ellos eran fumadores activos (24%). Ocho correspondían a un grado II-A, ocho a uno II-B y cinco a un grado III (clasificación GOLD). Se efectuó un registro de su actividad física cotidiana mediante un acelerómetro RT3TM (Stayhealthy), que midió la magnitud del vector de desplazamiento (VMU). A cada paciente, se le colocó el acelerómetro de lunes a lunes, explicándolo que lo debía apagar al dormir, ducharse o utilizar algún medio de transporte. Una vez volcado el registro, se analizaron los periodos comprendidos de viernes a domingo (convencional), de lunes a miércoles y de martes a jueves, ambos días inclusive.
Resultados: La magnitud del vector de desplazamiento fue 184,5 ± 104,3 unidades para el periodo convencional, 184,3 ± 107,3 para el periodo lunes-miércoles y 184,7 ± 103,5 para el periodo martes-jueves. El coeficiente de variación entre los tres periodos analizados fue 0,05 ± 0,04. Los intervalos de concordancia al 95% con respecto al periodo convencional fueron (29,2 28,8) unidades para el periodo lunes-miércoles y (28,0 28,5) unidades para el periodo martes-jueves.
Conclusiones: El registro de la actividad física cotidiana con un acelerómetro realizado durante tres días completos proporciona una medida con escasa variación y muy concordante entre los diferentes días de la semana.
Financiada parcialmente por NEUMOMADRID 2002.
EFECTO DEL INMUNOMODULADOR AM3 SOBRE LAS AGUDIZACIONES EN PACIENTES CON BRONQUITIS CRÓNICA: UNA REVISIÓN SISTEMÁTICA DE ESTUDIOS CONTROLADOS
E. Reyes*, C. Fernández**, J.L. Álvarez-Sala*** y M. Álvarez-Mon*
*Laboratorio de Enfermedades del Sistema Inmune y Oncología, Unidad I+D Asociada al CNB/CSIC, Departamento de Medicina Universidad de Alcalá. Alcalá de Henares, **Unidad de Bioestadística Industrial Farmacéutica Cantabria SA. Madrid, ***Neumología Hospital Clínico de San Carlos. Madrid.
Objetivo: Analizar el efecto de AM3, inmunomodulador oral, sobre las agudizaciones y el uso de antibióticos en pacientes con EPOC.
Diseño: Búsqueda sistemática de estudios clínicos controlados que emplearon AM3 en uno de los grupos de tratamiento y que incluyeron datos sobre los efectos clínicos de esta especialidad farmacéutica en pacientes con EPOC. Variables seleccionadas: Se localizaron nueve estudios en los que se estimó la eficacia clínica de AM3 en función del número de agudizaciones infecciosas, su duración y la duración del tratamiento antibiótico pautado.
Resultados: Comparado con el grupo placebo, el número medio de agudizaciones sufridas por los pacientes tratados con AM3 disminuyó en 0,31 unidades (p < 0,001), con un intervalo de confianza al 95% (0,20 0,42), sin que se encontrara heterogeneidad entre los diferentes estudios (Q = 6,62; p > 0,43). Respecto a la duración media de las agudizaciones y la duración media del tratamiento antibiótico pautado en las mismas, si bien ambas variables disminuyeron significativamente en el grupo tratado con AM3 (3,10 días, p < 0,001, y 8,07 días, p < 0,001, respectivamente), este efecto positivo no se pudo confirmar al tratarse de estudios cercanos a la heterogeneidad.
Conclusiones: Los resultados de esta revisión sistemática muestran que AM3 tiene un efecto clínico en la prevención y tratamiento de las agudizaciones que sufren los pacientes afectos de EPOC al reducir significativamente su número. Esto podría relacionarse con un enlentecimiento en la progresión del deterioro funcional respiratorio y con un potencial impacto en la calidad de vida del enfermo. Asimismo, estos datos muestran un resultado terapéutico positivo y un menor desarrollo de resistencias bacterianas que el uso frecuente e indiscriminado de antibióticos produce en estos pacientes.
EFECTOS CLÍNICOS Y FUNCIONALES DEL ENTRENAMIENTO DE MÚSCULOS INSPIRATORIOS Y ESPIRATORIOS EN PACIENTES CON EPOC
S. Mota*, R. Güell**, I. Solanes**, M. Sangenís**, A. Ramírez***, J. Giner**, F. Morante**, M. Orozco***, J. Gea***, P. Casan** y J. Sanchis**
*U. Neumología H. Sta. Caterina. Girona, **Dept. Neumología Hospital Universitari de la Santa Creu i Sant Pau. Barcelona, ***Neumología H. del Mar-IMIM. Barcelona.
En pacientes con EPOC la utilidad del entrenamiento muscular inspiratorio (ImusT) es controvertida y apenas hay datos respecto al entrenamiento espiratorio (EmusT).
Objetivo: comparar los efectos clínicos y funcionales de ambas modalidades de entrenamiento en pacientes con EPOC grave.
Método: Seis pacientes (FEV1 35% v. ref., SE: 4) completaron el programa de 6 semanas de ImusT y 8 pacientes (FEV128% v. ref, SE: 3) el equivalente de EmusT. El entrenamiento constaba de ejercicios de respiración frente a cargas inspiratorias o espiratorias con válvulas tipo dintel y ejercicios libres de músculos inspiratorios o prensa abdominal, en sesiones de 45 minutos de duración, 3 días/semana. Antes y después se realizaron: espirometría, pletismografía corporal, difusión del CO, presiones máximas, gasometría, prueba de esfuerzo incremental limitada por síntomas, determinación en reposo y durante el ejercicio submáximo de la limitación espiratoria del flujo aéreo (método de NEP), del patrón ventilatorio y del volumen teleespiratorio (maniobras de IC), prueba de caminar 6 minutos, cuantificación del nivel de disnea (escala MRC) y calidad de vida relacionada con la salud (St. George Respiratory Questionnaire - SGRQ).
Resultados: En el grupo de ImusT aumentó significativamente (p < 0,05) la PImax (28, SE: 6%) y en el de EmusT la PEmax (22, SE: 6%), pero en ninguno hubo cambios significativos en la función pulmonar, ni en la prueba de esfuerzo incremental. En el grupo EmusT mejoró la distancia recorrida en el test de la marcha (incremento medio = 39, SE: 12 m), la disnea (MRC inicial = 2,69, SE 0,49 vs. MRC final = 2, SE: 0,6) y la puntuación del SGRQ (descenso medio = 13 SE: 8 puntos) y en el ImusT disminuyó significativamente la IC durante el ejercicio (IC inicial = 1,73, SE: 0,101 vs. IC final = 1,48, SE: 0.081).
Conclusión: En pacientes con EPOC grave el EmusT puede inducir mejoras significativas en la capacidad de ejercicio y calidad de vida relacionada con la salud, y parece ser más ventajoso que el ImusT.
Financiado parcialmente por becas SEPAR, FUCAP y FIS.
EFECTOS DEL ENTRENAMIENTO DE PIERNAS EN EL PATRÓN VENTILATORIO EN PACIENTES EPOC
F. Pedraza*, Y. Martínez Abad*, G. Serrano*, J. Gracía de Pedro**, J.M. Ruiz de Oña*** y L. Puente*
*Neumología H.G.U. Gregorio Marañón. Madrid, **Neumología H. Virgen de la Torre. Madrid, ***Neumología Hospital Virgen del Prado. Talavera de la Reina.
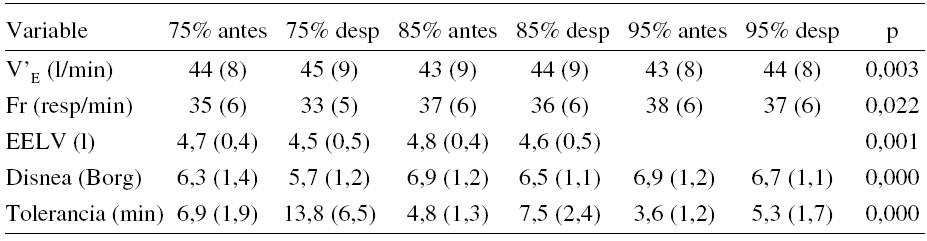
El objetivo de este estudio era ver los efectos del enterramiento de las piernas en la frecuencia respiratoria (Fr), volumen corriente (VT) y los volúmenes tele-espiratorio y tele-inspiratorio (EILV y EELV). Veintisiete pacientes con EPOC: Edad 62(5SD) años; FEV1 1,2 (0,2) l y captación pico de oxígeno (V'O2pico) de 1,3 (0,24) l min 1. Antes y después de un entrenamiento intenso de piernas de 6 semanas en cicloergómetro. Los sujetos realizaron de forma aleatoria 3 pruebas de ejercicio constate de intensidad alta al 75%, 85% y 95% de la potencia máxima obtenida en una prueba de esfuerzo progresiva hecha unos pocos días antes. Se analizaron los resultados con ANOVA de muestras repetidas. Podemos ver en la tabla como los pacientes respiraban con un patrón mas lento y profundo después de entrenamiento y, posiblemente como consecuencia, se redujeron la hiperinsuflación dinámica y la disnea para la misma potencia e incluso se levo la ventilación máxima. También se encontraron discreto aumentos de la V'O2 y V'CO2pico (no se muestran en la tabla). Todos los cambios mencionados eran significativos (p < 0,05). Se encontró una buena correlación (r = 0,65) entre los cambios en la disnea y en la EELV. Concluimos que parte de los efectos del entrenamiento en la tolerancia al ejercicio se explican por los cambios en el patrón respiratorio y reducción de la hiperinsuflación dinámica.
Respuestas máximas a las pruebas constantes
EFECTOS PULMONARES Y SISTÉMICOS DE LA EXPOSICIÓN AL HUMO DE TABACO EN COBAYAS
E. Ardite*, V. Peinado*, J.A. Barberà*, R. Rabinovich*, M.M. Rotger**, R. Bastos*, J.C. Fernández-Checa***, R. Rodríguez Roisin* y J. Roca*
*Neumología Hospital Clínic, IDIBAPS. Barcelona, **Física Médica IDIBAPS-Fac. Medicina. Barcelona, ***Hepatología IDIBAPS-CSIC. Barcelona.
El tabaco es la principal causa de la EPOC y a pesar de que afecta principalmente al pulmón, existen evidencias de un efecto sistémico como se refleja por la pérdida de masa muscular de algunos pacientes. Dichas manifestaciones sistémicas incluyen el estrés oxidativo, donde el glutation (GSH) modula el balance oxidante/antioxidante, y niveles elevados de mediadores inflamatorios como el TNFa. El objetivo de este estudio fue investigar los mecanismos de los efectos sistémicos en un modelo de cobaya expuesta crónicamente al humo de tabaco. Para ello 7 animales por grupo fueron expuestos al humo de 7 cigarrillos al día, 5 días por semana, durante 2 y 4 meses. El grupo control se sometió a los mismos procedimientos excepto a la exposición al humo de tabaco. Al final de cada periodo se determinó: 1) resistencia de la vía aérea y elastancia pulmonar; 2) niveles de TNFa en plasma y tejido pulmonar; y 3) niveles de GSH total en homogeneizado (H) y mitocondria (M) del músculo gastrocnemius. Los resultados se muestran en la siguiente tabla:
En conclusión, la exposición al humo de tabaco en cobaya reduce la ganancia de peso, a pesar de no haber cambios en la resistencia aérea o en la elastancia. La tendencia a menores niveles de GSH a los 2 meses sugiere que en este modelo el tabaco puede mediar sus efectos sistémicos a través de un desequilibrio entre oxidantes y antioxidantes.
Financiado por: SEPAR-2001, FIS 02/0026 y FUCAP-2002.
EFICACIA CLÍNICA DE LA VACUNA ANTINEUMOCÓCICA EN PACIENTES CON EPOC
N. Reyes*, I. Alfageme*, M. Merino*, J. Lima* y J. Muñoz**
*Neumología H.U. Valme. Sevilla, **Neumología Hospital Universitario 12 de Octubre. Madrid.
Objetivo: Valoración de la eficacia clínica de la vacunación antineumocócica polisacárida de 23-serotipos en la prevención de neumonías neumocócicas en pacientes inmunocompetentes con diagnóstico de EPOC.
Material y método: Estudio controlado, aleatorizado en pacientes con EPOC. Se incluyeron 600 pacientes con EPOC reclutados del ámbito hospitalario y extrahospitalario, todos ellos eran aleatorizados a recibir o no la vacuna antineumocócica polisacárida de 23-serotipos. Se excluyen 4 pacientes perdidos en el seguimiento. De los 596 restantes (edad media 65,8 ± 9,7 años), 298 pacientes recibieron la vacuna y 298 pacientes fueron el grupo control. Fallecieron durante el seguimiento 102 pacientes (17,1%). Todos los pacientes fueron seguidos clínicamente cada 6 meses hasta completar 3 años. Se valoró la aparición de neumonía confirmada con radiografía y la etiología de la misma cuando estuvo disponible.
Resultados: Ambos grupos diagnosticados de EPOC eran similares en edad y en los parámetros de la exploración funcional, excepto por un menor FEV1 expresado en ml en el grupo de vacunados: 1100 vs. 1192; p = 0,048 pero similares al expresarlo en porcentaje: 42,3 vs. 44,6; p = 0,632. Se diagnosticaron 83 episodios de neumonía en ambos grupos (42 en el grupo de control y 41 en los vacunados). La incidencia global de neumonía en ambos grupos fue de 56,39 por 1.000 personas-año en los vacunados y 58,48 por 1.000 personas-año en los no-vacunados. Había 19 neumonías de etiología conocida diferente a la neumocócica y/o con Ag de neumococo en orina negativo; había 64 neumonías probablemente neumocócicas: 30 (10,07%) en el grupo de vacunados y 34 (11,41%) en los no-vacunados. La incidencia en ambos grupos era de 41,26 por 1.000 personas-año en los vacunados y 47,34 por 1.000 personas-año en los no-vacunados. Solamente encontramos 4 episodios de neumonía neumocócica todos ellos en el grupo de no-vacunados (1,34%, Test Fisher, p = 0,062), que corresponde a una incidencia de 5,57 por 1.000 personas-año.
Conclusiones: No encontramos diferencias estadísticamente significativas en la incidencia de neumonía de cualquier etiología, ni de neumonía de "probable" etiología neumocócica entre nuestros pacientes que recibieron la vacuna antineumocócica y los que no. Sí encontramos tendencia estadísticamente significativa en la ausencia de neumonía neumocócica en los pacientes con EPOC que recibieron la vacuna.
Financiado por SEPAR y SAS.
EL ÁREA MUSCULAR DEL BRAZO EN PACIENTES CON EPOC ES MEJOR PREDICTOR DE MORTALIDAD QUE EL ÍNDICE DE MASA MUSCULAR
J.J. Soler*, L. Sánchez**, M.A. Martínez*, E. Salcedo**, M. Navarro** y P. Román**
*Unidad Neumología-M. Interna, **Medicina Interna H. de Requena. Valencia.
Introducción: La presencia de un índice de masa corporal (IMC) bajo ha demostrado ser un factor pronóstico adverso independiente en la EPOC. Sin embargo, la valoración del estado nutricional a través del IMC no ofrece información cualitativa sobre la composición corporal. Algunos estudios sugieren que, en los pacientes con EPOC que presentan desnutrición, el compartimento proteico muscular es el más afectado y la deplección muscular (DM) la principal responsable de los efectos negativos atribuibles a la desnutrición.
Objetivo: Determinar si en la EPOC estable, la DM, evaluada mediante el área muscular del brazo (MAMA), es mejor predictor de mortalidad que el bajo peso corporal.
Método: Se estudia una cohorte prospectiva de pacientes con EPOC estable (criterios SEPAR) controlados ambulatoriamente en nuestro centro durante el año 2000 y seguimiento posterior durante 3 años. Se excluyen los casos con enfermedades concomitantes que pudieran alterar el estado nutricional. En cada paciente se determinaron los siguientes parámetros antropométricos: IMC, MAMA, masa libre de grasa (FFM) e índice de FFM (FFMi). Se consideró bajo peso corporal como la presencia de un IMC <= percentil 25 (p25) del valor de referencia. Los criterios de DM evaluados fueron: MAMA <= p25 y FFMi <= 16 kg/m2. Además de los parámetros nutricionales también se recoge la edad, tabaquismo, comorbilidad, disnea (evaluada mediante el índice de disnea basal), calidad de vida relacionada con la salud (St. George's Respiratory Questionnaire), número de hospitalazaciones en el año pre y post-valoración nutricional (Hpost), espirometría, gasometría y tratamiento farmacológico inicial. La influencia pronostica se estudia mediante el modelo de regresión de Cox.
Resultados: Se estudian 114 pacientes, de los cuales 18 (15,8%) fueron excluidos por presentar comorbilidad capaz de alterar el estado nutricional. Finalmente, se incluyen 96 enfermos, todos hombres, con una edad media de 69 ± 9 años y un FEV1 (%) de 43 ± 18%. En el estudio multivariado, sólo PaCO2 (p = 0,002, odds ratio [0R]: 1,10, intervalo de confianza [IC95-OR]: 1,03-1,16) Hpost (p = 0,003, 0R: 1,93, IC95-OR: 1,25-2,98) y MAMA <= p25 (p = 0,022, 0R: 3,63, IC95-OR: 1,20-10,91) se comportaron como factores pronósticos adversos independientes. La mortalidad por causa respiratoria a los 12, 24 y 36 meses en los casos con MAMA <= p25, fue del 12,1%, 24,6% y 39,2%, respectivamente, frente al 5,9%, 7,9% y 13% de fallecimientos en el grupo de pacientes sin DM (p = 0,008).
Conclusiones: En pacientes con EPOC, la masa muscular predice mejor el riesgo de mortalidad que el peso corporal. La DM puede ser estimada de forma indirecta mediante la determinación del área muscular del brazo, una medida antropométrica sencilla, rápida y económica, que puede fácilmente generalizarse.
EL FACTOR CI/TLC COMO FACTOR PRONÓSTICO EN PACIENTES CON EPOC
C. Casanova Macario1, C. Cote2, J.P. de Torres Tajes1, A. Aguirre-Jaime1, J. Marín3, V. Pinto-Plata4 y B. Celli4
1Unidad de Investigación H. Ntra. Sra. de Candelaria. Santa Cruz de Tenerife, 2Pulmonary Department VA Medical Center. Bay Pines Fl - USA, 3Neumología H.U Miguel Servet. Zaragoza, 4Respiratory Unit St Elizabeth's Medical Center. Boston.
Introducción: La Hiperinsuflación Pulmonar (HP) ha sido asociada al aumento de la disnea y la disminución de la capacidad de ejercicio en los pacientes con EPOC. Se desconoce la influencia que esta tiene en el pronóstico de los pacientes con EPOC.
Método: Evaluamos y seguimos prospectivamente 689 pacientes con EPOC estable (FEV1/FVC < 70%). La HP fue determinada a través del cociente capacidad inspiratoria y la capacidad pulmonar total (CI/TLC). También medimos: FEV1, IMC, disnea (escala MRC modificada), PaO2, DLco, 6MWD y comorbilidad (índice de Charlson). Correlacionamos estas variables con la mortalidad a 5 años (media 34 meses). El análisis estadístico fue realizado usando modelos de regresión logística binaria múltiple, análisis de supervivencia con curvas de Kaplan-Meier y modelos de riesgo proporcional de Cox.
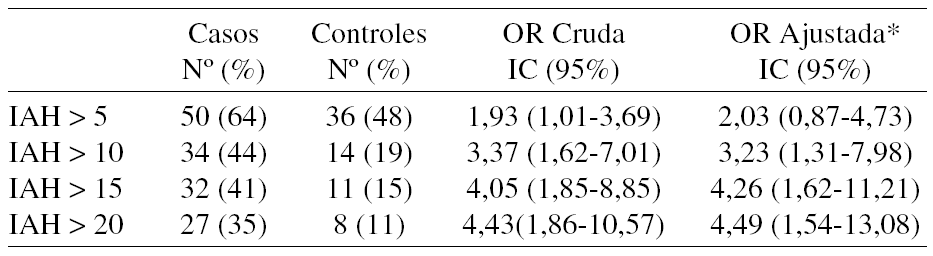
Resultados: Hubieron 183 muertes (27%). El índice CI/TLC fue el mejor predictor de mortalidad respiratoria y global, siendo también factores predictores la disnea, la 6MWD y la comorbilidad (p < 0,0001). A través del análisis ROC tipo II, determinamos CI/TLC = 0,25 como valor más sensible. El riesgo relativo de mortalidad respiratoria para CI/TLC ≤ 0,25 fue 3,15 (95%CI: 2,15-4,63) y para mortalidad global, 2,86 (95%CI: 1,73-4,75) disminuyendo significativamente la supervivencia (figura).
Conclusión: CI/TLC es un factor de riesgo independiente para mortalidad y supervivencia en pacientes con EPOC y debería ser considerada en la evaluación de los mismos.
¿EL FEV1 ES EL INSTRUMENTO MÁS ADECUADO PARA ESTRATIFICAR NUESTROS PACIENTES CON EPOC?
F.J. Moraza Cortes*, C. Esteban González*, M. Aburto Barrenechea*, J. Quintana** y A. Capelastegui*
*Neumología, **Unidad de Epidemiología Hospital de Galdakao. Galdakao.
Objetivo: Comparar la capacidad discriminativa, respecto a la calidad de vida relacionada con la salud (CVRS) en pacientes con EPOC, de la estratificación de los mismos en función del grado de disnea respecto a la estratificación en función del grado de severidad medido por el FEV1.
Material y métodos: Estudio transversal de un año de duración (Febrero 98 - Febrero 99). Se incluyeron de forma consecutiva a todos los pacientes con diagnóstico previo de EPOC menores de 80 años que acudieron a nuestras 5 consultas de área (Población 300.000 hab). Pacientes diagnosticados de EPOC al menos en los últimos 6 meses previos al estudio, debiendo presentar una estabilidad clínica en las últimas 6 semanas. A cada paciente se administró un cuestionario general sobre aspectos sociodemográficos, historia de tabaquismo, uso de medicación relacionada con patología respiratoria, enfermedades asociadas, hospitalizaciones previas. Se midió el grado de disnea mediante una escala de 5 grados, adaptada de Fletcher et al. La CVRS se midió mediante el cuestionario específico de patología respiratoria St George Respiratory Questionare. Se realizó una espirometría según la normativa SEPAR. La gravedad de la EPOC se definió según los estadios establecidos por la ATS en función del FEV1.
Resultados:
Grado de disnea
Conclusiones:1) Tanto la clasificación de los pacientes con EPOC basada en en el grado de disnea, como la basada en el grado de severidad medido por el FEV1, proporcionan información fiable al clínico sobre la CVRS de dichos pacientes. 2) La clasificación de los pacientes con EPOC según el grado de disnea tiene mayor poder discriminación que la basada en el grado de severidad (FEV1) respecto a la CVRS.
Proyecto financiado por el FIS 97/0326.
EL TRATAMIENTO CON AM3 (INMUNOFERÓN) NORMALIZAR LA DEFECTUOSA FUNCIÓN DE LOS LINFOCITOS T DE SANGRE PERIFÉRICA DE PACIENTES CON EPOC
E. Reyes1, A. Prieto1, J. Monserrat1, M. Rodríguez-Zapata1, E. San Antonio1, J.L. Izquierdo2, L. Callol3, J. Barbarroja1, P. de Lucas4, R. Álvarez-Sala5, J.L. Álvarez-Sala6, V.G. Villarrubia7 y M. Álvarez-Mon1
1Laboratorio de Enfermedades del Sistema Inmune y Oncología, Unidad I+D Asociada al CNB/CSIC, Departamento de Medicina Universidad de Alcalá. Alcalá de Henares, 2Neumología Hospital General Universitario. Guadalajara, 3Neumología Hospital Militar Central de la Defensa. Madrid, 4Neumología H.G.U. Gregorio Marañón. Madrid, 5Neumología Hospital Universitario La Paz. Madrid, 6Neumología Hospital Clínico de San Carlos. Madrid, 7Departamento de Inmunología Industrial Farmacéutica Cantabria SA. Madrid.
La enfermedad pulmonar obstructiva crónica (EPOC) esta asociada con la capacidad funcional (secreción de citoquinas y respuesta proliferativa) de las células mononucleares de sangre periférica (CMSP) a mitógenos. Este trabajo analiza el efecto de AM3 (Inmunoferón) sobre estas funciones de las CMSP.
Material y métodos: 70 pacientes diagnosticados de EPOC fueron aleatorizados en un ensayo clínico, doble ciego, en el que recibieron 3 g/día de AM3 o placebo por vía oral durante 90 días consecutivos. Fueron incluidos 36 controles sanos pareados en edad y sexo como grupo de referencia para las comparaciones inmunológicas. La respuesta proliferativa de los linfocitos T de sangre periférica a estímulos policlonales (fitohemaglutinina [PHA] y anticuerpos anti-CD3) fue determinada antes del inicio del tratamiento y al final del mismo. La producción de Interferón gamma (IFNg) de las CMSP en presencia de PHA y esteres de forbol + ionomicina fue evaluada mediante técnicas de ELISA y de citometría de flujo cuantitativa.
Resultados: La respuesta proliferativa y la producción de IFNg en las CMSP de pacientes con EPOC están significativamente disminuidas respecto a los controles sanos. El tratamiento con AM3 normaliza la defectuosa respuesta proliferativa de las CMSP de los pacientes con EPOC e incrementa significativamente la producción de IFNg inducido por PHA respecto a los controles sanos. El tratamiento con placebo, no modifica ni la respuesta proliferativa ni la producción de IFNg en estas células. La normalización de la respuesta proliferativa en presencia de AM3 no esta relacionada con el número de monocitos, de linfocitos CD3+, CD4+, CD8+ o de la distribución de la memoria/activación en estas poblaciones. Sin embargo, la producción de IFNg esta asociada con un incremento de células CD8+ productoras.
Conclusión: Las CMSP de los pacientes con EPOC muestran claras alteraciones en la respuesta proliferativa y la producción de IFNg. Estas alteraciones son normalizadas y potenciadas tras el tratamiento con AM3.
EL TRATAMIENTO CON AM3 (INMUNOFERÓN), UN INMUNOMODULADOR ORAL, INCREMENTA LA CALIDAD DE VIDA DE LOS PACIENTES CON ENFERMEDAD PULMONAR OBSTRUCTIVA CRÓNICA (EPOC)
J.L. Álvarez-Sala* y M. Álvarez-Mon**
*Neumología Hospital Clínico de San Carlos. Madrid, **Laboratorio de Enfermedades del Sistema Inmune y Oncología, Unidad I+D Asociada al CNB/CSIC, Departamento de Medicina Universidad de Alcalá. Alcalá de Henares.
EPOC es la cuarta causa de muerte en España y afecta a más de 600 millones de personas en todo el mundo. Esta enfermedad crónica tiene un gran impacto en la calidad de vida de estos pacientes. Los mecanismos intrínsecos implicados en la patogénesis del EPOC son parcialmente desconocidos, sin embargo, ha sido asociada con numerosas alteraciones inmunológicas. Estas anormalidades parecen estar involucradas en el estado inflamatorio de estos pacientes y en la alta incidencia de infecciones respiratorias. Estas manifestaciones clínicas tienen un gran impacto en la calidad de vida de los pacientes con EPOC. AM3 (Inmunoferón) es un inmunomodulador oral, capaz de normalizar las funciones antimicrobianas de células del sistema inmune en pacientes con EPOC. Nosotros hemos investigado los efectos sobre la calidad de vida del tratamiento con AM3 en pacientes con EPOC.
Material y métodos: 342 pacientes con EPOC fueron aleatorizados en un ensayo clínico, doble ciego, en el que recibieron 3 g/día de AM3 (174, edad media en años y SD: 67,50 ± 8,41) o placebo (168, edad media en años y SD: 67,88 ± 7,86) por vía oral durante 180 días consecutivos. El historial tabáquico de los pacientes tratados con AM3 y placebo fue 54,00 ± 24,76 y 60,19 ± 30,10 cajetillas/año respectivamente. El porcentaje de fumadores activos fue de 18,75 y 18,29 en el brazo tratado con AM3 y placebo respectivamente. El FEV1 (%) y el cociente FEV1/FVC fueron en el brazo tratado con AM3 49,20 y 58,61 respectivamente y en el brazo tratado con placebo 48,18 y 55,17 respectivamente. La calidad de vida en estos pacientes fue cuantificada mediante el "St George's Respiratory Questionnaire" (SGRQ).
Resultados: Antes del inicio del tratamiento, no objetivamos diferencias significativas en las características clínicas entre los dos brazos del estudio. El SGRQ Total del grupo tratado con AM3 y del tratado con placebo antes del inicio del tratamiento fue similar (43,53 y 42,53 respectivamente). Tras 180 días de tratamiento, el SGRQ Total de los pacientes tratados con AM3 (32,10) fue significativamente mayor que en los pacientes tratados con placebo (37,48) (P < 0,005). Las diferencias medias de los componentes síntomas y actividad e impacto entre ambos grupos de pacientes fueron -7,38 y 6,40 y 6,20 respectivamente. La tolerancia clínica, biomecánica y hematológica fue buena y similar en ambos brazos del estudio.
Conclusión: El tratamiento con AM3 es efectivo, seguro y bien tolerado. AM3 incrementa la calidad de vida cuantificada con SGRQ de los pacientes con EPOC.
ENFERMEDAD PULMONAR OBSTRUCTIVA CRÓNICA (EPOC) EN MUJERES FUMADORAS. RESULTADOS DE UN PROGRAMA DE DIAGNÓSTICO PRECOZ ACTIVO
J.P. de Torres Tajes1, A. Campo2, C. Casanova Macario1, A. Aguirre-Jaime1, J.J. García2, G. Bastarrika3, J. Pueyo3, M.D. Lozano4, L. Montuenga5 y J. Zulueta2
1Unidad de Investigación Hospital Ntra Sra de Candelaria. Santa Cruz de Tenerife, 2Neumología, 3Radiología, 4Patología, 5Histología Clínica Universitaria de Navarra. Pamplona.
Introducción: La mortalidad por EPOC en mujeres está aumentando, superando incluso, en los EEUU, a la de los hombres (MMWR, 2003). Datos recientes sugieren que las mujeres fumadoras son más susceptibles que los hombres a desarrollar obstrucción bronquial para la misma cantidad de cigarrillos fumados.
Objetivos: Determinar la prevalencia de obstrucción bronquial (utilizando la definición de la GOLD: FEV1/FVC < 0,7) en una población de mujeres fumadoras. Compararla con la prevalencia en una población similar de hombres fumadores y determinar si son más susceptibles a desarrollar obstrucción.
Métodos: Se hicieron espirometrías con broncodilatadores en una población de fumadores constituida por 502 hombres y 262 mujeres. Se consideraron los valores post-broncodilatadores. Se determinó el porcentaje de individuos con obstrucción (FEV1/FVC < 0,7) de acuerdo a la cantidad de paquetes-año declarado: 1. < 20paq/año 2. 20-40 3. 40-60 and 4. > 60) y comparamos los grupos usando chi square tests.
Resultados: Los hombres eran mayores, habían fumado por más tiempo y declararon mayor cantidad de paq-año que las mujeres. No encontramos diferencias en la edad de comienzo del habito tabáquico, en la cantidad de paq/día que fumaban ni en la severidad de la obstrucción. Un total de un 25,8% (30,5% de los hombres y 22,3% de las mujeres) fue diagnosticado con EPOC. Considerando los paq-año (categorías1, 2, 3,and 4), no hubo diferencias significativas en la presencia de obstrucción entre hombres y mujeres.
Conclusiones: En una población de fumadores altamente motivados participantes de un estudio para el diagnóstico precoz de cáncer de pulmón, no se encontraron diferencias significativas en la prevalencia de EPOC entre hombres y mujeres. En esta población se observó una tendencia a que las mujeres sean menos susceptibles a desarrollar obstrucción pero no estadísticamente significativa.
EPOC E INCAPACIDAD LABORAL
J.L. Izquierdo Alonso*, J. de Miguel Díez**, P. de Lucas Ramos**, J.M. Rodríguez González-Moro** y J.M. Bellón Cano***
*Neumología H.G.U. de Guadalajara. Guadalajara, **Neumología, ***Unidad de Investigación H.G.U. Gregorio Marañón. Madrid.
La enfermedad pulmonar obstructiva crónica (EPOC) es una enfermedad crónica y progresiva que puede afectar a individuos en edad laboral e interferir con su capacidad de trabajar. El objetivo de este estudio fue analizar las variables relacionadas con la incapacidad laboral en un grupo de pacientes con EPOC. Para ello estudiamos 134 pacientes con EPOC, 61 trabajadores en activo y 73 en situación de baja laboral como consecuencia de su enfermedad. Los datos se recogieron usando un cuestionario que incluía datos demográficos, síntomas respiratorios, consumo de tabaco, comorbilidad, datos espirométricos, gasometría arterial, calidad de vida (cuestionario respiratorio St George), número de consultas o visitas a urgencias y episodios de exacerbaciones o ingresos hospitalarios en el último año. Encontramos que los pacientes laboralmente activos tenían una edad más baja, un menor grado de disnea, un FEV1 más alto, una cifra más alta de PaO2, una menor puntuación en los tests de calidad de vida y un número inferior de consultas y visitas a urgencias que aquellos que estaban en situación de baja laboral. En el modelo multivariante, las variables asociadas con la situación laboral fueron: edad (OR = 0,87, p = 0,007), FEV1 (OR = 1,04, p = 0,044) y puntuación total en el test de calidad de vida (OR = 0,97, p = 0,048). En conclusión, en este estudio hemos detectado que una edad más alta, una cifra menor de FEV1 y una puntuación más alta en los tests de calidad de vida son factores que influyen en la posibilidad de estar en situación de incapacidad laboral.
¿ES EL FAMILIAR UN BUEN EVALUADOR DE LA CALIDAD DE VIDA DEL PACIENTE EPOC?
C. Santiveri Gilabert*, C. Muñoz**, A. Coll**, R. Calvet*, B. Aviles*, S. Marin*, R. Montoliu* y J.L. Marin*
*Pneumología, **Medicina de Familia y Comunitaria Hospital Dos de Mayo. Barcelona.
Objetivo: Determinar posibles diferencias en la percepción de la calidad de vida entre el paciente EPOC y su familiar.
Método: Se evaluaron, clínica y espirométricamente, pacientes con EPOC con dispnea basal mínimo grado I y sin exacerbaciones las 4 semanas previas, controlados en dispensario de pneumología. El paciente y su familiar, previo consentimiento, respondieron de manera independiente la misma versión española validada del St. George´s respiratory questionnaire, con repetición del cuestionario entre los 3-7 días. Dicho cuestionario contiene 3 escalas de valoración: síntomas, actividad e impacto. El rango de puntuaciones está entre 0 (no alteración) y 100 (máxima alteración).
Resultados: Se estudiaron 27 pacientes con EPOC, edad 71 ± 6,48, 100% varones, FEV1 38 ± 14,82%. Las puntuaciones medias de los pacientes fueron inferiores a las de los familiares (Global 50,18 ± 18,49 y 56,72 ± 17,92; Síntomas 51,68 ± 21,4 y 56,31 ± 17,53; Actividad 68, 37 ± 22,23 y 73,83 ± 23,5; Impacto 39,4 ± 20,46 y 47,46 ± 19,4 en pacientes y familiares respectivamente). La comparación de las medias reveló diferencias significativas en la escala de impacto (p 0,032). La correlación entre pacientes y familiares fue moderada en la escala de actividad, 74%; y baja para la escala de síntomas, 33%. La fiabilidad valorada por el estudio de repetibilidad por el test-retest fue elevada.
Conclusiones: El familiar subestima la calidad de vida del paciente EPOC. Las mayores diferencias se producen en la escala de impacto que valora las alteraciones psicológicas y de funcionamiento social producidas por la enfermedad. El mayor grado de concordancia es en el área que valora la limitación de la actividad debida a la disnea.
ESTRÉS OXIDATIVO BRONQUIAL Y ESTEROIDES INHALADOS EN LA EPOC EN FASE ESTABLE
J. Abreu González1, C. Hernández García1, P. Abreu González2, C. Martín García1, M.L. Taboada Ladoux1, A. Jiménez Sosa3, C. Casanova Macario4 y J.P. de Torres Tajes5
1Neumología H. Universitario Canarias. La Laguna. Santa Cruz de Tenerife, 2Departamento Bioquímica Universidad de la Laguna. La Laguna. Santa Cruz de Tenerife, 3Unidad de Investigación H. Universitario Canarias. La Laguna. Santa Cruz de Tenerife, 4Neumología Hospital Universitario de la Candelaria. Santa Cruz de Tenerife, 5Unidad de Investigación Hospital Universitario La Candelaria. Santa Cruz de Tenerife.
Objetivo: Estudiar si los esteroides inhalados modifican el estrés oxidativo bronquial (medido directamente en esputo) en la EPOC en fase estable.
Material y método: Se estudiaron 24 pacientes con edad de 65,4 (44-80) años, ex-fumadores (IPA: 48,5 [10-80]), diagnosticados de EPOC (FEV1: 38,2 [19-61] % del predicho) en fase estable (no agudizaciones ó uso de esteroides sistémicos en un período de seis semanas) y tratados con broncodilatadores (anticolinérgicos y betamiméticos de acción prolongada). A cada uno de ellos se les realizó una espirometría simple con prueba broncodilatadora mediante técnica convencional y se cuantificó el grado de estrés oxidativo bronquial, mediante la determinación de Malondialdehido (MDA) y Oxido Nítrico (NO) en esputo inducido mediante espectrofotometría, utilizando la reacción del thio-barbitúrico para el MDA y el reactivo de Griess para el NO. Posteriormente se inició tratamiento con budesonida inhalada (800 mcg/d) durante doce semanas, procediéndose finalmente a una nueva determinación de MDA y NO en esputo inducido. Los valores del MDA y NO se expresaron en forma de media ± EEM (nmol/ mg prot.). La comparación de éstas se llevó a cabo mediante la t de Student, considerándose las diferencias como estadísticamente significativa, si eran igual ó menores a 0,05.
Resultados: Cuando se compararon los valores medios de MDA y NO en esputo antes y a los tres meses de tratamiento con Budesonida inhalada, no se encontraron diferencias significativas (MDA pre: 0,454 ± 0,055 nmol/mg prot. y post budesonida: 0,477 ± 0,198 nmol/mg ptot. p: 0,76. NS).
Conclusión: En nuestro estudio, no encontramos que los esteroides inhalados crónicamente modifiquen el estrés oxidativo bronquial en pacientes con EPOC en fase estable.
ESTUDIO DE LAS REAGUDIZACIONES BRONQUIALES EN PACIENTES CON EPOC
I. Alfageme, J. Lima, N. Reyes, M. Merino y J. Pérez
Neumología H.U. Valme. Sevilla.
Objetivo: Estudio de las reagudizaciones en pacientes con EPOC.
Material y método: Se incluyen 600 pacientes con diagnóstico de EPOC pertenecientes a un estudio de eficacia clínica de la vacunación anti-neumocócica desarrollado por nuestro grupo, de los que 4 fueron excluidos por falta de seguimiento. Se valoró la presencia o no de reagudización bronquial de acuerdo a los criterios de Anthonisen: incremento de la disnea, de la expectoración o de la purulencia; se descartaron los episodios de empeoramiento con etiología conocida (arritmias, insuficiencia cardiaca, neumonía, etc). Los pacientes fueron seguidos cada 6 meses durante un periodo de 3 años mediante visitas personales o consultas telefónicas.
Resultados: Se incluyen 596 pacientes con una edad media de 65,8 ± 9,7 años. Todos ellos estaban diagnosticados de EPOC mediante espirometría y correspondían a los siguientes grupos de gravedad de SEPAR: 90 (15,1%) eran leves, 263 (44,1%) eran moderados y 243 (40,8%) eran graves. Eran fumadores activos 147 (24,7%) y en 120 (20%) existían alteraciones estructurales parenquimatosas detectables por radiografía. Fallecieron durante el seguimiento 102 pacientes. El seguimiento medio fue de 885,28 ± 262,3 días (mediana 900 días). Solamente el 21,5% (128 pacientes) no presentó ninguna reagudización durante el seguimiento; el resto presentaron una media de 4,34 reagudizaciones por paciente en todo el tiempo de seguimiento (los 3 años). El 82,7% de los pacientes con EPOC grave y el 80,6% de los moderados presentaron reagudizaciones frente al 61% de los leves. El 73,5% de los fumadores activos tuvieron reagudizaciones [RR = 1,320 (0,969-1,799; p = 0,056)]. El 77,5% de los pacientes que tenían alteración estructural radiográfica tuvieron alguna reagudización frente al 78,8% de los que no la tenía (p = 0,423).
Conclusiones: El 78,5% de nuestros pacientes con EPOC presentaron al menos 1 reagudización durante el tiempo del estudio. Los pacientes con peor función pulmonar (EPOC moderados y graves) son los que tienen más reagudizaciones: 80,6% y 82,7% respectivamente. Parece existir una tendencia a presentar reagudizaciones si se mantiene el tabaquismo activo. No encontramos influencia en las reagudizaciones valorando la presencia o no de alteraciones estructurales.
Financiado por SEPAR y SAS.
ESTUDIO MORFOMÉTRICO DE LA PEQUEÑA VÍA AÉREA EN LA EPOC
E. Rodríguez González*, V. Fumaral**, J. Majó**, S. Martí*, R. Vidal*, R. Recuero*, E. Hermosilla*** y J. Ferrer*
*Neumología, **Anatomía Patológica, ***Estadística. H.G. Vall d'Hebron. Barcelona.
Introducción y objetivo: Aunque las alteraciones de la pequeña vía aérea contribuyen a la obstrucción al flujo aéreo en EPOC. La relación entre morfometría y función respiratoria es controvertida. El objetivo es analizar la morfometría de la pequeña vía aérea de pacientes sanos y con diferentes grados de EPOC. Hipótesis: las alteraciones bronquiolares son un elemento relevante en la enfermedad. Diseño del estudio: Tejido pulmonar de 33 pacientes, 23 lobectomía por cáncer y 10 trasplante pulmonar por EPOC, sin déficit de alfa-1-antitripsina. Se efectuó espirometría antes de cirugía. Las piezas quirúrgicas se insuflaron intrabronquialmente con formaldehido al 10%. Las muestras se obtuvieron por muestreo del parénquima pulmonar (Nagai et al. 1985) y se tiñeron con hematoxilina-eosina. El grado microscópico de enfisema se determino por Lm. Las variables bronquiolares se obtuvieron a partir de fotografías digitales de los bronquiolos membranosos de diámetro interno < 2 mm. En cortes transversales se calculó: el cociente entre área luminal y área total, cociente entre nº fijaciones alveolares y perímetro libre de la pared bronquiolar,el índice de celularidad de la pared bronquiolar (contaje de núcleos celulares en gratícula de puntos). En cortes longitudinales: el cociente número de angulaciones y longitud interna del bronquiolo. Los valores se expresan como mediana y rango. Análisis estadístico: prueba de Kruskal-Wallis, U de Mann Whitney y Correlación de Spearman.
Resultados: 33 pacientes, 27 hombres y 6 mujeres, con edad de 55,9 años (r: 20-73), FEV1% 59,6% (r: 12-123). Paquetes/año: 47(r: 0-141). Según ERS, 7 pacientes no tenían EPOC, 10 EPOC leve, 5 moderada y 11 grave.
Conclusiones:1) Las alteraciones de la pequeña vía área correlacionan con el FEV1, en especial el índice de celularidad y las fijaciones por perímetro. 2) El grado de enfisema microscópico expresado en Lm correlaciona con el FEV1 y con las alteraciones bronquiolares, en especial el índice de celularidad. 3) Las alteraciones bronquiolares son superiores en EPOC respecto a los no fumadores sin EPOC y en la EPOC grave respecto a la leve.
EVALUACIÓN DE LOS LINFOCITOS T REGULADORES (CD4+CD25+) EN PACIENTES ENFERMEDAD PULMONAR OBSTRUCTIVA CRÓNICA
B. Barceló1, J. Pons2, A. Fuster3, J. Sauleda3, J. Ferrer4 y A.G. Agustí3
1Análisis Clínicos, 2Unidad de Investigación, 3Neumología, 4Servicio de Inmunología Hospital Universitari Son Dureta. Palma de Mallorca.
La EPOC se caracteriza por ser un proceso inflamatorio crónico (Nathan C. Nature 2002) que presenta características propias de enfermedades auto-inmunes (Agustí AGN et al. Thorax 2003). La población T reguladora CD4+CD25+ juega un papel importante en el control de la respuesta inflamatoria. Su alteración cuantitativa y/o funcional está relacionada con un aumento de la respuesta inmunitaria en diversas patologías inflamatorias y auto-inmunes. El objetivo del presente estudio fue analizar y caracterizar fenotípica y funcionalmente la subpoblación de linfocitos T reguladores CD4+CD25+ en sangre periférica y lavado broncoalveolar (BAL) de individuos no fumadores (n = 8; 53 ± 19 años, FEV1 93 ± 20% ref, FEV1/FVC 78 ± 6), fumadores con función pulmonar normal (n = 14; 58 ± 9 años, 38 ± 12 paq/año, FEV1 87 ± 5% ref, FEV1/FVC 74 ± 5) y pacientes con EPOC moderada en fase estable (n = 18; 63 ± 7 años, 48 ± 15 paq/año, FEV1 57 ± 12% ref, FEV1/FVC 53 ± 9). Para ello se evaluó: 1) el porcentaje de linfocitos T CD4+CD25+ en sangre periférica y BAL en los tres grupos; la expresión en las poblaciones CD4+CD25- y CD4+CD25+ de: 2) marcadores de superficie e intracitoplásmicos (CD45RO, HLA-DR, CD69 y CD152/CTLA-4); y 3) la producción de IL-2, IFN-γ e IL-10. Los resultados mostraron que: 1) El porcentaje de CD4+CD25+ en sangre periférica fue similar en los tres grupos estudiados; 2) Además, en los tres grupos el porcentaje de CD4+CD25+ fue mayor en BAL que en sangre periférica (p < 0,01); 3) En fumadores con función pulmonar normal el porcentaje de CD4+CD25+ del BAL fue mayor al compararlo con el de individuos no fumadores y pacientes con EPOC (p < 0,05). 4) La población T CD4+CD25+ estudiada tiene características fenotípicas y funcionales de linfocitos T reguladores. Estos resultados sugieren que la perpetuación de la inflamación en los pacientes con EPOC podría explicarse, en parte, por un defecto en la función reguladora de la subpoblación T CD4+CD25+.
Financiado por FIS (RTIC C03/11, 02/0986), RESPIRA y ABEMAR.
EXACERBACIÓN POR PSEUDOMONAS AERUGINOSA EN PACIENTES CON EPOC SIN BRONQUIECTASIAS. ESTUDIO DESCRIPTIVO
X. Pomares Amigó*, C. Montón Soler*, M. Gallego Díaz*, D. Mariscal Melero** y A. Marín Pérez*
*Neumología, **Microbiología Hospital de Sabadell. Sabadell.
Objetivo: Descripción de las características clínicas y funcionales de pacientes con EPOC, sin bronquiectasias, e infección respiratoria aguda por Pseudomonas aeruginosa.
Pacientes y métodos: Estudio observacional y retrospectivo, realizado en pacientes controlados en Hospital de día de Neumología. Se evaluaron 117 pacientes con EPOC moderado o grave. Criterios de inclusión: a) pacientes con criterios de infección respiratoria aguda por Pseudomonas aeruginosa (primer episodio) no adquirida en el hospital. b) ausencia de bronquiectasias significativas. Se recogieron: parámetros funcionales respiratorios; número de ingresos hospitalarios, ciclos de antibiótico y de corticoides orales en los 6 meses previos al aislamiento del germen; necesidad de ingreso hospitalario en el momento de la exacerbación; antibioticoterapia recibida y evolución.
Resultados: Se incluyeron 26 pacientes (varones). La edad media fue de 71,4 años (rango = 65-78); la situación funcional basal fue la siguiente: FVC = 2,24 ± 0,59L (58,6 ± 16,2%), FEV1 = 0,91 ± 0,6 L (32,6 ± 17,6%), FEV1/FVC = 36,8 ± 10,3, PaO2 = 63,5 ± 9,9 mmHg, PaCO2 = 46,5 ± 8,1 mmHg. El 38% recibían tratamiento con oxígeno crónico domiciliario. El 88% de los pacientes tenían TAC torácico realizado (92% sin bronquiectasias, 8% bronquiectasias localizadas en un lóbulo pulmonar). En los 6 meses previos al aislamiento de Pseudomonas aeruginosa requirieron una media de 1,3 ingresos hospitalarios (rango = 0-5), recibieron 1,9 ciclos de corticoides orales (rango = 0-5) y 2,2 ciclos de antibióticos (rango = 0-5, un 19% no habían recibido ningún antibiótico previo). El 76% de los pacientes requirió ingreso hospitalario en el momento de la exacerbación siendo éxitus un paciente y el 24% restante no requirió ingreso. Todos ellos recibieron tratamiento antibiótico, un 35% con biterapia y el 65% restante con monoterapia según antibiograma, excepto en 3 casos que recibieron tratamiento antibiótico inadecuado. El cultivo de esputo de control se negativizó en el 88% de los pacientes y en el 12% restante (3 pacientes), se continuó aislando Pseudomonas aeruginosa (dos correspondían a los pacientes que recibieron antibiótico inadecuado). De los 22 pacientes que negativizaron el esputo, un 36% presentó una segunda agudización durante el año siguiente por Pseudomonas aeruginosa, ingresando el 75% de ellos por dicho motivo.
Conclusiones:1) En la población estudiada, un 22% de los enfermos han presentado una primera exacerbación por Pseudomonas aeruginosa. 2) Las exacerbaciones por Pseudomonas aeruginosa en la EPOC no se asocian necesariamente a la presencia de bronquiectasias.
EXACERBACIONES GRAVES EN LA EPOC: ¿SON UN FACTOR PRONÓSTICO ADVERSO INDEPENDIENTE?
J.J. Soler*, M.Á. Martínez*, E. Salcedo**, M. Navarro**, R. Ochando*** y P. Román**
*Unidad Neumología-M.Interna, **Medicina Interna, ***Urgencias. H. de Requena. Valencia.
Introducción: Diversas series han observado un aumento significativo de la mortalidad en pacientes con EPOC tras un ingreso hospitalario. Sin embargo, se desconoce si las exacerbaciones (AEPOC) comportan, por sí mismas, un riesgo aumentado de muerte.
Objetivo: Evaluar la influencia de las AEPOC graves (aquellas que precisan asistencia hospitalaria [AH]) en la supervivencia de los pacientes con EPOC.
Método: Se estudia una cohorte prospectiva de pacientes con EPOC controlados inicialmente en nuestras consultas durante 1998 y posterior seguimiento durante 5 años. Se recoge la edad, índice de masa corporal (IMC), tabaquismo, comorbilidad, oxígenoterapia contínua domiciliaria (OCD), espirometría forzada y gasometría arterial durante 1998. Asimismo, se registra el número anual de AH por AEPOC durante el período 1993-2002, evaluando las visitas a urgencias sin ingreso (USI) y las hospitalizaciones (H). Las AH se agrupan de la siguiente forma: grupo A) ninguna AH; B) ≥ 1USI sin H; C) ≥ 1H, pero < 3AH; D) ≥ 3AH (incluyendo siempre al menos 1H). Para el análisis de datos se emplea la prueba de Kaplan-Meier y el modelo de regresión de Cox.
Resultados: Se incluyen 312 pacientes, 310 (99,3%) hombres. La edad media fue de 71 ± 9 años y el FEV1 medio de 1183 ± 640 ml. La mortalidad por causa respiratoria al año, 3 años y 5 años fue del 5%, 18,7% y 29,1%, respectivamente. Las variables que mostraron influencia pronóstica adversa en el análisis univariado fueron: edad > 70 años (p = 0,000), comorbilidad significativa (p = 0,03), AH pre98 (1993-1997) (p = 0,000), AH durante 1998 (p = 0,000), H post98 (1999-2002) (p = 0,000), tratamiento con OCD (p = 0,000), gravedad de la enfermedad según FEV1 (%) (p = 0,012), PaO2/FiO2 (p = 0,000) y PaCO2 (p = 0,000) La presencia de un IMC > percentil 75 del valor de referencia se asoció a un mejor pronóstico (p = 0,016). En el modelo de regresión de Cox, las variables que demostraron ser factores pronósticos adversos independientes fueron el número total de AH pre98 (grupo B: p = 0,041, odds ratio [OR]: 6,8, intervalo de confianza [IC]: 1,8-25,3; grupo C: p = 0,007, OR: 5,1, IC: 1,6-16,8; grupo D: p = 0,0001, OR: 8,3, IC: 2,8-24,7), el tratamiento con OCD (p = 0,001, OR: 3,7, IC: 1,6-8,3) y la PaCO2 (p = 0,002, OR: 1,1, IC: 1,02-1,12). La presencia de un IMC > percentil 75 del valor de referencia, se comportó como factor pronóstico favorable (p = 0,001, OR: 0,3, IC: 0,1-0,6).
Conclusiones: las AEPOC graves, pueden considerarse, per se, un factor pronóstico adverso independiente en la EPOC. La presencia de exacerbaciones repetidas aumenta notablemente el riesgo de muerte. En estos pacientes, la obesidad parece ser un factor protector.
EXPOSICIÓN AL HUMO DE LEÑA EN EL DOMICILIO: UN FACTOR DE RIESGO EN ESPAÑA PARA LA OBSTRUCCIÓN CRÓNICA DEL FLUJO AÉREO
M. Orozco-Levi*, J. Villar**, A. Ramírez-Sarmiento**, M. Domínguez***, V. Curull Serrano***, J.M. Broquetas Doñate*** y J. Gea Guiral***
1Servicio de Neumología, Unidad de Investigación Respiratoria y Muscular IMIM, 2Servicio de Medicina Interna, 3Neumología Hospital del Mar. Barcelona.
La cocina de leña y la cocina "económica" han sido utilizadas en años pasados en España. Inclusive, este tipo de cocinas continúa utilizándose en algunas áreas rurales del país, las cuales concentran un 22% (8,8 millones de habitantes) del total de la población española censada.
Objetivo: El objetivo de la presente investigación fue evaluar si la exposición al humo de leña también constituye es un factor de riesgo para la aparición de enfermedad respiratoria crónica en la población originaria de España.
Métodos: Se realizó una investigación epidemiológica de tipo casos-controles incluyendo los años 2000-2003. La definición de caso fue la de mujer de 50 años o más, que había requerido algún ingreso por agudización de enfermedad pulmonar crónica (limitación crónica del flujo aéreo, bronquitis crónica o enfisema). Se excluyeron aquellas pacientes con diagnóstico de asma bronquial, bronquiectasias, secuelas post-TBC, o pluripatología respiratoria. La definición de control fue la de mujer, apareada por edad con los casos, a quien en el mismo período de estudio se le practicaron pruebas de funcionalismo respiratorio en nuestro hospital y que mostraran criterios de normalidad funcional. Las pacientes fueron interrogadas con un cuestionario epidemiológico validado (ATS) que investiga la exposición a distintos factores de riesgo respiratorio. Para el análisis del riesgo e interacciones entre diferentes variables se calculó la odds-ratio (OR) tanto cruda como ajustada. La generación del modelo se obtuvo mediante regresión logística múltiple teniendo en cuenta edad, y tabaquismo para ajustar por interacciones y factores de confusión.
Resultados: El antecedente de exposición domiciliaria al humo de leña tiene una alta prevalencia en mujeres españolas (92% en casos vs. 72% en controles). Sin embargo, la duración de la exposición ha sido mucho mayor en los casos (21 ± 18 vs. 12 ± 11 años en controles, p < 0,01). Esta exposición se asocia a un elevado riesgo (más de 4 veces) de padecer limitación crónica grave del flujo aéreo (OR = 4,35, p = 0,007). La edad interactúa con el incremento del riesgo, probablemente al justificar más tiempo de exposición. Sin embargo, el incremento del riesgo asociado al humo de leña se mantiene independiente al ajustar el modelo por variables de tabaquismo activo, tabaquismo pasivo o edad. La función pulmonar de los casos en situación basal se asocia a hipoxemia e hipercapnia, y Dlco relativamente preservada, sugiriendo un patrón de bronquitis crónica más que de enfisema.
Conclusiones: En mujeres de nuestro medio, el antecedente de exposición a humo de leña en el domicilio se asocia a un elevado riesgo de limitación crónica y grave del flujo aéreo. El riesgo es independiente del tabaquismo (activo o pasivo). En consecuencia, los autores enfatizamos la importancia de incluir en el algoritmo diagnóstico el probable antecedente de exposición a humo de leña en mujeres de origen español y que presenten patología respiratoria obstructiva crónica.
EXPRESIÓN DE RECEPTORES DE MEMBRANA EN MACRÓFAGOS ALVEOLARES Y MONOCITOS DE PACIENTES CON EPOC
A. Noguera Bennaser*, J. Sauleda**, A.R. Pons*, E. Sala**, J. Pons*** y A.G. Agustí**
*Análisis Cliniques, **Pneumología, ***Unitat de Investigació. Hospital Universitari son Dureta. Palma de Mallorca.
La enfermedad pulmonar obstructiva crónica (EPOC) se caracteriza por la respuesta inflamatoria excesiva de los pulmones al humo de tabaco. Los macrófagos alveolares (MA) son las principales células inmunocompetentes del tracto respiratorio inferior, actúan como células efectoras respondiendo rápidamente a los estímulos inflamatorios y participando también en la resolución del proceso inflamatorio. El objetivo de este estudio es evaluar la expresión de algunos receptores de membrana implicados en estos procesos, tanto en MA (obtenidos de lavado broncoalveolar) como en monocitos circulantes de pacientes con EPOC (n = 12; 62 ± 2 años, 48 ± 3 paq/año, FEV1 57 ± 3% ref, x ± SEM), fumadores con función pulmonar normal (n = 9; 58 ± 2 años, 38 ± 4 paq/año, FEV1 86 ± 1% ref), y no fumadores (n = 4; 54 ± 8 años, FEV1 93 ± 9% ref). Se ha determinando por citometría de flujo la expresión de varios receptores de membrana implicados en la fagocitosis (CD44, CD36, CD51, CD61, CD14) y en la presentación de antígenos (HLA-DR); además de varias moléculas coestimuladoras (CD80, CD86, CD40) y el receptor de complemento tipo 3 (CD11b). Aunque el grado de expresión de los receptores estudiados fue similar en los tres grupos (en MA y monocitos), el porcentaje de MA con bajo nivel de expresión de CD44 (CD44 low+), estaba aumentado (p < 0,001) en los pacientes con EPOC (11,6 ± 1,1%) en relación a los sujetos fumadores con función pulmonar normal (5,1 ± 0,6%) o los no fumadores (4,6 ± 0,7%). Teniendo en cuenta que CD44 tiene un papel determinante en la resolución de la inflamación pulmonar (Science 2002), la mayor subpoblación de macrófagos alveolares CD44 low+ observada en los pacientes con EPOC, puede contribuir a perpetuar la inflamación pulmonar en esta enfermedad.
Subvencionado, en parte, por CYCIT (SAF 2001/0203), SEPAR, Red Respira (RTIC 03/11 FIS) y ABEMAR.
FACTORES ASOCIADOS AL REINGRESO TRAS TRATAMIENTO HOSPITALARIO EN LA AGUDIZACIÓN DE LA EPOC MODERADA-SEVERA. LA CARGA INSPIRATORIA
M.C. González Villaescusa, G. Ferris Gil, E. Casanova Silva, B. Vila Auli, V. Cresencio Pérez y J. Marín Pardo
Neumología H. Clínico Universitario. Valencia.
Conocer los factores ligados a la exacerbación de la enfermedad pulmonar obstructiva crónica (Epoc) es importante para mejorar la supervivencia de los pacientes y conseguir mayor efectividad en su tratamiento.
Objetivos: Identificar las variables asociadas con el reingreso hospitalario en la agudización de la Epoc moderada-severa.
Métodos: Se estudiaron de forma prospectiva 90 pacientes con Epoc moderada-severa ingresados de forma consecutiva en el Servicio de Neumología por exacerbación de su enfermedad. En el momento del alta se evaluaron las variables clínicas, espirométricas y gasométricas, así como, el estado muscular mediante medidas no invasivas. Se realizó un seguimiento de los pacientes durante un año tras el alta. Recogimos las agudizaciones que requirieron ingreso hospitalario y el tiempo libre de enfermedad.
Resultados: El análisis univariado mostró que la coexistencia de Cor pulmonale (p < 0,05), el uso de oxigenoterapia domiciliaria (p < 0,05), así como, la persistencia de una elevada carga inspiratoria: presión media en la vía aérea medida en boca (Pawo) < 0,31cmH2O, (p < 0,05), presión inspiratoria máxima (PIM) < 70 cmH2O (p < 0,05) e Índice Presión-Tiempo (PTI)> 0,25 (p < 0,05) aumentan el riesgo de reingreso. El análisis multivariadomostró como factores predictivos independientes la presencia de Cor pulmonale, la oxigenoterapia domiciliaria y un elevado PTI.
Conclusión: La coexistencia de Cor pulmonale, el uso de oxígeno domiciliario y la persistencia de una elevada carga inspiratoria aumentan el riesgo de reingreso tras tratamiento hospitalario en la agudización de la Epoc moderada-severa.
FACTORES ASOCIADOS CON LA DISNEA EN TRABAJADORES EXPUESTOS A INHALACIÓN DE POLVO DE CARBÓN
C. Martinez1, C. Cuesta2, A. Quero1, G. Rego1, J.R. Jiménez3 y J. Hechevarria4
1Neumología Ocupacional I.N. Silicosis. Oviedo, 2Radiología Hospital Universitario La Paz. Madrid, 3Radiología H. Central de Asturias. Oviedo, 4Neumología Ocupacional I.N.S. T. Cuba. La Habana.
La inhalación del polvo de carbón puede provocar alteraciones de la función pulmonar, de ahí el interés en conocer la relevancia de síntomas como la disnea en los trabajadores expuestos.
Objetivo: Del estudio fue analizar la relación entre disnea, enfisema y función pulmonar en un colectivo con exposición a inhalación de polvo de carbón.
Metodología: Se trata de un estudio prospectivo realizado en 141 mineros que acudieron a la consulta para valoración de enfermedad respiratoria y referían disnea en algún grado. Se excluyeron los casos con neumoconiosis complicada, por ser causa conocida de alteración de función. Se realizo historia clínica y exploración física, radiografía de tórax, tomografía computarizada de alta resolución (TCAR) y pruebas de función pulmonar, incluyendo espirometría, determinación de volúmenes pulmonares y capacidad de difusión.
Resultados: La edad media era de 65 (DS 12) años, el tiempo medio de exposición laboral 27 (DS 9) años, 64 pacientes referían también criterios clínicos de bronquitis crónica, 44 individuos (31%) no eran fumadores. Se observo enfisema en la TCAR en 99 individuos (70%), 86 de estos (87%) referían disnea > 1en la escala MRC (p < 0,05, rs: 0,25). De todos los parámetros de función pulmonar evaluados, el FEV1 era el que presentaba una relación mas estrecha con la disnea p < 0,05, rs: - 0,27). Se diagnóstico neumoconiosis en 74 casos (52,5%), sin observarse asociación entre esta patología y la disnea.
Conclusiones: La presencia de disnea en mineros del carbón se relaciona con la observación de enfisema en la TCAR, por lo que estaría indicado la realización de espirometría y TCAR ante el relato de este síntoma, para realizar una prevención adecuada.
FACTORES DE CRECIMIENTO Y ENFERMEDAD PULMONAR OBSTRUCTIVA CRÓNICA
D. Blanquer Escribano*, J. Sauleda*, A. Noguera**, A.R. Pons**, J. Pons*** y A. Gn Agustí*
*Neumología, **Análisis Clínicos, ***Unitat d'Investigació Hospital Universitari Son Dureta. Palma de Mallorca.
La enfermedad pulmonar obstructiva crónica (EPOC) se caracteriza por presencia de inflamación en la vía aérea y por destrucción del parénquima pulmonar. Estas alteraciones se interpretan como consecuencia de una respuesta inflamatoria excesiva de los pulmones al humo del tabaco sin tener en cuenta posibles defectos en los mecanismos de reparación. Entre ellos destacan por su potencial capacidad de regeneración pulmonar los factores de crecimiento "hepatocyte growth factor" (HGF) y "keratinocyte growth factor" (KGF). El objetivo de nuestro estudio fue analizar las concentraciones de ambos factores en el lavado broncoalveolar (BAL) y en el suero de tres grupos de individuos: 1) 18 pacientes con EPOC (62 ± 2 años, 48 ± 5 paq-a, FEV1 57 ± 4% ref, FEV1/FVC 54 ± 2%, x ± SEM); 2) 18 fumadores con función pulmonar normal (58 ± 2 años, 37 ± 3 paq-a, FEV1 90 ± 2% ref, FEV1/FVC 76 ± 2%); y 3) 8 controles no fumadores (57 ± 8 años, 0 paq-a, FEV1 94 ± 8% ref, FEV1/FVC 80 ± 3%). Los resultados mostraron que: 1) Los niveles HGF en el BAL estaban aumentados en los pacientes con EPOC con respecto a los otros grupos (HGF/albúmina: EPOC, 66 ± 12; Fumadores, 6 ± 1; No fumadores, 13 ± 4, p < 0,01). Por el contrario los niveles séricos estaban disminuidos en el grupo de pacientes con EPOC con respecto a los fumadores con función pulmonar normal: (HGF (pg/ml): EPOC, 1073 ± 65; Fumadores, 1692 ± 204; No fumadores, 703 ± 55, p < 0,01); y 2) los niveles de KGF fueron indetectables en la mayoría de pacientes tanto en el BAL como en el suero. Estos resultados sugieren que los niveles de HGF de los pacientes con EPOC está aumentado localmente (BAL) y disminuido sistémicamente (suero) con respecto a fumadores con función pulmonar normal. Ello podría reflejar un tránsito sistémico de dicho factor al pulmón para intentar compensar el daño inflamatorio que caracteriza a la EPOC.
Subvencionado en parte por SEPAR-2002 y ABEMAR.
FACTORES DE RIESGO PARA EXACERBACIONES Y HOSPITALIZACIONES EN PACIENTES CON EPOC
J. de Miguel Díez*, J.L. Izquierdo Alonso**, J.M. Rodríguez González-Moro*, P. de Lucas Ramos* y J.M. Bellón Cano***
*Neumología H.G.U. Gregorio Marañón. Madrid, **Neumología H.G.U. de Guadalajara. Guadalajara, ***Unidad de Investigación H.G.U. Gregorio Marañón. Madrid.
Las exacerbaciones y hospitalizaciones son eventos importantes en el curso de la enfermedad pulmonar obstructiva crónica (EPOC). El conocimiento de los factores determinantes de estos eventos es aún insuficiente. El objetivo de este estudio fue analizar la asociación existente entre las exacerbaciones/hospitalizaciones y diversos factores de riesgo. Para ello estudiamos a 568 pacientes con EPOC. Los datos se recogieron utilizando un cuestionario que incluía datos demográficos, nivel de atención, síntomas respiratorios, consumo de tabaco, comorbilidad, gasometría arterial, parámetros espirométricos, calidad de vida (cuestionario respiratorio St George) y episodios de exacerbaciones o ingresos hospitalarios en el último año. La edad media de los pacientes fue 67,9 ± 8,9 años, el FEV1 medio 44,3 ± 15,2%, el número medio de exacerbaciones 1,89 ± 1,87 y el número medio de ingresos hospitalarios 0,50 ± 0,90. En el modelo multivariante final, las variables que se asociaron con las exacerbaciones de EPOC fueron: edad, comorbilidad, calidad de vida (síntomas, impacto y puntuación total), FEV1, FVC y PaO2. Por otra parte, las variables asociadas con las hospitalizaciones en el análisis multivariante fueron: nivel de atención, consumo de tabaco, calidad de vida (puntuación de síntomas), FEV1, PaO2 y uso de teofilina. En conclusión, en este estudio hemos encontrado que la calidad de vida relacionada con la salud, el FEV1 y la PaO2 son variables que se asocian independientemente con el riesgo de exacerbaciones u hospitalizaciones de la EPOC.
FACTORES RELACIONADOS CON LA SUPERVIVENCIA EN LA ENFERMEDAD PULMONAR OBSTRUCTIVA CRÓNICA (EPOC)
I. Solanes*, P. Casan*, B. Giraldo**, L. Medina**, F. Morante*, R.M. Miralda* y R. Güell*
*Neumología Hospital de la Santa Creu i Sant Pau. Facultad de Medicina. UAB. Barcelona, **CREB. UPC. Barcelona.
Introducción: La supervivencia en la EPOC se ha relacionado clásicamente con la edad, el grado de obstrucción y el índice de masa corporal (IMC). Su relación con los programas de rehabilitación respiratoria ha sido poco estudiada.
Objetivo: Analizar los factores predictores de supervivencia en la EPOC y los efectos de la rehabilitación respiratoria.
Pacientes y métodos: Fueron reclutados 60 pacientes de forma consecutiva (edad 65 ± 7 años, FEV1 35 ± 14% del valor de referencia (%v. ref)) y se aleatorizaron en dos grupos: 30 en el grupo control y 30 en un grupo que entró en un programa de rehabilitación respiratoria. Al inicio del estudio se realizaron a todos los pacientes pruebas funcionales respiratorias, prueba de esfuerzo máximo, prueba de los 6 minutos de la marcha y se les administró el Cuestionario de la Enfermedad Respiratoria Crónica (CRQ). Posteriormente los pacientes fueron seguidos durante 7 años o hasta la fecha de su muerte.
Resultados: La supervivencia global en este periodo fue del 53% (44% en el GC y 60% en el GR; p = NS). En el análisis univariante con riesgos proporcionales de Cox las variables que se relacionaron con la supervivencia fueron: la edad (años) (RR = 1,108; p = 0,015), FEV1 posbroncodilatador(%v. ref.) (RR = 0,978; p = 0,048), FEV1/FVC (%) (RR = 0,952; p = 0,016), IC (%v. ref) (RR = 0,978, p = 0,048), Kco (%v. ref) (RR = 0,983; p = 0,024), MVV(l/min) (RR = 0,963; p = 0,021), Wmax (Kpm/min) (RR = 0,994; p < 0,001), VO2max (ml/min) ((RR = 0,998; p < 0,001) y VEmax (L/min) (RR = 0,926; p < 0,001). El análisis multivariante con riesgos proporcionales de Cox mostró la VEmax, durante la prueba de esfuerzo máximo, como el mejor predictor para la supervivencia. La supervivencia a los 7 años de los pacientes con una VEmax < 38L/min fue del 33%, mientras que los pacientes con una VEmax >=38 L/min fue del 80% (p < 0,001).
Conclusiones: El mejor factor predictor de la supervivencia en la EPOC fue su tolerancia al ejercicio máximo (más concretamente la VEmax conseguida durante dicha prueba). El hecho de participar en un programa de rehabilitación respiratoria no modificó significativamente dicha supervivencia.
Financiado por: Red Respira (RTIC-ISCIII-SEPAR).
FRACTURAS VERTEBRALES EN VARONES CON ENFERMEDAD PULMONAR OBSTRUCTIVA CRÓNICA
E. Kanterewicz1, C. Rodríguez-Gallego2, R. López3, J. Casadevall Escayola4, A. Yáñez3 y J. Condemines1
1Unidad de Reumatología, 2Servicio de Medicina Interna, 3Unidad de Epidemiología Clínica, 4Unidad de Neumología. Hospital General de Vic. Vic.
Objetivos: Los pacientes con enfermedad pulmonar obstructiva crónica (EPOC) constituyen un grupo de riesgo de sufrir fracturas vertebrales osteoporóticas (FVO). El objetivo del estudio fue determinar la prevalencia de la FVO en pacientes varones que ingresan por EPOC y conocer el grado de utilización de la radiografía lateral de tórax (RLT) en la valoración de las FVO en estos pacientes.
Método: Se evaluaron de forma prospectiva durante un período de dos meses a los pacientes varones que ingresaron en el servicio de Medicina Interna por descompensación de EPOC que disponían de RLT. Se identificaron las fracturas vertebrales y se recogieron la edad, uso de tabaco, alcohol, grado de disnea, uso de oxigenoterapia domiciliaria, número de ingresos hospitalarios previos, conmorbilidades, tipo de tratamiento para la EPOC, fracturas previas y diagnóstico y tratamiento previo de osteoporosis.
Resultados: Se detectaron 145 pacientes con diagnóstico relacionado con EPOC y se incluyeron 86 (59,3%) con RLT. Se identificaron un total de 22 pacientes (25,6%) con FVO, no estando registradas dichas fracturas en ningún caso en la historia clínica. La mayoría de los pacientes (81%) habían sido fumadores y habían ingresado con anterioridad por el mismo motivo. El 98% realizaba tratamiento con corticoides orales y en un 5,8% de los casos había sido diagnosticado de fractura vertebral previa. Un 9% recibía tratamiento para la osteorporosis.
Conclusiones: En un grupo de varones con EPOC que requieren ingreso hospitalario uno de cada cuatro presenta una fractura vertebral sin que dicha fractura se refleje en la historia clínica. Asimismo y a pesar de existir fracturas típicas y factores de riesgo conocidos para osteoporosis, el tratamiento contra esta enfermedad es poco utilizado.
¿LA PROFILAXIS DOMICILIARIA DE ENFERMEDAD TROMBOEMBÓLICA VENOSA REDUCE LA MORTALIDAD EN LOS PACIENTES CON ENFERMEDAD PULMONAR OBSTRUCTIVA CRÓNICA?
M. Modesto Alapont*, L.D. Nauffal Manzur*, E. Ansótegui Barrera*, R. Menéndez Villanueva*, R. Touza**, A. Ballesta** y M. Perpiñá Tordera*
*Neumología, **Radiodiagnóstico. H.U. La Fe. Valencia
Introducción: La mortalidad por enfermedad tromboembólica venosa (ETV) es mayor en los pacientes con enfermedad pulmonar obstructiva crónica (EPOC) que en la población general, siendo su incidencia, según las series, de un 20-60% en pacientes con EPOC. La profilaxis de la ETV con heparina de bajo peso molecular (HBPM) suele aplicarse a pacientes que precisan ingreso hospitalario con una movilidad limitada y que, una vez estables, son remitidos a su domicilio habitualmente sin dicha profilaxis. Sin embargo, cuando se trata de enfermos con un grado avanzado de EPOC, su reducida movilidad continúa siendo un factor de riesgo para la aparición de ETV.
Objetivos:1) Valorar la influencia de la prescripción domiciliaria de HBPM durante 6 meses sobre la mortalidad de los pacientes con EPOC evolucionada. 2) Analizar si la profilaxis ambulatoria de ETV reduce la aparición de ETV en enfermos de EPOC avanzada.
Material y métodos: Se realizó un ensayo clínico prospectivo randomizado con 92 pacientes afectos de EPOC en estadios III y IV que precisaban oxigenoterapia domiciliaria (18 o más horas al día), con un alto grado de limitación de la actividad cuantificado con la escala de disnea de Borg. Fueron excluidos los pacientes con tratamiento anticoagulante, antecedente de ETV, signos o síntomas de ETV actual, neoplasia y otras enfermedades limitantes o contraindicación para el uso de heparina. Recibieron HBPM (Hiborâ 3.500 U/día vía subcutánea durante 6 meses) un total de 46 sujetos. A todos los pacientes se les practicó inicialmente una eco-doppler de miembros inferiores. Se realizó seguimiento a los 3 y 6 meses. Las variables a estudio fueron la mortalidad a los 3 y 6 meses y la incidencia de ETV. Se realizó un análisis por intención de tratar calculando el riesgo relativo de ETV y de mortalidad. La significación estadística se consideró cuando p < 0,05.
Resultados: Cuatro pacientes del grupo que recibió HBPM (8,7%) y nueve del grupo control (19,6%) fallecieron durante el estudio; las diferencias entre ambos grupos no fueron estadísticamente significativas (p = 0,23), por lo que es muy probable que la profilaxis con HBPM en el EPOC evolucionado no aumente la supervivencia (potencia 66,6%). Un paciente de cada grupo (2%) presentó una trombosis venosa profunda sin embolismo pulmonar. Apareció hemorragia o hematomas en nueve pacientes del grupo con HBPM (19,6%) frente a uno del grupo control (2,2%), siendo esta diferencia estadísticamente significativa (p = 0,015).
Conclusiones:1) La profilaxis domiciliaria de ETV con HBPM no disminuye la mortalidad en los pacientes con EPOC evolucionado y supondría un coste añadido a dicha enfermedad. 2) La administración de HBPM aumenta el riesgo de sangrado en los pacientes con EPOC evolucionado.
LA RESPUESTA INFLAMATORIA EN LA EPOC ES INDEPENDIENTE DE LA ACTIVACIÓN DEL FACTOR NUCLEAR NF-KAPPA B
B.G. Cosío, E. Jazrawi, I. Adcock y P.J. Barnes
Thoracic Medicine Royal Brompton Hospital. Londres (Gb).
Introducción: La enfermedad pulmonar obstructiva crónica (EPOC) se caracteriza por una respuesta inflamatoria amplificada al humo del tabaco. NF-k B es un factor estimulador de la transcripción inflamatoria que puede ser activado por diversos estímulos, entre ellos el estrés oxidativo.
Objetivos: Estudiar la activación del NF-kB en macrófagos alveolares de pacientes con EPOC y su relación con marcadores inflamatorios celulares.
Métodos: Se realizo lavado broncoalveolar a 6 pacientes con EPOC, 6 fumadores con espirometría normal y 6 no fumadores. Tras recuento diferencial los macrófagos fueron incubados durante 24 horas, y estimulados con dexametasona (10-6M) y/o el inhibidor de NF-kB AS544660 (10-5M) más lipopolisacárido (LPS, 10m g/ml). La producción de IL-8 y GM-CSF en los sobrenadantes fueron cuantificadas mediante ELISA. Parte de los macrófagos fueron lisados y ensayados para actividad de histona deacetilasa (HDAC), actividad histona-acetil-transferasa (HAT) y activación de NF-kB. La localización de la fracción p65 fue estudiada por inmunocitoquímica en citocentrifugados y Western Blot en lisados nucleares.
Resultados: Los macrófagos alveolares de pacientes con EPOC mostraron una mayor localización nuclear del NF-kB (0,53 vs. 0,41 vs. 0,25 UO, p < 0,05, p < 0,01) Sin embargo, no hubo diferencias en la activación de NF-kB (0,431 vs. 0,387 vs. 0,486 UO, p = 0,15, p = 0,108) ni en la actividad HAT (3,89 vs. 4,506 UE, p = 0,12) entre fumadores y no fumadores. Los glucocorticoides y el inhibidor de IKK2 redujeron la producción de GM-CSF y IL-8 inducida por LPS de forma similar en fumadores y en EPOC (42 ± 2% vs. 45 ± 6% de supresión de IL-8, 74 ± 3% vs. 69 ± 2% de supresión de GM-CSF). Los macrófagos de pacientes con EPOC mostraron una mayor reducción de la actividad histona deacetilasa que los fumadores y no fumadores (5622 ± 521 vs. 3670 ± 392 vs. 2699 ± 322 AFU/ m g, p < 0,01, p < 0,01).
Conclusiones: El incremento en la transcripción inflamatoria en la EPOC es atribuible a una disminución de la actividad de la histona deacetilasa, pero es independiente de la activación NF-kB. Este hallazgo puede tener relevancia en la búsqueda de nuevas terapias antiinflamatorias para la EPOC.
BGC es Becario Separ 2002.
PAPEL DE LOS RECEPTORES TOLL LIKE DURANTE LAS EXACERBACIONES DE LA ENFERMEDAD PULMONAR OBSTRUCTIVA CRÓNICA
J. Pons*, J. Sauleda**, V. Regueiro*, C. Santos*, M. López**, J. Ferrer***, A.G. Agustí** y J.A. Bengoechea*
*Unidad de Investigación, **Neumología, ***Servicio de Inmunología. Hospital Universitari Son Dureta. Palma de Mallorca.
La Enfermedad Pulmonar Obstructiva Crónica (EPOC) se caracteriza por la existencia de inflamación pulmonar y sistémica que se incrementa durante los episodios de agudización (AEPOC). Aunque se desconoce la etiopatogenia de las mismas, un elevado porcentaje está asociado a infecciones de las vías respiratorias. Los receptores Toll like (TLR) reconocen patrones moleculares asociados a patógenos y su activación desencadena la liberación de citoquinas proinflamatorias. Con el fin de evaluar si la activación de los TLR contribuye a la inflamación sistémica durante la AEPOC, determinamos la expresión de TLR2 y TLR4 en monocitos de sangre periférica de pacientes con AEPOC (antes y después del tratamiento), EPOC estables y controles sanos. En pacientes con AEPOC (antes del tratamiento) la expresión de TLR2 (no TLR4): 1) fue mayor que en controles sanos (p < 0,05); 2) disminuyó tras el tratamiento (p < 0,05); y 3) no fue diferente a la de pacientes con EPOC estable (p = ns). Con el fin de estudiar los mecanismos subyacentes a esta alteración exploramos los efectos de citoquinas pro-inflamatorias, presentes en la circulación sistémica de pacientes con EPOC, sobre la expresión de TLR2 de individuos sanos. La interleuquina-6 aumentó la expresión de TLR2 (p < 0,05). Finalmente, dado que los corticoides sistémicos forman parte del tratamiento de los pacientes con AEPOC, evaluamos el efecto in vitro de metilprednisolona y dexametasona sobre la expresión de TLR en monocitos de sangre periférica y encontramos que disminuían la expresión de TLR2 (p < 0,05). Estos resultados sugieren que: a) el aumento de la expresión de TLR2 puede contribuir a la excesiva inflamación detectada en los pacientes con EPOC, especialmente durante las agudizaciones; y b) el efecto anti-inflamatorio de los corticoides puede ser mediado, al menos parcialmente, disminuyendo la expresión de TLR2.
Financiado por ABEMAR y FIS (RTIC C03/11).
PERFIL DE EXPRESIÓN DE CITOQUINAS POR LOS LINFOCITOS T CD4+ Y CD8+ EN PACIENTES CON ENFERMEDAD PULMONAR OBSTRUCTIVA CRÓNICA
B. Barceló1, J. Pons2, A. Fuster3, J. Sauleda3, J. Ferrer4 y A.G. Agustí3
1Análisis Clínicos, 2Unidad de Investigación, 3Neumología, 4Servicio de Inmunología Hospital Universitari Son Dureta. Palma de Mallorca.
La Enfermedad Pulmonar Obstructiva Crónica (EPOC) se caracteriza por una excesiva inflamación de las vías aéreas y del parénquima pulmonar. Una vez iniciado el proceso inflamatorio por el sistema inmune innato, el sistema inmune adquirido es el encargado de regular el perfil de respuesta inflamatoria. Esta puede ser: a) citotóxica, T helper-Th1/T citotóxica-Tc1 (mediada por IFN-* e IL-2) o b) humoral, Th2/Tc2 (mediada por IL-4, IL5, IL-10 e IL-13). El objetivo de nuestro estudio fue evaluar, a nivel celular, el perfil de expresión de citoquinas por los linfocitos T CD4+ (Th1 o Th2) y CD8+ (Tc1 o Tc2) de sangre periférica y lavado broncoalveolar (BAL) de pacientes con EPOC (n = 10; 64 ± 6 años, 49 ± 17 paq/año, FEV1 56 ± 10% ref, FEV1/FVC 52 ± 9), fumadores con función pulmonar normal (n = 8; 57 ± 8 años, 37 ± 10 paq/año, FEV1 88 ± 5% ref, FEV1/FVC 75 ± 5) e individuos no fumadores (n = 5; 52 ± 17 años, FEV1 94 ± 22% ref, FEV1/FVC 79 ± 4). Para ello estimulamos con PMA e Ionomicina, en presencia de Brefeldina, linfocitos T de sangre periférica y BAL. A continuación analizamos, utilizando un marcaje triple con anticuerpos monoclonales, mediante citometría de flujo, el porcentaje de linfocitos T CD4 y CD8 productores de citoquinas Th1/Tc1 (IL-2 e IFN-γ) o Th2/Tc2 (IL-4, IL-10 e IL-13). En sangre periférica la expresión de citoquinas Th1 fue similar en los tres grupos estudiados, mientras que los linfocitos T de pacientes con EPOC tenían una tendencia hacia un mayor porcentaje de linfocitos productores de citoquinas Th2 y de manera significativa de IL-13 (p < 0,05). En BAL no encontramos diferencias en la expresión de citoquinas Th1/Tc1 en los tres grupos evaluados. Finalmente, los pacientes con EPOC presentaron un mayor porcentaje de linfocitos Th2/Tc2 respecto a los individuos no fumadores y a los fumadores con función pulmonar normal.
Financiado por FIS (RITC C03/11, 02/0986), RESPIRA y ABEMAR.
PROGRAMA DE REHABILITACIÓN RESPIRATORIA EN PACIENTES CON INSUFICIENCIA RESPIRATORIA HIPERCÁPNICA SECUNDARIA A CIFOESCOLIOSIS
A. López Barrios, M.I. López Márquez, P. Cejudo Ramos, F. Ortega Ruiz, E. Barrot Cortés y T. Montemayor Rubio
Unidad Médico Quirúrgica de Enfermedades Respiratorias. H.U Virgen del Rocío. Sevilla.
Objetivo: Valoración inicial de un programa de entrenamiento al ejercicio de pacientes con insuficiencia respiratoria hipercápnica secundaria a cifoescoliosis severa.
Material y método: Se diseñó un programa de entrenamiento para pacientes con cifoescoliosis, en situación de estabilidad clínica, con terapia adecuada y ventilación mecánica no invasiva al menos en los últimos seis meses. Previa a la inclusión se les sometió a valoración funcional mediante: gasometría arterial, espirometría, pletismografía, presiones musculares máximas, estimación de fuerza muscular por test 1 RM, test de esfuerzo máximo, submáximo y Shuttle Walking Test (SWT), así como valoración de la disnea y calidad de vida mediante test de BDI y CRDQ. Se incluyeron 13 pacientes, estableciendose dos grupos: control y entrenamiento, con 4 y 9 pacientes respectivamente. El programa de entrenamiento duró 12 semanas y consistió en sesiones de 40 minutos de duración, que se repartieron del siguiente modo: 20 minutos de bicicleta ergométrica, con carga inicial del 70% del consumo de oxígeno máximo inicial, aumentando la carga cada 2 semanas según tolerancia; y el resto del tiempo lo dedican a levantamiento de pesas en 2 series de 6 repeticiones de 5 ejercicios (percha, mariposa y barra para brazos, y extensión y flexión de piernas).
Resultados: En el grupo control, no se observaron diferencias estadísticamente significativas, en las pruebas de valoración funcional realizadas antes y después de pasados 3 meses. En el grupo entrenamiento, se observó un aumento significativo en todos los ejercicios de entrenamiento a fuerza, así como un aumento en la distancia recorrida en el SWT (185m [120-257,5] a 285m [243,75-345]; P50 [P25-P75], p < 0,046). Además se observa un aumento significativo en el test de calidad de vida tanto en el ítem fatiga (p < 0,046) como en el ítem función emocional (p < 0,027).
Conclusiones:1) Un programa de entrenamiento al ejercicio en éste tipo de pacientes aumenta de forma significativa la tolerancia al ejercicio y la fuerza muscular periférica. 2) Esta mejoría tiene repercusión en una mejoría significativa en el test de calidad de vida.
RELACIÓN DE LA MUTACIÓN EN EL EXON 3 DE LA ENZIMA ÉPOXIDO HIDROLASA MICROSOMAL CON LA GRAVEDAD DE LA EPOC
R. Recuero*, M. Schaper**, E. Rodríguez*, S. Martí*, F. Rodríguez-Frias**, R. Jardí**, J. Ferrer* y R. Vidal*
*Neumología, **Genética H.G. Vall d'Hebron. Barcelona.
Se han descrito tres genotipos para el exon 3 de la époxido hidrolasa microsomal (mEH): 1) Homocigoto normal para Tyr 113, 2) Heterocigoto (Tyr 113-His) y 3) Homocigoto mutante (His 113). La proporción de individuos homocigotos mutantes para His 113 es significativamente superior en los pacientes con EPOC que en la población sana (10% y 1% respectivamente), diferencia descrita en nuestro estudio anterior1.
Objetivos: Averiguar si existe una relación entre la proporción de mutación para His 113, la gravedad y la precocidad de la aparición de la EPOC.
Población y métodos: Se estudiaron 163 pacientes con EPOC, 98 hombres y 7 mujeres, 153 fumadores (media de 56 paq/año), con edad de 62 años (r = 39-81). La EPOC fue clasificada de acuerdo con el FEV1 (GOLD reagrupada en dos categorías). Se determinó el genotipo de la epóxido hidrolasa microsomal (exon 3) en sangre periférica con el analizador LightCycler System.
Resultados: De los 163 pacientes: 83 (50,9%) presentan genotipo homocigoto normal (WT), 65 (39,9%) el heterocigoto (HT) y 15 (9,2%) el homocigoto mutante (MT). La distribución de los genotipos según gravedad de la EPOC fue la siguiente:
No se encontraron diferencias significativas en la edad y gravedad de la EPOC ni en el grado de tabaquismo entre el grupo homocigoto mutante (MT) y el resto.
Conclusión: Aunque los individuos homocigotos mutantes para el exon 3 de la (mEH) tengan susceptibilidad de desarrollar EPOC no hemos encontrado relación con la gravedad de la EPOC, la precocidad de su aparición y el grado de tabaquismo.
1Rodríguez F, et al. Analytical Biochemistry2002.
Financiada en parte por la beca Novest/Esteve (FUCAP 2002).
RELACIÓN DE 2 CUESTIONARIOS DE CALIDAD DE VIDA CON LA MORTALIDAD EN LA EPOC
F.J. Moraza Cortes*, C. Esteban Gonzalez*, M. Aburto Barrenechea*, J. Quintana** y A. Capelastegui*
*Neumología, **Unidad de Epidemiología. H. de Galdakao. Galdakao.
Se ha relacionado la mortalidad en general en la EPOC con la calidad de vida relacionada con la salud (CVRS), medida esta tanto con cuestionarios genéricos como específicos. Algunos autores han descrito que determinados cuestionarios de CVRS no son adecuados como predictores de mortalidad.
Con el objetivo de evaluar si dos de los cuestionarios específicos de CVRS más utilizados en la EPOC predicen la mortalidad general de estos pacientes hemos analizado una cohorte de 611 pacientes con EPOC entre 1998-2001. En el momento de la inclusión de los pacientes la edad media era 67,2 ± 8,4 años y el FEV1% 49,7 ± 14,56. La CVRS fue medida mediante el St George Respiratory Questionnaire (SGRQ) y el Chronic Respiratory Questionnaire (CRQ). En el momento de la evaluación en 2001 se estudiaron 584 pacientes (95,6%) de los cuales 94 habían fallecido (16,1%) Las causas del fallecimiento se obtuvieron de la base de datos informática del hospital y del registro de mortalidad. Al inicio del estudio los pacientes que permanecían vivos en el momento del seguimiento fueron más jóvenes (66,1 vs. 70,2 años), tenían mayor FEV1% (50,7 vs. 43,6) y presentaban una menor puntuación total en el SGRQ (39,5 vs. 48,4) y una mayor puntuación total en el CRQ (99,5 vs. 91,7) todos estos valores con diferencias estadísticamente significativas. No se encontraron diferencias en el IMC ni en el número de enfermedades asociadas. En dos modelos independientes de Cox que incluían la edad, FEV1% tanto la puntuación total del SGRQ como la del CRQ se relacionaron significativamente con la mortalidad general. En conclusión ambos cuestionarios son predictores de la mortalidad en los pacientes con EPOC.
Proyecto financiado por el FIS 97/0326.
RELACIÓN ENTRE DIFERENTES MODALIDADES DE ANÁLISIS DE LA TOLERANCIA AL EJERCICIO EN LA EPOC Y LA ACTIVIDAD FÍSICA COTIDIANA
A. Santiago, F. García Río, V. Lores, J.M. Pino García, O. Mediano San Andrés, A. Alonso Fernández, J. Fernández-Lahera y J. Villamor León
Neumología. Hospital Universitario La Paz. Madrid.
Objetivos: Relacionar la actividad física cotidiana con la tolerancia al ejercicio, tanto en términos de ejercicio máximo como de resistencia al ejercicio submáximo. Determinar cuál es el tipo de ejercicio que mejor se relaciona con la actividad física cotidiana.
Metodología: Se incluyeron a 48 pacientes con EPOC (4 mujeres y 44 hombres, con una edad media de 63 ± 7 años), siendo un 23% fumadores activos (FVC 70 ± 14%, FEV1 45 ± 15% y FEV1/FVC 51 ± 13%). Se efectuó un registro de su actividad física cotidiana de jueves a lunes mediante un acelerómetro RT3TM (Stayhealthy), que midió la magnitud del vector de desplazamiento (VMU). Se llevaron a cabo dos 6'walking test, valorando la distancia recorrida, desaturación y cambio de puntuación de la escala de Borg en la última. Se realizó una prueba de esfuerzo progresivo, con incrementos de potencia de 15 wat/min, en cicloergómetro (Oxycon Alpha, Jaeger). Se registró la potencia (W), ventilación, volumen corriente, equivalentes ventilatorios de O2 y CO2, consumo de oxígeno (V'O2), frecuencia cardiaca, saturación de oxihemoglobina y pulso de oxígeno en reposo y en carga máxima. Se determinó el umbral anaeróbico por el método de la V-slope modificado. Otro día, se realizó una prueba de ejercicio en cicloergómetro a carga constante (60% Wpico) y se determinó el tiempo límite de resistencia (tLIM).
Resultados: El VMU medio de los pacientes estudiados fue 176,1 ± 92,2 unidades. En la prueba de la caminata de produjo un incremento de la disnea en la escala de Borg de 2 ± 1, una caída de la SpO2 del 6 ± 5% y los pacientes recorrieron una distancia media de 403 ± 110 metros. En la prueba de ejercicio cardio-respiratorio progresivo, alcanzaron una potencia pico de 59 ± 26 watios y un consumo de oxígeno pico de 17,4 ± 4,5 mL/min/Kg. Los pacientes mantuvieron una resistencia al ejercicio de carga constante con un tLIM de 372 ± 146 seg. El VMU se relacionó significativamente con la distancia recorrida en el 6'walking test (r = 0,577, p < 0,001), potencia pico (r = 0,502, p < 0,01) y consumo de oxígeno pico (r = 0,733, p < 0,001) durante un ejercicio progresivo y con el tLIM en el ejercicio de carga constante (r = 0,802, p < 0,001). Un análisis de regresión múltiple escalonada, identificó a la distancia recorrida, al V'O2 pico y al tLIM como predictores independientes del VMU (r2 = 0,786, p < 0,001). El mayor peso en la ecuación de predicción correspondió al tLIM.
Conclusión: La tolerancia al ejercicio guarda una estrecha relación con la actividad física cotidiana de pacientes con EPOC. De las diferentes pruebas de ejercicio, el tiempo de resistencia en un esfuerzo submáximo parece ser el que mejor se relaciona con la actividad física cotidiana.
Financiada parcialmente por NEUMOMADRID 2002.
RELACIÓN ENTRE LAS VARIABLES DE "CALIDAD DE VIDA RELACIONADA CON LA SALUD" Y LAS PRUEBAS DE ESFUERZO SUBMÁXIMO Y MÁXIMO EN LA EPOC
M.C. Puy Rion, I. Solanes, R. Güell, N. Calaf, F. Morante, T. Feixas, M. González y P. Casan
Neumología Hospital de la Santa Creu i Sant Pau. Facultad de Medicina. UAB. Barcelona.
Introducción: La capacidad de realizar las actividades de la vida diaria y los aspectos evaluados por los cuestionarios de calidad de vida en la EPOC se relacionan directa y significativamente con la prueba de esfuerzo submáximo. La relación de estos aspectos con la prueba de esfuerzo máximo no ha sido suficientemente evaluada.
Objetivo: Analizar la relación entre las variables de "calidad de vida relacionada con la salud" y las obtenidas en la prueba de esfuerzo submáximo y máximo. A su vez, estudiar la relación entre ambas pruebas de esfuerzo.
Material y métodos: Se analizaron los datos de 60 pacientes diagnosticados de EPOC (edad: 65 +/- 7 años; FEV1: 35 +/- 14% v. ref) que participaron en un programa de rehabilitación respiratoria. Para medir la calidad de vida se utilizó el cuestionario CRQ, previamente validado. La prueba de esfuerzo submáximo (6 minWT) se realizó en un pasillo del centro (25m) según procedimiento de Butland et al (BMJ-1982) y la prueba de esfuerzo máximo en un cicloergómetro, según procedimiento habitual (NL. Jones) (100 Kpm/min hasta el máximo limitado por síntomas). Se estudió la relación entre las diferentes áreas del CRQ, la distancia recorrida en los 6 minutos y las variables de la prueba de esfuerzo máximo.
Resultados:
Conclusiones: Los dominios evaluados en el CRQ sobre "calidad de vida relacionada con la salud" están mejor relacionados con la prueba de ejercicio submáximo que con las variables de la prueba de esfuerzo máximo. Aunque existe relación estadísticamente significativa entre ambas pruebas de esfuerzo, el bajo valor de las "r" sugiere que ambas determinaciones pueden aportar información independiente en otras áreas relacionadas.
REPERCUSIONES CLÍNICAS Y FUNCIONALES DEL GRADO DE LIMITACIÓN ESPIRATORIA DEL FLUJO AÉREO EN PACIENTES CON EPOC GRAVE
S. Mota*, R. Güell**, I. Solanes**, J. Giner**, E. Codina**, F. Morante**, M. Orozco***, J. Gea***, P. Casan** y J. Sanchos**
*U. Neumología H. Sta. Caterina. Girona, **Dept. Neumología Hospital Universitari de la Santa Creu i Sant Pau. Barcelona, ***Neumología H. del Mar-IMIM. Barcelona.
Introducción: En pacientes con EPOC de distinta gravedad, el porcentaje del volumen corriente (VT) en que el flujo espiratorio es el máximo posible (porcentaje de limitación espiratoria del flujo aéreo o LeFA) durante la respiración en reposo, se ha relacionado con el desarrollo de hiperinflación dinámica (HD) y con una disnea más limitante en las actividades de la vida diaria.
Objetivo: Estudiar las implicaciones a nivel fisiológico y clínico del grado de LeFA en reposo en pacientes con EPOC grave.
Método: En 25 varones diagnosticados de EPOC GOLD III-IV se determinó en reposo y durante el ejercicio submáximo (en cicloergómetro, al 50% y al 70% de la carga máxima alcanzada en una prueba incremental limitada por síntomas) la presencia de LeFA (método de NEP), el patrón ventilatorio y el volumen telespiratorio (maniobras de capacidad inspiratoria). Se realizaron también medidas de función pulmonar (espirometría, pletismografía corporal, difusión del CO, presiones máximas en boca y gasometría arterial), prueba de caminar 6 minutos y se cuantificó el nivel de disnea mediante la escala MRC y la calidad de vida relacionada con la salud con el St. George Respiratory Questionnaire (SGRQ).
Resultados: 13 pacientes presentaban LeFA en reposo en menos del 40% del VT (grupo 1: LeFA media = 14% ± SE = 4%; FEV1= 31 ± 3% v. ref.) y 12 en más del 40% del VT (grupo 2: LeFA = 60 ± 3%; FEV1= 31 ± 2% v. ref.). Ambos grupos fueron comparables en variables antropométricas, función pulmonar, capacidad de esfuerzo, HD durante el ejercicio, disnea y calidad de vida (el grupo 2 mostró un mayor consumo pico de O2, superiores presiones máximas, menor HD y mejor puntuación en el SGRQ, aunque sólo se aproximaron a la significación estadística, definida como p < 0,05). El grupo 1 mostró una PCO2 significativamente menor que la del grupo 2 (42 ± 2 vs. 48 ± 2 mm Hg).
Conclusión: En pacientes con EPOC grave un mayor grado de LeFA en reposo no se asocia con una peor situación clínica (en términos de capacidad de esfuerzo, disnea y calidad de vida), ni con mayor HD, pero si con hipercapnia.
Financiado en parte por becas SEPAR, FUCAP y FISS.
RESULTADOS A LARGO PLAZO DE LA CIRUGÍA DE REDUCCIÓN DE VOLUMEN PULMONAR EN EL ENFISEMA SEVERO
L. Molins López-Rodó, C. Simón Adiego, E. Ollé Sesé y G. Vidal López
Cirugía Torácica Hospital Sagrat Cor. Barcelona.
Introducción: La Cirugía de Reducción de Volumen Pulmonar (CRVP) en el enfisema severo está siendo reevaluada tras la reciente publicación de la experiencia americana en el estudio NETT.
Objetivos: Presentar los resultados a largo plazo de la CRVP en 16 pacientes con enfisema pulmonar severo intervenidos en nuestro centro.
Material y métodos: Desde Mayo de 1995 a Mayo de 2003 fueron intervenidos de CRVP 16 pacientes varones entre 34 y 71 años (61,8 a) habiendo completado un mínimo de dos meses de rehabilitación respiratoria. Siete pacientes (43,7%) eran portadores de O2 y/o tratados con corticoides. El Índice de Disnea (ID) según la ATS fue de 4 en diez pacientes, de 3 en cinco y de 2 en el restante. Las medias preoperatorias de ID fue de 3,6; FEV1: 31,1%; TLC: 143%; RV: 264%; DLCO: 46,3% y PO2: 68,5 mmHg.
Resultados: Se realizó CRVP unilateral en 10 pacientes (7 por toracotomía y 3 por videotoracoscopia) y bilateral en 6 (5 por esternotomía media y uno por toracomías metacrónicas). En dos casos se asoció un ca, broncogénico. Hubo una muerte a las 48h postop (6,2%) por Insuficiencia Respiratoria (IR) y defecto de reexpansión bilateral. La morbilidad de 7 pacientes (43,7%) fue en dos casos por edema de reexpansión y neumotórax bilateral y en los cinco restantes por fuga aérea de más de 10 días. La estancia en UCI osciló entre 1 y 20 días (2,3d) y en el hospital entre 5 y 28 días (12,5d). 7 pacientes (46,7%) están vivos a los 48.8 meses de seguimiento medio habiendo fallecido 5 (33,3%) por IR con una supervivencia media de 28,6 meses y otros tres (20%) por otras causas (dos de infarto y uno de metástasis) en un seguimiento medio de 49 meses. La supervivencia acumulada al año postoperatorio es del 93,3%, a los 2 años del 86,1%, a los 3 años del 78,3%, a los 4 años del 59,6% y a los 5 años del 29,8%. La mediana de supervivencia es de 49 meses. Los resultados funcionales postoperatorios mostraron unos valores medios a los 3 meses, 1 año y 3-5 años de: ID: 2,0, 1,7, 1,6; FEV1: 41,7%, 43,2%, 49,8%; TLC: 106%, 94,8%, 90,2%; RV: 153,5%, 122,1%, 119%; DLCO: 66,7%, 50,6%, 41% y PO2: 66,3mmHg, 70mmHg, 74,2mmHg.
Conclusiones: La CRVP en pacientes seleccionados con enfisema severo constituye una alternativa válida al tratamiento médico, con morbi-mortalidad aceptables y mejoría subjetiva y objetiva de la disnea a corto y largo plazo.
TABAQUISMO Y SUSCEPTIBILIDAD A LA EPOC: RELACIONES CON LA EXPRESIÓN DE TGF-B1 EN EL EPITELIO BRONQUIAL
M. Orozco-Levi*, B. Abeijón Ynsua*, A. Ramírez-Sarmiento**, J.M. Broquetas Doñate* y V. Curull Serrano*
*Unidad de Endoscopia Respiratoria, Servicio de Neumología, **Grupo de Investigación en Músculo, IMIM Hospital del Mar. Barcelona.
Antecedentes: El humo del tabaco es la principal causa de enfermedad pulmonar obstructiva crónica (EPOC). Sin embargo, el tabaco no es un factor suficiente, pues no todos los individuos fumadores son susceptibles de desarrollar las alteraciones bronquiales y alveolares propias de la enfermedad (i. e., individuos no-susceptibles). Existen evidencias que sugieren que el proceso de remodelado bronquial puede ser un evento primario en la historia natural de la enfermedad y contribuir independientemente al desarrollo y persistencia del proceso inflamatorio.
Objetivo: El objetivo del presente estudio fue evaluar la expresión en las vías aéreas de TGF-b1 (transforming growth factor - b1), uno de los factores de crecimiento celular más potentes, en relación con la presencia y gravedad de la EPOC.
Métodos: Se diseñó el presente un estudio de tipo transversal para evaluar la expresión de TGF-b1 a nivel del epitelio bronquial mediante la obtención de biopsias en una población seleccionada de 32 pacientes (género masculino, 65 ± 11 años) llevados a fibrobroncoscopia con fines diagnósticos. Se tomaron biopsias bronquiales de lugares anatómicos normalizados (espolones de división segmentarios), que fueron procesadas mediante técnicas de inmunohistoquímica para evaluar la expresión de TGF-b1 en el epitelio bronquial. Los pacientes seleccionados se distribuyeron en tres grupos comparables con el objetivo de evaluar la eventual relación de la modulación de dicha molécula de TGF-b1 con las variables tabaquismo y presencia de EPOC. El primer grupo estuvo formado por individuos fumadores con función pulmonar normal (FEV1 > 80% pred); el segundo, por pacientes fumadores y con criterios de EPOC; y el tercer grupo, por pacientes ex-fumadores y criterios de EPOC.
Resultados: La integridad epitelial (índice epitelial) fue mayor en los individuos fumadores sin EPOC que en los pacientes portadores de EPOC. La presencia de EPOC se asoció a un incremento del grosor de la membrana basal (p < 0,05) y de expresión epitelial de TGF-b1 (odds ratio: 1,39; p < 0,05), aunque estas dos variables no correlacionaron entre sí. El deterioro del FEV1 y del cociente FEV1/FVC mostró una correlación lineal con el incremento de expresión del TGFb1 (p < 0,05, ambos). La edad ni el estado nutricional (según el BMI) justificaron las diferencias obtenidas. Los parámetros de intercambio gaseoso no mostraron asociaciones estadísticas con la expresión epitelial de TGF-b1.
Conclusiones: El presente estudio ilustra la existencia de un perfil diferencial de expresión bronquial de TGF-b1 en los individuos susceptibles a la EPOC cuando se comparan con fumadores activos no susceptibles. Específicamente, la presencia de EPOC y tabaquismo actual se asocia a una sobrexpresión de TGF-b1 al comparar con los fumadores no susceptibles. Esta modulación correlaciona linealmente con el deterioro del FEV1 y disminuye a niveles de expresión de menor grado en los pacientes con EPOC que han cesado el tabaquismo.
(Becas ARMAR).
UTILIDAD DEL REGISTRO DE LA ACTIVIDAD FÍSICA COTIDIANA MEDIANTE UN ACELERÓMETRO EN LA ESTIMACIÓN DEL DESARROLLO DE HIPERINSUFLACIÓN DINÁMICA EN PACIENTES CON EPOC
V. Lores, F. García Río, A. Santiago, R. Álvarez-Sala Walther, A. Alonso Fernández, O. Mediano San Andrés, B. Rojo, J.M. Pino García y J. Villamor León
Neumología Hospital Universitario La Paz. Madrid.
La hiperinsuflación dinámica constituye uno de los principales limitantes al ejercicio en los pacientes con EPOC.
Objetivo: Valorar la utilidad del registro de la actividad física cotidiana en pacientes con EPOC para estimar el desarrollo de hiperinsuflación dinámica.
Metodología: Se incluyeron en el estudio a 40 pacientes diagnosticados de EPOC (cuatro mujeres y 36 hombres, con una edad media de 62 ± 8 años). Once enfermos eran persistían en el tabaquismo activo (27%) y los restantes eran ex-fumadores. Se efectuó un registro de su actividad física cotidiana de jueves a lunes mediante un acelerómetro RT3TM (Stayhealthy), que midió la magnitud del vector de desplazamiento (VMU). A todos los sujetos se les realizó una gasometría arterial basal, espirometría, pletismografía y determinación del factor de transferencia de CO (MasterLab 4.0, Jaeger). Se realizó una prueba de esfuerzo progresivo, con incrementos de potencia de 15 wat/min, en cicloergómetro (Oxycon Alpha, Jaeger). En reposo y al 40, 60 y 80% de la potencia máxima se llevó a cabo un análisis intra-breath para determinar el volumen pulmonar tele-espiratorio (EELV) y el volumen pulmonar tele-inspiratorio (EILV) a partir de dos maniobras de capacidad inspiratoria. Se consideró hiperinsuflación dinámica cuando el EELV aumentó en ejercicio con respecto al valor obtenido en reposo.
Resultados: 27 pacientes (68%) desarrollaron hiperinsuflación dinámica durante el ejercicio, con un incremento medio del EELV de 0,94 ± 0,17 L (13,7 ± 2,3% TLC). El género, hábito tabáquico y la gravedad de la EPOC no se asociaron con el desarrollo de hiperinsuflación dinámica. Con respecto a los enfermos que no la experimentaron, aquellos que desarrollaron hiperinsuflación dinámica mostraron un mayor tiempo de evolución de la enfermedad (8 ± 1 vs. 4 ± 1 año, p = 0,004) y un menor VMU (141,4 ± 11,0 vs. 237,1 ± 29,6, p = 0,004). No se apreciaron diferencias entre ambos grupos en los volúmenes pulmonares, resistencia y factor de transferencia de CO. Se comprobó que existía una relación inversamente proporcional entre el VMU y el cambio en el EELV (r = -0,450, p = 0,004). Por último, un punto de corte para el VMU de 179, permite estimar hiperinsuflación dinámica con una sensibilidad del 53% y una especificidad del 83%.
Conclusión: La actividad física cotidiana mantiene una buena relación con el desarrollo de hiperinsuflación en la EPOC.
Financiada parcialmente por NEUMOMADRID 2002.
VALIDACIÓN DE DOS CUESTIONARIOS DE ACTIVIDAD FÍSICA EN UNA POBLACION DE PACIENTES CON ENFERMEDAD PULMONAR OBSTRUCTIVA CRÓNICA (EPOC)
J. Vilaró*, E. Gimeno*, N. Sánchez*, I. Díaz*, C. Hernando* y J. Roca**
*EUIF Blanquerna, Universitat Ramon Llull Fundació Clínic, IDIBAPS. Barcelona, **Neumología Hospital Clínic, IDIBAPS. Barcelona.
La limitación de la capacidad de ejercicio es una característica de la EPOC con un papel relevante en el pronóstico de la enfermedad y la utilización de servicios sanitarios. La intolerancia al ejercicio potencia el sedentarismo que a su vez disminuye la eficiencia del músculo periférico y aumenta la demanda ventilatoria. En nuestro ámbito, la inexistencia de cuestionarios que permitan la evaluación del nivel de actividad física diaria es un elemento limitante en la evaluación de estos pacientes. Nuestro objetivo fue la validación al castellano de dos cuestionarios de actividad física: el London Chest Activities of Daily Living (LCADL) y el Voorrips Physical Activity Questionnaire (Voor). Después efectuar traducción y retro-traducción, ambos cuestionarios se aplicaron a 55 pacientes con EPOC (66 ± 8 años, FEV1 1,16 ± 0,54 l, 39 ± 15% ref.) en dos ocasiones con un intervalo no superior a un mes, para valorar la fiabilidad y reproducibilidad de los mismos. Para el LCADL, los valores obtenidos fueron 20 ± 11 y 19 ± 11, LCADL1 LCADL2, respectivamente (p = 0,42) y 14 ± 10 vs. 13 ± 8 para Voor1 y Voor2 (p = 0,29). Los coeficientes de correlación en ambos casos (0,97 y 0,95, respectivamente) (p < 0,0001 en ambos) fueron elevados. En el Voor, el análisis de fiabilidad de los sub-apartados: actividades caseras, (r = 0,96), tiempo libre, (r = 0,90) y actividades deportivas (r = 0,97) presentó buenos resultados. Además, cada uno de estos cuestionarios (LCDAL y Voor) presentó una aceptable correlación con la calidad de vida (SGRQ) y el índice de disnea (MRC). Concluimos que las versiones españolas de los cuestionarios de actividad física evaluados son fiables y presentan una buena asociación con la calidad de vida. Por ello, aconsejamos su utilización para la medición de la actividad física en pacientes con EPOC.
Con el soporte de SEPAR: beca Área de Enfermería y Fisioterapia 2002, IMAGIM.
Oxigenoterapia
CONSULTA MONOGRÁFICA DE TERAPIAS RESPIRATORIAS DOMICILIARIAS. UNA CUESTIÓN DE CALIDAD
F. Marín Sánchez, L. Fernández de Rota García, M.C. Soria Esojo, G. de Luiz Martínez, M. Vidal Díaz y M. Rosales Jaldo
Neumología Hospital Virgen de la Victoria. Málaga.
Objetivo: Evaluar determinados parámetros de calidad tras la creación de una Consulta de Terapias Respiratorias Domiciliarias (CTRD) coordinada con el resto de niveles asistenciales, la empresa suministradora y la administración del hospital, después de cinco años de actividad (1999-2003).
Metodología: Aplicamos los criterios SEPAR respecto a la indicación de la oxigenoterapia domiciliaria (OD) y los de la "National Association for Medical Direction of Respiratory Care Consensus Group" para indicar nebulizadores domiciliarios (ND). Consideramos como criterios de calidad: Indicación idónea, adecuado cumplimiento, prescripción del aparato adecuado, continuidad asistencial a los pacientes, adecuada información escrita y verbal al enfermo, detección de deficiencias de la empresa que presta el servicio, participación de la CTRD en la elección de la empresa suministradora y corrección de la hipoxemia.
Resultados: Estudiamos a 1320 pacientes. Se retiró la prestación a 379 de ellos tras la primera evaluación.
Evolución de los parámetros de calidad
Conclusiones: La CTRD ha permitido mejorar los parámetros de calidad en el control y seguimiento de los pacientes con terapias respiratorias en domicilio. Se ha creado un circuito permanente y ágil entre los diferentes niveles asistenciales que mejora el control del paciente con Insuficiencia respiratoria crónica.
COR PULMONALE EN PACIENTES CON EPOC QUE PRECISAN OXIGENOTERAPIA DOMICILIARIA (OCD): RENDIMIENTO DE LA ECOCARDIOGRAFÍA TRANSTORÁCICA
J. Tárrega*, A. Antón*, R. Güell*, M. Mayos*, E. Farrero**, S. Martí***, E. Prats**, X. Muñoz*** y J. Sanchis*
*Neumología Hospital Universitari de la Santa Creu i Sant Pau. Barcelona, **Neumología Hospital Universitari de Bellvitge. L'Hospitalet Del Llobregat, ***Neumología H.G. Vall d'Hebron. Barcelona.
Objetivo:Primario: Evaluar el rendimiento diagnóstico de la ecocardiografía transtorácica en la valoración del cor pulmonale (CP) en pacientes con EPOC y criterios de OCD. Secundario: Analizar la posible relación entre la presencia de hipoventilación nocturna y cor pulmonale.
Material y método: Se han estudiado 66 pacientes con EPOC estable (FEV1 24 ± 7% v. ref) e indicación de OCD (PaO2 54 ± 6 mmHg, PaCO2 53 ± 7 mmHg). Se realizó ecocardiografía transtorácica para estimar la presión arterial pulmonar (PAP) y valorar la presencia de signos ecocardiográficos de CP. Se analizaron muestras de gases arteriales en vigilia y durante el sueño (3 a. m., 7 a. m.) con oxigenoterapia ajustada durante el día hasta conseguir una SpO2≥90%. Consideramos "respuesta inadecuada" a la oxigenoterapia (RI) si, en una o ambas determinaciones nocturnas, la PaCO2 incrementó > 10 mmHg con respecto a la vigilia.
Resultados: La PAP pudo ser estimada en el 71% de los pacientes obteniendo una PAP media de 43 ± 9 mmHg. En 32 pacientes (48,5%) se objetivo dilatación de cavidades derechas. Quince pacientes (23%) desarrollaron RI a la oxigenoterapia. El 60% de los pacientes con RI y el 45% de los que no desarrollaron RI presentaban cor pulmonale (p = 0,495). El incremento medio de la PaCO2 a las 7 a. m. respecto a la vigilia en los pacientes con cor pulmonale fue de 5 ± 10mmHg en el grupo de RI y 3 ± 6mmHg en el grupo que no desarrolló RI (p = 0,179).
Conclusiones:1) En pacientes con EPOC y OCD la ecocardiografía transtorácica permite la estimación de la PAP en un porcentage aceptable de casos. 2) Los pacientes que desarrollan respuesta hipercápnica nocturna a la oxigenoterapia tienen mayor tendencia a presentar cor pulmonale aunque no de forma significativa. 3) La presencia de cor pulmonale se asocia a un mayor aumento de la PaCO2 nocturna con la oxigenoterapia.
* Parcialmente financiado por red RESPIRA y SEPAR (RTICISCIII).
ESTADO DE LA OXIGENOTERAPIA CRÓNICA DOMICILIARIA EN UN HOSPITAL DE 2º NIVEL SIN CONSULTA MONOGRÁFICA DE OXIGENOTERAPIA
A. Marín Arguedas, R. Calvet Madrigal, R. Montoliu Tarramera, C. Santiveri Gilabert y J.L. Marín Ripoll
Respiratorio Hospital Dos de Maig. Barcelona.
Estudio observacional, descriptivo de pacientes portadores de oxigenoterapia domiciliaria prescrita por nuestro centro.
Objetivo: Análisis de la cumplimentación de las recomendaciones SEPAR en nuestros pacientes.
Método: Creación de una consulta monográfica de oxigenoterapia domiciliaria, donde se recogen datos demográficos, se hace seguimiento clínico y pueden realizarse exploraciones complementarias (gasometría arterial, RX de tórax, espirometría...). El período de estudio fue Noviembre-Diciembre 2002. Fueron valorados 26 pacientes 57% hombres y 42% mujeres.
Resultados: La edad media en el momento del seguimiento fue de 78 años (64-92). La PaO2 en el momento de la prescripción fue de 51,4 mmHg (40-72). La PaCO2 fue de 50 mmHg (28-72). El FEV1 fue del 36% del valor de referencia (23-64). Habían sido prescritos el 73% por Respiratorio y el resto por Medicina Interna. El control tras la prescripción fue realizada por Respiratorio únicamente en el 57% de los casos, 11% por el médico de atención primaria, 8% por el Servicio de Medicina Interna, 8% por otros hospitales, 8% por Neumólogo de zona y un 8% no seguían ningún tipo de control. El tiempo medio de la prescripción era de 23 meses (1-132) y la PaO2 media en el momento del control en la consulta de oxigenoterapia era de 60mmHg (37-76). Ante los hallazgos clínicos y gasométricos fueron retirados el 26% (9/26) de las oxigenoterapias controladas en este periodo.
Conclusión: Es importante la creación de consultas monográficas de oxigenoterapia domiciliaria para racionalizar la aplicación de esta terapia.
FACTORES IMPLICADOS EN LA VARIABILIDAD DE LA PREVALENCIA DE OXIGENOTERAPIA DOMICILIARIA EN ANDALUCÍA
A. León1, L. Olea2, B. Jurado3, A. Arnedillo1, S. Cano4, F. Casas5, J.L. López-Campos1, L. Muñoz3 y S. López6
1Neumología Hospital Universitario Puerta del Mar. Cádiz, 2Gestión de Conciertos SAS. Sevilla, 3Neumología Hospital Universitario Reina Sofía. Córdoba, 4Neumología Hospital Universitario Virgen del Rocío. Sevilla, 5Neumología Hospital San Cecilio. Granada, 6Neumología Hospital Universitario Virgen de las Nieves. Granada.
Introducción: Existe una amplia variabilidad en la prevalencia de oxigenoterapia domiciliaria (OD) entre diferentes países e incluso entre diferentes áreas geográficas de un mismo país. Los motivos que justifican dicha variabilidad son pobremente conocidos en la actualidad.
Objetivos: Conocer la estructura organizativa para la prescripción de OD en los distintos hospitales del Servicio Andaluz de Salud y estudiar los posibles factores implicados en la variabilidad de la prevalencia de OD.
Material y métodos: En el mes de Febrero del 2002 se remitió una encuesta a cada uno de los responsables de OD de cada área hospitalaria o en su defecto al jefe de la unidad de neumología si no existían responsables de la OD. La encuesta recogía diferentes aspectos relacionados con la estructura organizativa para la prescripción y posibles factores relacionados con la prevalencia. Se obtuvieron los datos de facturación del SAS. El estudio se realizó sobre las 29 áreas hospitalarias que configuran el SAS y que asisten a una población de 6.796.964 habitantes.
Resultados: La prevalencia global de OD fue de 184 por 100.000 habitantes (valores límites: 71 - 473). Veinte áreas hospitalarias estaban en el rango entre 125 y 275. La primera indicación de OD podían realizarla sólo los servicios hospitalarios en 14 de las áreas hospitalarias (48,3%), en otras 14 áreas podía realizarla cualquier facultativo. La prevalencia en las áreas donde sólo podían realizar la prescripción los servicios hospitalarios era de 186, mientras que cuando era cualquier facultativo del área la prevalencia era de 215 (p = NS). Existían personas específicas o consultas específicas para el control de la OD en 17 (58,6%) áreas. En éstas, la prevalencia era de 169 frente a 237 de las áreas sin esta estructuración (p = 0,03). Se estudió la posible relación con la altitud sobre el nivel del mar, de forma que en 16 hospitales la altitud era menor de 150 metros, en 5 entre 250 y 450 y en los 8 restantes era mayor de 550 metros. La correlación entre altitud y prevalencia fue de r = 0,73 (p < 0,005), con un coeficiente de determinación de 0,531. El porcentaje de población mayor de 65 años fue de 13,7% (valores límites de 9,1 y 22%). El coeficiente de correlación con respecto a la prevalencia de OD fue r = 0,206 (p = NS). Con respecto a la actitud de los prescriptores frente a pacientes incumplidores, fumadores o con presiones de oxígeno levemente por encima de las recomendadas, la variabilidad fue muy amplia, aunque ello no se correlacionó con la prevalencia de OD.
Conclusiones: La existencia de consultas específicas de OD conlleva una reducción significativa de la prevalencia. La altitud de la población explica el 50% de la variabilidad, en el sentido de que a mayor altitud la prevalencia de OD aumenta. La actitud de los prescriptores ante valores límites en la presión parcial de oxigeno y la tolerancia hacia el incumplimiento o el tabaquismo no han influido en la prevalencia.
Sahs
ALTERACIONES RADIOLÓGICAS EN PACIENTES REMITIDOS A UNA CONSULTA DE TRASTORNOS RESPIRATORIOS DURANTE EL SUEÑO
E. Gómez Merino, E. Chiner, E. Pastor, M. Llombart, A.L. Andreu, J. Signes-Costa, J.M. Arriero y J. Marco
Neumología Hospital San Juan de Alicante. San Juan de Alicante.
Introducción: La pertinencia de la solicitud rutinaria de exploraciones complementarias "generales" a los pacientes remitidos a una consulta de trastornos respiratorios durante el sueño (TRS) ha sido poco estudiada, y es poco conocida la prevalencia de alteraciones radiológicas (AR) en esta población.
Objetivo: Evaluar las AR de estos pacientes para valorar la adecuación de la realización de una Rx de tórax (RxT).
Método: De forma prospectiva solicitamos RxT, espirometría y gasometría arterial a los pacientes que acudían a consulta (junio 2002-diciembre 2002). Recogimos sus datos demográficos, antropométricos, hábitos tóxicos, antecedentes de interés (presencia de enfermedades cardiovasculares (CV), diabetes mellitus (DM), hiperlipoproteinemia (HLP), hiperuricemia (HU), hernia hiatal (HH)), datos clínicos relacionados con su TRS, datos polisomnográficos, espirométricos y radiológicos.
Resultados: Evaluamos 137 pacientes, 108 H (79%) y 29 M (21%), edad 51 ± 13 (18-79), IMC: 32,8 ± 6 kg/m2, perímetro del cuello: 43 ± 4 cm. Eran fumadores de 37 ± 24 a/paq 57 (42%), 36 (26%) ex-fumadores de 40 ± 30 a/paq y 44 (32%) no fumadores. Presentaron uno o más antecedentes CV 18 pacientes (13%): 12 (8,8%) cardiopatía isquémica crónica, 4 (2,9%) arritmias, 2 (1,5%) ACVA, y factores de riesgo CV 80 pacientes (58,4%): DM tipo 2 en 10 (7%), HTA en 54 (39%), 12 (9%) con HLP, 4 (3%) con HU. 10 (7,3%) estaban diagnosticados de HH. El 93% (n = 127) presentó algún TRS: SAOS 103 (75%), SRAVAS 15 (11%), s. overlap 4 (3%), SAOS+s. obesidad-hipoventilación (SOH) 1 (0,7%), y 4 pacientes s. de hipoventilación alveolar nocturna secundarios a: SOH en 2 casos (1,5%), EPOC 1 (1%) y a cifoescoliosis (CS) en 1 paciente (1%). Se indicó CPAP a 108 (79%) de los 123 pacientes con SAOS. La espirometría fue normal en 121 casos (89%), mostró una alteración obstructiva en 6 (4%), restrictiva en 5 (4%) y mixta en 5 (4%). Existieron AR en 44 pacientes (32,1%): 14 secundarias a patología CV (cardiomegalia, calcificación botón aórtico), 12 con signos Rx de EPOC, 5 con bronquiectasias, 3 con signos de TBC pulmonar residual, 2 con patrón intersticial bilateral (uno de ellos con silicosis, otro con bronquiolitis del fumador, que en el seguimiento presentó un nódulo en LSD, diagnosticado de ca. epidermoide, T1N0M0, E I-A). Otro paciente presentaba una bulla gigante en LID, en un caso existía patología de caja torácica (CS). En un roncador simple se apreció una lesión nodular parahiliar izquierda en LSI, diagnosticado de quiste broncogénico. Un paciente con SAOS y atelectasia del B6 derecho fue diagnosticado de ca. epidermoide (T2N2M0, E III-A). Un enfermo s. overlap presentó masa hiliar izquierda, nódulo S6 izq. y adenopatías mediastínicas, diagnosticado de ca. microcítico (EL).
Conclusiones: Debe solicitarse RxT a todo paciente remitido a C. de TRS. De una muestra prospectiva de 137 pacientes, 93 (67,8%) eran fumadores o ex-fumadores y 44 (32,1%) presentaron algún tipo de AR, 3 por patología tumoral maligna.
ASOCIACIÓN ENTRE APNEAS DE SUEÑO Y DORMIR LA SIESTA HABITUALMENTE
J.F. Masa Jiménez*, M. Rubio González**, M.P. Pérez Pérez**, J. Corral Peñafiel*, M.I. Utrabo*, J.A. Riesco Miranda* y A. Sojo González*
*Neumología H. S. Pedro Alcántara. Cáceres, **Atención Primaria Centro de Salud San Jorge. Cáceres.
Objetivo: Establecer el grado de asociación entre dormir habitualmente la siesta y la presencia de apneas del sueño.
Método: Se seleccionaron aleatoriamente sujetos entre 18 y 75 años mediante encuesta telefónica poblacional realizada por encuestadores profesionales. Posteriormente se realizaron entrevistas personales (cuestionario específico sobre sueño, test de calidad de vida, escala Epworth) y polisomnografías completas al grupo de casos (duermen habitualmente la siesta durante al menos 30 minutos diarios) y controles (no duermen habitualmente la siesta, apareados por edad y género a los casos).
Resultados: Se estudiaron 153 sujetos (75 casos y 78 controles). Los casos tenían mayor frecuencia de roncadores, mayor grado de somnolencia, peor calidad de vida y mayor frecuencia de apneas de sueño (ver tabla) que los controles.
*OR Ajustada a variables confundentes: edad, sexo, IMC, horas nocturnas dormidas, estado laboral, fármacos, turnos de trabajo, insomnio y consumo de alcohol.
Conclusiones: los sujetos que duermen habitualmente la siesta tienen más riesgo de padecer apneas de sueño por lo que deberían consultar con su médico.
ASOCIACIÓN ENTRE LAS APNEAS-HIPOPNEAS DURANTE EL SUEÑO, HIPERTENSIÓN ARTERIAL Y ENFERMEDAD CARDIOVASCULAR EN HOMBRES DE LA POBLACIÓN GENERAL DE 30-70 AÑOS, SEGUIDOS DURANTE 7,8 AÑOS
J. Durán-Cantolla*, F. Aizpuru**, G. de la Torre*, R. Rubio*, R. Núñez*, E. Socarrás*, C. Egea* y J.L. Lobo*
*S. Respiratorio. Unidad Respiratoria de Trastornos del Sueño Hospital Txagorritxu. Vitoria, **U. de Investigación Área Sanitaria de Álava. Vitoria.
Nuestro grupo (AJRCCM 2001;163:1-5), en un estudio transversal, encontró una elevada prevalencia de las apneas-hipopneas durante el sueño en la población general y que estas, se asociaban con hipertensión arterial (HTA). Presentamos los resultados preliminares de una cohorte de 1.050 hombres de 30-70 años al inicio (T0) y a los 7,8 ± 0,8 años de seguimiento (T1). Se realizó un cuestionario de salud, peso, talla y TA y el estudio de enfermedades cardiovasculares (ECV) según el ICD-9 (390-459). Hasta ahora han sido incluidos 546 sujetos para HTA y 957 para ECV: edad 57 ± 10); tensión arterial sistólica y diastólica: 136 ± 16 y 84 ± 10; Índice de masa corporal 28 ± 3. En la tabla se presentan los Odds Ratio (OR) para dos estados de severidad de HTA y para ECV. El número de eventos respiratorios por hora, se han agrupado en cuartiles ajustados por todas las variables potencialmente confundentes.
Se evidencia una asociación entre las apneas-hipopneas con, HTA y ECV con una relación dosis-respuesta. Esta asociación es más evidente para las formas más severas de HTA y resulta discreta para la ECV.
Financiación: FIS (93/0053), (95/1176), (97/0844) y (01/1577); FEDES 2FD97/0766-C03-33; Departamento de Sanidad Gobierno Vasco 1992, 1996 y 2001 y FEPAR 1996,1997,2001.
CARACTERÍSTICAS CLÍNICAS Y ANTROPOMÉTRICAS DE PACIENTES CON SÍNDROME CORONARIO AGUDO Y SÍNDROME DE APNEA- HIPOPNEA OBSTRUCTIVA DEL SUEÑO
M.C. Abellán Martínez*, P. Méndez Martínez*, J. López Candel**, D. Malia Alvarado***, R. Bernabeu Mora***, F. Sánchez Gascón*, J. Hernández Martínez* y T. Vicente Vera**
*Neumología, **Cardiología Hospital General Universitario. Murcia, ***Neumología Hospital de la Vega Baja. Orihuela (Alicante).
Objetivos: Varios estudios relacionan la cardiopatía isquémica (CI) con los trastornos respiratorios del sueño. En este estudio vamos a analizar las características clínicas y antropométricas de enfermos con Síndrome Coronario Agudo (SCA) a los que se ha diagnosticado posteriormente de Síndrome de Apnea- Hipopnea Obstructiva del Sueño (SAHOS) mediante estudio polisomnográfico.
Material y métodos: Se incluyeron en el estudio 20 pacientes del área del Hospital General Universitario de Murcia que habían precisado ingreso hospitalario con diagnóstico confirmado de SCA, tanto por la clínica y alteraciones electrocardiográficas o enzimáticas como por la positividad en pruebas complementarias adicionales (angiografía coronaria, ergometría, ecocardiograma o estudio de perfusión cardiaco). A estos pacientes se les realizó una polisomnografía diagnóstica en fase estable, tras su alta hospitalaria. Se recogieron las siguientes variables: edad, sexo, índice de masa corporal (IMC), perímetro cervical y se les realizó un cuestionario clínico en que se interrogaba por la presencia de los siguientes síntomas: sueño no reparador, disnea nocturna, despertares nocturnos, apneas nocturnas, ronquido, cefalea, irritabilidad, perdida de memoria, somniloquia, bruxismo y boca seca al despertar. Se les realizó, además, la escala de somnolencia de Epworth.
Resultados: La edad media de los pacientes con SCA y SAHOS fue de 64 ± 9 años, con una edad mínima de 48 y máxima de 81 años. Se observa un claro predominio del sexo masculino (95%). El IMC medio fue de 32,31 ± 5 Kg/m2. El perímetro cervical medio fue de 44 ± 4 cm. Respecto a la clínica, se presentaron, ordenados de mayor a menor frecuencia: roncopatía (100%), somnolencia diurna (85%), despertares nocturnos (85%), boca seca al despertar (85%), apneas nocturnas (75%), perdida de memoria (50%), irritabilidad (40%), sueño no reparador (35%), disnea nocturna (25%), cefalea (20%), somniloquia (20%) y bruxismo (el 10%). El 15% de los enfermos no presentaron somnolencia diurna (con una puntuación en la Escala de Epworth menor de 7 puntos). La puntuación media en la Escala de Somnolencia de Epworth fue de 11 ± 5 puntos, con un valor mínimo de 4 y máximo de 24.
Conclusión: La edad, el sexo masculino y la obesidad son factores de riesgo comunes para la CI y el SAHOS. Ante la frecuente presentación del ronquido en ambas enfermedades debería valorarse la realización de un estudio para descartar el SAHOS en los enfermos con CI que presentan ronquido nocturno, sobre todo asociado a somnolencia diurna, despertares nocturnos y/o boca seca al despertar.
CARACTERÍSTICAS CLÍNICAS Y POLISOMNOGRÁFICAS EN NIÑOS CON SÍNDROME DE DOWN Y SOSPECHA CLÍNICA DE SÍNDROME DE APNEA OBSTRUCTIVA DEL SUEÑO
E. Socarrás Busot*, J. Durán Cantolla*, R. Nuñez Cayama*, A. Municio**, R. Rubio Aramendi* y K. Latorre García***
*Unidad Respiratoria de los trastornos del Sueño, **Servicio de Otorrinolaringología infantil, ***Unidad de Investigación de Álava Hospital Txagorritxu. Álava.
Desde 1998 han sido vistos 365 niños menores de 14 años en nuestra Unidad Respiratoria de los Trastornos del Sueño por sospecha clínica de Síndrome de Apnea Obstructiva del Sueño (SAOS). De este total, 11 tenían Síndrome de Down (SD) (45% de la población con SD de Álava). El objetivo del estudio fue analizar y comparar las características clínicas y polisomnográficas (PSG) en niños con SD y aquellos sin SD como grupo control. Análisis estadístico: los valores fueron expresados en medianas y porcentajes, las variables fueron estudiadas con Test de Chi2. y la prueba de Kruskal Wallis.
Resultados: Los niños con SD presentaron significativamente mayor sobrepeso que los controles (p < 0,05) no hubo diferencias en relación a las otras características clínicas (tabla 1). El SAOS se confirmo en 10 (90,9%) de los niños con SD y 237 (66%) de los controles. En la tabla 2 se observan las características PSG.
TTS: tiempo tota de sueño; F1: fase 1 de sueño; F2: fase 2 de sueño; F3+F4: fase 3 más fase 4 de sueño; TREM: Tiempo de sueño rem; Eficiencia: eficiencia de sueño: T90: porcentaje del TTS con saturación de oxihemoglobina por debajo de 90; IAH: indice de apneas e hipopneas durante el sueño. Los valores son expresados en medianas. *p < 0,05.
Conclusiones: Los niños con SD tienen mayor sobrepeso, con incremento del sueño ligero, disminución del sueño profundo, con mayor severidad del SAOS.
CARACTERIZACIÓN DEL RONQUIDO MEDIANTE LA APLICACIÓN DE UN SISTEMA DE ANÁLISIS AUTOMATIZADO
J.A. Fiz*, R. Jané**, J. Solà-Soler**, J. Abad*, S. Blanch**, M.A. García*, S. Rodríguez*, C. Martínez*, P. Artís** y J. Morera*
*Neumología H.U. Germans Rias i Pujol. Badalona, **Dept. ESAII. CREB UPC. Barcelona.
El ronquido es un síntoma que afecta al 40-60% de la población y constituye una de las quejas más frecuente de los pacientes afectos de SAOS. Su análisis acústico debe ser automatizado debido al gran volumen de información que representa recoger dicha señal durante toda una noche. En el presente estudio aplicamos a una muestra de sujetos roncadores un nuevo sistema analizador automatizado del ronquido.
Material y métodos: 37 sujetos roncadores (25 H/12 M), de edad 40-65 años y IMC 29,65 (4,7kg/m2). El sonido traqueal fue recogido mediante micrófono colocado con banda elástica en posición para-traqueal (paso banda 70-2000 Hz, fm 5 Kz,) durante un mínimo de 6 h. La identificación de cada episodio se realizó mediante una red neural feedforward multicapa previamente entrenada. Se determinaron para cada episodio diversos parámetros en tiempo y frecuencia, calculando resultados estadísticos para toda la noche de estudio.
Resultados: 20 sujetos tenían un IAH < 10 acc/h(G1) y 17 tenían un IAH > 10 acc/h (G2). Hubo diferencias significativas en decúbito supino entre los dos grupos para los parámetros: 1) Intensidad máxima (102 (2,9) / 105,9 (3,7) dB G1/G2), 2) Intensidad media (95,7 (3,4) / 99,5 (3,9) dB G1/G2), 3) Coeficiente simetría (255,7 (60,6) / 214,9 (135,4) G1/G2), 4) Ratio 100-500 Hz (8,1 (7,5) / 16,8 (13,7) G1/G2), 5) Número de ronquidos (623,5 (644,4) / 1383,4 (843,5). No hubo significación para las frecuencias media, pico y máxima (U M. W Test). Resultados similares en intensidad y frecuencia se dieron en decúbito lateral. No hubo diferencias entre las dos posiciones dentro del mismo grupo. IAH y IMC se correlacionaron positivamente con el número de ronquidos registrado en decúbito supino (0,38/0,65, c. Spearman). Nota: La intensidad se calcula a partir del sonido recogido a 0,5cm de la superficie corporal. Los valores equivalentes medidos a un metro son: Intensidad media (51,2/55,6 G1/G2) dBA y Intensidad máxima 58,4/62,9 G1/G2) dBA.
Conclusiones:1) El presente sistema analizador automatizado de ronquido puede caracterizar diferentes parámetros estadísticos recogidos durante toda la noche de estudio. 2) Existen diferencias en la intensidad del ronquido y la morfología espectral entre sujetos roncadores SAOS y no SAOS.
Este estudio a contado para su realización con las siguientes ayudas: FIS(ref 98-08964), CICYT(ref TIC2001-2167-C02-01), SEPAR 2002, Red Respira, SIBEL S. A.
COMPARACIÓN DE LA CALIDAD DE SUEÑO PERCIBIDA POR LOS PACIENTES EN EL LABORATORIO Y LA OBJETIVADA POR POLISOMNOGRAFÍA
L. Guerra Martín, J. Durán Cantolla, R. Rubio Aramendi y A. Álvarez
Unidad Respiratoria de los Trastornos del Sueño Hospital Txagorritxu. Vitoria.
Introducción: Los médicos tenemos la impresión de que los pacientes que acuden a una unidad de sueño suelen quejarse de tener una una mala percepción del mismo en el laboratorio. Sin embargo, el sueño es una percepción atemporal, sujeta a múltiples variables subjetivas, por lo que podría no ser coincidente con los hallazgos objetivos de una polisomnografía (PSG).
Objetivo: Estudiar la asociación entre el sueño percibido por los pacientes y los parámetros medidos por PSG.
Método: Se estudiaron prospectivamente un grupo de pacientes por PSG por sospecha de trastornos del sueño (80% síndrome de apneas-hipopneas del sueño). Al día siguiente, todos ellos rellenaron un cuestionario sobre la calidad de su sueño. Se compararon los hallazgos del sueño percibido por cuestionarios con las variables objetivas determinadas por PSG.
Resultados: Un total de 200 pacientes (80% hombres) de 48 ± 13 años fueron incluidos en el estudio. En la tabla se presenta la percepción subjetiva del sueño. En general las mujeres tienen tendencia a percibir un sueño de mejor calidad que los hombres, aunque las diferencias no fueron significativas.
El 32% de los pacientes tuvieron un IAH > 30, con un IAH medio de de 24,7 ± 25,6. Otros parámetros de la PSG fueron: Eficacia de sueño (%) 78,9 ± 16; % sueño REM 15,3 ± 7,7; % sueño profundo 11,3 ± 9,8 Latencia NREM (minutos) 37,1 ± 45,0; Latencia REM (minutos) 127,1 ± 73,4; I. Arousals 23,9 ± 16,6. No se encontraron diferencias significativas en cuanto a las medianas de los pacientes que habían dormido bien o muy bien, y mal o muy mal en el valor de IAH (p = 0,848), índice de arousals (p = 0,262), latencia de sueño NREM (p = 0,522), % de sueño profundo (p =,222), ni % de sueño REM (p = 0,210).
Conclusiones: 1) Contrariamente a la creencia general, la mayoría de los pacientes tienen una percepción de su sueño de una aceptable calidad. 2) A pesar de tratarse de pacientes con sospecha de SAHS, la calidad y cantidad de sueño objetivada por PSG está bastante bien conservada. 3) La severidad del SAHS, la latencia de sueño, la eficiencia del mismo, o el índice de arousals no constituyen variables predictoras de la percepción subjetiva de la calidad del sueño por parte del paciente.
COMPARACIÓN DE LA VALIDEZ DIAGNÓSTICA ENTRE USO HOSPITALARIO Y DOMICILIARIO DEL POLÍGRAFO RESPIRATORIO (PR) (BREAS SC 20) PARA EL DIAGNÓSTICO DE PACIENTES CON SOSPECHA CLÍNICA DE SÍNDROME DE APNEAS E HIPOPNEAS DURANTE EL SUEÑO (SAHS)
R. Núñez Cayama*, E. Socarras Busot*, J.M. Calleja Pascual*, A. Alvarez Ruiz de Larrinaga**, J. Rey de Castro*, F. Aizpuru Barandiaran ***, R. Rubio Aramendi* y J. Durán Cantolla*
*Unidad de Sueño. Servicio de Neumología, **Servicio de Neurofisiología, ***Unidad de Investigación Hospital Txagorritxu. Vitoria-Gasteiz.
Objetivo: Comparar la validez del PR BREAS SC20 empleado en el laboratorio de sueño y en el domicilio, como sistema diagnóstico en pacientes con sospecha de SAHS.
Métodos: 75 pacientes consecutivos con sospecha clínica de SAHS que acudieron al Laboratorio de la Unidad de Sueño entre septiembre 2002 a Noviembre 2003. Se les realizó un estudio de PR simultáneo a la polisomnografía (PSG) en el hospital y una PR en su domicilio. Se determinó el nivel de acuerdo entre los índices obtenidos en la PSG y en las dos modalidades de PR. Además se determino la capacidad discriminativa del PR frente a la PSG en ambos medios.
Resultados: 75 estudios válidos, 88% varones, con una edad media de 49,9 ± 11, un IMC de 30,1 ± 5,7 y una media en la escala de Epworth de 14,3 ± 3,4. El coeficiente de correlación intraclase entre la PSG y la PR hospitalaria fue de 0,77 (0,64-0,86). Entre la PSG y la PR domiciliaria de 0,70 (0,53-0,81). Tabla 1. Área bajo la curva ROC de los distintos Índices de Eventos Respiratorios del PR para distintos puntos de corte de IAH.
Los mejores puntos de corte para diagnostico de SAHS para IAH ≥ 10 fueron 17,4 (sensibilidad: 62,7%; especificidad: 94,4%) en el domiciliario, y 8,4 (sensibilidad: 94,1%; especificidad: 94,4%) en el hospitalario.
Conclusiones: El PR Breas SC 20 es un sistema válido para el diagnostico de pacientes con sospecha de SAHS. Los mejores resultados se obtienen en el estudio Hospitalario
CONTRIBUCIÓN DEL ESFUERZO RESPIRATORIO Y DE LA HIPOXIA INTERMITENTE EN LA INFLAMACIÓN PULMONAR EN UN MODELO ANIMAL DE APNEA DEL SUEÑO
G. Calero Blázquez*, A. Serrano-Mollar**, R. Farré***, D. Closa**, D. Navajas*** y J.M. Montserrat*
*Neumología Hospital Clínic. Barcelona, **Dept. Patología Experimental IIBB-CSIC. Barcelona, ***Unitat Biofísica, Facultat Medicina Universitat Barcelona-IDIBAPS. Barcelona.
Recientemente hemos desarrollado un modelo animal (rata) de apnea del sueño (Farré et al. Respiratory Physiology & Neurophysiology, 2003). Estudios iniciales con este modelo demostraron la presencia de un marcado proceso inflamatorio en el tejido pulmonar de la rata sometida a apneas obstructivas. Sin embargo, no se conoce si esta inflamación está relacionada con la hipoxia intermitente o con el estrés mecánico que acompaña a los eventos respiratorios.
Objetivo: Estudiar la contribución del estrés mecánico (esfuerzo respiratorio) y la hipoxia intermitente en la inducción de inflamación pulmonar en la rata.
Métodos: Se estudiaron 12 ratas de la cepa Sprague-Dawley. 4 animales se instrumentaron y fueron sometidos a 60 apneas por hora (APNEA). 5 fueron sometidas a apneas obstructivas bajo una atmósfera con oxígeno para impedir la hipoxia intermitente (APNEA + O2). 3 se utilizaron como control (SHAM). Tras 3 horas las ratas fueron sacrificadas y se obtuvo tejido pulmonar para estudiar la histología y la actividad mieloperoxidasa (MPO).
Resultados: Las ratas de los grupos APNEA y APNEA + O2 mostraron una marcada inflamación del tejido pulmonar. Los valores de MPO fueron mayores en el grupo APNEA (5,8 ± 1,7 mU/mg prot) y APNEA + O2 (8,9 ± 1,3 mU/mg prot) en comparación con el SHAM (1,8 ± 0,2 mU/mg prot).
Conclusiones: Estos datos sugieren que el esfuerzo respiratorio inducido por las apneas provoca inflamación del tejido pulmonar.
DESATURACIONES EN LOS PACIENTES SAHS APESAR DEL TRAT. CON CPAPN. ¿ES LA CLÍNICA HABITUAL EFECTIVA PARA DETECTARLOS?
C. Hernández*, J. Abreu* y A. Jiménez**
*Neumología, **Unidad de Investigación. H. Universitario Canarias. La Laguna. Santa Cruz de Tenerife.
Objetivos:1) Estudiar si los pacientes diagnosticados de SAHS y desaturadores en la polisomnografía diagnóstica (PSG dx), corrigen totalmente esas desaturaciones cuando se encuentran durmiendo en casa con el CPAPn. 2) Averiguar si la revisión clínica habitual identifica a los sujetos que desaturan a pesar del tratamiento.
Pacientes: Hemos estudiado 51 pacientes SAHS que desaturaron en la PSG dx y 10 SAHS que no desaturaron, todos ellos en tratamiento con CPAPn. Se les preguntó sobre el cumplimiento subjetivo, por el ronquido y se les realizó el test de Epworth. En domicilio y mientras usaban el CPAPn se realizó una oximetría nocturna con el pulsioxímetro Pulsox 3iA. Se pesó a los pacientes y se comparó con el peso en el momento de titular el CPAPn. Las comparaciones entre grupos se realizaron con la U de Mann-Whitney. La Asociación entre variables cuantitativas se estudió con el coeficiente de correlación de Sperman.
Resultados: La edad de los pacientes fue de 55 (26-84) años, el IAH: 51 (10-112)/h, IMC: 35 (26-53), pO2: 90,4 (64-136) mmHg, pCO2: 40,9 (32,8-49) mmHg. El tiempo de seguimiento con CPAPn fue de 2,2 (0,3-6) años, el cumplimiento subjetivo de 5,6 (2,5-8) h/noche, el Epworth de 5,7 (1-19) puntos y 11 pacientes roncaban. No encontramos diferencias significativas entre el peso en el momento de graduar el CPAPn (92,5 kg) y el peso en el momento de la pulsioximetría de control (97,1 Kg). Dentro del grupo de los desaturadores en la PSNG diagnóstica, 17 pacientes (33%) presentaban al menos 5 desaturaciones del 4% / hora y 9 pacientes (17%) al menos 10 dest. del 4% / hora en la pulsioximetría de control; ninguno de los no desturadores en la PSNG dx desaturó en el control. No se encontraron correlaciones significativas entre el Epworth y el cumplimiento subjetivo y el nº de desaturaciones/hora en la pulsioximetría nocturna de control. No existían diferencias significativas en el nº de desaturaciones/hora en la oximetría de control, si comparamos los pacientes que tenían un Epworth mayor de 9 (dest / h = 7,7 ± 9,8) y los de menos de 9 (dest / h = 4,9 ± 8,1) y un cumplimiento mayor (dest / h = 4,3 ± 6,7) ó menor de 6 h / noche (dest / h = 9,4 ± 12,4). Tampoco se encontraron diferencias en el nº de desaturaciones en la oximetría de control entre los roncadores (dest / h = 5,1 ± 5,3) y los no roncadores (dest / h = 5,2 ± 8,2).
Conclusiones:1) La clínica habitual de control (Epworth, cumplimiento y ronquido) es poco eficaz para distinguir los pacientes que corrigen totalmente las desaturaciones con el CPAPn y los que no. 2) En nuestro grupo de pacientes, un nº no despreciable continúan con desaturaciones a pesar del tratamiento con CPAPn aparentemente bien adaptado.
DETERMINACIÓN PLASMÁTICA DEL PÉPTIDO NATRIURÉTICO CEREBRAL TIPO B EN PACIENTES CON INSUFICIENCIA CARDIACA Y SÍNDROME DE APNEAS CENTRALES RESPIRACIÓN DE CHEYNE- STOKES (SAC-RCS)
E. Quintana*, C. Carmona*, M. Villa**, A. Sánchez*, G. Botebol*** y F. Capote*
*Unidad Médico Quirúrgica de Enfermedades Respiratorias, **Cardiología, ***Neurofisiología. H.U. Virgen del Rocío. Sevilla.
Introducción: El péptido cerebral natriurético (BNP) es una neurohormona cardiaca secretada en los ventrículos, como respuesta a un volumen ventricular aumentado y a sobrecarga de presión. En los últimos años se ha utilizado la determinación del BNP en pacientes con insuficiencia cardiaca (IC) con fines diagnósticos y pronósticos. Hasta la fecha no se ha estudiado la posible influencia del síndrome de apneas centrales y respiración de Cheyne-Stokes (SAC-RCS) en los niveles de BNP, en pacientes con IC.
Objetivo: Valorar la posible relación entre el SAC-RCS y el BNP en una población ambulatoria de pacientes con IC estable.
Método: Estudiamos de forma prospectiva a 90 pacientes con IC debida a disfunción sistólica (fracción de eyección del ventrículo izquierdo FEVI >= 45%) que estaban clínicamente estables (sus síntomas-signos de IC no habían cambiado en las 4 semanas previas). A todos los pacientes se les realizó un cuestionario específico, una polisomnografía nocturna convencional (Somnostar 4100, SensorMedics) en el Laboratorio del Sueño y una determinación del BNP plasmático (técnica de radioinmunoensayo -modelo SHIONORIA BNP-). Se diagnosticó un TRS con un índice de apnea-hiponea >= 10 y se clasificó en central u obstructivo dependiendo del acontecimiento respiratorio predominante.
Resultados: De los 90 pacientes, 5 (6%) fueron excluidos del análisis al presentar un síndrome de apneas obstructivas durante el sueño, 25 (28%) presentaron un SAC-RCS (IAH: 30,8 ± 3,4) y 60 pacientes (66%) no presentaron un TRS asociado (IAH: 3,17 ± 0,39). No había diferencias significativas entre ambos grupos en edad, sexo, índice de masa corporal, morbilidad cardiovascular asociada, FEVI ni clase funcional de la NYHA. El valor del BNP fue significativamente superior en el grupo con SAC-RCS (166,44 ± 29,6 vs. 62,01 ± 13,6; p = 0,000). Había una correlación positiva entre los valores del BNP y el IAH (r = 0,555, p = 0,000). Encontramos que las diferencias en los valores del BNP entre ambos grupos se mantenían (p = 0,001) tras ajustar por edad, género y FEVI. En el análisis de regresión múltiple, el IAH mostró ser la única variable relacionada de forma independiente con el valor del BNP, explicando el 24% de su variabilidad. El área bajo la curva ROC cuando se utilizaba el BNP para identificar un SAC-RCS asociado a la IC tenía un valor de 0,79 (IC 95%: 0,668-0,913). El mejor resultado se obtuvo con el punto de corte de 116,25, con una especificidad del 92% y un valor predictivo negativo del 95%.
Conclusiones: Nuestros resultados han puesto de manifiesto que los pacientes con IC y SAC-RCS asociado presentan niveles más altos de BNP que los pacientes con IC sin TRS. El IAH por sí solo es capaz de explicar el 24% de la variabilidad obtenida en el BNP.
EFECTO DEL TRATAMIENTO CON CPAP SOBRE LOS NIVELES PLASMÁTICOS DE NEUROPÉPTIDO Y EN PACIENTES CON SAHS
A. Barceló Bennassar*, F. Barbé Illa**, A. Ladaria**, M. Bosch** y A. Agustí**
*ACL, **Neumología. H.U. Son Dureta. Palma de Mallorca.
Introducción: Los pacientes con SAHS presentan un aumento de la actividad del sistema nervioso simpático, que ha sido relacionado con un incremento de la morbi-mortalidad cardiovascular. El neuropétido Y (NPY) es un marcador de la actividad simpática. En una primera fase de este estudio, se detectaron niveles elevados de NPY en pacientes con SAHS, independientemente de la obesidad asociada, no conociéndose el efecto del tratamiento con CPAP sobre estos niveles.
Objetivo: Valorar el efecto del tratamiento con CPAP sobre los niveles de NPY. Diseño: Prospectivo, controlado, con intervención terapéutica. Los sujetos de estudio han sido 30 pacientes con SAHS que se estudiaron antes de iniciar el tratamiento y a los 3 y 12 meses post tratamiento con CPAP. El cumplimiento terapéutico mínimo fue de 3 horas/ noche.
Resultados: Los niveles plasmáticos de NPY se encuentran elevados en pacientes con SAHS respecto a sujetos sanos (84 ± 5 (n = 30) vs. 62 ± 6 pmol/L (n = 18), p < 0,005).
Conclusiones: El tratamiento con CPAP se acompaña de una disminución de los valores plasmáticos de NPY, siendo este descenso estadísticamente significativo al cabo de un año de tratamiento. Estas observaciones sugieren que el tratamiento con CPAP tiene un efecto beneficioso sobre la actividad del sistema nervioso simpático en pacientes con SAHS.
EFECTO DEL TRATAMIENTO CON PRESIÓN CONTINUA POSITIVA DE LA VÍA AÉREA (CPAP) SOBRE LA CALIDAD DE VIDA DE LOS PACIENTES CON SÍNDROME DE APNEA DEL SUEÑO
C. Zamarrón Sanz, F. Pichel, U. Calvo, J. Barcala, M. Salgueiro y J. Rodríguez Suárez
Neumología Hospital Clínico Universitario. Santiago de Compostela.
Objetivo: Determinar el efecto de la CPAP sobre la calidad de vida a corto y largo plazo, en pacientes diagnosticados de síndrome de apnea del sueño (SAS).
Pacientes y métodos: 84 pacientes (67 varones y 17 mujeres, IMC 33,3 ± 5,4 kg/m2) diagnosticados de SAS mediante polisomnografía (PSG) (IAH >= 30 y síntomas clínicos) a los cuales se les administró tratamiento con CPAP (7,8 ± 1,51 cm H2O, rango 5 a 14). El grupo control estaba constituido por 82 sujetos de la población general, obtenidos por muestreo aleatorio, con IAH < 10 tras PSG y corregidos para edad y sexo. Se determinó la calidad de vida (cuestionario genérico SF36) y el grado de somnolencia diurna (escala de Epworth) antes del inicio del tratamiento con CPAP, a los 6 meses (Grupo 1) (42 pacientes) y a los 18 meses (Grupo 2) (42 pacientes). Además controlamos el cumplimiento y el grado de satisfacción obtenido con la CPAP así como la presencia de enfermedades asociadas. Para identificar los cambios clínicamente significativos tras el tratamiento con CPAP se analizó el tamaño del efecto para cada una de las dimensiones del SF36.
Resultados:
No se observan diferencias significativas entre el grupo 2 (tras tratamiento con CPAP durante 18 meses) y el grupo control. En el grupo 1 existe una diferencia significativa de 7 puntos en la escala de Epworth entre antes y después de tratamiento y 7,3 en el grupo 2. El nivel de satisfacción fue de 7,69 (1,39) puntos (de una escala de 0 a 10) para el grupo 1 y 8,22 (1,51) para el grupo 2 (p = 0,149). 32 pacientes (76,1%) del grupo 1 y 31 (73,8%) del grupo 2 cumplieron adecuadamente la CPAP (> 5 horas / día). Existía una correlación positiva significativa entre el grado de somnolencia y la puntuación de la dimensión salud mental del SF36 así como entre la co-morbilidad (64,3% del grupo 1 y 73,8% del grupo) con las dimensiones función física, rol físico y salud general. No existía correlación de los parámetros de la calidad de vida con el IAH ni con parámetros oximétricos.
Conclusión: El tratamiento con CPAP mantenido a largo plazo mejora la calidad de vida de los pacientes con SAS hasta los niveles referidos por la población general.
EFECTO DEL TRATAMIENTO CON PRESIÓN CONTINUA POSITIVA DE LA VÍA AÉREA (CPAP) SOBRE LA PRESIÓN ARTERIAL SISTÉMICA EN PACIENTES CON SÍNDROME DE APNEA DEL SUEÑO
C. Zamarrón Sanz*, R. Hermida**, J. Barcala*, J. Ricoy*, C. Calvo*** y J. Rodríguez Suárez*
*Neumología H.C.U. Santiago de Compostela, **Laboratorio de Bioingeniería y Cronobiología. Universidad de Vigo, ***Unidad Hipertensión H.C.U. Santiago de Compostela.
Objetivo: Estudiar el efecto de la CPAP sobre la presión arterial (PA), evaluada de forma ambulatoria (MAPA), en pacientes con síndrome de apnea del sueño (SAS).
Pacientes y métodos: Hemos estudiado 77 pacientes diagnosticados de SAS tras estudio polisomnográfico, de los cuales 52 (92% varones, edad de 51,3 ± 11,1 años, IMC de 33,5 ± 6,3 Kg/m2, IAH 54,8 ± 18,2, 67% hipertensos y 38% de ellos no dippers) se trataron con CPAP después de su primera evaluación, mientras 25 (88% varones, edad de 55,6 ± 10,4 años, IMC de 31,8 ± 3,4 Kg/m2, IAH 30,1 ± 14,7, 64% hipertensos y 40% no dippers) permaneció sin CPAP. La PA fue registrada durante 48 horas, a intervalos de 20-min durante el día y a 30-min durante la noche basalmente (al reclutamiento, después de confirmación del SAS) y después de 2 y 4 meses de la intervención (CPAP y sin otra modificación del tratamiento). Se determinó el ritmo de la actividad física diaria mediante actigrafía sincronizada con MAPA. La serie temporal de datos de PA y frecuencia cardiaca se analizaron utilizando un método de componentes múltiples poblacionales, con estimación del ritmo ajustado de PA durante 24 horas (Hermida RC. Chronobiol Int 1998). Se calcularon los parámetros MESOR, amplitud, ortofase y batifase para cada grupo de pacientes antes y después de 2 y 4 meses de la intervención utilizando Chronolab®, (Hermida 1992).
Resultados: Existe una disminución de la presión diurna en pacientes con CPAP, sin significación estadística. Tras 2 meses de tratamiento se observa una caída media de 1,3 mm Hg en el registro sistólico y 1,7 mm Hg en el diastólico de 24 horas y de 2,7 y 2,5 mm Hg tras 4 meses de tratamiento. No se detectaron cambios significativos en el patrón diurno, nocturno o de las 24 horas después de 2 ó 4 meses de tratamiento con CPAP. En pacientes sin CPAP seguidos durante 4 meses, la reducción de PA 1,7 mm Hg en el registro sistólico y 2,1 mm Hg en el diastólico.
Conclusión: La reducción de presión arterial para perfiles consecutivos del MAPA puede ser explicada por el efecto del dispositivo ambulatorio.
EFICACIA DE LOS DISPOSITIVOS DE AVANCE MANDIBULAR (DAM) COMO TRATAMIENTO DE RONQUIDO Y SÍNDROME DE APNEA OBSTRUCTIVA DEL SUEÑO (SAOS)
E.P. García Campos*, R. Haro Valencia** y R. Drucker Colín***
*Odontóloga Clínica de Trastornos del Sueño, *Director Clínica de Trastornos del Sueño, ***Director Depto. de Fisiología Celular y Neurociencias. E.P. García Campos en representación de "Clínica de Trastornos del Sueño U.N.A.M.
Existe un gran porcentaje de la población mundial que padece trastornos de sueño, siendo el SAOS, uno de los más frecuentes, caracterizado por ronquidos intensos y periodos apneicos continuos. Sin embargo, solo un 5% de los pacientes es tratado, debido al desconocimiento de su gravedad y los altos costos en los tratamientos. Por lo cual durante los últimos años se han propuesto diversas alternativas terapéuticas que sean eficaces y menos costosas para el paciente con SAOS, como es el uso de dispositivos orales, sobre los cuales han sido pocos los estudios realizados en nuestro país.
Objetivos: Evaluar mediante polisomnografía nocturna la eficacia del DAM como tratamiento de ronquido y SAOS, en pacientes adultos diagnosticados con ronquido habitual y SAOS (IAH < 35).
Material y métodos: Mediante un ensayo clínico se evaluó la eficacia del DAM como tratamiento de ronquido y SAOS, en 40 pacientes diagnosticados polisomnograficamente, a los cuales posterior a la evaluación de criterios médicos y odontológicos, se les colocó el DAM. Un mes después de su colocación, se realizó la segunda evaluación polisomnográfica con el uso del DAM, comparando los resultados obtenidos entre cada una de las polisomnografías.
Resultados: Los resultados obtenidos hasta el momento muestran cambios significativos con el uso del DAM, reduciendo el índice apnea-hipoapnea e índice de ronquido mayor del 50%, aumento de SaO2 mayor al 10%, así como también disminución de fases de sueño ligero y aumento en fase III, IV y MOR, observándose una mejora en la eficiencia de sueño.
Conclusiones: El uso de dispositivos de avance mandibular, en el manejo multidisciplinario del paciente con SAOS (IAH < 35), ha demostrado ser una alternativa terapéutica altamente eficaz al ser utilizado con igual efectividad en forma individual o en conjunto con otros tratamientos como la cirugía o el CiPAP.
ESCALA ANALÓGICA VISUAL PARA EVALUAR CALIDAD DE VIDA EN EL SÍNDROME DE APNEAS E HIPOPNEAS DE SUEÑO (SAHS)
J.F. Masa Jiménez1, A. Pedro Mingo2, M. Rubio González3, A. Jiménez Gómez4, J. Durán Cantolla5, F. Capote Gil6, C. Monasterio Ponsa7, M. Mayos Pérez8, J. Terán Santos9, L. Hernández Plaza10, F. Barbé Illa11, A. Maimó Bordoy12 y J.M. Montserrat Canal10
1Neumología H. S. Pedro Alcántara. Cáceres, 2Estadística GSK España. Madrid, 3Atención Primaria Centro de Salud San Jorge. Cáceres, 4Neumología HU Marqués de Valdecilla. Santander, 5Neumología Hospital Txagorritxu. Vitoria, 6Neumología H.U Virgen del Rocío. Sevilla, 7Neumología Hospital Universitari de Bellvitge. L´Hospitalet Del Llobregat, 8Neumología Hospital Universitari de la Santa Creu i Sant Pau. Barcelona, 9Neumología H. General Yagüe. Burgos, 10Neumología Hospital Clínic. Barcelona, 11Neumología Hospital Universitari Son Dureta. Palma de Mallorca, 12Neumología H. Joan March. Palma de Mallorca.
Objetivo: Validación de una escala analógica visual para evaluar calidad de vida en pacientes con SAHS.
Método: Se incluyeron pacientes con SAHS (IAH > 30) subsidiarios de tratamiento con CPAP (según normativa SEPAR). Se realizaron evaluaciones clínicas, de calidad de vida y polisomnografía antes de iniciar tratamiento con CPAP y a las 12 semanas de iniciado este. Las escalas usadas fueron: FOSQ, SF 36, EuroQuol y escala analógica visual (en una línea, el paciente marca con un punto su estado de salud referido específicamente el SAHS; los límites de la línea son el mejor y peor estado posible).
Resultados: Se incluyeron 107 pacientes. La escala Epworth, los minutos de siesta dormidos por día, las escalas de calidad de vida y el IAH mejoraron significativamente entre antes y después del tratamiento. La escala analógica está asociada al resto de las escalas de calidad de vida y es la que mejor coeficiente de correlación presenta con la mejoría del Epworth y de los minutos de siesta dormidos (ver tabla). Correlaciones entre las diferencias de antes y después del tratamiento con CPAP
Conclusión: Dado que la realización de la escala analógica es simple y rápida puede representar una herramienta muy útil en la evaluación de la calidad de vida en la práctica clínica.
ESTUDIO DE LOS TRASTORNOS RESPIRATORIOS DEL SUEÑO EN PACIENTES CON SÍNDROME CORONARIO AGUDO
M.C. Abellán Martínez*, P. Méndez Martínez*, D. Malia Alvarado**, J. López Candel***, R. Bernabeu Mora**, F. Sánchez Gascón*, J. Hernández Martínez* y T. Vicente Vera***
*Neumología Hospital General Universitario. Murcia, **Neumología Hospital de la Vega Baja. Orihuela (Alicante), ***Cardiología Hospital General Universitario. Murcia.
Objetivos: En este estudio vamos a analizar la presencia de Trastornos Respiratorios del Sueño en pacientes con Cardiopatía Isquémica mediante estudio polisomnográfico.
Material y métodos: Se incluyeron en el estudio 27 pacientes del área del Hospital General Universitario de Murcia que habían precisado ingreso hospitalario por Síndrome Coronario Agudo (SCA). Se confirmó la existencia de esta enfermedad tanto por la clínica, alteraciones electrocardiográficas y enzimáticas así como por la positividad en pruebas complementarias adicionales (angiografía coronaria, ergometría, ecocardiograma o estudio de perfusión cardiaco). A estos pacientes se les realizó una polisomnografía diagnóstica en fase estable, tras su alta hospitalaria. Se recogieron las siguientes variables: edad, sexo, presencia de angor o infarto agudo de miocardio, existencia de ronquido nocturno y el Índice de Apnea- Hipopnea del Sueño.
Resultados: La edad media fue de 63 ± 9 años, siendo la mínima de 48 y la máxima 84 años. Respecto al sexo el 93% fueron del sexo masculino y el 7% del femenino. El 59% (16 pacientes) tenían antecedentes de angor, el 55% (15 pacientes) de infarto agudo de miocardio y el 18% ambos. El 100% presentaban roncopatía. El IAH medio fue de 33 ± ,26. Presentaron un IAH superior a 5 el 85% y superior a 10 el 74% de los pacientes con SCA. Se diagnosticó de Síndrome de Apnea- Hipopnea Obstructiva del sueño (con un IAH igual o superior de 10 o un Índice de Apnea superior a 5) a 19 pacientes (el 70% de los pacientes con SCA) y de Apnea Central del Sueño a 2 pacientes (7%); el resto (22%) tenían roncopatía.
Conclusión: Varios estudios defienden la asociación entre la Cardiopatía Isquémica y el Síndrome de Apnea- Hipopnea del Sueño. Nuestro estudio corrobora esta relación, presentando el 70% de los enfermos con SCA asociado el Síndrome de Apnea Obstructiva del Sueño y el 7% Apnea Central del Sueño.
ESTUDIO DEL ÍNDICE DE HIPOPNEAS (IH) EN EL SÍNDROME DE APNEAS-HIPOPNEAS DEL SUEÑO (SAHS)
B. Avilés Huertas, R. Calvet Madrigal, F. Coll Klein y J. Marín Ripoll
Neumología Hospital Dos de Maig. Barcelona.
Introducción: La severidad del SAHS viene definida por el número total de apneas e hipopneas por hora (IAH). Desde el año 1987 la hipopnea ha sido considerada un evento respiratorio de igual trascendencia clínica que la apnea. Sin embargo los estudios en este sentido son escasos. Documentos de consenso aconsejan cuantificación independiente de apneas e hipopneas en base a posibles estudios científicos.
Objetivos: Estudiar la incidencia del IH en el SAHS.
Material y métodos: Se analizaron 50 poligrafías cardio-respiratorias del total de estudios diagnósticos de SAHS en nuestro hospital. Fueron seleccionadas de forma aleatoria. En todos los casos el estudio se había realizado con el polígrafo Porti 5. Se consideraron hipopneas aquellos eventos respiratorios en los que la señal de presión nasal se reducía en más de un 50% o si una clara reducción de la señal de presión nasal se acompañaba de una desaturación de oxígeno de al menos el 3%. Todos los eventos tenían una duración igual o superior a 10 segundos. Se cuantificó el IH y el IAH de cada estudio y se calculó la relación porcentual entre ellos por grupos de pacientes superponibles en cuanto a criterios de gravedad.
Resultados:
Conclusiones: Al considerar la incidencia del número de hipopneas sobre el IAH observamos una relación inversa a la gravedad del síndrome. En nuestro estudio el IH contribuye de manera considerable en el recuento total de eventos respiratorios.
ESTUDIO MULTICÉNTRICO, ALEATORIZADO, CONTROLADO CON PLACEBO, PARA EVALUAR LA EFICACIA DEL TRATAMIENTO CON CPAP EN PACIENTES CON INSUFICIENCIA CARDÍACA ESTABLE Y TRASTORNOS RESPIRATORIOS DURANTE EL SUEÑO. PROYECTO CPAP-IC
C.J. Egea Santaolalla1, J. Pinto Blázquez2, J. Ayuela Azcárate3, E. Ballester Rodés4, C. Zamarrón Sanz5, M. Sojo Gonzalez6 y F. Barbé Illa7
1Respiratorio H. Txagorritxu. Vitoria, 2Respiratorio H.U. Marqués de Valdecilla. Santander, 3Cuidados Intensivos H. General Yagüe. Burgos, 4Respiratorio H. Clínic. Barcelona, 5Respiratorio H.U. Compostela. Compostela, 6Respiratorio H. S. Pedro Alcántara. Cáceres, 7Respiratorio H.U. Son Dureta. Mallorca. Grupo Cooperativo Proyecto CPAP-IC.
Introducción: La Insuficiencia Cardiaca Crónica (IC) presenta mal pronóstico, y dado la alta prevalencia de trastornos respiratorios durante el sueño (TRS), se esta evaluado la eficacia de la CPAP en la mejora de la función cardíaca, con datos iniciales favorables pero con escasos pacientes y sin grupo placebo.
Objetivo: Evaluar si la aplicación de CPAP nocturna, en el tratamiento de los pacientes con IC y TRS, produce mejoría en la función cardíaca, Fracción de Eyección (FE).
Material y métodos: Desde Septiembre 2001 hasta Octubre 2003, hemos evaluado 245 pacientes con FE < 42%, según ventriculografía isotópica (VI), que cumplían los criterios de inclusión, procedentes de Ecocardiografía de los diferentes hospitales. Una vez que la PSG evidenciaba un IAH > 10 sé aleatorizaba, a CPAP nocturna o a ShamCPAP, manteniéndola durante 3 meses. La presión de CPAP se fijó a 10 cmH20 o máxima tolerada. A los 15 días de iniciado el tratamiento se realizó PSG titulación a presión idónea finalizando el estudio con nueva VI. Una Web diseñada para el estudio, recogía los datos. Presentamos resultados de 53 pacientes finalizados a fecha 31.11.2003. Todas las comparaciones se han hecho mediante la prueba de la T de Student, salvo la de apnéicos obstructivos y centrales (Chi al cuadrado).
Resultados: De 245 pacientes, se enviaron a las Unidades de Sueño 127, siendo las causas más frecuentes de exclusión la alteración ventilatoria obstructiva y la inestabilidad de la Cardiopatía. 72 pacientes (57%) presentaban un IAH > 10, aleatorizándolos. Ambos grupos eran similares en edad (63,7 vs. 63,6; P = 0,95), FE (28,6 vs. 27,7) e IAH (40,5 vs. 37,6; P = 0,59). El 28% de la muestra (27% placebo; 29% tratamiento) fueron apnéicos centrales o Cheyne-Stokes (Ac/CS). El Epworth inicial (placebo (6,9; DE = 4,3) y tratamiento (7,9; DE = 3,7)), no cambió significativamente (p = 0,134). En el cumplimiento horario del tratamiento asignado no hay diferencias significativas (P = 0,105) placebo (6 horas; DE = 1,6) tratamiento (5,3; DE = 1,8). La FE mejoró en el grupo tratamiento (2,15: IC 0,26-4,05), permaneciendo estable en el grupo placebo (0,63; IC -1,64 2,89), no encontrándose diferencias significativas entre ambos grupos (P = 0,295).
Conclusiones:1) Confirmamos que la prevalencia de TRS en pacientes con IC es alta (56%). Sin embargo el porcentaje de AC/CS es inferior a lo publicado (27%). 2) A pesar de tener IAH medio elevado la prevalencia de ESD es baja. 3) Los resultados preliminares no demuestran que la CPAP mejore la FE en IC estable y TRS.
Financiado por Fondo de Investigaciones Sanitarias (Beca FIS 2000) y la Sociedad Vasco Navarra de Patología Respiratoria (SVNPAR/ENAPE) (2001).
EVOLUCIÓN DE LA ESCALA DE EPWORTH Y DEL CUMPLIMIENTO CON CPAP EN EL SÍNDROME DE APNEAS- HIPOPNEAS DURANTE EL SUEÑO
A. Abad Fernández*, F. Aizpuru**, R. Rubio Aramendi*, M.D. Ibáñez Cuerda***, G. de La Torre Muñecas* y J. Durán Cantollá*
*Unidad Respiratoria de los Trastornos del Sueño, **Investigación, ***Neumología. Hospital Txagorritxu. Vitoria.
La excesiva somnolencia diurna (ESD) es el síntoma principal de los pacientes con síndrome de apnea- hipopnea del sueño (SAHS). Aunque la escala de Epworth está validada para medir la ESD, son pocos los estudios que han evaluado su evolución temporal. El objetivo principal de nuestro estudio fue evaluar la variación de la escala de Epworth en el tiempo y la cumplimentación terapéutica con CPAP en pacientes con SAHS.
Material y método: Estudio prospectivo de 423 pacientes con un IAH y un índice de Epworth >= 10. El diagnóstico se realizó con polisomnografía (PSG) o poligrafía respiratoria (PR). A todos se les pautó tratamiento con CPAP realizándose una titulación posterior con autoCPAP o PSG. Se llevó a cabo un seguimiento posterior (a los 3, 6 y 12 meses) determinando el IMC, la escala de Epworth, horas de cumplimentación con CPAP y efectos secundarios.
Resultados: Un total de 291 pacientes fueron seguidos al menos un mes: Edad media de 53,1 años (DE: 11,7), IMC de 31,8 Kg/m2 (DE: 5,6), Epworth inicial de 15,8 (DE: 3,7). La presión media inicial de CPAP fue de 8,6 cm de agua. El número de horas de uso de CPAP fue de 4,6 horas/ día al tercer mes, aumentando a 5,5 horas/ día al año de tratamiento. La Escala de Epworth disminuyó de manera significativa, estabilizándose a partir del tercer mes (Ver Tabla). No se observó correlación significativa entre el Epworth y el IAH, la cumplimentación terapéutica ni otros parámetros obtenidos de la PSG (tiempo pasado en apnea, eficacia de sueño e índice arousal). El 43% presentó efectos secundarios, la mayoría fleves (70%) encontrando una correlación positiva entre estos y el cumplimiento con CPAP.
Conclusiones: La escala de Epworth es útil para valorar la evolución de los pacientes con SAHS. La aparición de efectos secundarios son los únicos que influyen en la cumplimentación terapéutica con CPAP, existiendo una correlación directa entre las horas de uso de CPAP y la mejoría subjetiva del paciente.
EVOLUCIÓN DEL PATRÓN RESPIRATORIO EN UN GRUPO DE ADOLESCENTES TRAS UN PERIODO DE SEGUIMIENTO DE CUATRO AÑOS
A. Ruiz García, A. Sánchez, F. Capote, C. Carmona, E. Quintana y J. Castillo
Unidad Médico-Quirúrgica de Enfermedades Respiratorias. H.U. Virgen del Rocío. Sevilla.
Objetivo: Estudiar la evolución del patrón respiratorio en un grupo de adolescentes tras un periodo de seguimiento de cuatro años.
Material y método: Hemos estudiado un grupo de 70 adolescentes de ambos sexos, elegidos aleatoriamente de la población general de nuestro medio. En una primera fase, los participantes completaron un cuestionario específico sobre los síntomas nocturnos y diurnos asociados a los trastornos respiratorios durante el sueño (TRS). Hemos considerado "no roncadores" a aquellos sujetos que nunca o raramente (< 1 vez/ semana) roncaban y "roncadores" a los que lo hacían a veces (2 veces/ semana) o a menudo (> 3 veces/ semana). A todos estos sujetos se les realizó una poligrafía cardiorrespiratoria nocturna domiciliaria (Apnoscreen II, Jaeger). Se definieron los siguientes parámetros: índice de eventos respiratorios (IER), índice de eventos respiratorios en decúbito supino (IERsup), índice de desaturaciones (ID) y eventos cardiacos asociados. En una segunda fase y tras un periodo de cuatro años hemos completado el mismo protocolo de estudio.
Resultados: De los 70 sujetos incluidos, 37 (52,9%) eran chicos y 33 (47,1%) eran chicas. La edad media en la primera fase era 14,1 ± 1,9 y en la segunda fase 18 ± 2,9. El patrón respiratorio se mantiene dentro de la normalidad, con escasos eventos respiratorios, al igual que en la primera fase.
Hemos encontrado una correlación significativa de los parámetros poligráficos obtenidos en la segunda fase con respecto a los de la primera.
No hemos encontrado diferencias significativas en los valores poligráficos según el género ni con el hecho de ser roncador o no roncador.
Conclusiones: Encontramos que en este grupo de adolescentes, el patrón respiratorio no muestra cambios significativos tras un periodo de seguimiento de cuatro años, situándose dentro de los límites de la normalidad. Los valores de los principales parámetros de la poligrafía cardiorrespiratoria son similares a los del estudio realizado en la primera fase.
FACTORES DE RIESGO CARDIOVASCULAR Y SÍNDROME DE APNEA
E. Zamora García, P. Chao Escuer, M.J. Domingo Nieto, B. Gutiérrez Partida, M. Moral González, E. Antón Díaz, E. de Santiago Delgado, C. Matesanz Ruiz y J. Ancochea Bermúdez
Neumología Hospital Universitario de la Princesa. Madrid.
Introducción: Varios estudios han encontrado que el SAOS se asocia a un aumento de la morbimortalidad cardiovascular. Ambos procesos comparten varios factores de riesgo como son: edad, sexo, obesidad y tabaquismo. Por tanto es difícil demostrar si el SAOS es un factor de riesgo cardiovascular independiente de los factores ya conocidos.
Objetivo: Describir los factores de riesgo cardiovascular modificables, en una serie de pacientes diagnosticados de SAOS.
Material y método: Estudio descriptivo transversal. Incluimos pacientes diagnosticados de SAOS (IAH > 10) en nuestro servicio durante el período comprendido entre el 1-1-1997 y el 31-12-2002. Obtuvimos datos de edad, sexo, peso, talla, hábito tabáquico, tensión arterial, dislipemia y diabetes. Calculamos media y desviación estándar de la variable edad y porcentajes en el resto de variables.
Resultados: De los 167 pacientes diagnosticados, el 16,77% eran mujeres. La media de edad de los varones fue 54,06 ± 10,56 años y 58,86 ± 10,78 en mujeres. Un 47,8% del total de pacientes resultaron ser hipertensos. Dislipemia, un 54,94%. Un 67,67% de pacientes de esta serie presentaba un IMC > 30. Un 33,74% fumaban al diagnóstico y un 38,04% eran ex-fumadores. Un total de 8,98% de pacientes eran diabéticos. Un 37,01% tenían 3 ó más factores de riesgo cardiovascular modificables (41,41% de los hombres y 15,38% de las mujeres).
Conclusión:1) Un 82,47% de nuestros pacientes diagnosticados de SAOS presentaban entre uno y tres factores de riesgo cardiovascular modificables asociados. 2) De mayor a menor frecuencia se situaban la obesidad, dislipemia, hipertensión, tabaquismo y diabetes.
HEMODINÁMICA CEREBRAL EN EL SÍNDROME DE APNEA/HIPOPNEA OBSTRUCTIVA DEL SUEÑO
R. Coloma Navarro*, T. Segura Martín**, P.E. Jiménez Caballero***, A. Núñez Ares*, M. Arévalo González*, J. Martínez-Moratalla Rovira* y M. Vizcaya Sánchez*
*Neumología Hospital General. Albacete, **Neurología Hospital General. Albacete, ***Neurología Hospital V. de la Salud. Toledo.
Objetivo: Determinar la relación entre las variaciones de la hemodinámica cerebral en 2 territorios vasculares en vigilia y los principales parámetros clínicos y polisomnográficos en pacientes con SAHOS.
Método: Estudio caso-control. Presentación de los casos de pacientes diagnosticados mediante polisomnografía convencional (IAH > 10/hora). Síntomas, Epworth, riesgo cardiovascular, peso, IMC, cuello, IAH, índice de desaturaciones, satO2 basal, media y mínima, CT90. Estudio doppler transcraneal: velocidad media (VM), índice de pulsatilidad (IP) y reserva cerebrovascular medida por test de apnea [breath-holding index (BHI)] no ponderado (NP) y ponderado (P), en arteria cerebral media derecha (ACMD) y arteria basilar (AB).
Resultados: Se han estudiado 76 pacientes: 67 varones, edad 48,3 +/- 10,5 años, IMC 31,2 +/- 4,6 kgs/m2, cuello 41,5 +/- 3,1 cms, IAH 58,9 +/- 24,3, SatO2 media: 91,7 +/- 2,7%, CT90 22,2 +/- 28%, Epworth 12,7 +/- 4,1. Estudio doppler: VM ACMD 52,51 +/- 9,62 cms/s, VM AB 30,11 +/- 7,83 cms/s, IP ACMD 0,88 +/- 0,17, IP AB 0,87 +/- 0,21, BHI-NP ACMD 31,18 +/- 12,24, BHI-NP AB 31,9 +/- 13,35, BHI-P ACMD 1,55 +/- 0,64, BHI-P AB 1,58 +/- 0,63. Hallamos una disminución de la VM en ACMD relacionada con un mayor grado de desaturación nocturna medida por CT90 (p = 0,003; OR 9,47; IC 2,81 31,86).
Conclusión: Los valores medios del estudio doppler cerebral son similares a los valores de normalidad en nuestro medio. Estos valores deberán cotejarse con nuestros propios controles. La VM de la ACMD está disminuida significativamente en los pacientes con mayor grado de desaturación en sueño (CT90 > 25%). No se objetivan relaciones de los otros parámetros hemodinámicos con las principales variables clínicas y polisomnográficas.
LA VÍA AÉREA SUPERIOR Y EL SÍNDROME DE APNEA OBSTRUCTIVA DEL SUEÑO EN MUJERES OBESAS MÓRBIDAS
A. Santiago Recuerda1, M.J. Soleto Roncero2, F.J. Gómez de Terreros Caro1, P. Caballero2, A. Martín Duce3, F. García Río1, D. Álvaro Álvarez1, J. de Miguel Díez4, V. Lores Gutiérrez1, C. Villasante Fernández-Montes1 y R. Álvarez-Sala Walther1
1Neumología Hospital Universitario La Paz. Madrid, 2Radiología Hospital Universitario de la Princesa. Madrid, 3Cirugía General Hospital Universitario Príncipe de Asturias. Alcalá de Henares, 4Neumología H.G.U. Gregorio Marañón. Madrid.
Objetivos: Estudiar los cambios que se producen en la vía aérea superior en obesas mórbidas y la posible relación con la severidad del síndrome de apnea obstructiva del sueño (SAOS).
Diseño: A los pacientes se les realizó poligrafía cardiorrespiratoria nocturna, pruebas de función respiratoria (espirometría, pletismografía y gasometría arterial basal), y tomografía computarizada de la vía aérea superior.
Pacientes: Trece mujeres obesas mórbidas que están en lista de espera de cirugía bariátrica.
Resultados: Todas las pacientes tenían síndrome de apnea del sueño. Se ha encontrado una correlación positiva entre el diámetro de la úvula y la edad (r = 0,63, p = 0,02), y una correlación negativa entre el área de la orofaringe al final de una espiración máxima y el número de desaturaciones mayores del 4% en una hora (r = -0,58, p = 0,03). En el subgrupo de pacientes con SAOS severo (7 casos), el área de la orofaringe en inspiración máxima tuvo una correlación negativa con el índice de apnea-hipopnea (IAH) (r = -0,78, p = 0,03). Las resistencias de la vía aérea tuvieron una correlación positiva con el IAH (r = 0,89, p = 0,03), el índice de apnea (IA) (r = 0,90, p = 0,03) y con el índice de desaturaciones por hora (DH) (r = 0,91, p = 0,02). La presión arterial de oxígeno tuvo una correlación negativa con el IAH (r = -0,63, p = 0,02), IA (r = 0,65, p = 0,02) y con DH (r = -0,66, p = 0,02).
Conclusiones: Nuestros resultados confirman que en mujeres obesas mórbidas, la resistencia de la vía aérea es mayor en aquéllas con apnea del sueño. La resistencia de la vía aérea y la presión arterial de oxígeno pueden constituir un buen predictor de severidad del síndrome de apnea del sueño. Una reducción en el área de la vía aérea a nivel de la nasofaringe podría estar relacionada con la severidad del síndrome de apnea obstructiva del sueño.
LABORATORIOS DE SUEÑO EN ESPAÑA. ESTUDIO DESCRIPTIVO DE LA SITUACIÓN ACTUAL
J. Corral Peñafiel*, M. Rubio González**, J.F. Masa Jiménez*, J.A. Riesco Miranda*, C. Disdier Vicente* y M.I. Utrabo*
*Neumología H. S. Pedro Alcántara. Cáceres, **Atención Primaria Centro de Salud San Jorge. Cáceres.
Objetivo: Conocer la situación de los Laboratorios de Sueño en España.
Método: Estudio descriptivo, observacional transversal realizado de Octubre-01 a Febrero-02, dirigido las Unidades de Neumología de los Hospitales Públicos, partiendo de la base de datos de SEPAR. Primeramente se informó del estudio por correo postal y electrónico a los responsables de las unidades de neumología y/o sueño de los centros identificados. Después se recogieron los datos mediante un cuestionario situado en la Web de la SEPAR. Se definió centro no respondedor a aquel que no se obtuvo datos del cuestionario después de 3 llamadas telefónicas desde la secretaría de SEPAR. En estos últimos, se realizó una breve encuesta telefónica.
Resultados: Se identificaron 233 centros: 52 (22%) no contestaron, y 34 se eliminaron por inconsistencia en el cuestionario, incluyéndose finalmente 147 centros (63,5%), correspondientes a las 17 Comunidades Autónomas (CCAA) más Ceuta. De ellos, 60 (41%) disponen de Polisomnografía (PSG) diagnóstica y 97 (66%) de Poligrafía Respiratoria (PR) lo que supone una media de un centro con PSG por cada 675.070 habitantes y de un centro con equipos de PR por cada 417.569 habitantes. La media de centros que evalúan pacientes con sospecha de enfermedades respiratorias del sueño por CCAA es de 8,16 ± 5,5. Los tiempos de demora media por centro para 1ª consulta, revisión, realización de PR, y PSG diagnóstica y de titulación se expresan en la siguiente tabla.
La media de camas disponibles por centro es de 1,8 ± 0,9 (rango de 1-6), aunque una vez corregido en función del número de habitantes de cada Comunidad, la mejor relación se sitúa en Cantabria (1 cama por cada 270.000 habitantes). La media de PSG practicadas anualmente es de 303 ± 273 (rango de 10-1257). El 68% de los Laboratorios de Sueño refieren no contar con los requisitos adecuados, ya sea por falta de personal técnico (76%), de hospital de día (69%), de personal médico (24%) o administrativo (65%), de control de temperatura (55%) o de puesto de control (21%).
Conclusiones:1) Existe gran diferencia de equidad en el diagnóstico de las enfermedades respiratorias del sueño entre CCAA. 2) Las listas de espera para realizar PR y PSG se sitúan muy por encima de lo deseable.
NIVELES SÉRICOS DE ENZIMA CONVERTIDOR DE LA ANGIOTENSINA EN PACIENTES REMITIDOS PARA VALORACIÓN DE SÍNDROME DE APNEA-HIPOPNEA DEL SUEÑO
M.A. Fernández Jorge, T. Ruiz Albi y G. Martín
Neumología Hospital Río Carrión. Palencia.
La prevalencia de enfermedades cardiovasculares (ECV) parece ser mayor en los pacientes con Síndrome de Apnea-Hipopnea del Sueño (SAHS) aunque no se hayan aclarado suficientemente los mecanismos subyacentes de esta asociación. Por otro lado se ha descrito que alteraciones en la producción de Enzima Conversor de la Angiotensina (ECA) están implicados en la patogénesis de algunas enfermedades cardiovasculares.
Objetivo: Analizar la actividad plasmática de ECA en pacientes con sospecha de SAHS con objeto de evaluar si los niveles séricos elevados se asocian a SAHS y enfermedades cardiovasculares.
Método: Estudio prospectivo en el que la muestra esta constituida por pacientes que acuden a consulta por sospecha de SAHS. Excluimos aquellos que padecían enfermedades o tomaban medicación que podía influir en los niveles séricos de ECA. En todos se cumplimentó un protocolo de recogida de datos: filiación, edad, sexo, antropometría, hábitos tóxicos, antecedentes de ECV, enfermedades asociadas y tratamiento seguido. Todos fueron estudiados mediante poligrafía cardiorrespiratoria valorando Índice de Apnea-Hipopnea (IAH), saturación basal y media de oxígeno, porcentaje de permanencia por debajo del 90% e índice de desaturaciones. La determinación de ECA se realizó mediante técnica cinética en el Reference Laboratory. Se realiza análisis estadístico de los datos obtenidos.
Resultados: La muestra esta constituida por 97 pacientes, edad media 48,7 años (DE 12), fundamentalmente varones (85,6%) y con antecedentes de ECV en el 41% sobre todo de HTA (36%). El diagnóstico de SAHS se estableció en 59 (61%) con un IAH medio de 33,6 (DE 22). Los pacientes con SAHS tenían mas edad (52 vs. 43 p = 0,001) y mayor índice de masa carporal (33 vs. 29. p = 0,006). El porcentaje de ECV fue mayor en los pacientes con SAHS (49% vs. 28%. p = 0,048). El valor medio de ECA fue de 35 (DE 17) sin apreciarse correlación significatica con edad, índice de masa corporal, IAH y saturación nocturna. No se apreciaron diferencias en los valores de ECA en pacientes co SAHS (34 vs. 35. p = 0,66) ni con los portadores de ECV (37 vs. 32. p = 0,34). Los pacientes con SAHS y ECA elevada no presentaron mayor prevalencia de ECV (17% vs. 10%. p = 0,41).
Conclusiones: Los resultados obtenidos no demuestran una relación entre la presencia de SAHS y niveles séricos de ECA elevados ni se objetiva relación entre niveles séricos de ECA elevados y enfermedad cardiovascular.
PREVALENCIA DE TRASTORNOS RESPIRATORIOS DURANTE EL SUEÑO EN LA INSUFICIENCIA CARDIACA SEVERA ESTABLE
J.A. Pinto Blázquez*, A. Jiménez Gómez*, J.M. Cifrián Martínez**, M. Cabello Nájera*, R. Carpizo Alfayate* y P. Markijana Landa*
*UTS, **Neumología H.U. Marqués de Valdecilla. Santander.
Introducción: Se ha publicado recientemente (Kaneko Y,et al. NEJM, 2003;348:1233-41) la capacidad de la CPAP para mejorar la función ventricular izquierda de pacientes con insuficiencia cardiaca severa (ICS), cuando coexisten apneas obstructivas. Existe polémica (NEJM, 2003;349:93-95) respecto de la prevalencia de esta coexistencia, citándose cifras desde el 11 al 37% de los enfermos con ICS, lo que hace dudar sobre la relevancia de la mejoría citada.
Objetivos: Estudiar la prevalencia de los trastornos respiratorios durante el sueño (TRS) y sus tipos en pacientes con ICS en situación estable.
Material y métodos: Como parte de un estudio más amplio que incluirá a 100 pacientes con ICS estable (ICSE), definida por tener una Fracción de Eyección < 40% determinada por Ecocardio y no haber sufrido episodios de descompensación en los 6 meses previos al estudio, se presentan los hallazgos poligráficos de los primeros 44 pacientes. A todos se les estudió con un polígrafo respiratorio (BREAS Sc 20) que recoge y almacena en forma cruda, flujo naso bucal por sensor de presión, esfuerzo respiratorio por bandas torácica y abdominal, saturación de oxígeno por pulsioximetría, ECG, ronquido, posición corporal, movimiento de pierna y luz ambiental. Se definieron apneas e hipopneas y sus tipos según las recomendaciones SEPAR. Se definió el SAHS como central si el número de este tipo de apneas era > 50% del total. Todos los registros se analizaron manualmente por una técnico de sueño entrenada con este polígrafo (PML).
Resultados y conclusiones: Edad media 65 años (33-78), 2 mujeres. Un 80% tuvieron un IAH ≥ 10. Un 70% un IAH ≥ 15. El 75% de los SAHS fueron de predominio obstructivo; casi el 60% de esta muestra no seleccionada de ICSE tiene apneas obstructivas. Si los hallazgos publicados para ICS con SAHOS severo tratados con CPAP, son extrapolables a SAHOS leves-moderados estaríamos ante un problema de gran relevancia socio-sanitaria.
RELACIÓN ENTRE EL GASTO CARDIACO EN REPOSO EN PACIENTES CON SAHOS Y LA FUNCIÓN VENTRICULAR IZQUIERDA
A. Alonso Fernández*, M.A. Arias Palomares**, F. García Río*, O. Mediano San Andrés*, A. Santiago*, V. Lores*, C. Villasante Fernández-Montes* y J. Villamor León*
*Neumología, **Cardiología Hospital Universitario La Paz. Madrid.
Objetivos: Comparar el gasto cardiaco y la función ventricular izquierda en reposo en pacientes con SAHOS y sujetos control. Relacionar el gasto cardiaco determinado por reinhalación de CO2 y la fracción de eyección del ventrículo izquierdo en enfermos con SAHOS.
Metodología: Se incluyeron en el estudio 32 pacientes recién diagnosticados de SAHOS, sin tratamiento previo y sin signos de insuficiencia cardiaca (53 ± 13 años, IAH 45,3 ± 26,4 h-1), y 13 sujetos sanos (50 ± 8 años, IAH 2,1 ± 1,3 h-1). Ambos grupos resultaron homogéneos en características antropométricas y hábito tabáquico. A todos los sujetos, se les realizó una monitorización ambulatoria de la presión arterial durante 24 horas (monitor 90207, SpaceLabs). El gasto cardíaco se calculó por duplicado en reposo mediante la técnica de reinhalación de CO2 con el método del equilibrio (Oxycon Alpha, Jaeger). Mediante una ecocardiografía se determinó el grosor ventricular izquierdo y del septo interventricular, así como la masa, fracción de acortamiento y fracción de eyección del ventrículo izquierdo.
Resultados: No existieron diferencias significativas entre la presión arterial diurna y nocturna entre los dos grupos estudiados. Tampoco se apreciaron diferencias significativas entre pacientes con SAHOS y sujetos controles para el gasto cardiaco en reposo (6,08 ± 0,66 vs. 4,86 ± 0,36 L), el volumen sistólico (74 ± 9 vs. 61 ± 4 mL), frecuencia cardiaca, índice cardiaco o índice del volumen sistólico. Por el contrario, y en relación a los sujetos sanos, los enfermos con SAHOS se caracterizaron por un mayor grosor del ventrículo izquierdo (10,59 ± 0,24 vs. 9,28 vs. 0,37 mm, p < 0,01) y del septo interventricular (10,67 ± 0,22 vs. 9,43 ± 0,40 mm, p < 0,001), una masa del ventrículo izquierdo superior (213,44 ± 7,31 vs. 174,23 ± 7,18 g, p < 0,001) y menores fracción de acortamiento del ventrículo izquierdo (37,55 ± 0,59 vs. 40,23 ± 1,43%, p < 0,05) y fracción de eyección del ventrículo izquierdo (67,07 ± 0,70 vs. 70,31 ± 1,76%, p < 0,05). En el grupo de pacientes con SAHOS, se halló una relación significativa del gasto cardiaco y del volumen sistólico en reposo con la fracción de acortamiento del ventrículo izquierdo (r = 0,648, p < 0,001 y r = 0,567, p < 0,01, respectivamente) y con la fracción de eyección del ventrículo izquierdo (r = 0,690, p < 0,001 y r = 0,582, p < 0,01, respectivamente).
Conclusiones: Existen diferencias significativas en la función ventrícula izquierda entre pacientes con SAHOS y sujetos sanos, aunque queda por establecer la relevancia clínica de estas alteraciones. El gasto cardiaco en reposo determinado por reinhalación de CO2 mantiene una moderada relación con la función sistólica del ventrículo izquierdo.
Financiada parcialmente por FIS (96/1280, 99/0252 y 01/0278) y NEUMOMADRID 2000.
RESPUESTA DE LOS APARATOS DE CPAP AUTOMÁTICA AL AUMENTO DE RESISTENCIA DE LA VÍA AÉREA SUPERIOR DURANTE EL SUEÑO
J. Rigau1, R. Farré2, J.M. Montserrat3, H. Wöhrle4, B. Schöller1 y D. Navajas2
1Science & Research Dept. Measure, Check & Control mbH & CO. KG. Karlsruhe (Alemania), 2Unitat Biofísica i Bioenginyeria Facultat Medicina, Univ. Barcelona-IDIBAPS. Barcelona, 3Neumología Hospital Clínic, IDIBAPS. Barcelona, 4Dept. Internal Medicine II University Hospital. Ulm (Alemania).
Introducción: La mayoría de los aparatos de CPAP automática para el tratamiento de la apnea obstructiva del sueño (SAOS) están basados en la detección de eventos respiratorios a partir de la onda de flujo y/o del ronquido. Sin embargo, otros aparatos utilizan la detección de los aumentos de resistencia de la vía aérea. Las diferencias en el método de detección de eventos pueden influir en la CPAP aplicada durante el tratamiento.
Objetivo: Evaluar la respuesta de los aparatos de CPAP automática al aumento de resistencia de la vía aérea superior durante el sueño.
Métodos: Se utilizó un simulador de paciente que permite evaluar los aparatos de CPAP automática de forma sistemática y controlada en el laboratorio. El simulador es capaz de reproducir cualquier tipo de forma de onda de flujo (Farré et al. Am J Respir Crit Care Med 2002; 166: 469-73) e incluye una válvula que permite reproducir con exactitud los aumentos de resistencia típicos en los fenómenos obstructivos del SAOS (Rigau et al. Eur Respir J 2003; 22(45): 181s.). Se evaluaron dos aparatos de CPAP automática basados en el análisis de la onda de flujo y ronquido (Autoset Spirit (Resmed, Australia) y PV10i (Breas, Suecia)), un aparato basado en la determinación oscilométrica de la obstrucción de forma continua (SOMNOsmart (Weinmann, Alemania), y un aparato que, además del flujo y el ronquido, estima el grado de obstrucción de la vía aérea durante las apneas (Autoset II Plus (Resmed, Australia)). Cada aparato se conectó al simulador de paciente y fue sometido a patrones de apnea con aumento de resistencia (apneas obstructivas) y sin aumento de resistencia (apneas centrales).
Resultados: En presencia de apneas obstructivas con una resistencia de 75 cmH2O·s/L, los cuatro aparatos de CPAP automática aumentaron la presión aplicada. El ritmo de aumento de presión fue distinto en cada aparato: el tiempo necesario para subir de 4 a 10 cmH2O fue de 7 minutos para PV10i, 5 minutos para Autoset Spirit, 4 minutos para Autoset II Plus y 2 minutos para SOMNOsmart. Cuando los mismos eventos apneicos no iban acompañados de aumento de la resistencia (apneas centrales), Autoset Spirit y PV10i aumentaron la CPAP aplicada al mismo ritmo que durante las apneas obstructivas. Sin embargo, SOMNOsmart y AutoSet II Plus mantuvieron la presión inicial de 4 cmH2O.
Conclusión: Los aparatos de CPAP automática que incluyen la evaluación de las variaciones de resistencia respiratoria facilitan la diferenciación de las apneas obstructivas de las centrales. Esto permite evitar un incremento de CPAP en los eventos centrales caracterizados por una ausencia de obstrucción de la vía aérea.
Subvencionado en parte por SEPAR-2001, Red RESPIRA (C03/11; Ministerio Sanidad y Consumo) y Measure, Check & Control, mbH & Co. KG.
SAHOS Y CURVA FLUJO-VOLUMEN
J.M. Hernández, A. Pérez, M.C. Hernández, O. Acosta, J. Rodríguez y J.J. Batista
Neumología H.U. Nuestra Señora de Candelaria. Santa Cruz de Tenerife.
Introducción: La morfología "en diente de sierra" de la curva flujo volumen se ha relacionado con la disfunción de la vía aérea superior en el síndrome de apnea-hipopnea obstructiva del sueño (SAHOS).
Objetivos: Valorar si la presencia de la morfología en "diente de sierra" de la curva F-V sirve para discriminar a los pacientes afectos de SAHOS de los no afectos. Debido a que los pacientes con SAHOS muestran mayor grado de disfunción de la vía aérea superior en posición de decúbito, valorar si aumenta la aparición de la morfología en dicha posición.
Material y métodos: Se realizó espirometría forzada en posición sentado y en posición de decúbito (con el mismo espirómetro) a 20 pacientes diagnosticados de SAHOS por poligrafía cardiorrespiratoria, con un IAH > 30/h, y a 23 controles (con clínica pero descartada patología respiratoria del sueño por PSG).
Resultados: Pudimos comprobar que al realizar la espirometría forzada se objetivo la presencia de la morfología en "diente de sierra" en 8 y 9 pacientes en posición sentado y de decúbito respectivamente, lo que le confería una sensibilidad del 40% y 45% respectivamente a este signo. Además de una especificidad del 87% y 74%. El VPP de este signo arrojaba una cifra del 73%-60% y un VPN del 60%-61% respectivamente.
Conclusiones: Este pequeño estudio nos ha demostrado que la morfología en "diente de sierra" presenta poca sensibilidad como screening de SAHOS, pero si posee gran especificidad, es decir las pruebas son normales en la mayoría de los sanos; y un alto VPP, lo que indica en la posición de sentado., en el caso de presentarse este signo, una alta probabilidad de pertenecer a un paciente afecto de SAHOS.
¿SERÍA CONVENIENTE MODIFICAR LOS PUNTOS DE CORTE PARA EL DIAGNÓSTICO Y TRATAMIENTO DE LA APNEA DEL SUEÑO?
J.I. Aguirregomoscorta Urquijo*, L. Altube Urrengoetxea*, L.V. Basualdo Martín*, I. Menéndez Gastán**, A. Romani Echabe-Sustaeta* y G. Vallejo de la Hoz*
*Neumología Hospital de Galdakao. Galdakao, **C.Salud LLodio C.S. Llodio. Llodio (Álava).
La nueva normativa de la Separ de 2002 sobre la apnea del sueño (SAHS) contempla el uso de la cánula de presión nasal, la sonda de presión esofágica y de las bandas tóraco-abdominales, lo que ha mejorado la rentabilidad en la detección de los eventos respiratorios, respecto al uso aislado del termistor (normativa de la Separ de 1993). En cambio, los puntos de corte para el diagnóstico (IAH = 10) y tratamiento con CPAP (IAH = 30) del SAHS no se han modificado, a pesar de que se establecieron en función de los estudios epidemiológicos realizados siguiendo la normativa de la Separ de 1993.
Objetivo: Comparar los resultados entre 2 métodos de análisis de los eventos respiratorios (Separ 1993 y Separ 2002) en las lecturas de las polisomnografías.
Método: Se valoraron las polisomnografías de 118 pacientes consecutivos, 80% varones, de 51 ± 11,6 años, IMC = 31,2, Cuello = 41,8 cm. Los eventos respiratorios se midieron aplicando los consensos de la Separ de 1993 (termistor aislado) y de la Separ de 2002 (termistor, cánula de presión nasal y bandas tóraco-abdominales piezoeléctricas) según: a) Separ 1993: número de apneas e hipopneas, índice de apneas, índice de hipopneas e índice de apneas-hipopneas (IAH). b) Separ 2002: los anteriores más los RERAs (esfuerzos respiratorios productores de arousals). La lectura fue manual, de forma ciega y separada y por un solo lector, en un polisomnógrafo Alice 3 manteniendo sin cambios las fases del sueño. Se usó la T pareada y el método de Bland y Altman para el grado de acuerdo y sesgos entre los 2 métodos.
Resultados: El IAH medio obtenido al usar criterios de la Separ de 1993 fue 33,1 ± 26,5 y el logrado con los de la Separ de 2002 fue de 45 ± 26,5 (p < 0,05). El 68% de los estudios normales (IAH < 10) con los criterios de la Separ de 1993, se convirtió en SAHS (IAH > 10) al usar los de la Separ de 2002. El 49% de los tests no sugestivos de tratamiento con CPAP (IAH < 30) usando los criterios de la Separ de 1993, pasó a serlo (IAH > 30) si manejábamos los de la Separ de 2002.
Conclusiones:1) Existen notables diferencias en el IAH de los mismos pacientes según se apliquen las normativas de la Separ de 1993 y de la Separ de 2002. 2) Estas diferencias plantean la posibilidad de cambiar los puntos de corte para el diagnóstico y tratamiento del SAHS con la CPAP al usar la normativa de la Separ de 2002.
SÍNDROME DE APNEA-HIPOPNEA DEL SUEÑO EN PACIENTES CON TRASPLANTE RENAL
P. Ausín*, M. Díaz de Atauri*, F. González Torralba*, R. Perez Rojo*, J. Sayas* y J. Morales**
*Neumología, **Nefrología. H. Universitario 12 de Octubre. Madrid.
Objetivo: Analizar la presencia de síndrome de apnea-hipopnea del sueño (SAHS) en pacientes portadores de un trasplante renal según la obesidad.
Población y métodos: Estudio de una serie de pacientes portadores de trasplante renal ente 1989 y 2001. Criterios de inclusión: Función renal estable después del trasplante, índice de masa corporal (IMC) conocido en el momento del trasplante y diagnóstico mediante poligrafía cardio-respiratoria. Criterios de exclusión: Presencia de insuficiencia cardiaca, síndrome nefrótico, diabetes mellitus mal controlada o tratamiento con benzodiacepinas. Se establecieron dos grupos según el IMC en el momento del trasplante: grupo A (n = 34) IMC >= 30, rango entre 30 y 61, y grupo B (n = 34) IMC < 30. Las características demográficas fueron similares en ambos grupos salvo el IMC. A todos los pacientes se les realizó un cuestionario dirigido a síntomas de SAHS y se les realizó una poligrafía cardio-respiratoria (Apnoe-ScreenPro Jaeger) en domicilio. Definiciones: SAHS: Índice de apnea-hipopnea (IAH)> 10; SAHS grave: IAH > 30.
Resultados: En la primera tabla se muestran los datos clínicos y en la segunda los obtenidos de la poligrafía cardio-respiratoria y el número de pacientes a los que se les prescribió CPAP.
Conclusiones: El SAHS es muy frecuente en pacientes portadores de trasplante renal. Más de la mitad de los pacientes obesos receptores de trasplante renal padecen SAHS grave.
UN ESTUDIO CEFALOMÉTRICO DE SAHOS TRATADOS CON UN DISPOSITIVO DE AVANCE MANDIBULAR (DAM)
A. Jiménez Gómez*, R. González Giacinti*, F. Quintana Pando** y R. Carpizo Alfayate*
*UTS, **Neurorradiología H.U. Marqués de Valdecilla. Santander.
Introducción: El tratamiento mas usado en el SAHOS es la CPAP, sin embargo hay SAHOS en los que no está indicada (SAHOS leves, paucisintomáticos) o se rechaza. Para estos casos la Academia Americana de Trastornos de Sueño (AASD) recomienda los Dispositivos de Avance Mandibular (DAM). Sus resultados son variables e impredecibles antes de la Polisomnografía (PSG) con DAM.
Objetivos: La craneometría es un método de estudio barato que, según algunos autores, podría ayudar a seleccionar mejor los candidatos para tratamiento con DAM.
Material y métodos: En 30 varones con SAHOS (IAH 52 ± 28, IMC: 28 ± 2,5 Kg/m2, edad: 50,7 ± 12) tratados con DAM (Silensor), se practicó craneometría con TAC, utilizando como cefalostato los haces luminosos del tomógrafo y marcas con tinta china en la piel. Se estudiaron por el mismo autor (RGG), utilizando dos programas informáticos específicos y se investigó la relación entre las variables cefalométricas, las clases esqueletales y el IAH con DAM estudiado con PSG estándar.
Resultados y conclusiones: Hubo 19 respondedores (Rs) (63,3%); IAH con DAM < 10. Encontramos que las clases esqueletales cefalométricas guardan relación significativa con los resultados de la PSG con DAM (análisis de regresión múltiple), siendo las clases I y II (normoesqueletales y retrognatas) los mejores candidatos a tratamiento con DAM, aunque, incluso entre los de clase III (prognatas) hay algunas respuestas favorables (74% de clases I y II fueron Rs; 28% en los de clase III). No encontramos diferencias significativas entre Rs y no respondedores (NRs) en IAH basal (Rs: 49 ± 29,5, NRs: 57,4 ± 26: p = 0,3), IMC (Rs: 27,9 ± 2 Kg/m2, NRs: 28 ± 3 Kg/m2: p = 0,81), ni edad (Rs: 47,6 ± 12, NRs: 55,9 ± 10: p = 0,11). Ningún parámetro cefalométrico aislado, ni basal ni con el DAM puesto (distancia plano mandibular-hiodes, ángulos ANB, SNB, etc) mostró relación con el resultado de la PSG con DAM.
VALIDACIÓN DE LA EXACTITUD DIAGNÓSTICA DE UN EQUIPO DE POLIGRAFÍA RESPIRATORIA EN EL DIAGNÓSTICO DEL SÍNDROME DE APNEAS DURANTE EL SUEÑO
A. Candela Blanes, B. Amat, N. Castejón, C. Payá, L. Hernández, S. Asensio y S. Romero
Neumología Hospital General Universitario. Alicante.
Este estudio analiza el rendimiento diagnóstico de un dispositivo de Poligrafía cardiorrespiratoria ambulatoria (BITMED NGP140) frente a Polisomnografía convencional (PSG). Se realizó PSG y, simultáneamente, Poligrafía (PGR) con el Polígrafo BITMED NGP140 a 103 pacientes consecutivos remitidos por sospecha de apneas durante el sueño. Se obtuvieron 96 estudios válidos (75 varones y 21 mujeres) con media de edad de 52,5 ± 12 años y BMI de 31,8 ± 6,6 kg/m2. La mediana del Índice Apnea/hipopnea (IAH) fue de 32,5 (IQR 7,4-72,1) y un 72% de pacientes tenían un IAH?10. Con el método de Bland y Altman la concordancia del BITMED NGP140 con el IAH corregido (IAH/tiempo en cama) de la PSG mostró una media de -2,7 ± 6,7 (análisis manual) y 2,2 ± 8,3 (análisis automático). Las áreas bajo la curva ROC eran superiores a 0,97 en todos los puntos de corte. Para un IAH >= 10 el mejor punto de corte del análisis manual de la PGR era 7,5 con sensibilidad de 97% y especificidad de 82%. Para un IAH >= 20, el mejor punto de corte era 15,4 (sensibilidad 97%, especificidad 95%). La PGR clasificaba correctamente para los diferentes puntos de corte de IAH, entre el 93% y 97% de los pacientes con el análisis manual y entre el 93 y 96% con el análisis automático. El BITMED NGP140 tiene una buena concordancia con la PSG en la medición de los eventos respiratorios y ofrece un alto rendimiento diagnóstico tanto en el análisis manual como automático.
Estudio financiado por el Área de Evaluación de Tecnologías Sanitarias de la Consellería de Sanidad de la Generalitat Valenciana.
VALIDEZ DEL POLÍGRAFO RESPIRATORIO (PR) EMBLETTA PARA EL DIAGNÓSTICO DE PACIENTES CON SOSPECHA CLÍNICA DE SÍNDROME DE APNEAS E HIPOPNEAS DEL SUEÑO (SAHS). COMPARACIÓN ENTRE USO HOSPITALARIO Y DOMICILIARIO
E. Socarras Busot*, R. Núñez Cayama*, J.M. Calleja Pascual*, A. álvarez Ruiz de Larrinaga**, F. Aizpuru Barandiaran ***, R. Rubio Aramendi* y J. Durán Cantolla*
*Unidad de Sueño. Servicio de Neumología, **Servicio de Neurofisiología, ***Unidad de Investigación Hospital Txagorritxu. Vitoria-Gasteiz.
Objetivo: Determinar la validez del PR EMBLETTA empleado en el laboratorio de sueño y en el domicilio bajo modalidad no supervisada, como sistema diagnóstico en pacientes con sospecha de SAHS.
Métodos: 73 pacientes consecutivos con sospecha clínica de SAHS que acudieron al Laboratorio de la Unidad Respiratoria de Trastornos del Sueño de nuestro hospital entre septiembre 2002 a Noviembre 2003. Los pacientes fueron estudiados en dos tiempos mediante registro simultáneo de polisomnografía (PSG) y PR en el hospital y PR en el domicilio. Se determino el nivel de acuerdo entre los índices obtenidos entre los métodos. Además se determino a capacidad discriminativa del PR frente a la PSG y exactitud diagnostica.
Resultados: 70 estudios validos, 89% varones, con edad 47,0 ± 11,0 años, IMC 29,8 ± 5,3 y un valor medio de Escala de Epworth 13,8 ± 3,0. Se determinó el coeficiente de correlación intraclase (CCI) entre la PSG y la PR hospitalaria que fue de 0,92 (0,88-0,95). El CCI entre la PSG y la PR domiciliaria fue de 0,75 (0,67-0,84). Tabla 1. Área bajo la curva ROC de los Índices de Eventos Respiratorios del PR Embletta para distintos puntos de corte de IAH en Hospital y Domicilio
Los mejores puntos de corte para diagnostico de SAHS para IAH ≥ 10 fueron en el domiciliario 12,4 (sensibilidad: 69,6%; especificidad: 90,9%), y en el hospitalario 9,4 (sensibilidad: 91,1%; especificidad: 90,1%).
Conclusiones: El PR Embletta es un sistema valido para el diagnóstico de pacientes con sospecha de SAHS. Los mejores resultados se obtienen en el estudio hospitalario.
VALIDEZ DIAGNÓSTICA Y REPRODUCTIBILIDAD DE LA POLIGRAFÍA RESPIRATORIA PRACTICADA EN EL HOSPITAL Y EN EL DOMICILIO
A.L. Andreu, E. Chiner, J. Signes-Costa, E. Gómez-Merino, E. Pastor, J.M. Arriero, M. Llombart y J. Marco
Pneumología H.U. Sant Joan d`Alacant. Sant Joan d'Alacant.
Objetivos: Valorar la reproductibilidad de la poligrafía respiratoria (PR) practicada en el domicilio y en el hospital, y su validez diagnóstica frente a la polisomnografía convencional (PSG).
Método: De forma prospectiva durante un período de dos meses se realizó una PR hospitalaria mediante un polígrafo portátil previamente validado (Stardust®), simultáneamente a la PSG en pacientes con sospecha de SAOS y posteriormente se efectuó una PR en el domicilio en los mismos pacientes. Se obtuvo el índice apnea-hipopnea (IAH) derivado de la PR hospitalaria (IAHSTAR1) y el obtenido en la PR domiciliaria (IAHSTAR2). Se empleó la t de student para comparar IAHSTAR1 y IAHSTAR2, así como el coeficiente de correlación intraclase (CCI) para valorar la reproductibilidad entre ambos índices. La concordancia entre medidas se evaluó mediante el método de Bland y Altman. Se emplearon las curvas ROC y las áreas bajo la curva (AUC) para obtener la sensibilidad (S), especificidad (E) de IAHSTAR1 y IAHSTAR2 para un IAHPSG ≥ 10, comparándose ambas curvas obtenidas.
Resultados: Se obtuvieron resultados válidos en 29 pacientes (51 ± 16 años, BMI 32 ± 5, Epworth 11 ± 5, perímetro de cuello 42 ± 4), con un porcentaje de estudios no válidos de 5,3% en el hospital y 13% en domicilio. Se apreciaron diferencias significativas en el tiempo en cama para IAHSTAR1 y IAHSTAR2 (460 ± 22 vs. 386 ± 78 minutos, p < 0,001). No se observaron diferencias entre IAHSTAR1 y IAHSTAR2 (28 ± 27 vs. 31 ± 28), CCI = 0,84, IC95% 0,69-0,92. La diferencia media fue 2,38 ± 5, IC95%: -8,1-3,4, límites de la concordancia 32 a 27. Para un umbral de IAH ≥ 10 en la PSG, el AUC para IAHSTAR1 > 6,2 fue 0,94 (IC95% 0,79-0,99), S: 96%, E: 83%, y para IAHSTAR2 >15, 0,89 (IC95% 0,72-0,97), S: 74%, E: 100%, sin observarse diferencias cuando se compararon ambas AUC (p = 0,3). No se observaron diferencias estadísticas al comparar el número final de pacientes correctamente diagnosticados mediante PSG o PR domiciliaria.
Conclusiones: La PR practicada tanto en el hospital como en el domicilio (Stardust®) mostró una buena reproductibilidad y concordancia con la PSG. Aunque no se alcanzó diferencia estadística, la S y E de la prueba cambió según donde fue practicada, posiblemente debido a cambios en la eficiencia de sueño y al tiempo de registro. Estas diferencias, atribuidas al lugar donde se practica, deberían ser consideradas cuando se evalúa el umbral diagnóstico de la PR.
VALORACIÓN DE LA FUNCIÓN MUSCULAR INSPIRATORIA MEDIANTE UN MÉTODO NO INVASIVO EN PACIENTES CON SÍNDROME DE APNEA DEL SUEÑO
E. Pastor, E. Chiner, J. Signes-Costa, A.L. Andreu, E. Gómez-Merino, M. Llombart, J.M. Arriero y J. Marco
Pneumología H.U. Sant Joan d`Alacant. Sant Joan d'Alacant.
Introducción: La función de los músculos inspiratorios podría estar afectada en pacientes con síndrome de apnea del sueño (SAOS), debido a las cargas resistivas impuestas en la vía aérea o a la hipoxia intermitente, factor que podría contribuir o agravar la enfermedad.
Método: Evaluamos la función muscular en 15 pacientes con SAOS sin tratamiento previo (12 hombres y 3 mujeres, edad 57 ± 11, Epworth 13 ± 5, IMC 31 ± 5, índice de apnea-hipopnea 42 ± 25, perímetro de cuello 43 ± 4) la noche de la polisomnografía diagnóstica (PSG) y a la mañana siguiente. Se determinaron volúmenes pulmonares mediante pletismografía, curvas flujo volumen, DLCO, patrón ventilatorio (VT, f, VE, Ti, Te, Ti/Ttot), presión de oclusión en boca (P100), PETCO2, presiones respiratorias máximas (PIM, PEM), índice de tensión-tiempo de la musculatura inspiratoria (Ttmus), elasticidad activa (p100/Vt), impedancia efectiva (P100/Vt/Ti) y cociente P100/PIM. Se empleó la t-student (datos pareados) para comparar los valores de cada una de las variables antes y después de la PSG.
Resultados: Se observó un leve patrón restrictivo (TLC% 85 ± 16, RV% 80 ± 38, FVC% 78 ± 19, FEV1% 79 ± 19, FEV1/FVC% 97 ± 17, DLCO% 88 ± 14, KCO% 109 ± 21) sin apreciarse diferencias entre la noche y la mañana. No se observaron diferencias en los valores de P100 (3,6 ± 1,1 vs. 3,2 ± 1,2 cm H2O), PIM (83 ± 34 vs. 82 ± 36 cmH2O), PEM (135 ± 45 vs. 133 ± 56 cmH2O), Ttmus (0,16 ± 0,12 vs. 0,13 ± 0,1), P100/VT (4,1 ± 1,3 vs. 3,9 ± 1,6), P100/VT/Ti (3,2 ± 1,3 vs. 3 ± 1,7), P100/PIM (0,047 ± 0,02 vs. 0,043 ± 0,017) y PETCO2 (32 ± 5 vs. 32 ± 4), ni tampoco en el patrón ventilatorio: Ti (1,36 ± 0,37 vs. 1,38 ± 0,35 s), Te (1,83 ± 0,48 vs. 1,98 ± 0,52 s), VT (961 ± 338 vs. 870 ± 270 ml) y VE (17,3 ± 6 vs. 15,1 ± 5 l/min).
Conclusión: En pacientes con SAOS no se apreció la aparición de fatiga muscular inspiratoria durante la noche, estimada mediante métodos no invasivos.
VARIABILIDAD DIAGNÓSTICA EN PARÁMETROS POLISOMNOGRÁFICOS DE 4 NOCHES DIFERENTES EN PACIENTES SAOS LEVE
C. Martínez Rivera, J.A. Fiz Fernández, J. Abad Capa, J.M. Alsina, A. Marín, J.A. Lloret, E. Fuentes, A. Baya y J. Morera Prat
Neumología Hospital Universitari Germans Trias i Pujol. Badalona.
Introducción: Se habla del efecto primera noche y en diversos trabajos se especula sobre si serían necesarios más estudios para asegurar un diagnóstico. Se habla de que en pacientes SAOS leves hay mayor variabilidad, y por tanto el resultado en una primera noche podría no ser fiable. Sin embargo se toman decisiones clínicas en base a un único estudio.
Objetivo: Observar si los pacientes diagnosticados en una primera noche de roncopatía con IAH > 5 o SAOS leves tienen una variabilidad significativa entre noches, si esto es suficiente para cambiar el diagnóstico y cuantas noches nos aseguraría el diagnóstico.
Material y métodos: Se reclutaron 13 pacientes de nuestro dispensario de SAOS, que tenía un IAH entre 5 y 25 en una primera noche. Como condición de inclusión el IMC tenía que ser inferior a 35 y no podía haber patologías respiratorias que añadiesen morbilidad, como EPOC, Insuficiencia respiratoria, Patología Intersticial, Enfermedad Cerebrovascular. Se les realizó 4 polisomnografías, obteniendo parámetros cardiorrespiratorios y neurofisiológicos. Se intentó controlar variables que pudieran alterar los resultados en diferentes noches. Así, se intentó que las cuatro noches fuesen el mismo día de la semana y en las mismas condiciones cada noche. Se utilizó la prueba de los rangos con signo de Wilcoxon para comparar datos apareados y correlación de Pearson para consistencia entre variables. P significativa <0,05.
Resultados: La edad media fue de 51 años, 3 mujeres y 10 hombres, el IMC de 29. Los datos de IAH mostraron un IAH medio en la primera noche de 10,44 (1,55), en la segunda de 12,45 (2,72), en la tercera de 19,73 (4,43) y en la cuarta de 19,16 (4,89). Por tanto el IAH tiene tendencia a ser mayor en 2, 3 y 4 noches, haciéndose casi significativa la diferencia en la cuarta noche respecto a la primera (p = 0,06). Los datos de calidad de sueño no mostraron diferencias significativas en sueño profundo ni superficial y sí mostraron menor REM en la primera noche respecto a la tercera y cuarta, dato que fue significativo. Hubo peor eficiencia de sueño en noche 1 que el resto, que sólo fue significativa con respecto a la noche 2. Se hizo una correlación de Pearson que muestra consistencia entre las noches 3 y 4, pero no entre estas noches y la primera. Es decir con una tercera noche sería suficiente para el diagnóstico. Finalmente se obtuvo que 5 de estos 13 pacientes, es decir un 38,5%, cambiaron de severidad de la primera a la tercera o cuarta noche. Así, 2 pacientes pasaron de roncadores a SAOS leve. 1 paciente pasó de roncador a SAOS moderado y 1 paciente pasó de SAOS leve a SAOS severo.
Conclusión: Se observa a lo largo de cuatro noches una tendencia a cambio en el IAH a mayor severidad. En un 38% de los pacientes hay un cambio en la clasificación de severidad. En pacientes con SAOS leve que nos ofrecen dudas diagnósticas habría que hacer más estudios. A la vista de los resultados, 3 noches son suficientes para tener fiabilidad diagnóstica en estos pacientes.
VARIABILIDAD Y REPRODUCIBILIDAD DE LA DETERMINACIÓN DEL GASTO CARDÍACO EN REPOSO POR REINHALACIÓN DE CO2 EN PACIENTES CON SAHOS. COMPARACIÓN DE LOS MÉTODOS DE EQUILIBRIO Y EXPONENCIAL
O. Mediano San Andrés*, A. Alonso Fernández*, F. García Río*, M.A. Arias Palomares**, B. Rojo*, J. Fernández-Lahera*, M.T. Ramírez Prieto* y J.M. Pino García*
*Neumología, **Cardiología Hospital Universitario La Paz. Madrid.
La determinación del gasto cardíaco por reinhalación de CO2 constituye un procedimiento alternativo y no cruento al cateterismo. Al emplear esta técnica, existen dos procedimientos para determinar la fracción de equilibrio de CO2 (FeqCO2), el método del equilibrio y el método exponencial.
Objetivo: Analizar la variabilidad y reproducibilidad de la determinación del gasto cardíaco en reposo por reinhalación de CO2 en pacientes con SAHOS utilizando el método del equilibrio y el método exponencial.
Metodología: Se estudiaron 14 pacientes con SAHOS (13 hombres y una mujer, 53 ± 12 años, IAH 50,5 ± 27,4 h-1) y ocho sujetos control (8 hombres, 51 ± 10 años, IAH 2,1 ± 1,2 h-1). El gasto cardíaco en reposo fue medido por duplicado mediante un equipo OxyconAlpha (Jaeger) empleando en orden aleatorio la técnica del equilibrio y la exponencial. La primera consiste en la reinhalación de una mezcla que contiene un 8,5% de CO2 hasta que se alcanza una meseta en la fracción end-tidal de CO2 (8-12 segundos). En la técnica exponencial se hace reinhalar al paciente una mezcla de CO2 del 4,5% y la FeqCO2 se determina a partir de la ecuación de regresión exponencial de la fracción end-tidal de CO2 a lo largo de varios ciclos respiratorios (hasta 20 segundos). Se calculó el coeficiente de variabilidad y el intervalo de reproducibilidad para cada técnica en cada grupo de sujetos.
Resultados: Los pacientes con SAHOS mostraron un menor gasto cardíaco en reposo que los sujetos control, tanto por el método del equilibrio (4,36 ± 0,54 vs. 6,32 ± 0,79 L, p < 0,05) como por el exponencial (4,80 ± 0,41 vs. 6,64 ± 0,81 L, p < 0,05). En estos enfermos, el coeficiente de variación del método exponencial fue superior al del equilibrio para el gasto cardíaco (0,21 ± 0,02 vs. 0,11 ± 0,02; p = 0,008), volumen sistólico (0,24 ± 0,03 vs. 0,16 ± 0,02; p = 0,039) e índice cardíaco (0,21 ± 0,02 vs. 0,12 ± 0,02; p = 0,008). Dichos coeficientes de variación resultaron similares a los obtenidos en el grupo control. También en los enfermos con SAHOS, se determinaron unos intervalos de reproducibilidad al 95% superiores por el método exponencial que por el del equilibrio, tanto para el gasto cardíaco [(-2,51 - 3,82) vs. (-1,31 1,45) L] como para el volumen sistólico [(-46 63) vs. (-33 26) mL)].
Conclusión: La reinhalación de CO2 por el método de equilibrio constituye un procedimiento para la determinación del gasto cardíaco en reposo menos variable y más reproducible que el análisis exponencial, tanto en pacientes con SAHOS como en sujetos sanos.
Financiada parcialmente por FIS (96/1280, 99/0252 y 01/0278) y NEUMOMADRID 2000.
VENTILACION NO INVASIVA EB LA EPOC AGUDIZADA. ESTUDIO MULTICENTRICO, ALEATORIZADO Y CONTROLADO
F. Barbe Illa1, J.M. Marín2, E. Gómez3, M.L. Alonso4, C. Disdier5, J.F. Masa5, E. Sala1, M. Carrera1, P.A. Antón6, E. Chiner3 y A. Agustí1
1NML H.U.Son Dureta. Palma de Mallorca, 2Neumología H.U. Miguel Servet. Zaragoza, 3NML Sant Joan. Alicante, 4NML H. General Yagüe. Burgos, 5NML H. S. Pedro Alcántara. Cáceres, 6NML H.U. de la Santa Creu i Sant Pau. Barcelona.
Objetivo: Evaluar la eficacia de la ventilación no invasiva (VNI) en la EPOC agudizada. La variable principal fue la necesidad de intubación endotraqueal (según los criterios de Brochard et al NEJM 1995).
Diseño: Estudio aleatorizado, controlado y multicéntrico.
Método: Se han incluido 66 pacientes (70 ± 8 años) hospitalizados por agudización de EPOC (FEV1 38% ± 11) en situación de insuficiencia respiratoria aguda hipercápnica (pH 7,30 ± 0,03, PaO2 46 ± 8 mmHg, PaCO2 71 ± 14 mmHg). Todos los pacientes recibieron tratamiento farmacológico estándar. Además, 32 pacientes recibieron VNI mediante BiPAP (Respironics, EEUU) con presion inspiratoria de 15 ± 2 y espiratoria de 4 ± 0 cm de agua, y los 34 pacientes restantes sistema placebo de VNI. La VNI se aplicó durante los tres primeros días de ingreso (12 ± 5 horas).
Resultados: La gasometría arterial, frecuencia respiratoria y cardiaca, grado de disnea y nivel de conciencia basales fue similar en ambos grupos. La gasometría arterial durante los tres días de ingreso mejoró más rápidamente en el grupo tratado con VNI (p < 0,01 ANOVA), así como en el momento del alta hospitalaria. La necesidad de intubación endotraqueal (15% vs. 38%, p < 0,05) y la estancia hospitalaria fue menor en el grupo VNI (11 ± 6 vs. 15 ± 7 días). No hubo diferencias en la mortalidad de ambos grupos.
Conclusiones: La VNI en pacientes con EPOC agudizada reduce la necesidad de intubación endotraqueal, mejora el intercambio de gases y reduce la estancia hospitalaria.
Financiado, en parte, por SEPAR 00 y ABEMAR.
Ventilación Mecánica
EFICACIA DEL USO DE BRONCODILATADORES INHALADOS DURANTE LA VENTILACIÓN NO INVASIVA
F. Sanz Herrero, R. Navarro, G. Juan, M. Ramón, J.C. Ceballos, C. Pérez de La Blanca, P. López, E. Fernández y T. Lloret
Neumología Consorcio Hospital General Universitario. Valencia.
La eficacia de la ventilación no invasiva (VNI) durante episodios de agudización de la EPOC está ampliamente demostrada. El uso de broncodilatadores inhalados durante la VNI, permitiría garantizar su eficacia, sin necesidad de interrumpir la ventilación en la fase aguda.
Objetivos: Conocer la eficacia del uso de broncodilatadores simultáneamente con la ventilación no invasiva y determinar cuál es el método más adecuado de administración de medicación inhalada.
Material y métodos: Estudio experimental en pacientes asmáticos en fase estable sometidos a VNI en modo espontáneo con un respirador de presión (BiPAP Vision) con presiones de IPAP 16 cmH2O y EPAP 6 cmH2O y mascarilla nasobucal. Se realizó un ciclo ventilatorio basal de 10 minutos, y posteriormente se administró salbutamol en nebulización continua o bien mediante cartucho presurizado y cámara espaciadora, en dos días diferentes. Se valoraron el FEV1, FVC y respuesta broncodilatadora, y los parámetros ventilatorios de frecuencia respiratoria, volumen corriente y volumen de fuga. Se utilizó el análisis de la varianza, asumiendo significación estadística con p < 0,05.
Resultados: Participaron 10 pacientes asmáticos, en fase estable, con una edad de 26 ± 5,1 años, el 50% eran mujeres. 3 pacientes eran fumadores (33%) y 7 pacientes recibían tratamiento con corticoides inhalados y beta-2 adrenérgicos de larga duración o antileucotrienos. El FEV1 medio fue de 78,86% ± 17 (44-105,7). El volumen corriente medio durante los ciclos de ventilación fue de 1057,5 ± 388,6 ml, con una frecuencia respiratoria de 18,3 ± 5 rpm y un volumen de fuga de 4,8 ± 5,6 l/min. Tras los ciclos de VNI no se produjo una disminución del FEV1 basal significativa: 32,1 ± 4,5ml (p < 0,05). La interposición del nebulizador o de la cámara no aumentó significativamente la fuga en el respirador (p < 0,05). La administración de salbutamol tanto por nebulización como mediante cartucho presurizado con cámara, provocó una respuesta broncodilatadora positiva (incremento del FEV1 más de 200 ml) en el 90% de los sujetos (9 pacientes), sin que se encontraran diferencias significativas respecto uno u otro método (p = 0,265).
Conclusiones:1) En este modelo experimental se demuestra que la administración de broncodilatores inhalados simultáneamente con la VNI es factible y segura, y no produce interferencia con los parámetros ventilatorios. 2) Recomendamos el uso de broncodilatadores mediante cartucho presurizado y cámara de inhalación por su eficacia, fácil manejo y acceso rápido en pacientes con EPOC agudizado que precisen VNI en fase aguda.
ESTUDIO OBSERVACIONAL RETROSPECTIVO SOBRE LA UTILIZACIÓN DE LA VENTILACIÓN MECÁNICA NO INVASIVA EN NUESTRO HOSPITAL
M.A. Gotor Lázaro*, L. Guerrero**, E. Bejarano**, E. Molina** y A. Jimeno**
*Neumología, **M.I Hospital Ernest Lluch. Calatayud.
Se ha comprobado que la Ventilación Mecánica No Invasiva (VMNI) reduce la mortalidad y la intubación en muchos pacientes con problemas neumológicos.
Objetivo: Conocer la frecuencia de pacientes que han utilizado la VMNI, describir las causas de la indicación y analizar los resultados conseguidos.
Material y métodos: Estudio observacional retrospectivos de todos los pacientes ingresados durante los últimos 4 años en nuestro Hospital (Hospital comarcal con 130 camas) que han precisado de VMNI. Los criterios para iniciar su utilización fueron: insuficiencia respiratoria hipercapnica diurna, hipoxemia nocturna que no se corrige con O2 o cuya corrección motiva hipercapnia, síntomas de hipoventilación nocturna, dos episodios previos de insuficiencia respiratoria aguda hipercápnica. Se utlizaron ventiladores ciclados con doble nivel de presión (BiPAP Visión) de Respironic
Resultados: Durante el periodo del estudio se ha empleado la VMNI en 63 pacientes, de edad media 68 ± 17años, 45 varones y 18 mujeres, con un incremento progresivo a lo largo de los años en la utilización de la VMNI. Las patologías mas frecuentes para su utilización han sido: EPOC (73%), enfermedad restrictiva toracógena (12%), sd hipoventilación-obesidad (10%), otras: (5%). Forma de conexión al respirador: en el 73% mascarilla nasal y 27% con mascarilla nasobucal. La media de ventilación al día era de 18 ± 6 h/día el primer día y luego 6 ± 2 h/día pasando de un pH medio de 7,20 ± 0,035 y pCO2 87 ± 12 mmHg a un pH de 7,41 ± 0,022 y pCO2 50 ± 3,4 mmHg al alta. La frecuencia cardiaca media pasó de 102 ± 22 a 76 ± 27al alta. Los parámetros se ajustaron de forma individualizada según tolerancia y respuesta clínica/gasométrica: la media de presión inspiratoria fue de 17 ± 2 cm H2O, la presión espiratoria fue de 6 ± 2 cm H2O y la frec respiratoria inicial inicial fue 2 resp/min por debajo de la espontánea con disminución progresiva de la misma. En 4 pacientes fue preciso interrumpirla por intolerancia o agitación. Su estancia media hospitalaria fue de 8,4 días (estancia media de Neumología 8,02). De todos ellos, sólo en 6 pacientes (9,5%) fueron trasladados a una unidad de cuidados intensivos (UCI), un 65% menos respecto a los 4 años previos, en 3 (4,7%) se precisaron intubación endotraqueal y 4 fallecieron (6,3%).
Conclusiones:1) Existe un incremento progresivo del número de pacientes que precisan VMNI. 2) Consigue mejorías significativas de estos pacientes tanto desde el punto de vista clínico como gasométrico. 3) La proporción de fracaso terapéutico ha sido bajo. 4) Dados los resultados obtenidos constituye una terapéutica muy eficaz también en hospitales pequeños como el nuestro, evitando en muchos casos la intubación traqueal así como el traslado a la unidad de cuidados intensivos.
EVALUACIÓN DE UN PROGRAMA DE VENTILACIÓN MECÁNICA DOMICILIARIA (VMD) EN EL ÁREA DE LOS HHUU VIRGEN DEL ROCÍO
M. Holgado Restituto*, E. Barrot Cortés**, M.I. López Márquez*, J. Lázaro Polo* y J. Castillo Gómez*
*Neumología, **Respiratorio. H.U. Virgen del Rocío. Sevilla.
Objetivo: Evaluar las características de la población incluida en nuestro programa de ventilación mecánica domiciliaria y valorar la eficacia del tratamiento desde el punto de vista clínico y de supervivencia.
Pacientes y métodos: En los últimos 8 años, hemos iniciado tratamiento con ventilación mecánica en el domicilio y controlado estrechamente a 149 pacientes distribuidos según las siguientes patologías: cifoescoliosis (KS), 41 pacientes (27,5%). Secuelas de TBC (TBC), 34 pacientes (23%). Síndrome de hipoventilación-obesidad (HVA-OB), 28 enfermos (19%). Neuromusculares 20 pacientes, (13,5%). EPOC 11 pacientes, (7,4%) y miscelánea 15 pacientes, (10%).
Resultados: De los 149 enfermos 70 (47%) son mujeres y 79 (53%) varones con una edad media de 57 ± 16 años. En 70 pacientes (47%) se inició el tratamiento de forma electiva, en situación estable, y en 79 (53%) en el curso de una descompensación de su insuficiencia respiratoria hipercápnica. El tipo de respirador utilizado ha sido volumétrico en 16 pacientes (10,7%) y soporte de presión (Bipap) en 132 (88,6%). La interfase aplicada ha sido mascarilla nasal (90%), oronasal (3%) y a través de traqueostomía en 10 pacientes (7%). La media de días de ingreso hospitalario por paciente y año pasó de 11,2 días en el año previo al inicio del tratamiento a 1,34 días de media en los 8 años posteriores. La curva de supervivencia calculada a 8 años del inicio del programa ha mostrado un índice de 80% (global), siendo los índices más altos para los pacientes con secuelas de TBC (90%) y cifoescoliosis (85%).
Conclusión: La evolución de los pacientes con insuficiencia respiratoria crónica en tratamiento con ventilación mecánica domiciliaria es muy favorable, con importante disminución de los ingresos hospitalarios, buena adhesión al tratamiento y altos índices de supervivencia.
EVALUACIÓN DEL PROGRAMA DE VENTILACIÓN MECÁNICA DOMICILIARIA TRAS 10 AÑOS
R. García Luján, J. Echave Sustaeta, V. Pérez González, C. García Quero, P. Ausín Herrero, A. López Encuentra y P. Martín Escribano
Neumología Hospital Universitario 12 de Octubre. Madrid.
Objetivos: Analizar nuestra experiencia del programa de Ventilación Mecánica Domiciliaria (VMD) tras 10 años de su inicio: incidencia, indicaciones, evolución y supervivencia.
Población y métodos: Estudio descriptivo de los pacientes incluidos en el programa de VMD desde 01/10/93 al 01/10/03. Para el análisis de supervivencia usamos el método de Kaplan- Meier considerando tiempo cero el del inicio de VMD.
Resultados: Se incluyeron 207 pacientes, 112 varones, con mediana de edad de 65 años (p 25-75; 51-71). De éstos, 189 iniciaron la VMD. La adaptación se realizó de forma ambulante en 29 casos y hospitalizada en 160. Las etiologías motivo de la indicación fueron: neuromusculares 46,3% (ELA 24,2, otras 22,1), secuelas de tuberculosis 22,7%, cifoescoliosis 10,6%, EPOC 10,6% y síndromes de hipoventilación en el 9,5%. En los casos de cifoescoliosis y síndromes de hipoventilación no se han alcanzado la mediana o el percentil 25-75 de supervivencia por el número pequeño de exitus de esa etiología.
Conclusiones: El número de indicaciones de VMD ha aumentado progresivamente con el tiempo siendo la indicación más frecuente las enfermedades neuromusculares. Un 58% de los pacientes finales sigue con el respirador activo actualmente.
Estudio financiado por la Beca de Investigación RTIC-C-03-0011. ISCIII.
EVOLUCIÓN DE LOS PACIENTES TRAQUEOSTOMIZADOS CON VENTILACIÓN MECÁNICA DOMICILIARIA
E. Prats*, E. Farrero*, V. Casolivé*, E. Giró*, M. Maderal*, J. Escarrabill* y F. Manresa**
*UFISS Respiratoria. S. Neumología, **Neumología Hospital Universitario de Bellvitge. L'Hospitalet del Llobregat.
Objetivo: Conocer la evolución a largo plazo de los pacientes con ventilación mecánica domiciliaria vía traqueostomía (VMD-T).
Metodología: Estudio retrospectivo de los pacientes de nuestro hospital que han iniciado la VMD-T durante el período 1994-2003. Variables estudiadas: edad, diagnóstico, situación al inicio de la VMD-T, retorno a domicilio y supervivencia. Análisis de la supervivencia se ha realizado mediante las curvas de Kaplan-Meir y la comparación entre grupos mediante el log rank test.
Resultado: Hemos evaluado 51 pacientes con una edad media de 48 ± 18 años y los siguientes diagnósticos: alteración de la caja torácica (6), enfermedades neuromusculares no ELA (28), ELA (6), S. Hipoventilación obesidad (7) y EPOC (4). En 39 casos (76%) el inicio de la VMD-T fue después de un ingreso en UCI. En 33 casos (76%) se consiguió el retorno del paciente a su domicilio y en 6 casos se cerró la traqueostomía pasando a ventilación nasal. La supervivencia media ha sido de 46 ± 45 meses. Observamos diferiencias en la superviviencia en relación a la forma de inicio de la VMD-T (log rank test 0,023) y el diagnóstico (log rank test 0,0003).
Conclusiones: A pesar de la complejidad del tratamiento el 76% de los pacientes consiguen volver a su domicilio, siendo la supervivencia media de casi 3 años. Los pacientes con inicio de VMD-T en la UCI o con los diagnósticos de ELA y EPOC presentan un peor pronóstico.
RELACIÓN ENTRE FALLO RESPIRATORIO AGUDO (ARF) ALI Y ARDS. UN ESTUDIO PROSPECTIVO
M. Cavalcanti*, J.R. Badia Jobal*, M.A. Rivera*, M. Heras**, A. Escorsell**, R. Cartanya**, A. Torras**, E. Zavala**, J.M. Nicolas**, M. Ferrer* y A. Torres*
*Neumología, ICPCT, **Grupo estudio de ARDS, H. Clínic. Barcelona.
Existe un debate en curso sobre si ALI, ARDS y el fallo respiratorio agudo (ARF) son en realidad diferentes entidades clínicas o conforman un espectro de gravedad de una misma enfermedad.
Objetivos: Evaluar las relaciones y diferencias en el pronóstico y evolución entre estos 3 grupos de pacientes ingresados en unidades de cuidados intensivos.
Métodos: Se evaluaron de manera prospectiva todos los pacientes con infiltrados pulmonares e insuficiencia respiratoria ingresados en cualquiera de las 7 UCI especializadas de un hospital terciario durante un periodo de 6 meses. Se clasificaron los pacientes dentro de uno de los siguientes tres grupos: ALI, ARDS (definiciones de AECC on ARDS) y ARF definido por una ratio PaO2/FIO2 menor de 300 junto con cualquier infiltrado no catalogable como ARDS o ALI.
Resultados: Se incluyeron 140 ARF, 9 ALI y 40 casos de ARDS durante el periodo de estudio. Los pacientes con ALI se diferenciaron de los casos de ARDS exclusivamente en la PaO2/FIO2 inicial (217 ± 75 vs. 110 ± 48). No se observaron diferencias en factores de riesgo, parámetros clínicos o demográficos, mecánica respiratoria, días de ventilación mecánica, estancia en UCI, estancia hospitalaria o supervivencia entre ambos grupos. Cinco pacientes con diagnóstico inicial de ALI en el momento de inclusión calificaron como ARDS en los primeros días tras el diagnóstico. Los pacientes con ARF presentaron una edad significativamente mayor que los pacientes con ALI y ARDS (62 ± 14 vs. 40 ± 9 vs. 54 ± 16) y presentaron mayor comorbilidad. Los pacientes con ARF estuvieron menos días en ventilación mecánica (8 ± 7 vs. 13 ± 12 y 12 ± 10 días) y su estancia en la UCI fue mas corta (10 ± 11 vs. 14 ± 13 y 16 ± 11 días). No se observaron diferencias en la mortalidad global entre los grupos (33% vs. 56% vs. 42%; p = 0,25). Finalmente, 26 pacientes con ARF presentaron criterios de ALI/ARDS a lo largo de su evolución posterior. Un análisis multivariado mostró la infección por HIV como único factor de riesgo para esta evolución posterior (RR 7; 95% CI 1,6-31,1; p 0,01).
Conclusiones: ALI y ARDS presentan un pronóstico y evolución superponibles y probablemente corresponden a la misma entidad. El número de pacientes con ARF es el triple que de casos de ALI/ARDS. Los factores de riesgo y le evolución clínica de este grupo es claramente distinto de ALI/ARDS a pesar de una mortalidad global similar.
UN MODELO MORFOMÉTRICO EXPERIMENTAL DE VENTILACIÓN ASISTIDA REALIZADO EN EL PULMÓN DE LA RATA
B. Gallego Carrión*, J.D. Escolar Castellón**, A. Escolar Castellón**, J. Blasco Oquendo** y P.A. Roche Roche***
*Neumología H.U Miguel Servet. Zaragoza, **Anatomía e Histología Humanas Facultad de Medicina. Zaragoza, ***Neumología Hospital Lozano Buesa. Zaragoza. Dr. Juan de Dios Escolar Castellón en representación de GAPRI.
Introducción: El ciclo respiratorio se describe funcionalmente con la curva presión/volumen. Cada momento de esa curva se corresponde con una morfología diferente del pulmón, tanto a nivel del parénquima como del bronquio. En condiciones normales es la pared del tórax la que origina la presión transpulmonar. En un modelo de ventilación asistida es la presión transpulmonar la que origina la deformación del tórax. Se propone en este trabajo realizar una descripción morfométrica de un modelo de ciclo respiratorio de ventilación asistida.
Material y métodos: Han sido utilizadas 35 ratas Wistar que se fijaron por la aurícula derecha a través de la vena cava inferior, mientras que por la traquea se mantenía una presión transpulmonar determinada. Los animales fueron ordenados en siete grupos según la presión transpulmonar utilizada en la fijación: 1º 10 cm en inspiración, 2º 20 cm en inspiración, 3º capacidad pulmonar total, 4º 20 cm en espiración, 5º 15 cm en espiración, 6º 10 cm. en espiración y 7º al final de la espiración, a 0 cm. Los pulmones fueron procesados para estudio histológico. Las variables que se clasificaron en parenquimatosas y bronquiales, fueron estudiadas morfométricamente.
Resultados: El volumen pulmonar y el número de alvéolos mostraron valores más altos en espiración que en inspiración. El tamaño de los alvéolos fue mayor en inspiración que en espiración. El espacio anatómico muerto aumentó durante la inspiración y disminuyó en la espiración. El grosor de la pared del bronquio y la luz del bronquio disminuyeron al subir la presión transpulmonar y aumentaron al bajar la presión.
Conclusión: Los resultados obtenidos en el parénquima pulmonar están en relación con la hipótesis del reclutamiento alveolar: el pulmón aumenta/disminuye su tamaño durante la inspiración/espiración por aumento/disminución del número de alvéolos. El espacio anatómico muerto se modificó según lo esperado. La disminución de la luz del bronquio obtenida durante la inspiración, sugiere que el espacio anatómico muerto aumentó a expensa de la longitud del bronquio, no de su calibre.
Este trabajo ha sido realizado gracias las ayudas de investigación de la Universidad de Zaragoza y de la Diputación General de Aragón.
UTILIZACIÓN DE LA VENTILACIÓN NO-INVASIVA EN ESPAÑA
S. Carrizo, J.M. Marín, A. Sánchez, J. Alonso y A. Hernández
Neumología H.U. Miguel Servet. Zaragoza.
Introducción: La ventilación no-invasiva (VNI) en el tratamiento de la insuficiencia respiratoria parece mostrar un uso creciente en el mundo occidental.
Objetivos: Evaluar el uso y características de aplicación de la VNI en el tratamiento del fracaso respiratorio agudo (FRA) a nivel hospitalario en el ámbito del estado español.
Métodos: Entre Enero y Abril de 2002, se enviaron encuestas a los hospitales registrados-inscritos en el Sistema Nacional de Salud. Se re-envió a los 3 meses una nueva encuesta a los centros que no respondieron en el primer envío. El nº de encuestas enviadas fue de 200; se recababa información acerca de: quién, cómo y dónde se utilizaba la VNI. También se requería información sobre el tipo de patología y formas de VNI aplicadas.
Resultados: Se obtuvo información de 109 hospitales (54,5%); la mayoría de no-respuestas se producía en centros de menos de 300 camas. La VNI es utilizada por: neumólogos (81%), intensivistas (75%), en área de Urgencias (10%) y por internistas (9%). Se utiliza VNI en: planta (79%), UCI (79%), Urgencias (35%). Solo 11% de centros que contestan la encuesta disponen de Unidades de cuidados intermedios para el uso de VNI. La forma de VNI más utilizada fue BiPAP (99%). Las patologías subsidiarias de ser tratadas con VNI fueron: Exacerbación de EPOC (95%), FRA de origen toracógeno (90%), FRA por obesidad-hipoventilación (87%) y edema agudo de pulmón (47%). El volumen de camas no implicó diferencias en el uso de VNI por parte de neumólogos o intensivistas.
Conclusiones: El uso de VNI en nuestro país parece ampliamente extendido, se encuentra preferentemente manejado por neumólogos e intensivistas y está siendo aplicado principalmente en FRA asociado a EPOC y a entidades clínicas que implican hipoventilación como mecanismo fisiopatológico primario de la insuficiencia respiratoria.
VENTILACIÓN MECÁNICA DOMICILIARIA (VMD) EN PACIENTES CON EDAD AVANZADA
E. Farrero*, E. Prats*, E. Giró*, V. Casolivé*, M. Maderal*, J. Escarrabill* y F. Manresa**
*UFISS Respiratoria. S. Neumología, **Neumología Hospital Universitario de Bellvitge. L'Hospitalet del Llobregat.
Objetivos: Valorar la eficacia y resultados a largo plazo de la VMD indicada a pacientes de edad avanzada.
Método: Se han incluido en el análisis todos los pacientes que inician VMD en nuestro centro con una edad >= 75 años. Se han analizado: a) datos referentes a la eficacia de la ventilación comparando la gasometría basal previa, al mes, 6 meses y al año de inicio de VMD, los ingresos y días de ingreso en año pre y post-VMD y la supervivencia y b) la adaptación, tolerancia y cumplimiento del tratamiento.
Resultados: Se han incluido 44 pacientes (24 mujeres) con una edad media de 77 ± 1,9 años, con diagnósticos: cifoescoliosis 10 (22%), secuelas Tbc 13 (29%), patología neuromuscular 8 (18%), Hipoventilación 11 (25%) y EPOC 2 (4%). La situación al inicio de la VMD era: PaO2 54 ± 13 mmHg, PaCO2 60 ± 13 mmHg, FVC (% teórico) 50 ± 13, FEV1 (% teórico) 45 ± 21, oximetría nocturna con CT90 de 79 ± 35. Evolución gasométrica y en la frecuentación hospitalaria tras el inicio de VMD:
En la evolución a largo plazo han fallecido 13 pacientes (30%) con una supervivencia media en la población de más de 5 años (74 ± 24 meses).
Respecto a la tolerancia 4 pacientes (10%) abandonan el tratamiento y 3 (5%) lo realizan de forma irregular por patología asociada (psiquiátrica y afectación bulbar).
Conclusiones: Nuestros resultados muestran en una amplia población de edad avanzada que la VMD un es tratamiento muy eficaz a corto y largo plazo con buena aceptación por lo que la edad no debería ser criterio limitante en la indicación del mismo.
VENTILACIÓN MECÁNICA EN HOSPIALIZACÓN NEUMOLÓGICA. EVOLUCIÓN A LO LARGO DE 10 AÑOS
P. Ausín, J. Echave-Sustaeta, V. Pérez González, R. García Lujan, J. Sayas y R. Pérez Rojo
Neumología Hospital Universitario 12 de Octubre. Madrid.
Objetivos: Conocer la evolución a lo largo de los últimos 10 años en el número de pacientes que han recibido ventilación mecánica (VM) en planta de Neumología, la proporción que éstos representan sobre el total de pacientes hospitalizados en Neumología y las causas que motivaron el empleo de la misma.
Material y métodos: Estudio descriptivo, con identificación retrospectiva de los casos mediante búsqueda de palabras clave en todos los informes de alta de pacientes hospitalizados en el Servicio de Neumología entre enero/94 y noviembre/03.
Resultados: Se han producido 585 ingresos en 280 pacientes: 159 varones (57%), edad media de 63 años (rango 14-90 años). La mortalidad hospitalaria fue de 7,2%. En la tabla I se muestra para cada año el número de pacientes con VM (n), la proporción entre éstos y el número total de hospitalizaciones en Neumología (%) y la media diaria de pacientes hospitalizados con VM (n/d):
En la tabla II se muestran las causas por las que se inició la VM:
* Enero-Noviembre/03. VMDadap: adaptación a VM domiciliaria (VMD); VMDagud: agudización respiratoria en paciente con VMD; VMDotras: otras causas de hospitalización en paciente con VMD; UCI: traslados de la UCI por difícil desconexión de VM y IRA: VM no invasiva del paciente con insuficiencia respiratoria aguda/crónica agudizada.
Conclusiones: Ha habido un incremento marcado en el número absoluto y relativo de pacientes en tratamiento con VM, en su mayoría dependientes del programa de VMD. Se está produciendo un ascenso en la utilización de VM no invasiva para la insuficiencia respiratoria aguda/crónica agudizada.
VENTILACIÓN NO INVASIVA EN LA PREVENCIÓN DEL FRACASO DE LA EXTUBACIÓN. ESTUDIO CLÍNICO ALEATORIZADO
M. Ferrer*, M. Valencia*, O. Bernadich*, J.M. Nicolás**, A. Alarcón*, J.R. Badia* y A. Torres*
*Institut Clínic de Pneumologia i Cirurgía Torácica, **Área de Vigilancia Intensiva Hospital Clínic. Barcelona.
Introducción: El fracaso de extubación y la reintubación (re-IT) se asocian a mal pronóstico en pacientes ventilados mecánicamente. Hemos estudiado la eficacia de la ventilación no invasiva (VNI) en la prevención del fracaso de extubación en pacientes de riesgo.
Métodos: Se han estudiado 133 pacientes ventilados (edad 71 ± 11 a, 95 H, 38 M) que toleraron una prueba de respiración espontánea con O2 en T después de recuperarse del episodio agudo pero que tenían riesgo aumentado de fracaso de extubación: edad > 65 a, insuficiencia cardíaca, o APACHE-II >= 12 el día de la extubación. Los pacientes se distribuyeron aleatoriamente en recibir VNI durante 24 h (n = 67) o manejo convencional (grupo control, n = 66). Los criterios de fracaso de extubación y re-IT fueron pre-definidos. Para evitar la re-IT, se permitió la VNI como terapia de rescate en pacientes de ambos grupos con criterios de fracaso de extubación pero no de re-IT inmediata. Ambos grupos eran similares al inicio del estudio.
Resultados: El fracaso de extubación fue menos frecuente (11, 16% vs. 22, 33%, p = 0,040) y retardado (42 ± 20 vs. 22 ± 21 h después de extubar, p = 0,016) en el grupo VNI. Se evitó la re-IT en 2/2 pacientes del grupo VNI y 6/15 pacientes del grupo control que recibieron VNI como terapia de rescate; por tanto, la tasa de re-IT no cambió significativamente (9, 13% en el grupo VNI vs. 16, 24% en el grupo control). La VNI disminuyó significativamente la mortalidad en UCI (3, 4% vs. 11, 17%, p = 0,045), pero no en el hospital (10, 15% vs. 17, 27%, p = 0,094), comparado con el grupo control.
Conclusión: La VNI disminuyó el fracaso de extubación y la mortalidad en UCI en pacientes de riesgo elevado. Se observaron beneficios adicionales de la VNI como terapia de rescate al prevenir la re-IT en pacientes que presentaron fracaso de extubación.
Financiado por: FIS 01/1505, SEPAR 2000, 1999SGR00228, ERS Fellowship, IDIBAPS.
Fisiopatología
ANÁLISIS COMPARATIVO DE LA CAPACIDAD DIAGNÓSTICO DIFERENCIAL DE PARÁMETROS ESPIROMÉTRICOS QUE ANALIZAN LA FASE ESFUERZO INDEPENDIENTE
A. Almansa Pastor
Consulta Particular. Málaga.
Introducción: Utilizando Puntos Equivalentes al de Igual Presión, se consigue diferenciar en la Capacidad Vital Forzada, la Fase Esfuerzo Dependiente (FED) y la Fase Esfuerzo Independiente (FEI). FED, representa la calidad del esfuerzo, que debe ser, siempre, máximo; sus parámetros, deben ser precisos, con valores muy cercanos y próximos, en cada y entre cada uno de los 3 grupos estudiados (Normales, Limitación Crónica al Flujo Aéreo- LCFA- y Restricción Respiratoria- RR). FEI pretende valorar las propiedades intrínsecas del pulmón; sus parámetros deben ser precisos, en cada grupo y discriminativos, con valores distintos entre cada grupo, de modo tal que un valor determinado pueda tener Capacidad Diagnóstico Diferencial (CDD).
Objetivo: Determinar qué parámetro específico para la FEI presenta mayor CDD.
Metodología: Se estudian 120 individuos que realizan la prueba de espiración forzada, de los que 40 son sujetos sanos con FEV1, FVC y FEV1/FVC > 75%; 40 son pacientes con LCFA: 20 moderados con FEV1 > 50% Y 20 severos con FEV1 < 50%; 40 son pacientes con RR, 20 moderados con FVC < 75 > 50%, y 20 severos FVC < 50%, FEV1/FVC > 75%. Parámetros: Se analizan resultados de 1-FEV0'25/FVC, 1-FEV0'5/FVC y 1-PEFV/FVC. Estudio estadístico: Se calcula la Desviación standard, Media, Intervalo de Confianza (IC) al 95% y se comparan en cada parámetro los valores de Media +IC y Media IC de cada grupo. Representación gráfica: Los valores de cada parámetro se representan gráficamente en una columna en 3 sectores, correspondientes a Normales, LCFA y RR; cada sector presenta un limite superior que corresponde al valor de Media +IC y un límite inferior que corresponde a Media IC; la distancia entre 2 sectores contiguos representa la CDD del parámetro, que se cuantifica, relacionando su longitud en % con la altura total de la columna.
Resultados: 1-FEV0'25/FVC y 1-PEFV/FVC, presentan valores demasiado precisos, en cada y entre cada grupo, con solapamiento, sin CDD. 1-FEV0'5/FVC, presenta CDD de 38% entre Normales y Patológicos así como, el mismo valor, entre LCFA y RR; existe solapamiento de valores entre Normales y RR.
Conclusiones: 1-FEV0'5/FVC es el parámetro con mayor CDD para valorar la FEI entre Normales y Patológicos, así como entre LCFA y RR.
BOCIO ENDOTORÁCICO. CAMBIOS RADIOLÓGICOS Y DE LAS PRUEBAS FUNCIONALES RESPIRATORIAS AL AÑO DE SEGUIMIENTO
N. Bengoa*, M. Albareda*, C. Santiveri Gilabert**, J. Viguera*, E. Delgado***, R. Calvet**, A. Mestron*, J.L. Marin** y L. Vila*
*Endocrinología y Nutrición, **Neumología Hospital Dos de Mayo. Barcelona, ***Radiología Centre Diagnòstic Pedralbes. Barcelona.
Un 30% de sujetos con bocio endotorácico presentan obstrucción de las vías respiratorias (OVRA) y este hecho conlleva en muchas ocasiones una indicación quirúrgica. Las pruebas funcionales respiratorias (PFR) son el mejor indicador de OVRA, aunque en diversos estudios no se ha observado correlación con los parámetros clínicos y radiológicos.
Objetivo: Valorar la presencia de modificaciones de las PFR y de los parámetros radiológicos en sujetos con bocio endotorácico intervenidos y no intervenidos al año de seguimiento.
Pacientes y métodos: Se realizaron PFR (análisis visual de la curva flujo-volumen y cálculo de los parámetros FIF50, FIF50/FEF50, FEV1/PEF) y una tomografia computorizada (cálculo del cociente de las áreas medidas en la zona de máxima estenosis y a 2 cm de la carina) a sujetos con bocio endotorácico al inicio y al año de seguimiento o de la intervención quirúrgica.
Resultados: Se estudiaron 23 sujetos con bocio endotorácico (19 mujeres/4 hombres, edad media 75,9 ± 7,9 años), de los cuales 7 fueron intervenidos (tiroidectomía subtotal). Del grupo de no intervenidos, 6/16 presentaban OVRA y de los intervenidos, 4/7 (ns). Tampoco se detectaron diferencias respecto los parámetros radiológicos entre ambos grupos. En los sujetos no intervenidos, al año de seguimiento no había cambios significativos en las PFR ni en el estudio radiológico. En el grupo intervenido, tampoco se observaron diferencias en la presencia de OVRA (3/4 sujetos con OVRA inicial, mantenían OVRA post-cirugía).
Conclusiones:1) En sujetos con bocio endotorácico no intervenidos, con y sin OVRA, no se observan cambios significativos en el estudio radiológico ni en las PFR al año de seguimiento. 2) El tratamiento quirúrgico no modifica la OVRA en sujetos con bocio endotorácico al año de la intervención.
CONCENTRACIÓN DE NO EN EL AIRE ESPIRADO: VALORES DE REFERENCIA EN POBLACIÓN SANA
N. Calaf, J.B. de Lema Palomeque, T. Feixas Roma, M. González, E. Codina y P. Casan
Función Pulmonar H.U. de la Santa Creu i Sant Pau. Barcelona.
Introducción: La determinación de la concentración de NO en el aire espirado (NOE) es un procedimiento no invasivo utilizado para la inflamación bronquial. El uso de diferentes equipos y la variabilidad de esta determinación hace necesario disponer de valores de referencia obtenidos en diferentes medios y grupos de población.
Objetivo: Determinar los valores de referencia de nuestro laboratorio para el (NOE) en un grupo de voluntarios sanos.
Material y métodos: Se estudiaron 28 individuos sanos, no fumadores: (M: 7; F: 21). Edad: 38 (11) años. IMC: 25. Valores espirométricos en el margen de referencia. La determinación de NO se realizó mediante un analizador de quimiluminiscencia modelo N-6008 (SIR-Madrid), que funciona con una precisión de +/- 1%, márgenes de lectura entre 0-500 ppb y calibrado en 0 y 89 ppb. Se realizaron 3 determinaciones técnicamente satisfactorias y se anotó el valor medio. Las condiciones anteriores a la determinación fueron: a) no ingesta de alimentos en las 2 horas previas; b) ausencia de procesos intercurrentes de tipo alérgico o infeccioso; c) ausencia de medicación. Las determinaciones fueron siempre realizadas en el mismo ambiente y por la misma persona (indistintamente por la mañana o por la tarde).
Resultados: (NOE) 13 (4) ppb. Rango de valores entre 5 y 20 ppb. Coeficiente de variación del 32%. No se observaron relaciones estadísticamente significativas entre los valores de (NOE) y la edad, sexo, IMC, momento de la recogida o variables de la espirometría.
Conclusiones: Los valores de referencia (NOE) obtenidos en nuestro laboratorio son similares a los de otros centros. Se observa un coeficiente de variación elevado en este tipo de determinaciones.
Financiado en parte por SEPAR-ISCIII-Red Respira.
ECUACIONES DE REGRESIÓN Y VALORES ESPIROMÉTRICOS NORMALES EN LA POBLACIÓN CUBANA COMPRENDIDA ENTRE 18 Y 65 AÑOS DE EDAD
J.H. Hechevarría Miyares1, C. Martínez González2, V. Sistachs Vega3, A. Quero Martínez2, S. Filgueira Martínez2, R. Rodríguez García4, MlÁ. Azze Pavón5 y J. Valdivieso Valdivieso1
1Neumología Ocupacional Instituto Nacional de Salud de los Trabajadores de Cuba. Ciudad Habana, 2Neumología Ocupacional Instituto Nacional de Silicosis de Asturias. Oviedo, 3Facultad de Matemáticas Universidad de la Habana. Ciudad Habana, 4Clínica Ocupacional Instituto Nacional de Salud de los Trabajadores de Cuba. Ciudad Habana, 5Radiología Hospital Nacional Universitario Enrique Cabrera. Ciudad Habana.
Para garantizar la correcta realización e interpretación de la espirometría, las diferentes sociedades médicas neumológicas a nivel internacional, han editado en los últimos años diversas normativas que garantizan los mínimos técnicos necesarios para poder comparar sus resultados. Las mismas han hecho referencias, entre otros aspectos, a la necesidad de que cada laboratorio o país, establezca sus propias ecuaciones. Para el cálculo de los valores de referencia, el método ideal sería tener una muestra suficientemente grande de individuos sanos que cumplan unas determinadas características antropométricas, calculando para esa muestra la media y la desviación típica, de modo que se obtendría para cada paciente su valor de referencia en correspondencia con sus características antropométricas. Motivados por estas razones, nos decidimos a realizar el primer estudio nacional para la obtención de las ecuaciones de regresión y las tablas de valores espirométricos normales en la población cubana comprendida entre los 18 y los 65 años de edad. Se realizó un estudio analítico en el período de Octubre de 1996 a Septiembre del 2003. Los sujetos seleccionados (Individuos de Referencia), eran supuestamente sanos: sin enfermedades respiratorias y/o sistémicas ni factores de riesgos asociados instrumentado por un cuestionario de salud pulmonar validado y el modelo de Historia Clínica General vigente en nuestro país, incluyéndose un total de 12008 sujetos. Las variables operacionalizadas fueron: edad, talla, sexo, capacidad vital, capacidad vital forzada, volumen espiratorio forzado en un segundo, Índice de Tiffenau Pinelli y el flujo instantáneo a 25% y 75% de la Capacidad Vital Forzada. Se emplea el paquete estadístico SPSS versión 10 para el procesamiento de los datos. Las ecuaciones de predicción se desarrollaron con las técnicas de regresión múltiple utilizándose un modelo matemático lineal, estableciéndose las ecuaciones de regresión para cada una de las variables espirométricas incluidas por sexo y se calculan finalmente las tablas de valores funcionales ventilatorios normales para la población seleccionada. Se presentan los coeficientes de regresión estimados, la significación de cada modelo considerando las variables espirométricas, además el coeficiente de correlación múltiple que expresa la relación de dependencia lineal entre cada variable espirométrica y la talla y edad. También aparece el error stándard de estimación (SEE) y el S2 como estimador de la varianza que es obtenido a través del cuadrado medio del error. Los valores altos del coeficiente de determinación y los resultados de la prueba F apuntan a lo adecuado de las ecuaciones de predicción obtenidas, resultando significativas en ambos sexos. Los rangos en que se mueve la variable talla en las pruebas espirométricas son similares. Se presentan los resultados en tablas y gráficos para su mejor comprensión.
ECUACIONES PARA EL CÁLCULO DE VALORES ESPIROMÉTRICOS EN LA POBLACIÓN LABORAL DEL MUNICIPIO PUERTO PADRE
S. Kuper Herrera
Neumología Centro de Higiene. 75000.
Se realizó un estudio poblacional en trabajadores sanos de los sectores más importantes de la economía del municipio Puerto Padre, ubicado en la provincia Las Tunas, Cuba, en el período comprendido de julio del 2000 a marzo del 2001, con el propósito de establecer las ecuaciones de regresión para el cálculo de los valores funcionales ventilatorios normales en la población laboral de dicho municipio. La muestra estuvo constituida por un total 321 trabajadores de ellos 200 mujeres y 121 hombres. Las variables seleccionadas fueron la edad, la talla y el sexo. A cada caso se le realizó la encuesta de signos y síntomas respiratorios del British Medical Council, modificada en el Instituto Nacional de Salud de los Trabajadores (INSAT), de Cuba, además se les realizaron las espirometrías correspondientes conforme a cada uno de los parámetros establecidos por la Sociedad Americana del Torax (ATS). La información se introdujo en una base de datos creada al efecto y el procesamiento estadístico se hizo con el paquete SPSS versión 7.5, que permitió el cálculo de los coeficientes de regresión correspondientes para establecer las ecuaciones para cada parámetro espirométrico por sexo. Se muestran además las tablas con los valores predichos calculados según las variables consideradas.
LA DIABETES COMO FACTOR DE RIESGO DE PARÁLISIS DIAFRAGMÁTICA EN CIRUGÍA CARDIACA
M.A. Merino1, G. Juan2, E. Rubio3, M. Ramón4, M. Escudero5 y A. Montero6
1Neurofisiología Hospital de la Ribera. Alcira (Valencia), 2Unidad de Neumología. Dpto. de Medicina Facultad de Medicina. Valencia, 3Dpto. de Farmacología Facultad de Medicina. Valencia, 4Neumología Hospital General. Valencia, 5Neurofisiología H. Universitario Dr. Peset. Valencia, 6Cirugía Cardiaca Hospital General. Valencia.
Objetivos: Se conoce que la cirugía cardiaca ocasiona en un 10-30% de los casos parálisis diafragmática. La frecuencia depende del método diagnóstico utilizado y la técnica quirúrgica. La diabetes mellitus, se asocia a polineuropatía sensitivomotora, pudiendo ser un factor de riesgo de lesión del frénico.
Método: Se han estudiado de forma prospectiva 94 pacientes, 47 diabéticos (D) y 47 no diabéticos (ND), intervenidos de cirugía de revascularización cardiaca. A todos se les hizo: pruebas de función pulmonar (espirometría, PIM y PEM), radiografía de tórax, ecografía del diafragma y electromiografía del frenico-diafragma (velocidad de conducción, amplitud y área) antes y a la semana de la cirugía. En los que se produjo lesión frénica se siguieron al mes, 3, 6, 12 y 18 meses. Se definió la paralisis frénica según criterios EMG.
Resultados: La edad media fue de 64,8 (49-78) para D y 60,6 (32-75) para ND. 21 pacientes D y 27 ND fueron hombres. Se intervinieron sin cirugía extracorporea 11 D (23,4%) y 13 ND (27,7%). Se produjo parálisis diafragmática con una frecuencia no diferente entre los grupos: 9 D (19,2%) y 6 ND (12,8%). También se analizaron otros factores de riesgo como tiempo de isquemia, número de injertos y presencia de hipotermia, sin encontrar diferencias significativas. La evolución de los casos con parálisis fue hacia la recuperación completa entre 1 mes y 1 año, salvo un paciente sin diabetes.
Conclusión: La diabetes no parece un factor de riesgo de parálisis diafragmática en cirugía cardiaca. Los otros factores estudiados tampoco influyeron de forma independiente.
MONITORIZACIÓN DE LA PRESIÓN MUSCULAR INSPIRATORIA MEDIANTE TRANSDUCTORES ACELEROMETROS DE SUPERFICIE. MODELO ANIMAL (PERROS)
J.A. Fiz1, B. Galdiz2, A. Torres3, R. Jané3, J. Gea4, F. Álvarez2, R. Morales2 y J. Morera1
1Neumología H.U. Germans Trias i Pujol. Badalona, 2Neumología Hospital de Cruces. Baracaldo. Vizcaya, 3Dept. ESAII. CREB UPC. Barcelona, 4Neumología Hospital del Mar. Barcelona.
La toma de la presión inspiratoria en boca es una técnica ampliamente utilizada que mide la fuerza muscular respiratoria global. En el presente estudio valoramos la aplicación de transductores acelerómetros de superficie (MMG) como medida indirecta de la presión inspiratoria.
Material y métodos: En 2 perros (raza beagles) previamente traqueotomizados se midieron la presión inspiratoria y el movimiento de la caja torácica mediante un transductor acelerómetro de superficie (Kistler 8302ª) sujeto a la caja costal en 7-9 ei. línea media mediante cincha elástica. Se aplicaron una serie de cargas resistivas inspiratorias progresivas. Se recogen un total de 93 y 80 ciclos para ambos perros. Procesado de la señal: Se calcula la raíz cuadrada del valor cuadrático medio (RMS) de la señal de MMG correspondiente a cada ciclo y la correlación entre el RMS y la presión máxima inspiratoria alcanzada para cada ciclo.
Resultados: Correlación perro 1: r = 0,61, perro r = 0,73. La correlación aumenta al relacionar el RMS con el máximo de la 1ª derivada de la señal de presión: perro1: r = 0,68, perro 2: r = 0,85. Se determina a su vez la correlación entre el RMS y la presión, agrupando los datos en 4 rangos de presión (0-10,10-20,20-30, > 30 cm H2O): perro 1 0,94, perro 2 0,99.
Conclusión: La aplicación de transductores acelerómetros de superficie muestra una buena correlación con la toma de la presión inspiratoria. Esta técnica podría ser utilizada en humanos como medida indirecta de la presión en boca.
Este estudio ha contado con las siguientes ayudas: CICYT(refTIC2001-2167-CO2-01), Red Respira.
OXIHEMOGLOBINA <--> DESOXIHEMOGLOBINA: HIPÓTESIS DE REACCIÓN DE ÓXIDO-REDUCCIÓN REVERSIBLE A TRAVÉS DE ETAPAS INTERMEDIAS
A. Almansa Pastor y A. Almansa Pastor
Consulta Particular. Málaga.
Introducción: En Respiración Externa e Interna, aparte de hechos diferenciales, se generan hechos comunes: transferencias de H+, electrones (e) y captaciónliberación de O2.
Objetivo: Comunicar la hipótesis arriba reseñada.
Metodología: Se han analizado las variaciones cíclicas de H+, e y O2 que acontecen en la Hemoglobina (Hb), en 4 áreas: Capilar Pulmonar, Capilar sistémico, sangre venosa y arterial. Reacción de Óxido-Reducción (Redox). Oxidación implica balance negativo de e, equivalente a deshidrogenación, con cesión de H+ y e, o captación de O2 (con 2 e desapareados =-2 e). En reacciones orgánicas H se descompone, en mitocondria, en H+ y e; deshidrogenación equivale a cesión de H+ y e. Reducción implica balance positivo de e: captación de H+ y e y liberación de O2. Reacción Ácido-Base: Ácido: cede H+ y se transforma en Base, y viceversa. Enlace Fe++ con O2: Fe++ cede 1e (oxidación) que combina con O2 (Oxihemoglobina). Desoxihemoglobina: Fe++ recupera 1 e (reducción) se rompe enlace y se libera O2. Redox con etapas intermedias. Redox es reversible a través de 4 etapas concatenadas, acopladas, de modo tal que el final de cada etapa induce el inicio de la siguiente.
Resultados: Reducción Inicial (área capilar sistémica, captación de H+,Hb ácida). CO2 penetra en hematie. Carbónico anhidrasa libera CO3H- que sale y H+ que forma enlaces Puente de Hidrógeno con aminoácidos de Globina (Tstate). CO2 combina, además, con grupo NH2 generando ácido carbámico, que desprende H+. Reducción Completa (Desoxihemoglobina) Fe++ recupera 1 e (pasa a pentacoordinado, alto spin) rompiéndose el enlace y liberando O2. Oxidación Inicial. Se producen reacciones inversas a Reducción inicial con liberacion de H+(Hb básica) con lo que se rompen los Puentes de H (R state). Oxidación Completa (Área Capilar Pulmonar- Oxihemoglobina). Se generan reacciones inversas a Reducción completa: Fe++ cede 1 e (pasa a hexacoordinado, bajo spin) al O2 (captación de O2).
Conclusiones: En Respiración Externa se generan cambios cíclicos en Hb, de Redox reversible a través de etapas intermedias, acopladas. Los movimientos del CO2 preceden a los de H+ que a su vez ocasionan cambios en equilibrio ácido-base de Hb y en su configuración de R y T state. Captación-liberación de O2 es consecuencia de cesión recuperación de 1e del Fe++.
RELACIÓN ENTRE EL FEV1PPO Y EL FEV1 REAL MEDIDO EN EL POSTOPERATORIO INMEDIATO TRAS RESECCIÓN PULMONAR MAYOR
J.L. Aranda Alcaide, E. San Norberto, M.F. Jiménez Pez, N. Novoa Valentn? y G. Varela Simo
Cirugía Torácica Hospital Universitario. Salamanca.
Introducción: El FEV1ppo es una de las variables predictoras de riesgo más utilizadas en pacientes candidatos a resección pulmonar. Existe mucha información en la literatura acerca de la relación entre los valores de FEV1ppo y los valores reales del FEV1 meses después de la cirugía pero no en los días inmediatamente posteriores a ésta.
Objetivo: Comparar los valores de FEV1ppo calculados según el número de segmentos resecados y el FEV1 real (FEV1r) medido en las primeras 72 horas tras resección pulmonar mayor (lobectomía- L-/Neumonectomía -N-).
Método: Estudio clínico prospectivo observacional en una serie de casos consecutivos sometidos a resección pulmonar. Se ha calculado el FEV1ppo según el número de segmentos resecados no obstruidos y se ha medido el FEV1r entre el primer y el tercer día post-cirugía con un espirómetro portátil. Comparamos los valores medios porcentuales de FEV1r y FEV1ppo, distinguiendo entre pacientes sometidos a L o N y realizamos una correlación de Spearman entre ambos valores.
Resultados: Se incluyeron 26 pacientes entre 40 y 75 años (1/26 mujeres). El diagnóstico preoperatorio fue en su mayoría de carcinoma broncogénico (84,6%). Se practicaron 18 L y 8 N, con un 15,4% de morbilidad cardiorrespiratoria y sin mortalidad 30 días tras el alta. La estancia media hospitalaria fue de 5,8 ± 2,8 días. El FEV1ppo medio fue de 66,1%. El FEV1r medio en los días 1º a 3º tras la cirugía fue, respectivamente, de 40,3, 41,1 y 45,3% del FEV1 preoperatorio. El FEV1r medio postoperatorio fue de 42,3%. Los valores (media ± D. T.) de FEV1ppo y FEV1r en función del procedimiento quirúrgico se exponen a continuación:
Se encontraron diferencias significativas (p < 0,01) al comparar los valores del FEV1ppo con los de FEV1r, tanto globalmente como de forma individual en cada uno de los días postoperatorios. Estas diferencias no pudieron atribuirse al procedimiento quirúrgico empleado (p = 0,88). Ambos valores (FEV1ppo y FEV1r) se correlacionan de forma positiva (R = 0,830, p < 0,01).
Conclusiones: Los valores de FEV1 en el postoperatorio inmediato tras resección pulmonar son muy inferiores a los estimados. Sin embargo, existe una elevada correlación lineal entre ambos que justifica el valor predictivo del FEV1ppo.
RESPUESTA AL EJERCICIO EN PACIENTES ADULTOS CON DEFICIT DE GH DE INCIO EN LA INFANCIA
R. Doménech Clar*, C. Sanchis**, L. Compte Torrero*, J. Merino***, A. de Diego Damiá*, V. Macian Gisbert* y M. Perpiñá Tordera*
*Neumología, **Anestesia, ***Endocrinología. H.U. La Fe. Valencia.
Objetivo: Los pacientes adultos con déficit de GH presentan un bajo rendimiento al esfuerzo físico que algunos trabajos refieren que mejora con el tratamiento sustitutivo con GH. El objetivo del presente estudio fue evaluar la respuesta al ejercicio en pacientes adultos con déficit de GH.
Material y métodos: Estudiamos un grupo de 9 pacientes varones con déficit múltiple de hormonas hipofisarias, incluido déficit de GH, de inicio en la infancia. De ellos 5 (edad 23,8 ± 2,2 años) recibían, además de tratamiento sustitutivo habitual, tratamiento con GH: 7,5 ± 1,7 µg/kg/día durante 22 meses (rango de 10 a 30); mientras que los otros 4 (22 ± 2,9 años) sólo recibían tratamiento sustitutivo habitual, pero no de GH (grupo no tratados). A todos se les realizó un test de ejercicio mediante cicloergometría de protocolo incremental con análisis de gases espirados y lactato en plasma. El análisis estadístico se realizó mediante comparaciones con pruebas no paramétricas y correlaciones mediante test de Spearman. Los resultados se presentan como mediana e intercuartiles (IC).
Resultados: Los dos grupos fueron comparables en sus características clínicas. El grupo de pacientes tratados con GH alcanzó unas cifras normales de IGF-1 para su edad y sexo (235,0 ng/mL; IC 114,0-262,5). No encontramos diferencias significativas en los resultados del test de ejercicio entre ambos grupos. Tampoco hallamos correlaciones significativas entre los resultados del test de esfuerzo y los datos clínicos. La tolerancia al esfuerzo fue normal (Grupo tratados 3,0 vat/kg; IC 2,0-3,1. Grupo no tratados 2,4 vat·kg-1; IC 2,3-3,1). Sin embargo, la potencia aeróbica fue inferior a la predicción (Grupo tratados 60,0%; IC 50,5-80,5%. Grupo no tratados 61,0%; IC 56,0-66,8%), hallándose esta completada con una potencia anaeróbica incrementada estimada por una elevada concentración máxima de lactato postesfuerzo (Grupo tratado 12,5 mmol/L; 1C 6,5-13,6. Grupo no tratado 10,7 mmol/L; IC 7,3-12,4) y corroborado por un consumo bajo de O2 por vatio producido. (Grupo tratado 9,2 mL·min-1·vat-1; IC 7,0-9,7. Grupo no tratado 9,1 mL·min-1·vat-1; IC 8,6-10,3).
Conclusiones: El grupo de enfermos adultos con déficit de GH estudiado presenta una tolerancia al esfuerzo normal, con una potencia aeróbica disminuida y una capacidad anaeróbica aumentada. Las características del grupo estudiado en cuanto a déficit de GH de inicio en la infancia y déficit múltiple de hormonas hipofisarias, podrían explicar la falta de mejoría en la potencia aeróbica con el tratamiento sustitutivo de GH.
TOMOGRAFÍA POR IMPEDANCIA ELÉCTRICA (TIE): SIMPLIFICACIÓN DEL PROCEDIMIENTO PARA USO EN NEUMOLOGÍA
J.B. de Lema Palomeque1, P. Casan Clara2, E. Serrano3, P. Riu4, T. Feixas Roma1 y N. Calaf1
1Función Pulmonar Hospital Universitari de la Santa Creu i Sant Pau. Barcelona, 2Respiratorio HSCISP. Barcelona, 3UPC UPC. Barcelona, 4Instrumentacion Y Bioingenieria UPC. Barcelona.
Introducción: La TIE es una técnica no invasiva capaz de evaluar la ventilación y la perfusión pulmonar que ha demostrado su utilidad en la determinación de la función pulmonar unilateral (FPU). El procedimiento habitual utiliza 16 electrodos torácicos. La reducción del número de electrodos simplificaría el procedimiento.
Objetivo: Comparar los datos de FPU obtenidos mediante TIE utilizando 16 u 8 electrodos en pacientes con cáncer de pulmón.
Materiales y métodos: 20 pacientes candidatos a cirugía torácica resectiva. Se les realizó medidas de TIE (TIE sys4 UPC) utilizando alternativa y aleatoriamente 16 u 8 electrodos. Las determinaciones se realizaron durante respiración en reposo, en sexto espacio intercostal, con el paciente sentado y brazos en cruz.
Resultados: El valor medio de la ventilación en el pulmón derecho con 16 electrodos fue de 53 ± 10% y con 8 electrodos fue de 54 ± 14% (p: NS). El análisis de concordancia (fig. 1) entre las dos determinaciones mostró una diferencia media de 0,2% (IC95%: 2,9 a 3,3%). La fig. 2 muestra las imágenes con 16 electrodos y la fig. 3 con los 8 electrodos.
Conclusiones: Aunque las imágenes aparecen con menor resolución, la aplicación de 8 electrodos facilita la realización práctica del procedimiento, simplificando las tareas de procesamiento de señales y sin modificar los datos numéricos de la FPU.
Financiado por FIS / SEPAR-ISCIII-RED RESPIRA
UTILIDAD DE LA ECOGRAFÍA, LA CLÍNICA Y EXPLORACIÓN FUNCIONAL RESPIRATORIA EN EL DIAGNÓSTICO DE PARÁLISIS DIAFRAGMÁTICA EN CIRUGÍA CARDIACA
M.A. Merino1, G. Juan2, E. Rubio3, M. Ramón4, J. Risen5, M. Escudero6 y A. Montero7
1Neurofisiología Hospital de la Ribera. Alcira (Valencia), 2Unidad de Neumología. Dpto. de Medicina, 3Dpto. de Farmacología Facultad de Medicina. Valencia, 4Neumología, 5Radiología Hospital General. Valencia, 6Neurofisiología H. Universitario Dr. Peset. Valencia, 7Cirugía Cardiaca Hospital General. Valencia.
Objetivos: El diagnóstico de parálisis diafragmática es con frecuencia difícil y la utilidad de las diferentes técnicas es controvertida. Una de las circunstancias en las que con frecuencia se lesiona el frénico es la cirugía cardiaca y esta lesión debe de influir en la evolución del paciente.
Método: Hemos estudiado prospectivamente 94 paciente sometidos a cirugía cardiaca, con el fin de valorar la capacidad diagnostica de la ecografía diafragmática, la clínica y las pruebas funcionales respiratorias (PFR) (espirometria, PIM y PEM), utilizando como prueba patrón la EMG (velocidad de conducción, amplitud y área). Se interpretó como parálisis una caída del 80% en los parámetros funcionales, una mobilidad menor de 2 cm en la ecografía y clínicamente si tenia ortopnea y respiración paradójica.
Resultados: Se produjeron 12 parálisis diafragmática unilaterales (12,8%) y 3 bilaterales (3,2%). Los resultados con las diferentes pruebas fueron:
Conclusión: La ecografía diafragmática es la única técnica diagnóstica (salvo la considerada patrón oro: electromiografía) que parece predecir con equilibrio suficiente, entre especificidad y sensibilidad, la lesión del nervio frénico.
VALORES DE REFERENCIA DE FUNCIÓN RESPIRATORIA EN NIÑOS Y ADOLESCENTES DE GALICIA. EL ESTUDIO GALINUT
F. González Barcala1, C. Cadarso Suárez2, A. Reymóndez Collazo3, R. Leis4, R. Cabanas4, C. Zamarrón1, M. Salgueiro1, J. Rodríguez Suárez1 y R. Tojo4
1Neumología H.C.U. Santiago de Compostela, 2Estatística e Investigación Operativa Universidad de Santiago de Compostela, 3Foro Iberoamericano de Saúde Sergas. Santiago de Compostela, 4Pediatría H.C.U. Santiago de Compostela.
Los valores de referencia de función pulmonar requieren ecuaciones específicas para cada población.
Objetivo: Obtener las ecuaciones de predicción de diversos parámetros espirométricos para la población gallega de 6 a 18 años.
Material y métodos: Hemos realizado un estudio transversal, con muestreo aleatorio por racimos, en niños y adolescentes sanos, de 6 a 18 años, no fumadores, de la Comunidad Autónoma de Galicia. La muestra final está formada por 2408 individuos (1270 varones y 1138 mujeres). Se incluye estudio antropométrico, espirometría, cuestionario sobre síntomas respiratorios y enfermedades padecidas, estilo de vida y hábito tabáquico personal y de los padres. Mediante regresión logística hemos obtenido una ecuación donde las variables dependientes son la Capacidad Vital Forzada (FVC), Volumen Espiratorio Forzado en el primer segundo (FEV1), Pico de Flujo Espiratorio (PEF), cociente FEV1/FVC (FEV1/FVC) y Flujo Espiratorio Forzado entre el 25% y el 75% de la FVC (FEF25-75). Las variables independientes son la edad (E), la talla (T) y el peso (P). Calculamos el coeficiente de determinación (R2) y el error estándar de estimación (SEE).
Resultados:
Conclusiones: Obtuvimos una ecuación lineal simple de predicción de función respiratoria, para cada sexo. Los resultados aportan los valores de referencia para la población gallega de 6 a 18 años. Esta ecuación podría permitir una más adecuada valoración de la función respiratoria de la población referida.
Financiado por el Convenio de investigación Consellería de Sanidade y Universidade de Santiago-Departamento de Pediatría
VALORES DE REFERENCIA DE LA ESPIROMETRÍA FORZADA EN UNA MUESTRA POBLACIONAL DE ANCIANOS SANOS DE MADRID
F. García Río, A. Dorgham Hatoum, J.M. Pino García, A. Alonso Fernández, R. Álvarez-Sala Walther, C. Villasante Fernández-Montes y J. Villamor León
Neumología Hospital Universitario La Paz. Madrid.
Los valores de referencia de la espirometría empleados habitualmente proceden de series elaboradas a partir de sujetos en la edad media de la vida. Muchas de ellas no contienen ancianos o el número de sujetos mayores de 65 años es tan escaso que le resta fiabilidad a la estimación en dicho rango de edad.
Objetivos: Obtener ecuaciones de referencia para la espirometría en adultos europeos sanos de 65 a 85 años de edad, no fumadores y de origen caucásico. Comparar las ecuaciones derivadas de nuestra muestra con las utilizadas más habitualmente en el ámbito europeo y americano.
Metodología: De forma aleatorizada y estratificada por género y grupos de edad, se seleccionó una muestra poblacional de 458 sujetos sanos de 65 a 85 años, a partir del censo municipal de Madrid. A todos los participantes se les realizó una entrevista clínica, con anamnesis, cuestionario de síntomas respiratorios y exploración física, radiografía de tórax, bioquímica sanguínea y electrocardiograma. Se efectuó una espirometría forzada según las recomendaciones de la ATS 1994, por un único técnico, con un equipo MasterLab 4.0 (Jaeger). Las ecuaciones de referencia y los límites inferiores de la normalidad fueron determinados mediante un análisis polinomial escalonado, en el que la edad y la altura resultaron las variables predictoras.
Resultados: Se establecen los rangos normales y las ecuaciones de referencia para el FEV1, FVC, FEV6, cociente FEV1/FVC y cociente FEV1/FEV6, en mujeres y hombres mayores. Los valores de referencia del FEV1 y de la FVC aportados por el presente estudio fueron mayores que los propuestos por la Comunidad Europea del Carbón y del Acero e inferiores a los de Roca. Las ecuaciones de referencia de la espirometría para ancianos norte-americanos de origen caucásico (Cardiovascular Health Study) sobreestiman la FVC y el FEV1 en mujeres en un 8,5 y 2,1%, respectivamente. Mientras que, en hombres, sobreestiman la FVC en un 2,8% e subestiman el FEV1 en un 2,5%.
Conclusiones: Nuestros resultados corroboran la importancia de utilizar ecuaciones de predicción para la espirometría apropiadas al origen, edad y talla de los sujetos que van a ser estudiados.
Financiada parcialmente por FIS 99/0218 y NEUMOMADRID 1998.
VALORES ESPIROMÉTRICOS NORMALES SEGÚN COLOR DE LA PIEL EN LA POBLACIÓN LABORAL ATENDIDA EN EL INSTITUTO NACIONAL DE SALUD DE LOS TRABAJADORES DE CUBA EN EL PERÍODO DE OCTUBRE DEL 2002 A ABRIL DEL 2003
J.H. Hechevarría Miyares1, C. Martínez González2, V. Sistachs Vega3, A. Quero Martínez2, S. Filgueira Martínez2, R. Rodríguez García4, MlÁ. Azze Pavón5 e Y. Rodríguez Gómez1
1Neumología Ocupacional Instituto Nacional de Salud de los Trabajadores de Cuba. Ciudad Habana, 2Neumología Ocupacional Instituto Nacional de Silicosis de Asturias. Oviedo, 3Facultad de Matemáticas Universidad de la Habana. Ciudad Habana, 4Clínica Ocupacional Instituto Nacional de Salud de los Trabajadores de Cuba. Ciudad Habana, 5Radiología Hospital Nacional Universitario Enrique Cabrera. Ciudad Habana.
Los valores de referencia para las pruebas de espirometría deben elegirse con arreglo a criterios metodológicos, epidemiológicos y estadísticos. Los valores de referencia publicados varían, no sólo por razones técnicas sino también a causa de las diferencias en la media de población de los grupos estudiados. Esas diferencias pueden corresponder a factores socioeconómicos, psicosociales, entre otros. Por estas razones nos propusimos realizar esta investigación, como parte del primer estudio nacional aprobado por la Dirección de Ciencia y Técnica del Ministerio de Salud Pública, para establecer las ecuaciones de regresión y las tablas de valores espirométricos normales en la población cubana, siendo este trabajo una salida del mismo. En este sentido, se realizó un estudio analítico para establecer las ecuaciones de regresión y las tablas de valores espirométricos normales, según el color de la piel, en la población laboral atendida en el Instituto Nacional de Salud de los Trabajadores de Cuba en el período de Octubre del 2002 a Abril del 2003. Los sujetos seleccionados (Individuos de Referencia), eran supuestamente sanos, instrumentado por un cuestionario de salud pulmonar validado y el modelo de Historia Clínica General aprobado en Cuba, reclutándose 3129 sujetos. A los individuos seleccionados se les realizaron las pruebas funcionales ventilatorias teniendo en cuenta los aspectos metodológicos y los criterios recomendados por la Sociedad Americana de Tórax (ATS). Se utilizó el equipo marca Chestac 25, previamente calibrado. Teniendo en cuenta las consideraciones del Centro de Estudios Demográficos de la Universidad de la Habana, se decidió agrupar a los individuos según color de la piel en tres categorías: blancos, negros y mestizos. Las variables operacionalizadas fueron: edad, talla, sexo, color de la piel, capacidad vital, capacidad vital forzada, volumen espiratorio forzado en un segundo, Índice de Tiffenau Pinelli y el flujo instantáneo a 25% y 75% de la Capacidad Vital Forzada. Toda la información fue compactada y procesada con el paquete SPSS versión 10. Las ecuaciones de predicción se desarrollaron con las técnicas de regresión múltiple con un modelo matemático lineal. Se obtienen las ecuaciones de regresión y se calculan las tablas de valores espirométricos, observándose que los coeficientes de determinación no son muy altos aunque los resultados de la prueba F señalan que los mismos se explican por las variables del estudio y no por el azar, señalando lo adecuado de las ecuaciones halladas. Para los tres colores de la piel se observa que en el caso del sexo masculino resultan significativas las pruebas CVF, CV, FEF25-75, y en el femenino solo no es significativa la prueba FEF25-75. Los rangos en que se mueve la variable talla en las pruebas espirométricas que resultaron significativas son similares. Se propone realizar un estudio futuro con un mayor número de individuos, que permita estandarizar aún más las ecuaciones obtenidas.
VARIABILIDAD DE LA CAPACIDAD INSPIRATORIA EN SUJETOS SANOS Y EPOC EN REPOSO Y EN SANOS EN ESFUERZO SUBMÁXIMO
M. Temprano Gogenola, E. López de Santa María, L. López, L. Cancelo, L. García-Echebarría, P. Losada y J.B. Galdíz
Neumología Hospital de Cruces. Barakaldo-Bizkaia.
Introducción y objetivos: La capacidad inspiratoria (CI) es un parámetro que ha demostrado utilidad para valorar la broncodilatación en los pacientes EPOC sin cambios en el FEV1 y para determinar el grado de hiperinsuflación dinámica en el ejercicio. Sin embargo existen pocos datos en la literatura a cerca de su variabilidad tanto en reposo como en el esfuerzo. En un estudio previo medimos la variabilidad de la CI inter e intradía en individuos sanos y EPOC (López de Santamaría et al, Arch Bronconeumol 2003; 39(Supl 2):34). Nuestro objetivo ha sido: 1) conocer la variabilidad de la CI en reposo en sujetos sanos y EPOC con y sin la ayuda de un sistema auxiliar medidor de la ?VC y ?CFR y compararla con la de la capacidad vital (CVI), y 2) conocer la variabilidad de la CI en esfuerzo submáximo en sujetos sanos.
Material y métodos: Hemos estudiado a 10 sujetos sanos voluntarios y 10 EPOC (FEV1/VC < 70%) en los que una enfermera especializada realiza 3 maniobras lentas midiendo CI y CVI con la ayuda del sistema medidor de ?VC y ?CFR y otras 3 sin ella. Se utiliza un espirómetro Mastercope (Jaeger). Otros 10 sujetos sanos realizan una prueba de esfuerzo submáxima con bicicleta ergométrica (Eosprint), de 0 a 80w, con escalones de 20w cada 2 minutos y realizando en cada escalón 3 maniobras lentas para medir CI. Se han valorado los coeficientes de variación (CV%: definido como DE/media*100) de la CI, en los sujetos sanos y EPOC con y sin el sistema auxiliar, comparándolos con los de la CVI, así como la diferencia entre ambos procedimientos. Hemos valorado el CV% de la CI en los diferentes pacientes en los diferentes escalones en el esfuerzo.
Resultados:
En sujetos sanos, no existe diferencia significativa entre los valores máximos de la CI con y sin el sistema medidor. En EPOC esta diferencia es mayor que en sanos, rozando la significación estadística (p = 0,063). Media de los CV% de los 10 sujetos en los 5 escalones de la prueba de esfuerzo:
Conclusiones: 1) El CV% de la CI en sujetos sanos y EPOC en reposo es más elevado que el de la CVI; 2) La CI en sanos no presenta diferencias con y sin el sistema medidor de ?VC y ?CFR; 3) La CI en sujetos EPOC presenta un CV% mayor que en sanos. Así mismo, el sistema medidor parece tener más utilidad en estos pacientes; 4) En sanos, la CI en esfuerzo submáximo presenta un CV% aceptable.