El 3% de las enfermedades raras son neumopatías. Las mejoras en la supervivencia y en la calidad de vida hacen que las pacientes con enfermedades respiratorias minoritarias deseen planificar su vida reproductiva. Esta revisión intenta presentar la experiencia acumulada en el campo de la salud reproductiva en estas mujeres.
En diversas enfermedades respiratorias minoritarias se ha identificado una base genética. La combinación del diagnóstico genético preimplantacional, la reproducción asistida y las técnicas de biología molecular permite realizar el estudio genético de los embriones, antes de ser transferidos al útero; por tanto, puede evitarse el riesgo de transmitir una determinada enfermedad o alteración cromosómica en las parejas de elevado riesgo y se puede, también, realizar un diagnóstico prenatal mediante biopsia corial o amniocentesis.
Como norma general, debemos personalizar el método anticonceptivo evaluando el estado general de la mujer y las posibilidades de embarazo, complicaciones y la posibilidad futura de trasplante pulmonar.
En la linfangioleiomiomatosis y la hipertensión pulmonar primaria el embarazo se considera contraindicado. En la primera existe un riesgo muy elevado de neumotórax y de pérdida de función pulmonar. En la segunda, la mortalidad alcanza el 33%. En fibrosis quística se estima que cada año un 4% de las pacientes se quedan embarazadas y no se observa un deterioro de la función pulmonar.
Existen circunstancias especiales en el parto a tener en cuenta y riesgos anestésicos específicos.
La presente revisión sugiere que tanto la decisión sobre la anticoncepción como la contraindicación de un embarazo o las condiciones de su seguimiento deben ser individualizadas y multidisciplinares.
Three percent of rare diseases are pneumopathies. Improvements in survival and quality of life have led to a new situation where patients with rare respiratory diseases want to plan their reproductive lives. The intention of this review is to present the experience accumulated in the field of the reproductive health of these women.
In several rare respiratory diseases, a genetic base has been identified. The combination of preimplantation genetic diagnosis, assisted reproduction and molecular biology techniques enable embryos to be studied genetically before being transplanted into the uterus. Therefore, the risk for transmitting a certain disease or chromosome alteration may be avoided in high-risk couples, and prenatal diagnoses may be done by chorionic villus sampling or amniocentesis.
As a general rule, contraceptive methods should be personalized by evaluating the general state of female patients as well as their possibilities for pregnancy, complications and the future possibility of lung transplantation.
In lymphangioleiomyomatosis and primary pulmonary hypertension, pregnancy is considered a contraindication. In the former, there is a very high risk for pneumothorax and loss of lung function. In the latter, mortality reaches 33%. In cystic fibrosis, it is estimated that each year 4% of patients become pregnant and there is no observed loss in lung function.
There are special circumstances in childbirth that should be considered as well as specific anesthesia risks.
The present review suggests that the decision about contraceptive methods, pregnancy as a contraindication or conditions for managing a pregnancy should be both individualized and multidisciplinary.
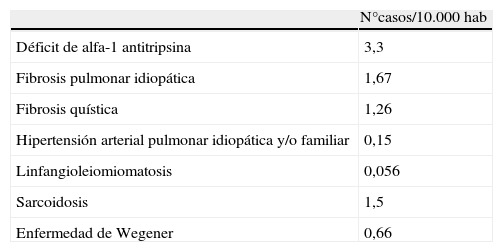
Se define como enfermedad rara, minoritaria o poco frecuente aquella que tiene una prevalencia inferior a 5 casos por 10.000 habitantes. Esta definición fue adoptada por el «Programa de Acción comunitaria sobre las enfermedades raras 1999-2003», y ha sido aceptada por la mayoría de los estados miembros de la Unión Europea y es utilizada por la Agencia Europea del Medicamento para la declaración de medicamentos huérfanos. Existen cerca de 6.000 enfermedades catalogadas como raras, de las cuales 181 (3%) son neumopatías. En la tabla 1 se muestra la prevalencia de algunas de ellas.
Prevalencia de las principales enfermedades respiratorias mnoritarias
| N°casos/10.000 hab | |
| Déficit de alfa-1 antitripsina | 3,3 |
| Fibrosis pulmonar idiopática | 1,67 |
| Fibrosis quística | 1,26 |
| Hipertensión arterial pulmonar idiopática y/o familiar | 0,15 |
| Linfangioleiomiomatosis | 0,056 |
| Sarcoidosis | 1,5 |
| Enfermedad de Wegener | 0,66 |
Tomada de: http://www.orpha.net/orphacom/cahiers/docs/ES/prevalencia_de_las_enfermedades_raras_por_orden_alfabetico.pdf
Las enfermedades respiratorias minoritarias (ERM) comparten con frecuencia la juventud de los afectados, su carácter crónico, su pronóstico grave y la complejidad diagnóstica y terapéutica.
Las espectaculares mejoras en la supervivencia y en la calidad de vida que hemos observado en algunas de ellas, como la fibrosis quística (FQ) o la hipertensión pulmonar primaria (HPP), y la experiencia acumulada en el trasplante de pulmón que garantiza una supervivencia óptima, cuando se han agotado las demás opciones terapéuticas, pone a la Neumología y a otras especialidades frente a preguntas y planteamientos de los pacientes con los que no nos enfrentábamos hace unos años, como es la planificación de la vida reproductiva la cual, además de una intervención clave para mejorar la salud de las personas, es un derecho humano y así ha sido reconocido por leyes nacionales y diversos documentos internacionales1.
Esta revisión intenta presentar la experiencia multidisciplinar acumulada en el campo de la salud reproductiva de las mujeres con ERM, de forma práctica e integrada.
Consejo reproductivo en las pacientes afectadas por enfermedades respiratorias minoritariasEn una buena parte de las ERM se ha identificado una base genética2. El consejo genético se hace necesario, por un lado, para aquellos padres con un primer hijo afecto por alguna de estas enfermedades, y que planean nuevas gestaciones, y por otro lado, en parejas en las que alguno de los miembros está afecto por la enfermedad, o es portador de la mutación.
Actualmente, mediante la combinación de los avances en el campo del diagnóstico genético preimplantacional (DGP), la reproducción asistida y las técnicas de biología molecular como la hibridación in situ fluorescente y la reacción en cadena de la polimerasa, se puede realizar el estudio genético de los embriones antes de ser transferidos al útero; por tanto, puede evitarse el riesgo de transmitir una determinada enfermedad o alteración cromosómica en las parejas de elevado riesgo. En los casos en los que se requiera un consejo genético «urgente» (embarazos no planeados), se puede realizar un diagnóstico prenatal mediante biopsia corial o amniocentesis.
El DGP consiste en la biopsia de una o 2 células del embrión (blastómeros) en su tercer día de desarrollo in vitro. Permite la detección de anomalías cromosómicas, mutaciones, o variantes genéticas asociadas a enfermedades monogénicas. En cada procedimiento de fecundación in vitro se eligen, para transferir al útero materno, solo aquellos embriones caracterizados como sanos, cromosómicamente normales o, en enfermedades recesivas, no enfermos (aunque sí puedan ser portadores de la enfermedad).
El primer embarazo de un feto libre de enfermedad de FQ, conseguido por DPG en el mundo se publicó en 1992 y 10 años más tarde se consiguió en España3. Aunque existen muchas mutaciones identificadas en el CFTR, algunas sin significación clínica, es aconsejable realizar el estudio genético en los pacientes con FQ y en sus familiares para identificar las mutaciones concretas en cada caso y ajustar la técnica.
La Sociedad Europea de Reproducción Humana y Embriología (ESHRE consortium) ha elaborado un listado de enfermedades monogénicas analizables mediante DGP. A modo de resumen, se han identificado mutaciones que permiten el diagnóstico genético en el caso de: déficit de alfa-1-antitripsina (DAAT) (E264V alelo S, E343K aleloZ en el gen PI); hipertensión pulmonar primaria familiar (HPPF) y linfangioleiomiomatosis (LAM) asociada a esclerosis tuberosa. La HPPF (gen BMPR2) es una enfermedad autosómica dominante pero con poca penetrancia (20%) lo que significa que, pese a que el riesgo de heredar la mutación de un padre afecto es del 50%, la probabilidad de desarrollo de enfermedad clínica puede ser de solo el 10%. La LAM asociada a esclerosis tuberosa presenta una herencia autosómica dominante en la que se han identificado mutaciones en 2 genes TSC1 y TSC2 para los que existen tests de ADN disponibles para el DGP.
En los casos en que las pruebas genéticas no sean predictivas de enfermedad sino de riesgo, la realización de DGP requiere la autorización expresa de la autoridad sanitaria, previo informe de la Comisión Nacional de Reproducción Humana Asistida que valora de forma individual cada caso. En el informe de la Agencia de Evaluación de Tecnologías Sanitarias del Instituto de Salud Carlos III - Ministerio de Sanidad y Consumo «Investigación priorizada en Evaluación de Tecnologías Sanitarias: (Inventario de Laboratorios de Análisis Genético Molecular en España)» Madrid: AETS-Instituto de Salud Carlos III, Madrid. Diciembre de 2004, se puede encontrar el listado de enfermedades y centros disponibles en nuestro país4.
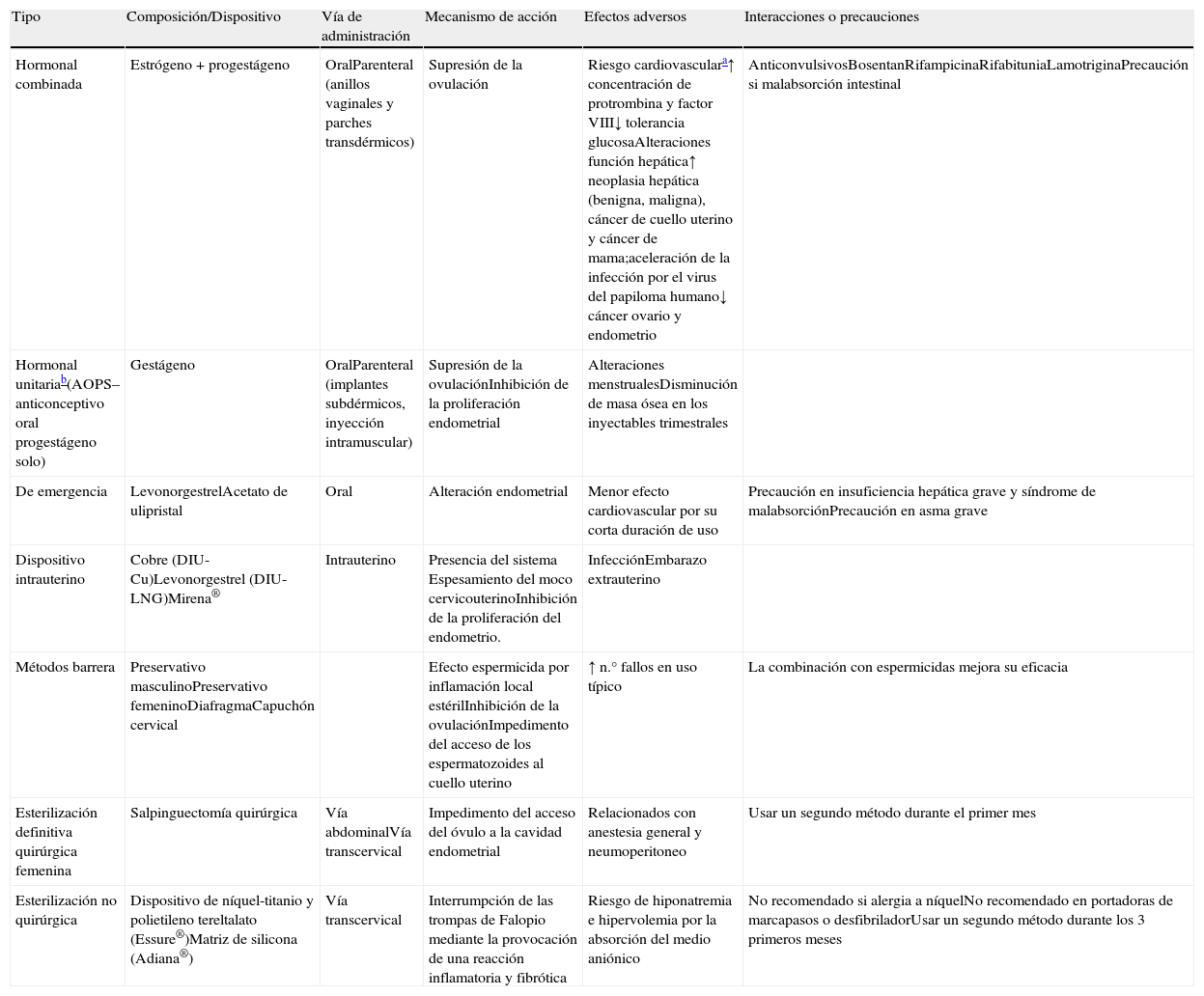
Planificación familiar en las mujeres con enfermedades respiratorias minoritariasPocos datos hay publicados sobre los mejores métodos anticonceptivos para estas enfermedades pulmonares, ni siquiera la Organización Mundial de la Salud incluye a este grupo en sus revisiones. Como norma general, se debe personalizar el método evaluando el estado general de la mujer y las posibilidades de embarazo y complicaciones en cada paciente.5 En la tabla 2 se describen los métodos anticonceptivos disponibles y sus principales características.
Métodos anticonceptivos disponibles y principales características
| Tipo | Composición/Dispositivo | Vía de administración | Mecanismo de acción | Efectos adversos | Interacciones o precauciones |
| Hormonal combinada | Estrógeno+progestágeno | OralParenteral (anillos vaginales y parches transdérmicos) | Supresión de la ovulación | Riesgo cardiovasculara↑ concentración de protrombina y factor VIII↓ tolerancia glucosaAlteraciones función hepática↑ neoplasia hepática (benigna, maligna), cáncer de cuello uterino y cáncer de mama;aceleración de la infección por el virus del papiloma humano↓ cáncer ovario y endometrio | AnticonvulsivosBosentanRifampicinaRifabituniaLamotriginaPrecaución si malabsorción intestinal |
| Hormonal unitariab(AOPS–anticonceptivo oral progestágeno solo) | Gestágeno | OralParenteral (implantes subdérmicos, inyección intramuscular) | Supresión de la ovulaciónInhibición de la proliferación endometrial | Alteraciones menstrualesDisminución de masa ósea en los inyectables trimestrales | |
| De emergencia | LevonorgestrelAcetato de ulipristal | Oral | Alteración endometrial | Menor efecto cardiovascular por su corta duración de uso | Precaución en insuficiencia hepática grave y síndrome de malabsorciónPrecaución en asma grave |
| Dispositivo intrauterino | Cobre (DIU-Cu)Levonorgestrel (DIU-LNG)Mirena® | Intrauterino | Presencia del sistema Espesamiento del moco cervicouterinoInhibición de la proliferación del endometrio. | InfecciónEmbarazo extrauterino | |
| Métodos barrera | Preservativo masculinoPreservativo femeninoDiafragmaCapuchón cervical | Efecto espermicida por inflamación local estérilInhibición de la ovulaciónImpedimento del acceso de los espermatozoides al cuello uterino | ↑ n.° fallos en uso típico | La combinación con espermicidas mejora su eficacia | |
| Esterilización definitiva quirúrgica femenina | Salpinguectomía quirúrgica | Vía abdominalVía transcervical | Impedimento del acceso del óvulo a la cavidad endometrial | Relacionados con anestesia general y neumoperitoneo | Usar un segundo método durante el primer mes |
| Esterilización no quirúrgica | Dispositivo de níquel-titanio y polietileno tereltalato (Essure®)Matriz de silicona (Adiana®) | Vía transcervical | Interrumpción de las trompas de Falopio mediante la provocación de una reacción inflamatoria y fibrótica | Riesgo de hiponatremia e hipervolemia por la absorción del medio aniónico | No recomendado si alergia a níquelNo recomendado en portadoras de marcapasos o desfibriladorUsar un segundo método durante los 3 primeros meses |
El preservativo (tanto el masculino como el femenino) puede ser utilizado por todas las pacientes.
Los anticonceptivos orales (ACO) pueden no estar indicados en los casos en que pueda haber diarreas frecuentes o malabsorción que dificulte la absorción del producto, como por ejemplo en pacientes con FQ. Los anticonceptivos combinados estarían contraindicados en aquellas pacientes con cirrosis hepática, como puede darse en el DAAT. Hay una mayor proporción de casos con alteraciones de la coagulación en la FQ, así como un mayor riesgo de trombosis recurrente en aquellas pacientes que llevan un catéter central6. Los anticonceptivos unitarios tienen menor riesgo de complicaciones y son una opción a tener en cuenta en estas patologías. En principio, ninguno de estos tratamientos hormonales se altera con la toma de antibióticos de amplio espectro, pero puede haber alteración con algunos antituberculosos. El inyectable trimestral de progestágeno puede disminuir la masa ósea, por lo que no es aconsejable en pacientes con riesgo de sufrir osteoporosis.
El dispositivo intrauterino con levonorgestrel (DIU-LNG: Mirena®) y el dispositivo intrauterino con cobre (DIU-Cu) pueden ser una buena alternativa en los casos en que se desee una anticoncepción segura, eficaz y reversible. Las tasas de fallo son parecidas a la esterilización definitiva. El DIU-LNG libera una pequeña cantidad diaria de levonorgestrel y, aunque su efecto es local y la cantidad de progestágeno es mínima, no existen estudios que garanticen su nulo efecto sistémico y, por ello, tiene las contraindicaciones de los anticonceptivos hormonales de solo gestágeno. Los DIU presentan riesgo de infección pélvica, sobre todo ligado a la colocación del dispositivo y, más adelante, un riesgo añadido de enfermedad de transmisión sexual. Esto podría limitar su uso en las mujeres inmunodeprimidas.
Existen, además, los dispositivos Essure® y Adiana® que estarían indicados en aquellas mujeres en las que, por su patología o gravedad, está totalmente contraindicado un embarazo. En las pacientes que reciben de forma continua corticosteroides o inmunodepresores se optaría por el método Essure® ya que el método Adiana® está contraindicado, posiblemente por la posibilidad de no tener una buena respuesta inflamatoria tubárica y con ello un posible fallo.
En la FQ se acepta el uso de anticoncepción hormonal combinada siempre que se descarten otros factores de riesgo como historia de tromboembolismo venoso, enfermedad hepática activa o hipertensión pulmonar. También están indicados los DIU-Cu y DIU-LNG y los implantes de progestágeno solo6.
Los productos hormonales están totalmente contraindicados en la LAM. La administración de estrógenos exógenos podría hacer progresar la enfermedad pulmonar. No hay estudios con anticonceptivos de solo progestágenos, aunque la progesterona sea uno de los tratamientos clásicos de la enfermedad. Por norma general, en estas mujeres se debe aconsejar métodos de barrera o DIU-Cu. Como en general, el embarazo también está contraindicado; se debe sugerir una esterilización definitiva que se puede realizar vía histeroscópica con menor riesgo7.
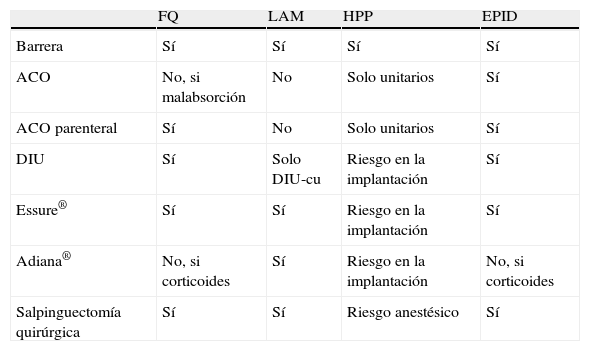
En la hipertensión pulmonar el embarazo está contraindicado. La esterilización quirúrgica es una opción que ha sido realizada en forma exitosa, aunque con una mortalidad que puede llegar al 6% en casos de cirugía abierta. La ligadura laparoscópica también presenta riesgo anestésico. La esterilización histeroscópica parece la forma más segura en estos casos. Otra posibilidad es el DIU-LNG (también el DIU-Cu) y el implante subdérmico de progestágeno. Sin embargo, la inserción de un DIU o un histeroscopio puede producir una reacción vagal no exenta de riesgo, por lo que solo deberá utilizarse si no existen otras posibilidades y con monitorización de la paciente. Los anticonceptivos hormonales combinados están contraindicados pero se podrían considerar los anticonceptivos unitarios, que también están permitidos simultáneamente con tratamiento anticoagulante. Los métodos anticonceptivos más adecuados, por tanto, son los dispositivos intrauterinos (Mirena®) y fármacos anticonceptivos que solo contengan progesteronas8. En la tabla 3 se resumen las indicaciones de los diferentes anticonceptivos en las ERM.
Indicaciones de los anticonceptivos en las enfermedades respiratorias minoritarias
| FQ | LAM | HPP | EPID | |
| Barrera | Sí | Sí | Sí | Sí |
| ACO | No, si malabsorción | No | Solo unitarios | Sí |
| ACO parenteral | Sí | No | Solo unitarios | Sí |
| DIU | Sí | Solo DIU-cu | Riesgo en la implantación | Sí |
| Essure® | Sí | Sí | Riesgo en la implantación | Sí |
| Adiana® | No, si corticoides | Sí | Riesgo en la implantación | No, si corticoides |
| Salpinguectomía quirúrgica | Sí | Sí | Riesgo anestésico | Sí |
ACO: anticonceptivos; DIU: dispositivo intrauterino; EPID: enfermedad intersticial difusa; FQ: fibrosis quística; HPP: hipertensión pulmonar primaria; LAM: linfangioleoimiomatosis.
Es importante tener en cuenta la posibilidad futura de trasplante pulmonar en al elección del anticonceptivo. No existe bibliografía específica sobre anticoncepción en mujeres sometidas a un trasplante pulmonar. Es lógico pensar que se deben evitar los riesgos de tromboembolismo pulmonar, por lo que posiblemente evitemos los anticonceptivos hormonales combinados. Los métodos de barrera o la esterilización definitiva, así como posiblemente los métodos hormonales de solo gestágenos, son opciones planteables en estas pacientes. Por último, la vasectomía como técnica de esterilización definitiva masculina es una opción a considerar para parejas de las mujeres que sufren una ERM. Sin embargo, muchas mujeres con estas patologías tienen un pronóstico de vida inferior al de su compañero sexual, por lo que es una opción que él debe valorar.
Implicaciones de las enfermedades intersticiales en la planificación reproductivaLas enfermedades pulmonares intersticiales difusas (EPID) son un grupo de enfermedades que tienen en común la afectación del intersticio pulmonar pero que difieren en su fisiopatología y presentan, por lo tanto, características clínicas, evolutivas y pronósticas diferentes. Varias entidades pueden presentar problemas asociados con el embarazo y el parto, entre ellas sarcoidosis, neumonía organizativa criptogenética, fibrosis pulmonar asociada a conectivopatías, enfermedad de Langerhans o vasculitis (Wegener, Goodpasture), principalmente en relación con los riesgos maternos derivados de la hipoxemia por mayor consumo de oxígeno (inmadurez fetal, parto prematuro) o del tratamiento corticoideo sistémico en casos graves. Dentro de este grupo merece especial atención la LAM, ya que ocurre principalmente en mujeres en edad fértil. Clínicamente se puede manifestar como disnea de esfuerzo, neumotórax (frecuentemente de repetición), quilotórax, hemoptisis, o tos seca. Extrapulmonarmente se pueden presentar adenopatías, ascitis quilosa, fibromas uterinos y angiomiolipomas renales, aunque la evolución clínica es muy variable.Inicialmente, se hipotetizó sobre la influencia estrogénica en la proliferación muscular lisa anómala que caracteriza las lesiones que presentan las pacientes aunque los tratamientos radicales antiestrógenos no han demostrado eficacia. Con relación al embarazo y parto, hasta el 67% desarrollan neumotórax y el 47% presentan parto prematuro, existiendo en la práctica totalidad una caída en los parámetros de función pulmonar respiratoria (FEV1, FVC y DLCO) en el control posparto, lo que hace desaconsejable la gestación incluso en casos leves7,9,10.
Las terapias emergentes propuestas para LAM como rapamicina o bloqueadores beta, deberán ser también incluidas como problema para la gestación, dados los posibles efectos teratogénicos que conllevan.
Implicaciones de la fibrosis quística en la planificación reproductivaLa FQ está originada por mutaciones en un gen situado en el brazo largo del cromosoma 7, del cual se han descrito alrededor de 1.800 mutaciones11. Este gen codifica la síntesis de la proteína CFTR. Su ausencia origina una anomalía en el transporte iónico que da lugar a la producción de unas secreciones particularmente viscosas. Las manifestaciones clínicas más relevantes son: bronquiectasias, sinusitis y poliposis nasosinusal; a nivel digestivo: síndrome de malabsorción secundario a insuficiencia pancreática exocrina, íleo meconial, síndrome de obstrucción intestinal distal, hepatopatía y pancreatitis crónica; alteraciones endocrinometabólicas: diabetes mellitus, osteoporosis; y otras, entre las que destacan deshidratación por pérdida de iones en el sudor, o infertilidad masculina por atresia u obstrucción bilateral de los conductos deferentes.
La esperanza de vida actual es de 35,9 años. Desde 1991 el registro de pacientes de la «North American Cystic Fibrosis Foundation» estima que un 4% de mujeres mayores de 18 años se quedan embarazadas anualmente.
Las recomendaciones tanto para las etapas preconcepcional como gestacional, parto y puerperio han sido publicadas recientemente por la Sociedad Europea de FQ (European Cystic Fibrosis Society)12.
El análisis de los datos de cohortes de pacientes con FQ sugieren que el embarazo no aumenta la mortalidad materna ni acelera el deterioro de la función pulmonar, pero durante la gestación se aumenta el uso de antibióticos e ingresos hospitalarios. Con respecto al feto, existe un mayor riesgo de prematuridad, especialmente en mujeres con baja función pulmonar y diabetes13.
Se desaconseja el embarazo cuando exista un mal estado nutricional materno, una enfermedad pulmonar grave, infección por Burkholderia cenocepacia y multivorans, cor pulmonale, enfermedad hepática grave o diabetes mellitus con mal control.
Durante el embarazo, la mayoría de la medicación que se utiliza de forma habitual en FQ se puede mantener: fermentos pancreáticos, vitaminas liposolubles, broncodilatadores, suero salino al 7%, dornasa alfa, azitromicina, vitamina A (límite de 10.000UI/día por riesgo de teratogenicidad). Se recomienda que se realice fisioterapia respiratoria al menos 2 veces al día. Asimismo, la adherencia al tratamiento debe ser estrechamente monitorizada.
Implicaciones de la hipertensión pulmonar en la planificación reproductivaLa hipertensión pulmonar es una enfermedad minoritaria de elevada morbimortalidad cuyo diagnóstico se define por la constatación hemodinámica de una presión arterial pulmonar media (PAPm) superior a 25mmHg en reposo, y de más de 30mmHg en ejercicio. Afecta predominantemente a mujeres con una edad media alrededor de los 50 años (tabla 4) y un elevado porcentaje en edad fértil14–16.
Datos demográficos generales en diferentes registros
| N° casos | Clase funcional iii/iv (%) | % mujeres | Media±DE (años) | |
| Registro francés | 674 | 75 | 65,3 | 50±15 |
| REHAP | 1.028 | 69 | 71 | 46±17 |
| REVEAL | 2.525 | 73,6 | 79,5 | 50,1±14,4 |
REHAP: Registro español de hipertensión arterial pulmonar; REVEAL: Registry to EValuate Early And Long-term pulmonary arterial hypertension disease management.
Los cambios fisiológicos que se producen en el aparato circulatorio durante la gestación (aumento del volumen plasmático, gasto cardiaco especialmente en el parto y hipercoagulabilidad) unidos a la presencia de resistencias vasculares pulmonares (RVP) fijas y elevadas propias de la enfermedad, pueden alterar el frágil equilibrio hemodinámico de estas pacientes y ocasionar un aumento agudo de la PAP y fallo del ventrículo derecho.
La HP de grupo ii asociada a estenosis mitral puede revestir una especial gravedad, por el riesgo de congestión pulmonar.
La mortalidad en las pacientes embarazadas con HPP alcanza el 33%, se registra sobre todo dentro del primer mes posparto y se relaciona en particular, con la hipertensión portopulmonar y asociada a conectivopatías y la utilización de anestesia general. Por tanto, en caso de embarazo, se debe considerar el aborto de la forma más precoz posible. Las pacientes respondedoras a calcioantagonistas con normalización de las presiones pulmonares y en clase funcional i, son el único subgrupo en la que el embarazo es asumible con un riesgo aceptable.
Las pacientes embarazadas deben ser derivadas a centros de referencia y disponer de acceso continuo a profesionales expertos. El tratamiento de la mujer embarazada con HPP debe incluir: reducción de la actividad física; oxígeno suplementario en caso de insuficiencia respiratoria y una pauta farmacológica que incluya bloqueadores beta para la disminución de la frecuencia cardiaca; diuréticos para reducir la sobrecarga de volumen inicialmente a dosis bajas; anticoagulación con heparina de bajo peso molecular (la utilización de dicumarínicos no es recomendable por riesgo de teratogénesis).
Si la HP es diagnosticada en el embarazo, el tratamiento específico debe iniciarse precozmente. Pueden utilizarse análogos de la prostaciclina (iloprost y treprostinil), inhibidores de la fosfodiesterasa (sildenafilo, taldalafilo) y con antagonistas del calcio (nifedipina, diltiazem). No se recomiendan los antagonistas de los receptores de la endotelina por su potencial poder teratógeno. Las pacientes en clase funcional iii/iv deben recibir epoprostenol en infusión intravenosa continua. Si el tratamiento médico no controla los síntomas o la paciente ya estaba en clase funcional iii/iv antes del embarazo, se puede valorar la valvuloplastia percutánea17.
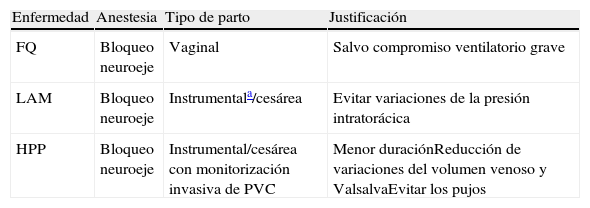
Morbimortalidad asociada al parto en gestantes con enfermedades respiratorias minoritariasEn el caso de las pacientes con ERM, se considera un parto de alto riesgo que debe ser monitorizado por un equipo multidisciplinar experimentado, ya que requiere una minuciosa planificación y generalmente un parto o cesárea programados (tabla 5).
Recomendaciones de los autores para el parto
| Enfermedad | Anestesia | Tipo de parto | Justificación |
| FQ | Bloqueo neuroeje | Vaginal | Salvo compromiso ventilatorio grave |
| LAM | Bloqueo neuroeje | Instrumentala/cesárea | Evitar variaciones de la presión intratorácica |
| HPP | Bloqueo neuroeje | Instrumental/cesárea con monitorización invasiva de PVC | Menor duraciónReducción de variaciones del volumen venoso y ValsalvaEvitar los pujos |
FQ: fibrosis quística; HPP: hipertensión pulmonar primaria; LAM: linfangioleoimiomatosis; PVC: Presión venosa central.
El objetivo de la inducción es conseguir una dinámica uterina efectiva para el parto por vía vaginal para lo cual se puede favorecer la maduración cervical con prostaglandinas E2 y la inducción con oxitocina. La oxitocina tiene efecto antidiurético, aumenta la resistencia vascular pulmonar y disminuye la resistencia vascular sistémica. Por tanto, es imprescindible realizar un adecuado manejo del balance hidroelectrolítico y utilizar la mínima dosis posible.
Cesárea programadaSe indica cuando las condiciones obstétricas no sean favorables o cuando el estado materno y/o fetal no permitan un parto vaginal. Las cesáreas anteriores a la semana 34 de gestación requieren aceleración de la maduración pulmonar fetal con betametasona administrada a la madre. Se aconseja la técnica quirúrgica de disección roma (tipo Misgav-Ladach) para disminuir el sangrado y la utilización de análogos de la oxitocina de acción prolongada (duratobal) para prevenir la atonía uterina.
Situaciones especialesAmenaza de parto pretérminoEs una complicación frecuente en gestantes con una ERM. Su tratamiento consiste en la administración de tocolíticos: atosiban con menor riesgo de edema agudo pulmonar (EAP) que los precedentes o nifedipina oral, sin riesgo de EAP.
Hipertensión pulmonarLas contracciones uterinas pueden aumentar el gasto cardiaco (GC) hasta un 25%. Además del GC, el estrés y el esfuerzo del periodo expulsivo incrementan el tono simpático, y con ello, el consumo miocárdico de oxígeno que puede precipitar el fracaso y la claudicación del ventrículo derecho. Por tanto, es importante mantener adecuados niveles de precarga del ventrículo derecho y de poscarga en el izquierdo.
El puerperio inmediato es el momento más crítico debido a que existe un aumento brusco de las resistencias vasculares pulmonares. La mayoría de las muertes ocurren hacia el 7°-9° día del puerperio. Por tanto, deben permanecer en la unidad de cuidados intensivos con el objetivo de controlar el descenso de la RVP mediante el uso de vasodilatadores de acción rápida (óxido nítrico, iloprost inhalado o epoprostenol) y soporte con inotropos o (dobutamina o noradrenalina) para evitar la disfunción del ventrículo derecho relacionada con el incremento de volumen o la existencia de anemia.
En la práctica se suele utilizar la cesárea programada y con anestesia regional, para la semana 32-34, evitando situaciones urgentes18.
NeumotóraxEsta complicación puede ocurrir en gestantes con LAM o FQ. Si se produce un neumotórax durante el trabajo de parto, debe colocarse un drenaje pleural hasta que pueda llevarse a cabo el tratamiento quirúrgico definitivo. En mujeres con pleurodesis bilateral o pleurectomía no es necesario realizar un parto instrumental.
Anestesia en la gestante con hipertensión pulmonar primariaEl procedimiento anestésico es especialmente complejo en las pacientes gestantes con HPP; a continuación se describen algunas recomendaciones al respecto (tabla 6):
- -
Evitar siempre la hipotensión arterial sistémica, ya que compromete la perfusión coronaria y la función del ventrículo derecho.
- -
Mantener siempre una precarga adecuada.
- -
Monitorizar exhaustivamente la frecuencia cardiaca, ya que su incremento puede precipitar la insuficiencia cardiaca derecha aguda y el aumento del consumo miocárdico de oxígeno.
- -
Mantener un hematocrito, una fracción inspirada de oxígeno (FIO2) y una hemoglobina óptimos para permitir una adecuada extracción de oxígeno.
- -
Evitar la hipoxemia, la hipercapnia y la acidosis, ya que son los estímulos más potentes para incrementar la resistencia vascular pulmonar.
- -
Mantener un cuidadoso control de la anticoagulación con heparinas de bajo peso molecular para minimizar los riesgos de sangrado y de hematoma epidural.
- -
Es fundamental la monitorización invasiva con catéter en la arteria pulmonar, presión arterial cruenta, vía venosa de alto flujo, ecocardiografía transesofágica y monitorización de la temperatura central.
- -
Puede estar indicada la administración de vasodilatadores pulmonares selectivos para mantener el GC19. Debe iniciarse con un inotrópico (milrinona o dobutamina) y al llegar a un GC aceptable puede empezarse con un vasodilatador selectivo pulmonar (óxido nitroso inhalado). La prostaciclina (PGI2) es un potente vasodilatador con efectos antiplaquetarios. La forma oral está contraindicada durante la gestación. La forma intravenosa, epoprostenol, se considera el fármaco de elección cuando es preciso disminuir la poscarga del ventrículo derecho aunque los efectos secundarios limitan su administración20. Su análogo sintético iloprost16 se administra de forma más sencilla, no afecta a la RVS. Los calcioantagonistas se emplearán siempre y cuando se demuestre disminución en la resistencia vascular pulmonar con GC adecuado. Existe escasa experiencia durante el embarazo con los inhibidores de la fosfodiesterasa tipo V (p.ej. sildenafil). En el caso de hipotensión arterial sistémica, el agente de elección es la noradrenalina. El levosimendan se está empezando a utilizar como precondicionador cardiaco en pacientes con baja fracción de eyección que van a ser sometidos a cirugía no cardiaca. Existen pocas publicaciones de su uso en gestantes pero in vitro se ha visto que disminuye la dinámica uterina. Finalmente, se deberá preferir los relajantes no despolarizantes con el menor potencial para liberar histamina, ya que induce hipotensión arterial sistémica. La vasopresina, un vasoconstrictor adrenérgico sistémico con posibles propiedades vasodilatadoras pulmonares, puede tener ventajas sobre otros vasopresores para el tratamiento de la hipotensión después del parto. Es un vasoconstrictor potente uterino y, por lo tanto, no se ha utilizado antes del parto, pero el aumento del tono uterino después del mismo es beneficioso. El control del dolor postoperatorio es también un aspecto importante de la atención del paciente para evitar aumentos en la presión arterial pulmonar.
Consideraciones anestésicas en la hipertensión pulmonar primaria
| Minimizar con opiáceos los efectos hemodinámicos secundarios a la laringoscopia |
| Titular exhaustivamente los agentes inhalatorios por su efecto inotropo negativo |
| Evitar el uso de óxido nitroso |
| Evitar el uso de PEEP y elevada presión de la vía aérea |
PEEP: presión positiva al final de la espiración.
La experiencia en salud reproductiva en mujeres con ERM es limitada. Esta circunstancia complica el manejo de las pacientes pero a la vez supone un reto importante, ya que uno de los objetivos fundamentales de los cuidados médicos en las enfermedades crónicas graves son la mejora de la calidad de vida y obviamente este concepto incluye la vida sexual y reproductiva.
En las enfermedades raras por definición no hay un número elevado de individuos con lo que la realización de ensayos clínicos que permitan certificar la evidencia científica de las intervenciones son muy difíciles o con frecuencia imposibles. Circunstancias como el embarazo en las ERM o en el trasplante son en la actualidad casos anecdóticos o series pequeñas por lo que emitir recomendaciones es muy difícil.
La presente revisión sugiere que tanto la decisión sobre la anticoncepción más adecuada como la contraindicación de un embarazo o las condiciones de su seguimiento y finalización deben ser individualizadas y valoradas de forma multidisciplinar. Aunque existen guías para algunos casos concretos, en general será la recomendación de expertos el mayor grado de evidencia encontrado.
Los registros clínicos han demostrado ser de gran utilidad para incrementar el conocimiento sobre la historia natural y las intervenciones en las enfermedades minoritarias. La incorporación a los mismos de la recogida de datos sobre anticoncepción y embarazos podría aportar información determinante para el seguimiento de las enfermas que en el futuro próximo seguirán deseando poder disfrutar de una salud reproductiva cercana a la normalidad.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Todos los autores de esta revisión han contribuido por igual en la redacción de este manuscrito.