Determinar la utilidad de la ventilación mecánica no invasiva (VMNI) en pacientes ancianos (≥75 años) que ingresan en una unidad de monitorización respiratoria (UMR) durante el ingreso y al año del alta. Comparamos los resultados con el grupo de pacientes de menor edad (<75 años).
Material y métodosEstudio prospectivo observacional realizado en el Hospital La Princesa (Madrid, España). Se reclutaron todos los pacientes ≥75 años que ingresaron en nuestra UMR en acidosis respiratoria (pH <7,35 y PaCO2 >45mmHg) y que recibieron tratamiento con VMNI. Se recogieron variables relativas a características sociodemográficas y de la vida basal, antecedentes patológicos previos, motivos de ingreso y gravedad, datos analíticos al ingreso y evolución gasométrica al inicio de la VMNI, en la primera hora y tras 24h, complicaciones y evolución al año de seguimiento.
ResultadosLa edad media fue de 80,6 años. El índice de Charlson fue de 3,27. Aproximadamente la mitad de los pacientes presentaban alguna limitación para las actividades de la vida diaria. Los principales motivos de ingreso fueron la agudización de la EPOC y la insuficiencia cardíaca. En 36 casos se registraron complicaciones (11 insuficiencia renal, 6 fibrilación auricular). La supervivencia al año del seguimiento fue del 63,21%.
ConclusionesLa VMNI es una buena alternativa en pacientes ancianos que ingresan en acidosis respiratoria. No detectamos diferencias en la mortalidad durante el ingreso con el grupo <75 años. Los pacientes ancianos ingresan más entre los 6-12meses posteriores al alta, y esto podría deberse a una peor situación funcional tras un ingreso que requiere VMNI.
To determine the usefulness of non-invasive ventilation (NIV) in elderly patients (≥75) admitted to a respiratory monitoring unit (RMU) during hospitalization and one year later in comparison with the results from the younger age group (<75).
Material and methodsOurs is a prospective observational study carried out at the Hospital Universitario La Princesa (Madrid, Spain). We recruited all patients who were ≥75 years old and were admitted to our RMU during the period 2008-2009 with respiratory acidosis (pH <7.35 and PaCO2 >45mmHg) requiring NIV. We gathered data for basic variables as well as sociodemographics, history of previous pathologies, reason for hospitalization and severity, analysis upon admission and the evolution of blood gases at the start of NIV (within the first hour and after 24hours), complications and evolution at the one-year follow-up.
ResultsMean age of the sample was 80.6 years. The Charlson index was 3.27. About half of the patients had some limitation for performing daily activities. The main reasons for admission were COPD exacerbation and heart failure. There were complications in 36% of the cases (11 renal failure and 6 atrial fibrillation). The survival rate at the one-year follow-up was 63.21%.
ConclusionsNIV is a good alternative in elderly patients admitted to the hospital with respiratory acidosis. We did not detect differences in mortality during admission between the two groups. The elderly patients were more frequently re-admitted than the younger group in the 6-12 months after hospital discharge. This could be due to their poorer functional state after hospitalization requiring NIV.
Con el progresivo envejecimiento de la población nos encontramos con pacientes de mayor edad y con mayor número de comorbilidades y limitaciones de la vida diaria. Se estima que en el año 2020 el 48% de la población tendrá, al menos, una enfermedad crónica y el 25% alguna comorbilidad asociada1. El mayor número de comorbilidades se acumula en el grupo etario mayor de 65 años.
Esta nueva situación hace que nos replanteemos la asistencia de los pacientes de mayor edad con peor situación basal y no candidatos a medidas terapéuticas agresivas, como la intubación orotraqueal (IOT), que acuden a urgencias en insuficiencia respiratoria (IR).
En este sentido consideramos que la ventilación mecánica no invasiva (VMNI) cumple un papel crucial en el tratamiento de la IR de estos pacientes. Si bien la utilidad de la VMNI está demostrada en casos de agudización en la enfermedad pulmonar obstructiva crónica (EPOC) con IR hipercápnica, que constituye la principal indicación de VMNI en las unidades de cuidados intermedios2, el edema agudo de pulmón, la neumonía en pacientes inmunodeprimidos o el destete de la IOT3, su indicación en los pacientes con «órdenes de no intubación» es más controvertida, en especial en el grupo de pacientes de mayor edad.
En la actualidad los artículos relacionados con la utilidad de la VMNI en ancianos se han publicado en unidades de cuidados intensivos respiratorios (UCIR) por grupos internacionales. No existen publicaciones que den respuesta a la indicación de VMNI en este grupo etario en nuestro país y que no estén realizados en UCIR, sino en unidades de monitorización que se acercan más a la realidad de nuestro medio.
El objetivo de nuestro estudio fue determinar la utilidad de la VMNI en el momento agudo en pacientes ancianos que ingresan en una unidad de monitorización respiratoria (UMR) en acidosis respiratoria y comparar los resultados con una población más joven y en el seguimiento al año del alta.
Material y métodosDiseño del estudioSe realizó un estudio prospectivo observacional llevado a cabo en la UMR del Hospital Universitario de La Princesa (HULP) durante el primer año de actividad de nuestra unidad (2008-2009). El HULP es un hospital terciario de Madrid que atiende a una población aproximada de 350.000 habitantes. Nuestra UMR consta de 4 camas individuales integradas dentro de la planta de hospitalización de neumología, que permite la monitorización no invasiva de parámetros hemodinámicos (presión arterial, frecuencia cardíaca y respiratoria, saturación de oxígeno y electrocardiograma continuo) y el soporte respiratorio mediante VMNI y en algún caso ventilación mecánica invasiva en pacientes traqueostomizados. Consta de enfermería especializada y un neumólogo responsable en el turno de mañana. En el turno de tarde-noche y fin de semana la asistencia la asume el neumólogo de guardia, por lo que los pacientes disponen de asistencia continua por un especialista en neumología.
Población estudiadaSe seleccionó de forma consecutiva a todos los pacientes mayores de 75 años —este rango de edad se eligió por la definición de anciano de la Organización Mundial de la Salud— que ingresaron en la UMR en acidosis respiratoria (pH <7,35 y PaCO2 >45mmHg) y necesitaron VMNI. El número total de pacientes seleccionados fue de 85. Se excluyó a los pacientes que ingresaron en la UMR para monitorización, a los que rechazaron la VMNI o no se les consideró, según criterio del neumólogo, candidatos a VMNI, a los pacientes que requirieron IOT en el primer momento y a aquellos en los que la VMNI se inició en otras plantas de hospitalización y posteriormente no fueron trasladados a la UMR.
El estudio cumplía las normas éticas de nuestro hospital y los pacientes o sus cuidadores principales firmaron consentimiento informado. Se recogieron los datos de los pacientes del sistema informático del HULP, que permite el acceso a la historia clínica informatizada.
Variables recogidasSe recogieron variables relativas a características sociodemográficas y de la vida basal (edad, sexo, presencia de cuidador principal, institucionalizado, disnea según la clasificación de la MRC, número de fármacos/día, limitaciones de la vida diaria medidas según el test de Barthel) y antecedentes patológicos previos (comorbilidades, índice de Charlson, oxigenoterapia domiciliaria, ventilación nocturna en domicilio, ingresos previos, función pulmonar [FEV1] y datos ecocardiográficos en pacientes diagnosticados previamente de insuficiencia cardíaca [IC]). También se recogieron los motivos de ingreso en nuestra UMR y gravedad (APACHEII), datos analíticos al ingreso y evolución gasométrica (pH y PaCO2) al inicio de la VMNI, en la primera hora y tras 24h de VMNI, evolución durante el ingreso (necesidad de IOT, complicaciones, días de ingreso y fallecimiento) y al año de seguimiento (número de ingresos y causa, necesidad de VMNI e ingreso en la UCI y fallecimientos durante ese periodo).
Durante el periodo del estudio se perdió el seguimiento de 13 pacientes, y en estos casos se contactó telefónicamente para recoger la información relativa a las variables estudiadas durante el periodo de estudio. Se pudo obtener información del 100% de la muestra, sin registrar pérdidas durante el seguimiento por otra causa que no fuese el fallecimiento del paciente.
Análisis estadísticoEn el análisis descriptivo se utilizaron medias, recorrido (máximo y mínimo) y desviación estándar para las variables cuantitativas, mientras que las variables cualitativas se expresaron como frecuencias y porcentajes. Para medir la asociación entre variables cuantitativas independientes se utilizó el test t-Student, y entre variables cualitativas se utilizó el test chi-cuadrado. Se obtuvieron, mediante tablas de contingencia, la relación entre 2 variables cualitativas y el riesgo relativo. El nivel de significación se asumió cuando p<0,05.
El análisis estadístico se realizó con el programa SPSS versión 15.0 para Windows.
ResultadosSe incluyeron 85 pacientes, de los que 43 (50,6%) fueron mujeres. La edad media fue de 80,6 años (desviación estándar [DE], 5,93), con una edad máxima de 92 años.
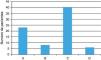
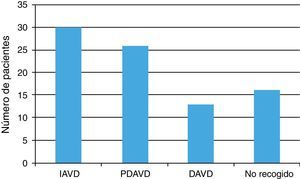
Se recogieron datos relativos a la vida basal (capacidad para realizar actividades cotidianas, cuidador principal, polifarmacia, grado de disnea según la MRC e institucionalización), que se muestran en las Figuras 1 y 2 y en la Tabla 1, respectivamente. La puntuación del índice de Barthel fue de 88,19 (dependencia moderada).
Distribución de la población según las limitaciones para realizar actividades de la vida diaria (comer, vestirse, lavarse, aseo personal, etc.). En el eje de las Y se representa el número de pacientes. IAVD: independiente para las actividades de la vida diaria; PDAVD: parcialmente dependiente; DAVD: totalmente dependiente.
Características de la vida basal (cuidador, institucionalizado, disnea, comorbilidades y fármacos/día) de la muestra de nuestro estudio
| Puntuación | % del total | |
| Cuidador principal | 44 pacientes | 51,9% |
| Institucionalizados | 6 pacientes | 7,6% |
| Disnea (MRC) grado III-IV | 42 pacientes | 49,3% |
| Fármacos/día | 7,01 fármacos/día | |
| Comorbilidades (índice Charlson) | 3,27 (puntuación media) |
Del total de la muestra, 49 pacientes (57,5%) tenían un diagnóstico previo de EPOC, con un FEV1 medio (% respecto al teórico) del 39,69% (DE, 12,93%). El 42,4% (35 pacientes) pertenecían a los gruposIII y IV de la clasificación de la GOLD.
El 51,9% (44 pacientes) tenían un diagnóstico previo de IC. La fracción de eyección media del ventrículo izquierdo, medido con ecocardiograma, fue del 55,06%. Las principales causas de IC fueron la disfunción diastólica (14 pacientes) y el cor pulmonale (12 pacientes), que representaron el 60% de las etiologías. En nuestra serie, 15 pacientes (17,5%) estaban diagnosticados de síndrome de apnea-hipopnea del sueño (SAHS) y 11 pacientes (12,9%) presentaban secuelas de tuberculosis.
En relación a las terapias respiratorias, 44 pacientes (51,8%) tenían pautada oxigenoterapia en domicilio (OCD) y 8 ventilación nocturna (VMD) con sistema de presión bi-nivel (BIPAP) y 2 presión continua (CPAP).
El 30,5% de la muestra (25 pacientes) presentó, al menos, un ingreso previo en acidosis respiratoria con necesidad de VMNI en el año previo al inicio del estudio.
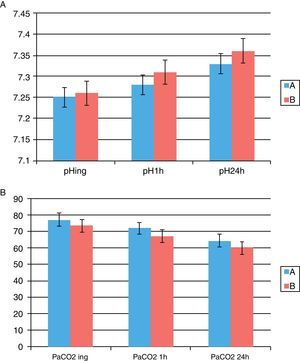
Los motivos de ingreso en nuestra UMR se recogen en la Tabla 2. La VMNI se inició en el 90% en el servicio de urgencias y en el resto en otras plantas de hospitalización. En todos los casos corrió a cargo del servicio de neumología. La gravedad al ingreso se midió mediante la puntuación de APACHEII, que en nuestra muestra fue de 17,71 (probabilidad de mortalidad del 26,2%). Los datos gasométricos (pH y PaCO2) al inicio de la VMNI, tras la primera hora del inicio y durante su evolución tras 24h, se muestran en la Figura 3.
Evolución gasométrica (pH y PaCO2) al inicio de la VMNI, en la primera hora y a las 24h del inicio. Grupo A: pacientes mayores de 75 años; grupo B: pacientes menores de 75 años. Detectamos diferencias estadísticamente significativas en la PaCO2 al inicio de la VMNI y a las 24h tras el inicio de la VMNI. * p<0,05. Se representa el error estándar de la media.
En urgencias, 10 pacientes necesitaron aminas vasoactivas; en 7 de ellos se usó nitroglicerina. En 9 pacientes se pautó salbutamol en perfusión continua, y en todos los casos el soporte vasoactivo y la perfusión de salbutamol se retiraron en las primeras 24h de evolución. Al inicio de la VMNI se solicitó un hemograma, bioquímica y proteína C reactiva; los datos se muestran en la Tabla 3. Se produjo el rechazo de 5 pacientes por claustrofobia; el resto toleró la VMNI sin registrar más abandonos.
Datos analíticos de la muestra al inicio de la ventilación mecánica no invasiva
| Valor medio | Valor máximo | Valor mínimo | |
| Leucocitos | 10.650/mm3 | 22.600/mm3 | 4.380/mm3 |
| Neutrófilos (%) | 77,61 | 94 | 47,50 |
| Hematocrito (%) | 41,73 | 60,80 | 24,50 |
| Creatinina (mg/dl) | 1,18 | 4,67 | 0,40 |
| PCR (mg/dl) | 3,79 | 37,60 | 0,9 |
| Albúmina (g/dl) | 3,57 | 2,60 | 4,20 |
Durante el ingreso, 3 pacientes fueron trasladados a la UCI e intubados. Se registraron complicaciones en 36 pacientes; las más frecuentes fueron insuficiencia renal aguda (11 pacientes), fibrilación auricular (6 pacientes), edema agudo de pulmón (3 pacientes), neumonía nosocomial y hemoptisis (2 pacientes). La estancia media fue de 9,26 días y la tasa de fallecimientos, del 21,2% (18 pacientes).
Al alta, se pautó OCD a 43 pacientes (50,6%), VMD (BIPAP) a 24 pacientes, y a un paciente CPAP. Los pacientes con OCD al alta presentaron un aumento del riesgo relativo de mortalidad al año de seguimiento de 2,2.
En este mismo periodo ingresaron en la UMR 21 pacientes menores de 75 años, se recogieron los mismos datos que en el anterior grupo y se compararon con el grupo de pacientes de mayor edad (tabla 4).
Comparación de ambos grupos etarios (menores de 75 años y mayores de 75 años)
| Grupo < 75 años (DE) | Grupo > 75 años (DE) | Valor de p | |
| Edad | 59,70 años (9,45) | 80,21 años (15,84) | |
| Sexo femenino n (%) | 8 (34,8%) | 43 (50,6%) | < 0,05 |
| FEVI (% teórico) | 66 (5,68) | 55,65 (14,81) | n.s. |
| FEV1 (% teórico) | 35,28% (14,84) | 39,08% (13,93) | 0,071 |
| OCD previo n (%) | 10 (43,5%) | 43 (51,2%) | n.s. |
| EPOC agudizada n (%) | 15 (65,2%) | 31(37%) | < 0,05 |
| Insuficiencia cardíaca n (%) | 2 (8,7%) | 26 (31%) | < 0,05 |
| PCR (mg/dl) | 2,88 (4,22) | 3,79 (7,23) | 0,465 |
| Leucocitos (/mm3) | 13.370 (4.643) | 10.650 (3.935) | 0,033 |
| Ingreso en UCI n (%) | 1 (4,3%) | 3 (3,6%) | n.s. |
| Días ingreso | 10,30 (6,67) | 9,27 (5,81) | n.s. |
| Muerte n (%) | 5 (21,7%) | 18 (21,4%) | n.s. |
| OCD alta n (%) | 9 (39,1%) | 46 (54,8%) | < 0,05 |
| VM alta (CPAP/BIPAP) | 5 (0/5) | 28 (1/27) | < 0,05 |
DE: desviación estándar; n.s.: no significativo.
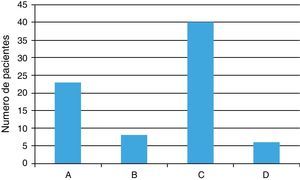
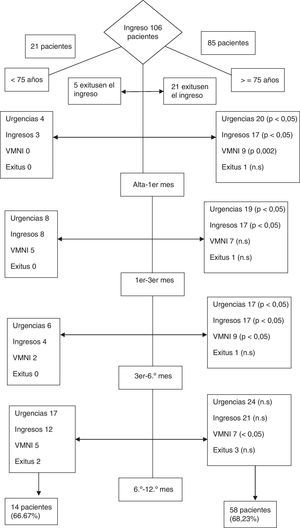
Se realizó un seguimiento hasta cumplir un año desde el alta. Este periodo se dividió en 4 etapas: desde el alta hasta el primer mes (etapa1), desde el primer mes hasta el tercero (etapa2), desde el tercero hasta el sexto (etapa3) y desde el sexto hasta el año (etapa4). Durante este periodo se recogieron el número de visitas a urgencias, ingresos hospitalarios y causa de los mismos, necesidad de VMNI, ingreso en UCI e IOT y tasa de fallecimientos (fig. 4). En 13 pacientes no se detectaron datos clínicos durante el seguimiento en la historia electrónica, por lo que fueron llamados por teléfono. De estos pacientes, 7 fallecieron durante el periodo de seguimiento.
DiscusiónEste es el primer estudio realizado en una UMR que intenta dar respuesta a la indicación de VMNI en pacientes ancianos. Este grupo de pacientes constituye el 21% del total de las visitas a urgencias4, y la IR es uno de los principales motivos de consulta. Según el estudio EPIDASA5, las causas de IR en el anciano son multifactoriales. Con nuestros datos, las principales causas de IR fueron la agudización de EPOC (36,5%), seguida de la IC (31,8%), patología restrictiva de la caja torácica y el síndrome de obesidad-hipoventilación.
La edad media de nuestra cohorte fue de 80,6 años. El 70% de los pacientes presentaba limitaciones de las actividades de la vida diaria en mayor o menor grado y el 51,9% necesitaba un cuidador; por tanto, el 65% de los pacientes se consideró con criterios de no intubación y no candidatos a UCI. En todos los casos se inició VMNI por el servicio de Neumología (90% de los casos en urgencias) y se trasladó al paciente a la UMR. En 3 casos la VMNI falló y los pacientes tuvieron que ser intubados. En el trabajo de Nava, en pacientes mayores de 75 años, el 7,3% de los pacientes con IR y necesidad de VMNI tuvieron que ser intubados frente al 65% del grupo con tratamiento médico6. Este estudio, realizado en una UCIR, demuestra que el grupo de VMNI mejora los datos gasométricos y la disnea más rápido que los pacientes que recibieron tratamiento médico.
En nuestro trabajo no utilizamos un grupo control de pacientes con tratamiento médico, pero al comparar los datos con los pacientes más jóvenes no detectamos diferencias estadísticamente significativas en la evolución gasométrica con recuperación de parámetros en las primeras 24h (pH 24h en ancianos 7,33 vs 7,36), aunque sí detectamos diferencias en la evolución de la PaCO2 (PaCO2 en ancianos 64,47 vs 57,76mmHg grupo de menor edad a las 24h de inicio de la VMNI), probablemente porque el grupo de mayor edad ingresa más por IC (31,8 vs 8,7%) con una resolución gasométrica más lenta7 y por la propia biología de los pacientes ancianos. La mortalidad global de la serie al ingreso fue del 21,2% (21,7% en el grupo más joven). En otro estudio, publicado por el grupo de Scarpazza8, la mortalidad fue del 13%. En este trabajo la principal causa de ingreso fue la agudización de EPOC, y no se reclutaron pacientes con IC, que representa la mayor causa de mortalidad en nuestra serie y que podría explicar las diferencias en el porcentaje de muertes en ambos grupos. Tras un ingreso por IC, la supervivencia a largo plazo se sitúa en torno al 30% a los 6 años9, siendo la supervivencia media de 1,7 años en hombres y de 3,2 años en mujeres10. En el trabajo de Scarpazza la supervivencia al año fue del 69%, similar a nuestros datos (63,21%).
Al analizar los parámetros asociados a una mayor mortalidad de nuestra serie, el subgrupo de pacientes con OCD presenta un aumento del RR de mortalidad tanto al ingreso (RR, 1,311) como en el seguimiento (RR de 2,0 a los 6-12 meses del ingreso). Otras variables fueron un pH más bajo (7,19 vs 7,249), una PaCO2 más elevada (88,40 vs 75,50), una mayor puntuación APACHEII (21,20 vs 18,90) o del índice de Barthel (75 vs 91). Estos datos se relacionan con los resultados del grupo de Scarpazza, donde se detectan como factores de mal pronóstico: pH más bajo, PaCO2 más elevada, mayor número de comorbilidades, mayor puntuación en el índice APACHEII y un menor Glasgow8. En otros estudios, la edad es un factor independiente de fallo en la VMNI11, aunque según nuestros datos consideramos la situación basal y los datos gasométricos como mejores predictores de fallo de VMNI, ya que al comparar los resultados de la VMNI entre el grupo mayor y menor de 75 años no detectamos diferencias en la mortalidad ni en la corrección gasométrica. Si bien es verdad que los pacientes que fallecen, dentro del grupo mayor de 75 años, tenían una edad media de 82,17 años comparado con los 79,87 del grupo que sobrevive, sin que exista significación estadística.
Cuando comparamos ambos grupos etarios observamos que los pacientes ancianos presentan una mayor tendencia al reingreso y necesidad de VMNI en el tramo de seguimiento entre 6-12meses. Una posible explicación podría ser una peor situación funcional al alta que determinaría una mayor fragilidad y la tendencia al reingreso, aunque no hemos utilizado ninguna medida para verificar esta hipótesis y podría ser objeto de posteriores estudios.
Bulow et al. sugieren que se deberían realizar estudios para medir la calidad de vida en pacientes ancianos que requieren VMNI tras el alta12, ya que una menor calidad de vida puede ser una posible causa de reingreso.
Las principales limitaciones de nuestro estudio fueron: a) número de pacientes relativamente pequeño; b) carecer de un grupo control de pacientes ancianos con tratamiento médico. Si bien referenciamos el estudio de Nava realizado con 2 grupos (VMNI vs tratamiento médico), este trabajo se realizó en una UCIR y el porcentaje de intubación fue del 65% con tratamiento médico; por tanto, con el conocimiento científico actual no consideramos ético no realizar VMNI en caso de IRA hipercápnica; c) el grupo de pacientes de menos de 75 años es menos numeroso que el al grupo de mayor edad y las causas de ingreso fueron diferentes, y la IC fue más frecuente en el grupo de ancianos, aunque al comparar ambos grupos nos ha permitido comprobar que los beneficios de la VMNI es similar en ambos grupos.
En conclusión, la VMNI es una alternativa eficaz en pacientes ancianos. La mejoría de los parámetros gasométricos es similar a la del grupo de pacientes más jóvenes y no detectamos diferencias en la mortalidad al ingreso. Es una técnica bien tolerada, y en nuestra serie no se han producido complicaciones derivadas de la VMNI que obligasen a su retirada, aunque previamente al inicio de la VMNI 5 pacientes se negaron a utilizarla por claustrofobia. Los resultados al año de seguimiento son muy satisfactorios y similares al grupo más joven, aunque detectamos un mayor número de ingresos y necesidad de VMNI y mayor mortalidad entre 6-12meses del alta. Pensamos que esto, se podría explicar por una peor situación funcional al alta, y creemos que se deberían realizar más estudios para intentar filiar la explicación a este hecho y así poder detectar el subgrupo de pacientes ancianos que más podría beneficiarse de esta técnica.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.