Algunos estudios han abordado el uso de la espirometría en la enfermedad pulmonar obstructiva crónica (EPOC) en Atención Primaria (AP), y pocos han analizado su impacto en el tratamiento del paciente con EPOC.
ObjetivosValorar la utilización de la espirometría en el diagnóstico y seguimiento de los pacientes EPOC en AP y su impacto en el tratamiento. Analizar la variabilidad en la realización de espirometrías entre los centros de AP.
MetodologíaEstudio multicéntrico, observacional y transversal en pacientes EPOC atendidos en AP de Catalunya (España) durante 2004-2005. Se usó un modelo de regresión logística multinivel para identificar factores asociados con tener espirometría y determinar la variabilidad entre los diferentes centros.
ResultadosParticiparon 21 centros, que incluyeron 801 pacientes. Solo el 53,2% disponían de espirometría diagnóstica, la media (desviación estándar) del FEV1(%) fue 54,8% (18%). Los registros del hábito tabáquico, pruebas complementarias y espirometrías de seguimiento estuvieron más presentes entre los pacientes que disponían de espirometría diagnóstica respecto a aquellos que no la disponían. No se encontraron diferencias estadísticamente significativas respecto a variables demográficas, clínicas, tratamiento y calidad de vida entre pacientes con o sin espirometría de seguimiento. Se observó variabilidad significativa en el porcentaje de espirometrías diagnósticas entre los diferentes centros de AP (varianza=0,217; p<0,001).
ConclusiónLa espirometría en AP está infrautilizada y su realización durante el seguimiento no se asocia a unas pautas distintas de tratamiento ni a un abordaje más completo de la enfermedad. Existe variabilidad significativa en la realización de espirometrías entre los centros de AP.
Several studies have approached the use of spirometry in the treatment of chronic obstructive pulmonary disease (COPD) in Primary Care (PC), but few have analysed its impact on the treatment of the patient with COPD.
ObjectivesTo evaluate the use of spirometry in the diagnosis and follow-up of COPD patients in PC, and its impact on treatment. To analyse the variation in the performing of spirometry between PC centres.
MethodologyA multicentre, observational and cross-sectional study of COPD patients seen in PC in Catalonia (Spain) during 2004–2005. A multilevel logistic regression model was used to identify factors associated with having spirometry and to determine the variation between the different centres.
ResultsTwenty-one centres which included 801 patients took part. Only 53.2% of them had a diagnostic spirometer available and the mean (standard deviation) FEV1(%) was 54.8% (18%). The registers of smoking habits, complementary tests and spirometry follow-up were more common among patients who had a diagnostic spirometry available compared to those who did not. No statistically significant differences were found as regards demographic, clinical, treatment and quality of life variables between patients with and without follow-up spirometry. Significant variation was observed in the percentage of diagnostic spirometries between different PC centres (variance=0.217; p<0.001).
ConclusionSpirometry is underused in PC and performing it during follow-up is not associated to the different treatments received, or with a more complete approach to the disease. There is significant variation in the performing of spirometry among PC centres.
La enfermedad pulmonar obstructiva crónica (EPOC) es un problema de salud muy prevalente en todo el mundo1. Un estudio reciente realizado en la población general española, identificó una prevalencia de EPOC del 10,2% en personas de 40–80 años y un infradiagnóstico del 73%2, de manera similar a lo que se observó en otro estudio realizado 10 años antes3.
Una posible causa de infradiagnóstico de la EPOC es la escasa utilización de la espirometría en Atención Primaria (AP)4. Existen algunos estudios realizados en AP relacionados con el uso de la espirometría para la detección y seguimiento de la EPOC en fumadores de alto riesgo5, y otros en los que se analizó las causas de infrautilización de la espirometría6,7. Sin embargo pocos estudios valoran el uso de la espirometría en la práctica clínica habitual de la EPOC en AP y cómo influye en el manejo de dicha enfermedad. El estudio realizado por Lee et al8 relacionó tener una espirometría con clínica pulmonar y ser joven, mientras que otros trabajos analizaron el impacto de la introducción de la espirometría sobre el tratamiento de los pacientes EPOC en AP9,10. Un estudio realizado en España hace más de 10 años encontró que los pacientes que disponían de espirometría en AP presentaban menos complicaciones de la EPOC como exacerbaciones o ingresos hospitalarios11.
Un conocimiento óptimo de la situación actual sobre el uso de la espirometría en la práctica clínica habitual de los pacientes con EPOC puede mejorar el abordaje de los pacientes a nivel de AP. La información genera conocimiento y, posiblemente, cambios de conducta que pueden favorecer la práctica clínica habitual.
El objetivo del presente estudio fue: 1) Analizar el uso de la espirometría diagnóstica y de la espirometría de seguimiento realizada durante los dos años previos a la inclusión en el estudio, en la práctica clínica habitual de los pacientes EPOC de AP; 2) Conocer el impacto de la espirometría en el tratamiento de los pacientes EPOC en AP; 3) Analizar la variabilidad en la realización de espirometrías entre los diferentes centros; 4) Identificar las características de los pacientes y los centros que pudieran explicar esta variabilidad.
MétodoDiseño y población del estudioEstudio multicéntrico, observacional y transversal realizado en AP. El presente estudio constituye la visita basal del proyecto prospectivo “Ayudemos al paciente con EPOC a vivir mejor”. Se trataba de un estudio aleatorizado, con seguimiento de 12 meses, cuyo objetivo era evaluar la efectividad de una estrategia multidisciplinar en la mejora del grado de control clínico y en la calidad de vida de los pacientes con EPOC comparado con la práctica habitual. El protocolo del estudio ya ha sido publicado12. El tamaño muestral se calculó en función de la diferencia entre los dos grupos de intervención en el St. George's Respiratory Questionnaire (SGRQ)13 a los 12 meses de la aleatorización. Fue necesario un tamaño muestral de 786 individuos (398 por grupo de intervención) para poder detectar una diferencia igual o superior a 4,3 puntos en SGRQ14 entre los dos grupos, con una desviación típica de 20,4, un nivel de significación alfa del 0,05, un error beta de 0,20, y una tasa de pérdidas de seguimiento del 10%.
Se ofreció participar a todos los centros urbanos y semiurbanos del área administrativa de la Región Sanitaria Costa de Ponent (52 centros de AP) en Barcelona durante los años 2004–2005. Aceptaron participar 21 centros que cubren una población de 483.473 habitantes de un nivel socioeconómico medio-bajo.
El criterio de inclusión fue pacientes de ambos sexos de 40 o más años registrados en sus historias clínicas como EPOC y visitados por su patología en los centros de AP durante el último año. Los criterios de exclusión fueron alteraciones psíquicas, visuales y/o auditivas graves, diagnóstico de asma, tuberculosis u otras patologías respiratorias crónicas, patología en fase terminal y no disponibilidad de teléfono.
Este estudio fue aprobado por el Comité de Investigación Clínica y Ética Jordi Gol, Instituto de Investigación en Atención Primaria.
Recogida de datosLa recogida de información se realizó a través de auditorías de la información contenida en las historias clínicas y de entrevistas al propio paciente.
Información procedente de las historias clínicasDatos sociodemográficos, factores de riesgo respiratorio, comorbilidades y estilos de vida, espirometría diagnóstica (espirometría registrada en la historia clínica en el momento en el que se llevó a cabo el diagnóstico), estadiaje de los pacientes EPOC a partir del parámetro volumen espiratorio forzado en el primer segundo (FEV1) (%), criterios de bronquitis crónica, pruebas complementarias, cálculo del índice de masa corporal y hábito tabáquico. La información relacionada con el seguimiento incluyó: espirometrías de seguimiento (espirometrías registradas en la historia clínica durante el control de la enfermedad en la práctica clínica habitual y que se realizaron durante los dos años previos a la inclusión en el estudio), estadiaje de los pacientes EPOC a partir del parámetro FEV1 (%), pruebas complementarias durante los dos años previos, y número de exacerbaciones, recursos asistenciales, actividades preventivas y tratamiento recibido durante el último año antes de la inclusión en el estudio.
Información procedente de las entrevistas al pacienteSintomatología crónica, ingresos hospitalarios en el último año, administración del cuestionario SGRQ traducido y validado en español15, medición de la disnea según una versión adaptada de la escala propuesta por el Medical Research Council (MRC)16 y la realización correcta de la técnica inhalatoria se valoró siguiendo las normativas de la SEPAR-SemFYC17.
También se recogió información adicional relacionada con la presencia de espirómetros disponibles en los centros y con la docencia de residentes.
Análisis estadísticoLas medidas resultado fueron tener espirometría diagnóstica y espirometría de seguimiento en los dos años previos a la inclusión en el estudio.
Las diferencias entre grupos se analizaron con el test de Chi-cuadrado o el test exacto de Fisher para datos categóricos y el test de Student para datos continuos o las correspondientes pruebas no paramétricas, según sea el caso.
Aplicamos modelos estadísticos multinivel18,19 para identificar los factores asociados con las dos medidas resultado y para investigar si existía variabilidad en las variables resultado entre los centros de AP (es decir, consideramos los centros de AP aleatorios). En el caso de existir variabilidad significativa, se estimó el efecto de las covariables individuales y de centro sobre la variable respuesta, modelo condicional, a través de regresión logística multinivel usando el método de estimación Full Maximum likelihood vía la aproximación iterativa de Laplace. En el caso de no encontrar variabilidad se llevó a cabo un modelo de regresión logística. Se calcula el coeficiente de correlación intraclase20 que representa la influencia de los centros de AP en la variable respuesta20,21.
Para la variable resultado “espirometría diagnóstica”, las variables que se consideraron en el modelo inicial de regresión fueron: género, edad, hiperreactividad bronquial, infecciones respiratorias en la infancia, años de evolución de la enfermedad (tiempo desde el diagnóstico hasta la inclusión en el estudio), criterios de bronquitis crónica, criterios de enfisema, exposición laboral, exposición ambiental y hábito tabáquico. Se consideraron tener espirómetro en el centro y docencia de residentes como variables de centro de AP.
Para la variable resultado “espirometría de seguimiento” se incluyeron las variables consideradas, además de tos, esputo, espirometría diagnóstica, exacerbaciones, visitas a médico de familia, visitas a enfermera, visitas a neumólogo, electrocardiograma, analítica, espirómetro en el centro y docencia de residentes.
La edad, el sexo y el tabaco se consideraron variables clínicamente relevantes, siendo incluídas en los modelos finales. Se estudió si existía colinealidad, confusión (cambio en los estimadores ≥ 20%) y/o interacciones18,22. Todos los modelos se compararon a través del test del cociente de la verosimilitud o el criterio de información de Akaike (AIC).
Se calcularon medidas de bondad de ajuste y estadísticos de diagnóstico del modelo logístico según la metodologia de Hosmer y Lemeshow22. Para el modelo multinivel se construyó el modelo y se evaluó su validez siguiendo las recomendaciones de Raudenbush y Bryk 18.
No se encontraron valores influyentes ni colinealidad, y los dos modelos presentaban un ajuste bueno.
El nivel de significación de todas las pruebas fue del 5%, a dos colas. Se utilizó el paquete estadístico multinivel HLM para Windows, versión 10.1, y Stata/SE, versión 9.1 (Stata Corp.).
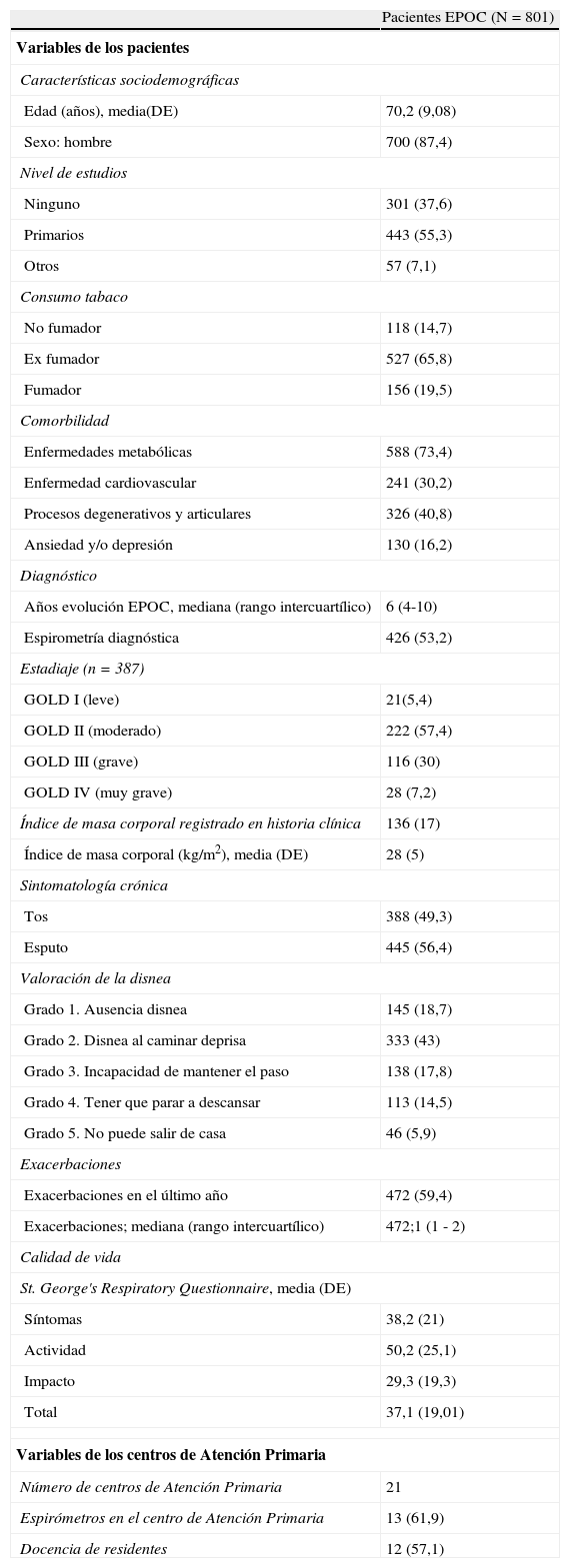
ResultadosCaracterísticas de la poblaciónSe incluyó un total de 801 pacientes con EPOC de 21 centros de AP. Sus características clínicas y demográficas se muestran en la tabla 1. La edad media fue de 70,2 años (desviación estándar [DE]: 9,08), la mayoría eran hombres (87,4%) y la duración media de su enfermedad (tiempo desde el diagnóstico hasta la inclusión en el estudio). fue de 7,7 años (DE: 5,8).
Características basales de los pacientes con enfermedad pulmonar obstructiva crónica
| Pacientes EPOC (N=801) | |
| Variables de los pacientes | |
| Características sociodemográficas | |
| Edad (años), media(DE) | 70,2 (9,08) |
| Sexo: hombre | 700 (87,4) |
| Nivel de estudios | |
| Ninguno | 301 (37,6) |
| Primarios | 443 (55,3) |
| Otros | 57 (7,1) |
| Consumo tabaco | |
| No fumador | 118 (14,7) |
| Ex fumador | 527 (65,8) |
| Fumador | 156 (19,5) |
| Comorbilidad | |
| Enfermedades metabólicas | 588 (73,4) |
| Enfermedad cardiovascular | 241 (30,2) |
| Procesos degenerativos y articulares | 326 (40,8) |
| Ansiedad y/o depresión | 130 (16,2) |
| Diagnóstico | |
| Años evolución EPOC, mediana (rango intercuartílico) | 6 (4-10) |
| Espirometría diagnóstica | 426 (53,2) |
| Estadiaje (n=387) | |
| GOLD I (leve) | 21(5,4) |
| GOLD II (moderado) | 222 (57,4) |
| GOLD III (grave) | 116 (30) |
| GOLD IV (muy grave) | 28 (7,2) |
| Índice de masa corporal registrado en historia clínica | 136 (17) |
| Índice de masa corporal (kg/m2), media (DE) | 28 (5) |
| Sintomatología crónica | |
| Tos | 388 (49,3) |
| Esputo | 445 (56,4) |
| Valoración de la disnea | |
| Grado 1. Ausencia disnea | 145 (18,7) |
| Grado 2. Disnea al caminar deprisa | 333 (43) |
| Grado 3. Incapacidad de mantener el paso | 138 (17,8) |
| Grado 4. Tener que parar a descansar | 113 (14,5) |
| Grado 5. No puede salir de casa | 46 (5,9) |
| Exacerbaciones | |
| Exacerbaciones en el último año | 472 (59,4) |
| Exacerbaciones; mediana (rango intercuartílico) | 472;1 (1 - 2) |
| Calidad de vida | |
| St. George's Respiratory Questionnaire, media (DE) | |
| Síntomas | 38,2 (21) |
| Actividad | 50,2 (25,1) |
| Impacto | 29,3 (19,3) |
| Total | 37,1 (19,01) |
| Variables de los centros de Atención Primaria | |
| Número de centros de Atención Primaria | 21 |
| Espirómetros en el centro de Atención Primaria | 13 (61,9) |
| Docencia de residentes | 12 (57,1) |
Los datos son n (%), a no ser que se indique lo contrario.
DE: desviación estandar; EPOC: enfermedad pulmonar obstructiva crónica.
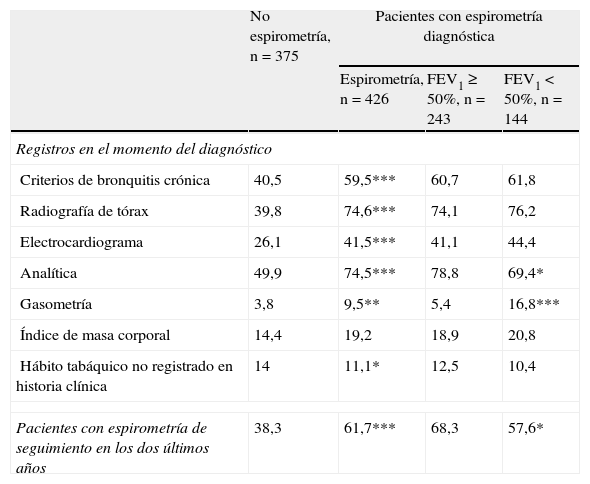
Solo 426 pacientes (53,2%) tuvieron una espirometría diagnóstica, y el 90,9% de ellos tenían el valor de FEV1 en sus historias clínicas. Los pacientes con espirometría diagnóstica eran significativamente más jóvenes (69,1 años, DE: 8,8 versus 71,3 años, DE: 9,2; p=0,0001) y tenían una EPOC de más breve duración (6,4 años, DE: 4,04 versus 9,3 años, DE: 7,05; p<0,001) que los pacientes sin espirometría. Su FEV1 medio fue del 54,8% (DE: 18) y el 57,4% se encontraban en el estadio II de GOLD. El hábito tabáquico también se registró más frecuentemente en los pacientes que tenían espirometría diagnóstica (p<0,05) (tabla 2).
Registros en la historia clínica en el momento del diagnóstico en pacientes con y sin espirometría diagnóstica
| No espirometría, n=375 | Pacientes con espirometría diagnóstica | |||
| Espirometría, n=426 | FEV1 ≥ 50%, n=243 | FEV1<50%, n=144 | ||
| Registros en el momento del diagnóstico | ||||
| Criterios de bronquitis crónica | 40,5 | 59,5*** | 60,7 | 61,8 |
| Radiografía de tórax | 39,8 | 74,6*** | 74,1 | 76,2 |
| Electrocardiograma | 26,1 | 41,5*** | 41,1 | 44,4 |
| Analítica | 49,9 | 74,5*** | 78,8 | 69,4* |
| Gasometría | 3,8 | 9,5** | 5,4 | 16,8*** |
| Índice de masa corporal | 14,4 | 19,2 | 18,9 | 20,8 |
| Hábito tabáquico no registrado en historia clínica | 14 | 11,1* | 12,5 | 10,4 |
| Pacientes con espirometría de seguimiento en los dos últimos años | 38,3 | 61,7*** | 68,3 | 57,6* |
Los datos son %.
FEV1 ≥ 50% corresponde al estadiaje I (leve) y estadiaje II (moderado) de la clasificación GOLD de la EPOC.
FEV1<50% corresponde al estadiaje III (grave) y estadiaje IV (muy grave) de la clasificación GOLD de la EPOC.
Los valores de p se calcularon con el test de Chi-cuadrado, comparando pacientes con o sin espirometría diagnóstica y entre pacientes con FEV1 ≥ 50% y FEV1<50%.
*p<0,05, **p<0,01, ***p<0,001.
Los pacientes con espirometría diagnóstica contaban con más pruebas complementarias, en cambio no se observaron diferencias significativas según nivel de gravedad a excepción de la analítica, más frecuente en los pacientes leves (78,8% versus 69,4%; p<0,05) y la gasometría, más frecuente en los más graves (16,8% versus 5,4%; p<0,001). Los pacientes con espirometría diagnóstica presentaron más frecuentemente espirometrías de seguimiento durante los últimos 2 años respecto a los pacientes sin espirometría diagnóstica (61,7% versus 38,3%; p<0,001), sobretodo en el caso de pacientes más leves (68,3% versus 57,6%; p<0,05) (tabla 2).
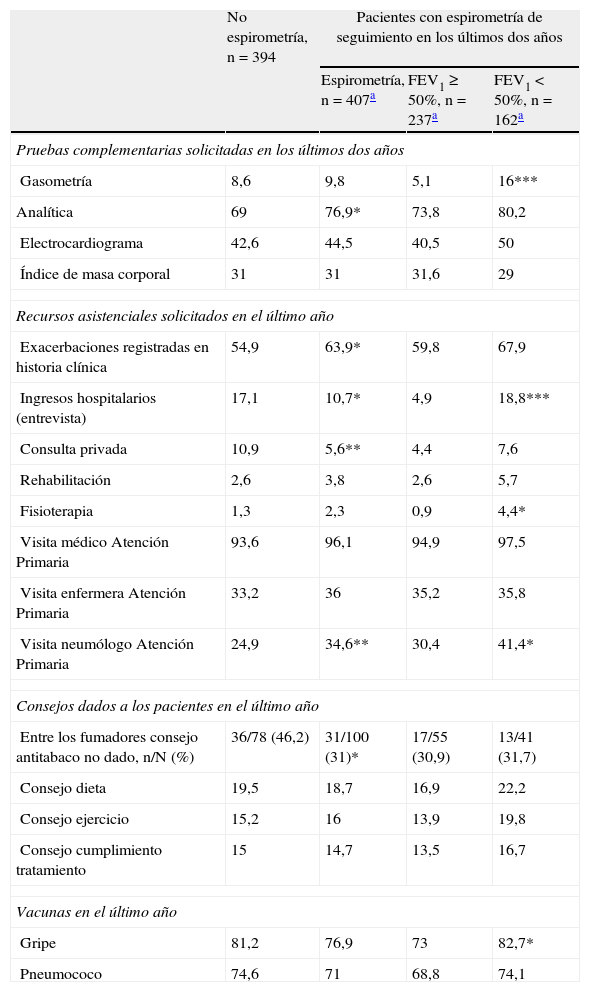
Pautas de seguimiento en los últimos dos añosEl 94,9% de los pacientes estudiados fueron controlados de su EPOC por su médico de família y un 34,6% realizaron visitas a nivel de enfermería. Solo 407 pacientes (50,8%) tuvieron una espirometría de seguimiento realizada en los últimos 2 años, y de ellos, el 98% tenían el valor de FEV1 en sus historias clínicas.
Los pacientes con espirometría de seguimiento presentaron de manera significativa más analíticas, registro de exacerbaciones en sus historias clínicas y visitas al neumólogo, así como menor porcentaje de ingresos hospitalarios y de consultas privadas que los que no presentaban espirometría de seguimiento. Al aumentar la gravedad de la EPOC, casi la totalidad de las pruebas complementarias y recursos asistenciales aumentaron (tabla 3).
Seguimiento de los pacientes con enfermedad pulmonar obstructiva crónica con o sin espirometría realizada en los dos últimos años
| No espirometría, n=394 | Pacientes con espirometría de seguimiento en los últimos dos años | |||
| Espirometría, n=407a | FEV1 ≥ 50%, n=237a | FEV1<50%, n=162a | ||
| Pruebas complementarias solicitadas en los últimos dos años | ||||
| Gasometría | 8,6 | 9,8 | 5,1 | 16*** |
| Analítica | 69 | 76,9* | 73,8 | 80,2 |
| Electrocardiograma | 42,6 | 44,5 | 40,5 | 50 |
| Índice de masa corporal | 31 | 31 | 31,6 | 29 |
| Recursos asistenciales solicitados en el último año | ||||
| Exacerbaciones registradas en historia clínica | 54,9 | 63,9* | 59,8 | 67,9 |
| Ingresos hospitalarios (entrevista) | 17,1 | 10,7* | 4,9 | 18,8*** |
| Consulta privada | 10,9 | 5,6** | 4,4 | 7,6 |
| Rehabilitación | 2,6 | 3,8 | 2,6 | 5,7 |
| Fisioterapia | 1,3 | 2,3 | 0,9 | 4,4* |
| Visita médico Atención Primaria | 93,6 | 96,1 | 94,9 | 97,5 |
| Visita enfermera Atención Primaria | 33,2 | 36 | 35,2 | 35,8 |
| Visita neumólogo Atención Primaria | 24,9 | 34,6** | 30,4 | 41,4* |
| Consejos dados a los pacientes en el último año | ||||
| Entre los fumadores consejo antitabaco no dado, n/N (%) | 36/78 (46,2) | 31/100 (31)* | 17/55 (30,9) | 13/41 (31,7) |
| Consejo dieta | 19,5 | 18,7 | 16,9 | 22,2 |
| Consejo ejercicio | 15,2 | 16 | 13,9 | 19,8 |
| Consejo cumplimiento tratamiento | 15 | 14,7 | 13,5 | 16,7 |
| Vacunas en el último año | ||||
| Gripe | 81,2 | 76,9 | 73 | 82,7* |
| Pneumococo | 74,6 | 71 | 68,8 | 74,1 |
Los datos son %.
FEV1 ≥ 50% corresponde al estadiaje I (leve) y estadiaje II (moderado) de la clasificación GOLD de la EPOC.
FEV1<50% corresponde al estadiaje III (grave) y estadiaje IV (muy grave) de la clasificación GOLD de la EPOC.
Los valores de p se calcularon con el test de Chi-cuadrado, comparando los pacientes con o sin espirometría de seguimiento en los últimos dos años, y entre pacientes con FEV1 ≥ 50% y FEV1<50%.
*p<0,05, **p<0,01, ***p<0,001.
Un 37,6% de los pacientes fumadores no habían recibido ningún consejo antitabaco, siendo significativamente más alto entre los pacientes sin espirometrías de seguimiento (p<0,05). Destaca un escaso porcentaje de consejos dados a los pacientes sobre dieta, ejercicio y cumplimiento del tratamiento. La rehabilitación (3,2%) y fisioterapia (1,8%) se realizaron con poca frecuencia.
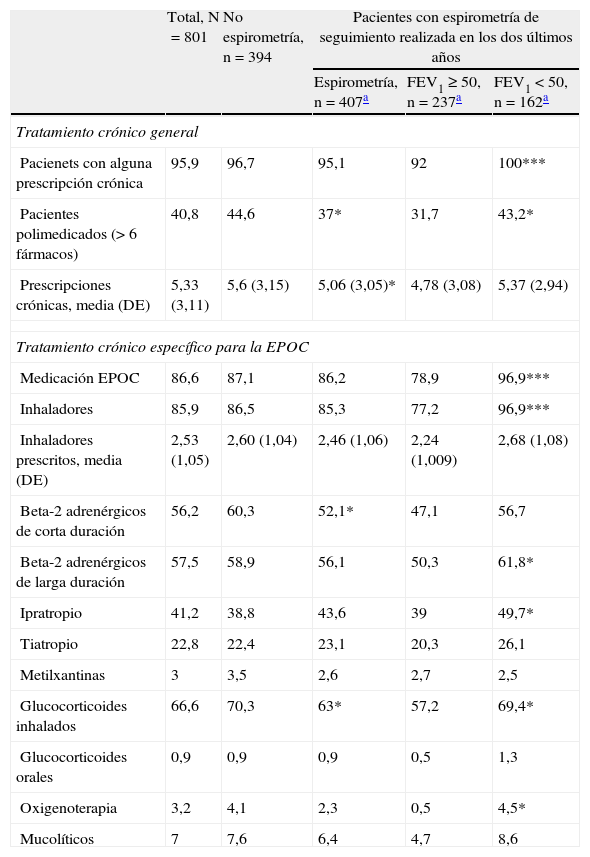
TratamientoEl 95,9% de los pacientes seguían algún tratamiento crónico y el 40,8% eran pacientes polimedicados (> 6 fármacos), siendo más frecuente entre los pacientes que no disponían de espirometría de seguimiento y entre aquellos pacientes más graves (tabla 4).
Tratamiento de los pacientes con enfermedad pulmonar obstructiva crónica con y sin espirometría de seguimiento realizada en los últimos dos años
| Total, N=801 | No espirometría, n=394 | Pacientes con espirometría de seguimiento realizada en los dos últimos años | |||
| Espirometría, n=407a | FEV1 ≥ 50, n=237a | FEV1<50, n=162a | |||
| Tratamiento crónico general | |||||
| Pacienets con alguna prescripción crónica | 95,9 | 96,7 | 95,1 | 92 | 100*** |
| Pacientes polimedicados (> 6 fármacos) | 40,8 | 44,6 | 37* | 31,7 | 43,2* |
| Prescripciones crónicas, media (DE) | 5,33 (3,11) | 5,6 (3,15) | 5,06 (3,05)* | 4,78 (3,08) | 5,37 (2,94) |
| Tratamiento crónico específico para la EPOC | |||||
| Medicación EPOC | 86,6 | 87,1 | 86,2 | 78,9 | 96,9*** |
| Inhaladores | 85,9 | 86,5 | 85,3 | 77,2 | 96,9*** |
| Inhaladores prescritos, media (DE) | 2,53 (1,05) | 2,60 (1,04) | 2,46 (1,06) | 2,24 (1,009) | 2,68 (1,08) |
| Beta-2 adrenérgicos de corta duración | 56,2 | 60,3 | 52,1* | 47,1 | 56,7 |
| Beta-2 adrenérgicos de larga duración | 57,5 | 58,9 | 56,1 | 50,3 | 61,8* |
| Ipratropio | 41,2 | 38,8 | 43,6 | 39 | 49,7* |
| Tiatropio | 22,8 | 22,4 | 23,1 | 20,3 | 26,1 |
| Metilxantinas | 3 | 3,5 | 2,6 | 2,7 | 2,5 |
| Glucocorticoides inhalados | 66,6 | 70,3 | 63* | 57,2 | 69,4* |
| Glucocorticoides orales | 0,9 | 0,9 | 0,9 | 0,5 | 1,3 |
| Oxigenoterapia | 3,2 | 4,1 | 2,3 | 0,5 | 4,5* |
| Mucolíticos | 7 | 7,6 | 6,4 | 4,7 | 8,6 |
Los datos son % o media (desviación estándar).
FEV1 ≥ 50% corresponde al estadiaje I (leve) y estadiaje II (moderado) de la clasificación GOLD de la EPOC.
FEV1<50% corresponde al estadiaje III (grave) y estadiaje IV (muy grave) de la clasificación GOLD de la EPOC.
Los valores de p se calcularon con el test Chi-cuadrado o con t-test, comparando pacientes con o sin espirometría de seguimiento en los últimos dos años, y entre pacientes con FEV1 ≥ 50% y FEV1<50%.
*p<0,05, **p<0,01, ***p<0,001.
De los pacientes con espirometría, solo se comparó a aquellos que disponían del parámetro volumen espiratorio forzado en el primer segundo FEV1 (%), estadio GOLD III+IV (FEV1<50% teórico) frente aquellos en estadio II (FEV1 ≥ 50%)28.
El 86,6% seguían tratamiento específico para su EPOC, el 85,9% de los casos por vía inhalada, con una media de 2,53 inhaladores (DE: 1,05). Los fármacos más utilizados fueron los glucocorticoides inhalados (66,6%) y los beta-2 adrenérgicos de larga duración (57,5%). La prescripción de fármacos fue mayor en los pacientes que no disponían de espirometría de seguimiento y entre aquellos más graves. En general no existieron diferencias significativas en los hábitos de prescripción en función de la presencia o no de espirometría de seguimiento, tan solo destaca entre los pacientes sin espirometría un mayor uso de beta-2 adrenérgicos de corta duración (60,3% versus 52,1%; p<0,05) y glucocorticoides inhalados (70,3% versus 63%; p<0,05). La gravedad de la EPOC tuvo un mayor impacto en la prescripción (tabla 4).
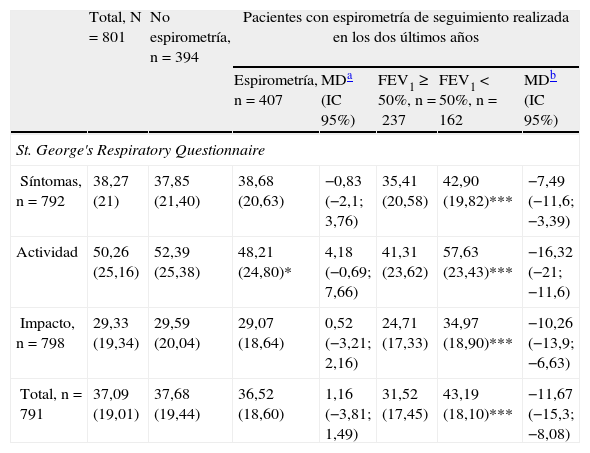
Calidad de vida relacionada con la saludSe observaron diferencias significativas en todas las dimensiones del SGRQ según el estadiaje de la EPOC, con una peor calidad de vida en pacientes más graves (p<0,001) Los pacientes que no disponían de espirometría de seguimiento presentaron una puntuación más alta en el cuestionario SGRQ, excepto en la dimensión de los síntomas. Solo se encontraron diferencias estadísticamente significativas en la dimensión de Actividad (p<0,05) (tabla 5).
Resultados del cuestionario de calidad de vida St. George's Respiratory Questionnaire. Diferencias entre los pacientes con enfermedad pulmonar obstructiva crónica con y sin espirometría de seguimiento realizada en los dos últimos años y según estadiaje
| Total, N=801 | No espirometría, n=394 | Pacientes con espirometría de seguimiento realizada en los dos últimos años | |||||
| Espirometría, n=407 | MDa (IC 95%) | FEV1 ≥ 50%, n=237 | FEV1<50%, n=162 | MDb (IC 95%) | |||
| St. George's Respiratory Questionnaire | |||||||
| Síntomas, n=792 | 38,27 (21) | 37,85 (21,40) | 38,68 (20,63) | −0,83 (−2,1; 3,76) | 35,41 (20,58) | 42,90 (19,82)*** | −7,49 (−11,6; −3,39) |
| Actividad | 50,26 (25,16) | 52,39 (25,38) | 48,21 (24,80)* | 4,18 (−0,69; 7,66) | 41,31 (23,62) | 57,63 (23,43)*** | −16,32 (−21; −11,6) |
| Impacto, n=798 | 29,33 (19,34) | 29,59 (20,04) | 29,07 (18,64) | 0,52 (−3,21; 2,16) | 24,71 (17,33) | 34,97 (18,90)*** | −10,26 (−13,9; −6,63) |
| Total, n=791 | 37,09 (19,01) | 37,68 (19,44) | 36,52 (18,60) | 1,16 (−3,81; 1,49) | 31,52 (17,45) | 43,19 (18,10)*** | −11,67 (−15,3; −8,08) |
Los datos son media (desviación estandar). IC: Intervalo de confianza.
Los valores altos en las variables del cuestionario indican peor calidad de vida.
Los valores de p se calcularon con el t-test.
*p<0,05, **p<0,01, ***p<0,001.
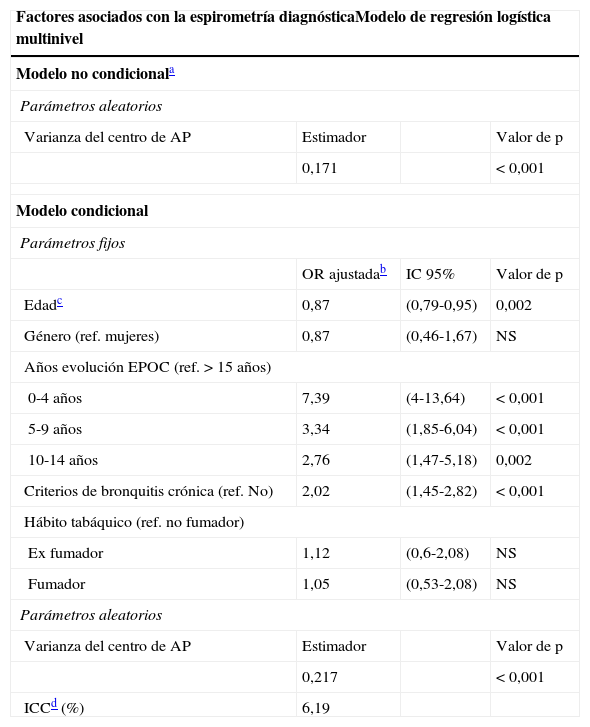
En el caso de la espirometría diagnóstica, el modelo no condicional estimó una tasa esperada del 52,2% con un rango de variación entre centros de AP del 32,7% al 71,1% (varianza: 0,171; p<0,001).
En el modelo condicional, la OR significativamente más alta se observó en aquellos pacientes con una duración de la EPOC inferior a 4 años comparada con los de más de 15 años (tabla 6). Las odds fueron también altas en los pacientes con criterios de bronquitis crónica y bajas en los pacientes más jóvenes. No se observó un efecto significativo en pacientes fumadores. Una vez ajustado por las características de los pacientes, todavía se encontró variabilidad estadísticamente significativa en la prevalencia de espirometrías diagnósticas entre centros de AP (tasa esperada: 62,2, rango: 39,8 a 80,4; varianza: 0,217; p<0,001; ICC: 6,19%) (tabla 6). Análisis adicionales mostraron que dicha variabilidad era atribuida principalmente a un único centro. La exclusión de este centro no cambió los resultados, excepto en el caso de presentar exposición ambiental, que estaba negativamente asociada con la variable resultado (OR: 0,76; IC al 95%: 0,61-0,95; p=0,017).
Factores asociados con la espirometría
| Factores asociados con la espirometría diagnósticaModelo de regresión logística multinivel | |||
| Modelo no condicionala | |||
| Parámetros aleatorios | |||
| Varianza del centro de AP | Estimador | Valor de p | |
| 0,171 | < 0,001 | ||
| Modelo condicional | |||
| Parámetros fijos | |||
| OR ajustadab | IC 95% | Valor de p | |
| Edadc | 0,87 | (0,79-0,95) | 0,002 |
| Género (ref. mujeres) | 0,87 | (0,46-1,67) | NS |
| Años evolución EPOC (ref. > 15 años) | |||
| 0-4 años | 7,39 | (4-13,64) | < 0,001 |
| 5-9 años | 3,34 | (1,85-6,04) | < 0,001 |
| 10-14 años | 2,76 | (1,47-5,18) | 0,002 |
| Criterios de bronquitis crónica (ref. No) | 2,02 | (1,45-2,82) | < 0,001 |
| Hábito tabáquico (ref. no fumador) | |||
| Ex fumador | 1,12 | (0,6-2,08) | NS |
| Fumador | 1,05 | (0,53-2,08) | NS |
| Parámetros aleatorios | |||
| Varianza del centro de AP | Estimador | Valor de p | |
| 0,217 | < 0,001 | ||
| ICCd (%) | 6,19 | ||
| Factores asociados con la espirometría de seguimientoModelo de regresión logísticae | |||
| OR ajustada£ | IC 95%f | Valor de p | |
| Edadc | 0,94 | (0,87-1,01) | NS |
| Género (ref. mujeres) | 1,04 | (0,54-2) | NS |
| Hábito tabáquico (ref. no fumadores) | |||
| Ex fumadores | 0,97 | (0,53-1,80) | NS |
| Fumadores | 0,94 | (0,56-1,62) | NS |
| Espirometría diagnóstica (ref. No) | 2,50 | (1,75-3,59) | < 0,001 |
| Visita neumólogo (ref. No) | 1,57 | (1,18-2,11) | 0,003 |
| Visita enfermería (ref. No) | 1,33 | (1,08-1,66) | 0,007 |
| Análisis (ref.No) | 1,44 | (1,06-1,98) | 0,02 |
AP: Atención Primaria; IC: intervalo de confianza; EPOC: enfermedad pulmonar obstructiva crónica; NS: no significativo; OR: odds ratio; ref.: referencia.
Modelo no condicional sin predictores en cada nivel, solo el término independiente y los errores aleatorios a nivel de individuo y de centro de AP.
La odds ratio ajustada se basó en el modelo de regresión logística que incluyó las variables significativas, confusoras y clínicamente relevantes.
En el caso de la espirometría de seguimiento, no se encontró variabilidad significativa entre centros. Los pacientes con espirometría diagnóstica presentaban una probabilidad 2,51 veces mayor de tener una espirometría de seguimiento comparado con los pacientes sin espirometría diagnóstica (IC al 95%: 1,76–3,57). Haber sido visitado por el neumólogo y/o enfermera y tener una analítica de control se asoció positivamente y de forma significativa con tener espirometría de seguimiento (tabla 6).
DiscusiónEl resultado más importante de nuestro estudio es que alrededor de la mitad de pacientes considerados como EPOC a nivel de AP no tenían una espirometría que confirmara su diagnóstico. La realización de una espirometría diagnóstica fue la variable predictora más importante de practicar espirometrías de seguimiento en nuestra población de pacientes EPOC. El uso de la espirometría durante el seguimiento se asoció a su vez con un mayor control del paciente EPOC, con más analíticas, más visitas con su médico de AP e interconsultas con el neumólogo y un menor número de hospitalizaciones. Sin embargo, de forma sorprendente, no llegó a traducirse en un incremento del abordaje integral recomendado por las guías de práctica clínica que incluye rehabilitación, fisioterapia, vacunación y dieta, ni se asoció a una distinta actitud terapéutica por parte de los profesionales. Existió variabilidad significativa en el uso de la espirometría diagnóstica entre los diferentes centros de AP.
La espirometría es esencial en el diagnóstico y tratamiento de las enfermedades respiratorias crónicas23. Aunque últimamente se ha difundido su uso en el primer nivel asistencial, continúa siendo infrautilizada. Nuestros resultados concuerdan con otros estudios, como los presentados por Naberan et al24 y Miravitlles et al11 publicados hace más de 10 años, en los que solo un 36% y un 47%, respectivamente, de los pacientes disponían de espirometría diagnóstica. Mientras que en estudios más recientes el porcentaje oscila entre el 38,4% y el 58,4%9,25,26. Estos datos indican que a pesar de las insistentes campañas sobre la importancia de la EPOC y el uso de la espirometría27, su uso no ha aumentado en AP. En nuestro estudio observamos que a los pacientes con espirometría diagnóstica se les practicaban más pruebas complementarias y espirometrías de seguimiento. Pero fue más interesante observar que los consejos sobre dieta, ejercicio, cumplimiento del tratamiento, realización de rehabilitación y fisioterapia y visitas de control a nivel de enfermería se utilizaron en escasa proporción independientemente de la presencia o no de espirometrías de seguimiento. Por el contrario, en otros estudios previos se observó que la espirometría a nivel de AP mejoraba el manejo de los pacientes EPOC9,10. Se trataba de estudios de intervención en los que se valoró de forma prospectiva el impacto de la introducción de la espirometría en el abordaje de los pacientes con EPOC en AP. Sin embargo, nuestro estudio fue observacional y transversal, por lo que no se determinó el efecto de la introducción de la espirometría, sino que se compararon los patrones de abordaje de los pacientes EPOC de acuerdo a la existencia de espirometría diagnóstica o de seguimiento.
Coincidiendo con otros trabajos, los pacientes con espirometría de seguimiento presentaron menos ingresos hospitalarios11, pero por el contrario presentaron más registros de exacerbaciones en sus historias clínicas. Pensamos que este mayor porcentaje de exacerbaciones podría ser debido a un seguimiento y registro más preciso de las agudizaciones de los pacientes con espirometría, ya que si este aumento se debiera a un peor tratamiento o a una mayor gravedad de los pacientes, también se debería ver reflejado en un número superior de ingresos. Creemos que la frecuencia de ingresos es una variable más fiable, ya que es más difícil de pasar por alto por los pacientes y los médicos.
En nuestro estudio, la presencia de espirometría de seguimiento realizada en los últimos 2 años no modificó la actitud terapéutica de los profesionales a nivel de AP, lo que sugiere que existe una tendencia a homogeneizar el tratamiento independientemente de la presencia o no de espirometría, o bien que los resultados de la espirometría y sus implicaciones terapéuticas no se han entendido correctamente.
A pesar de las recomendaciones en la mayoría de guías de práctica clínica28, los glucocorticosteroides inhalados se utilizaron hasta en un 66,6% de los pacientes de nuestro estudio, especialmente en aquellos que no disponían de espirometría de seguimiento, al igual que en otros estudios previos11,26. El uso de los glucocorticosteroides inhalados en pacientes leves implicó una baja adherencia a las guías clínicas. Por el contrario, en los pacientes sin espirometría de seguimiento se observó un mayor uso de beta-2 agonistas de corta duración.
En general, la prescripción de fármacos fue mayor en los pacientes que no disponían de espirometría de control y entre aquellos con mayor alteración espirométrica, lo que sugiere una tendencia a realizar tratamiento empírico.
Al igual que en otros estudios, hemos observado mayores diferencias en las pautas de tratamiento según gravedad de la EPOC11,26.
Los factores predictivos de tener espirometría diagnóstica fueron tener pocos años de evolución de la enfermedad (lo cual sugiere una tendencia positiva del uso de la espirometría diagnóstica) y tener criterios de bronquitis crónica. Estos resultados difieren de los presentados por de Miguel Díez et al25 realizados en el ámbito de especialistas en neumología y a nivel de AP, donde los factores decisivos fueron el nivel de asistencia, la disponibilidad de la prueba en AP, lugar de residencia y la situación de incapacidad laboral temporal por la EPOC. En nuestro estudio, la presencia de espirometría en el centro y la docencia de residentes no fueron predictivos. Las diferencias podrían explicarse porque nuestro estudio se limitó al ámbito de AP y algunas de las variables recogidas fueron diferentes. En cambio, los resultados del presente estudio coincidieron en gran medida con los resultados de Lee et al8, en los que la probabilidad de tener una espirometría diagnóstica fue mayor entre los pacientes con clínica pulmonar y los más jóvenes.
Ser visitado por el neumólogo y/o enfermera tiene un impacto positivo en el control de los pacientes EPOC, mediante la realización de más espirometrías de seguimiento.
Nuestro estudio presenta ciertas limitaciones. El diagnóstico de EPOC requiere la demostración de una alteración ventilatoria obstructiva definida por una relación FEV1/FVC (volumen máximo espirado en el primer segundo/capacidad vital forzada) posbroncoditador inferior al 70%, mientras que la gravedad de la EPOC se evalúa en función del valor del FEV1 posbroncodilatador28. Este valor es el que se registra con mayor frecuencia26, aunque se ha de tener en cuenta que su único registro no es una correcta práctica clínica.
En nuestro estudio no se pudo valorar si el diagnóstico de EPOC era correcto. Solo se valoró FEV1 debido a que éste es el valor que pudimos obtener con mayor facilidad de las historias clínicas, es el que se registra con más frecuencia, nos permite conocer el estadiaje de gravedad y por su mayor fiabilidad con respecto al resto de parámetros espirométricos26. Otro aspecto a tener en cuenta es que cada centro utilizó su propio espirómetro, con lo que los valores de referencia pueden no ser los mismos. Esta limitación es inherente a todos los estudios multicéntricos observacionales, pero no invalida las conclusiones del presente trabajo.
Por otro lado también pudo existir un infrarregistro de otras variables de las historias clínicas, en particular de las espirometrías, ya que podrían haber sido solicitadas en consultas privadas. Se realizó de esta manera porque el objetivo de este estudio no era valorar el correcto registro y diagnóstico, sino la práctica habitual en AP de los pacientes considerados como EPOC.
Hemos comprobado que después de controlar por las variables individuales y de centro de AP, y a pesar de que existe una influencia pequeña de los centros de AP (ICC=6,19%), queda variabilidad sin explicar en la prevalencia de espirometrías en el momento del diagnóstico (varianza=0,217, p<0,001). Estos resultados siguen la misma línea del estudio presentado por Soriano et al29, donde se observaron variaciones importantes en la distribución de la EPOC en España, tanto en la prevalencia, como el infradiagnóstico, y el infratratamiento. Por lo tanto, sería recomendable estudiar nuevas características del paciente, de los centros o de los profesionales, que podrían explicar esta variabilidad entre centros. Esta variablidad también puede ser atribuida en parte a la propia heterogeneidad de la EPOC, lo que justifica la realización de estudios epidemiológicos de caracterización de la enfermedad30,31. Por último, observamos que todavía queda mucho para lograr cumplir los objetivos marcados en los estándares de calidad asistencial de la EPOC32.
ConclusiónA pesar de la importancia de la espirometría, continúa siendo evidente su infrautilización a nivel de AP. La realización de la espirometría no garantiza un posterior abordaje integrado de la EPOC ni un patrón de tratamiento de acuerdo con las guías actuales.
Parece que la realidad actual del abordaje de la EPOC todavía tiene lagunas y variabilidad entre equipos cuyas causas deben ser analizadas y corregidas. Esto pone de manifiesto la necesidad de mejorar el diagnóstico y seguimiento de estos pacientes a nivel de AP.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Agradecemos a todos los profesionales y pacientes la participación en el estudio.