*Al final del artículo se relacionan los coordinadores y miembros de SEPAR.
Introducción
La neumología y la medicina intensiva son especialidades que, en España, se han desarrollado de forma separada a lo largo del tiempo. Este hecho se ha debido, entre otras, a las siguientes circunstancias1:
1.Cuando se iniciaron los cuidados intensivos en España los neumólogos españoles, aún anclados en la tisiología, no tuvieron una visión estratégica de futuro. Este hecho fue radicalmente diferente en cardiología: los cardiólogos reclamaron y asumieron la responsabilidad de las unidades coronarias.
2.Históricamente, ha habido poco interés por parte de los(as) neumólogos(as) y de la especialidad de neumología para implicarse en el cuidado del paciente respiratorio crítico.
3.Los especialistas en medicina intensiva han defendido lógicamente su especialidad y evitado la entrada de otras2.
La situación actual es bastante diferente. Por una parte, los órganos directivos de las sociedades médicas de la especialidad de neumología han demostrado un interés creciente por el paciente respiratorio grave. Así ha sido tanto con la Respiratory Intensive Care Assembly de la European Respiratory Society (ERS), como con el Área de Insuficiencia Respiratoria y Trastornos del Sueño (IRTS) de la Sociedad Española de Neumología y Cirugía Torácica (SEPAR). Por otra parte, hay una corriente aperturista por parte de los intensivistas europeos y españoles. Esta corriente se concreta en la creación de documentos de consenso conjuntos, contratación de especialistas en neumología para las unidades de cuidados intensivos (UCI) y, en general, una visión estratégica más abierta, probablemente generada por sus problemas de crecimiento y envejecimiento de las plantillas médicas. Finalmente, la Comisión Nacional de Neumología ha revisado los programas de formación de residentes de la especialidad, y ha dado mucha importancia a la formación en medicina crítica respiratoria en el nuevo Plan Nacional de Formación Posgraduada.
Este último aspecto es bastante revelador del escaso interés que ha existido por la medicina crítica desde la neumología. En el último documento sobre acreditación de unidades docentes3 sólo se especifica que la unidad docente debe disponer de ventilación mecánica no invasiva (VMNI) y que el centro debe disponer de un servicio de medicina intensiva. El plan de formación aún vigente apenas contempla la formación en neumología intensiva4.
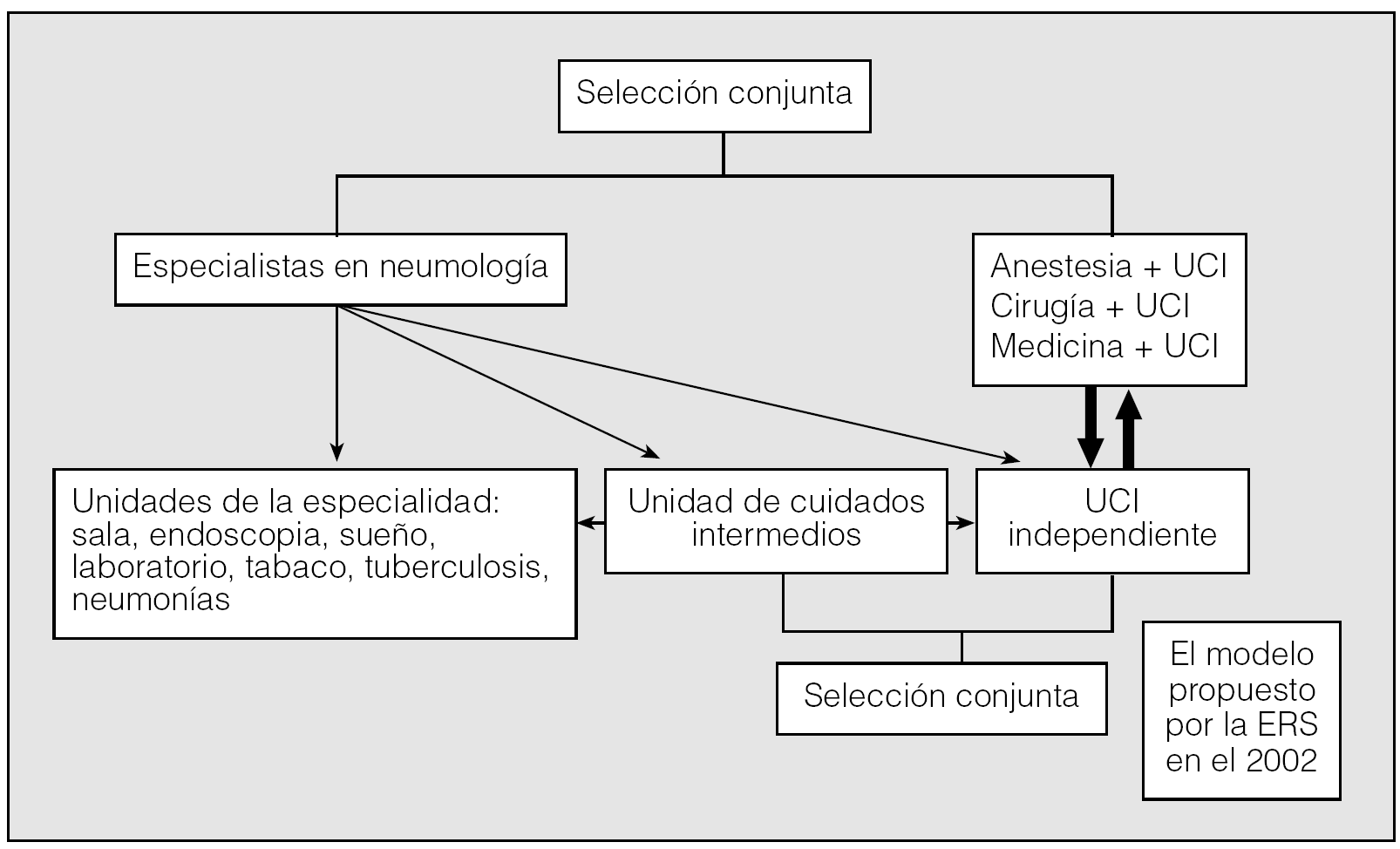
El reciente documento de un grupo de trabajo de la ERS5, elaborado conjuntamente por especialistas en neumología, anestesiología y medicina intensiva, estratifica los grados de atención al paciente crítico en 5 niveles, justifica el porqué sería fácil que los especialistas en neumología pudieran adaptarse a uno de estos niveles (tabla I) y describe las dificultades de integración, entre las que destaca que el proceso pactado en Europa para el desarrollo de la medicina crítica no incluye a la neumología. En el documento de la ERS se propone un modelo de integración de los especialistas en neumología en la atención al paciente crítico (fig. 1). En este modelo tienen especial relevancia las unidades de cuidados respiratorios intermedios (UCRI).
Fig. 1. Modelo de integración de los especialistas en neumología en la atención al paciente crítico propuesto por un documento de la European Respiratory Society (ERS)5.
La Junta Directiva de la SEPAR constituyó un grupo de trabajo con una serie de especialistas en neumología expertos en pacientes respiratorios críticos y conocedores de la VMNI. El objetivo del grupo de trabajo fue estudiar la situación de estas unidades en España y elaborar un documento de definiciones y necesidades.
Definición y justificación de las unidades de cuidados respiratorios intermedios
Una UCRI se define como un área de monitorización y tratamiento de pacientes con insuficiencia respiratoria aguda o agudizada ocasionada por una enfermedad primariamente respiratoria. Su objetivo se dirige, en esencia, a la adecuada y correcta monitorización cardiorrespiratoria y/o al tratamiento de la insuficiencia respiratoria mediante VMNI. Asimismo, la UCRI permite la monitorización continuada de pacientes posquirúrgicos torácicos o con ventilación mecánica a través de traqueotomía y el tratamiento de los pacientes críticos con dificultad para la retirada de la ventilación mecánica invasiva (VMI). Las técnicas de monitorización no invasiva y la VMNI deben ser las principales opciones terapéuticas.
Las UCRI están diseñadas para atender a los pacientes respiratorios con un nivel de gravedad intermedia entre la UCI y la hospitalización convencional. El primer documento que hizo referencia a la necesidad y funciones de las UCRI en los hospitales propuso su creación tanto para monitorizar de forma no invasiva a enfermos respiratorios graves, como para procurar una mejor retirada del soporte ventilatorio mecánico6. Estas unidades han recibido diversos nombres, pero sus actividades podrían resumirse en: a) atención a pacientes que requieren VMNI por insuficiencia respiratoria aguda o agudizada; b) atención a pacientes que son dados de alta de una UCI y requieren un período de vigilancia intermedia; c) el destete prolongado con traqueotomía y, d) si la unidad es medicoquirúrgica, a pacientes en el postoperatorio de una intervención quirúrgica torácica. Los argumentos para defender su existencia son los siguientes: a) son unidades que necesitan menos recursos para pacientes que, de otra manera, permanecerían en la UCI o estarían mal atendidos en una sala convencional; b) en el caso de pacientes con una enfermedad pulmonar obstructiva crónica (EPOC), éstos pueden requerir mucho tiempo para la retirada de la ventilación artificial; c) muchos de estos pacientes pueden ser tratados con VMNI, y d) el balance coste-eficacia de la VMNI está plenamente demostrado.
La VMNI es y debe ser la principal justificación de la existencia de estas unidades. La VMNI se ha demostrado eficaz en la insuficiencia respiratoria agudizada hipercápnica que aparece en la EPOC7,8 y en algunos tipos de pacientes agudos e hipoxémicos y no hipercápnicos (edema agudo de pulmón, inmunodeprimidos, postoperatorio de intervención quirúrgica torácica), así como en la retirada de la ventilación artificial en pacientes con enfermedades respiratorias crónicas9. En todos estos casos, la VMNI previene eficazmente la infección respiratoria nosocomial, que es una de las complicaciones más frecuentes y graves de la VMI.
Un argumento clave a favor de la necesidad de las UCRI surge de la consideración de que muchos de los pacientes que ingresan en una UCI tradicional no precisan o no se benefician del alto grado de cuidados de personal y de monitorización que en ellas se ofrecen. Sin embargo, tampoco estos pacientes podrían manejarse adecuadamente en una sala de hospitalización convencional, por lo que las UCRI serían el lugar adecuado para su tratamiento. Desde entonces, algunos autores han fundamentado el desarrollo de estas unidades basándose en la reducción de la sobrecarga de las UCI, sin que ello acarree detrimento alguno en la calidad del cuidado del enfermo respiratorio.
Se estima que hasta un 40% de los pacientes ingresados en una UCI no precisa VMI. Asimismo, sólo un 40% de los pacientes con insuficiencia respiratoria agudizada, debida a una enfermedad pulmonar, necesita VMI10-14. En un estudio que recogía información de 99 UCI italianas se encontró que la EPOC ocupaba el primer lugar entre las enfermedades crónicas subyacentes en los pacientes que ingresaban en una UCI, y que el motivo de ingreso más frecuente en éstas era la monitorización cardiopulmonar15.
En relación con este estudio cabe concluir que hay una sobreutilización o una inadecuada utilización de los recursos disponibles en las UCI para realizar funciones como las de monitorizar o tratar pacientes con insuficiencia respiratoria crónica agudizada en los que no está indicada la VMI. Además, cuando estos pacientes precisan VMI, hasta un 60% del tiempo de ventilación se emplea en su retirada15-18.
Varios estudios han indicado que el traslado de los pacientes desde la UCI a la UCRI o el ingreso directo en estas unidades de enfermos con una baja probabilidad de que necesiten una atención intensiva puede ser un modo efectivo de reducir costes y mejorar la utilización de las UCI generales19. Se ha demostrado que el 40% de los pacientes de las UCI médicas y el 30% de las UCI quirúrgicas se ingresan con el sólo objetivo de realizar una monitorización continuada durante las 24 h del día y no para efectuar actuaciones terapéuticas específicas. Las UCRI tendrían como misión no sólo reducir los costes sanitarios, sino también favorecer un uso más eficiente de los recursos existentes en las UCI. El correcto uso de las UCRI consigue que las UCI generales dispongan así de más camas libres que pueden emplearse de forma más apropiada. Por otro lado, la UCRI evita que se proporcionen cuidados insuficientes en camas convencionales a pacientes que no han podido ser admitidos en la UCI general12,19,20.
Las anteriores consideraciones justifican la creación de las UCRI, cuyo objetivo esencial es ofrecer una asistencia sanitaria de mejor calidad junto con: a) un menor requerimiento de personal sanitario, fundamentalmente de enfermería y auxiliar, y un menor consumo de recursos técnicos y asistenciales19; b) una mejor utilización de los recursos de la UCI, pues ésta queda reservada para los pacientes que realmente necesitan un tratamiento intensivo20, y c) la posibilidad de que la UCI pueda llevar a cabo altas más tempranas en los pacientes que han superado la fase aguda de su enfermedad, pero que todavía requieren cuidados médicos o de enfermería especializados, o VMNI para facilitar el destete, aspectos que no pueden ser ofrecidos en las áreas de hospitalización convencional.
Además de los factores relacionados con el consumo de recursos asistenciales, hay otras ventajas que deben considerarse, como ofrecer una mayor privacidad al paciente, un mayor bienestar en relación con la menor utilización de equipamiento, una menor distorsión medioambiental (ruidos y luces) y un horario de visitas más flexible para los familiares. Todo ello hace que la UCRI sea un lugar más idóneo para la atención de este tipo de pacientes, lo que puede contribuir a su mejoría y a facilitar el alta hospitalaria, sobre todo en los pacientes que luego tienen que continuar con un soporte ventilatorio en el domicilio21,22.
En resumen, puede afirmarse que la UCRI disminuye los costes hospitalarios, reduce la ocupación y la estancia media en la UCI, sin incrementar la estancia media en el hospital, mejora la satisfacción de los pacientes y de sus familiares, y no ejerce un impacto negativo en el resultado final del proceso. En este sentido, las UCRI son estructuras con una relación coste-efectividad muy favorable si se aplican a los enfermos que requieren unos cuidados respiratorios especializados23.
Afortunadamente, la neumología se ha implicado desde el principio en la utilización de la VMNI. Prueba de ello es que varias publicaciones importantes en el área de la VMNI provienen de esta especialidad. Por tanto, los neumólogos que trabajan en la medicina hospitalaria conocen perfectamente la técnica, saben cómo y cuándo aplicarla. Sin embargo, en general, no se dispone de los recursos humanos ni de los espacios adecuados para ello, es decir, no se cuenta con UCRI.
Criterios de ingreso en una unidad de cuidados respiratorios intermedios
La decisión de ingresar a un paciente en una UCRI debe tomarse de forma individualizada, interviniendo en la decisión factores como la edad, las comorbilidades y el deseo del propio paciente.
Los pacientes con insuficiencia respiratoria muy grave, con una alta probabilidad de requerir VMI y aquéllos con otras insuficiencias orgánicas, graves y no respiratorias deben considerarse para su ingreso en una UCI. Por otro lado, los pacientes con insuficiencia respiratoria aguda o crónica agudizada que no cumplan determinados criterios de gravedad pueden ser ingresados en hospitalización convencional. Debe considerarse, para ingresar en una UCRI, a los pacientes que cumplan alguno de los siguientes criterios:
1. Traslado de pacientes procedentes de una UCI que, tras estabilizarse, continúen dependiendo de la VMI tras intentar la desconexión del ventilador sin éxito, tanto en VMNI como a través de traqueotomía, al objeto de progresar en la desconexión y/o para programar la ventilación mecánica domiciliaria (VMD). Los pacientes deberían estar conscientes, hemodinámicamente estables, sin evidencia de sepsis, con una función renal estable y sin arritmias cardíacas ni hemorragias incontroladas.
2.Traslado de pacientes procedentes de una UCI que, tras haberse estabilizado su situación tras un cuadro clínico grave o haber precisado VMI prolongada, requieran cuidados de enfermería y/o fisioterapia como paso intermedio a la hospitalización convencional.
3.Utilización de VMNI para el tratamiento de la insuficiencia respiratoria aguda o crónica agudizada.
4.Insuficiencia respiratoria grave que, aunque no precise soporte ventilatorio, sea candidata a monitorización no invasiva.
5.Pacientes que después de una intervención quirúrgica torácica con neumonectomía o con una disminución significativa de la función pulmonar postoperatoria prevista, comorbilidad relevante o edad superior a los 70 años, así como cuando aparecen complicaciones médicas respiratorias, relevantes, que surgieron después de la operación. En estos pacientes hay que considerar los criterios anteriormente indicados para identificar a los candidatos a ingresar en una UCI.
6.Hemoptisis que amenaza la vida.
Localización e infraestructura de las unidades de cuidados respiratorios intermedios
Hasta el momento, no hay guías o estándares sobre la mejor ubicación, conformación o constitución de estas unidades en los hospitales15,21,22,24. Debido a que se trata de pacientes respiratorios y a que el principal tratamiento que debe aplicarse es la VMNI24,25, el personal médico responsable debería ser especialista en neumología y la dependencia funcional debería estar en un servicio de neumología, de forma análoga a lo que sucede con las unidades coronarias respecto a los servicios de cardiología.
Teniendo esto en cuenta se han propuesto varios modelos de ubicación de las UCRI en el hospital22:
1.Ubicación independiente. Tiene la ventaja de que ofrece una mayor independencia funcional y un soporte adecuado a un grupo de pacientes numerosos, ya que los casos mixtos están mejor controlados. Debería tener un buen acceso a la planta de neumología y/o a la UCI. La limitación más importante es la pérdida de eficiencia cuando la UCRI es pequeña o las unidades son grandes y tienen índices de ocupación bajos, así como las menores flexibilidad e integración del personal y los espacios accesorios, lo que puede llevar a un mayor coste.
2.Modelo paralelo. Una UCRI adyacente a la UCI. Ofrece una mayor privacidad al paciente y permite una mayor flexibilidad, tanto en la disponibilidad de equipos, como en la rotación del personal sanitario con la UCI. La limitación es la falta de ocupación si la UCRI es grande.
3.Modelo integrado. Una UCRI integrada dentro de la UCI o de una planta de neumología, con un espacio más o menos específico, ofrece la ventaja de la continuidad del cuidado del paciente dentro de la misma unidad y facilita los traslados en función de que los enfermos mejoren o empeoren, así como una mayor flexibilidad e integración del personal médico, de enfermería, de fisioterapia, auxiliar y administrativo. Tiene la salvedad de que las cargas de trabajo son muy variables en cuanto a su complejidad y esto obliga a un ajuste en las necesidades del personal de enfermería. Otras limitaciones pueden ser unos costes elevados en el equipamiento por cama y en el entrenamiento del personal sanitario. Una variante de este último modelo sería la de una UCRI adyacente e integrada funcionalmente, con un laboratorio de sueño. Estos espacios poseen recursos para la monitorización respiratoria que están normalmente desocupados durante el día. Debido a la especialización de las UCRI en VMNI, estos espacios podrían utilizarse como hospital de día para la iniciación de la VMD en algunos pacientes crónicos y en pacientes, ya ventilados crónicamente, que precisen una monitorización para la identificación y la eventual solución de problemas que surjan en el domicilio. A la vez, algunos de los recursos de monitorización disponibles en los laboratorios de sueño podrían emplearse en algunos pacientes ingresados en la UCRI21. Este modelo facilitaría la unificación de la VMNI en situaciones agudas y la VMD.
Aunque el modelo de integración de la UCRI en la planta de neumología es el modelo más habitual24, esta ubicación dependerá, principalmente, de las características de cada centro.
Estructura física y tamaño
El área disponible por cama debería ser el doble o más de la empleada en la hospitalización convencional21,26. En este sentido, una estructura abierta (sin tabiques entre camas) y con un control de enfermería central, como hay en la mayoría de las UCI, proporciona una mayor facilidad de movimientos, una mejor visualización y mejores cuidados que una estructura cerrada (con tabiques). Sin embargo, esta última ofrece más comodidad y privacidad a los pacientes y los familiares. No en vano, una de las ventajas de la UCRI sobre la UCI es el mayor contacto del paciente con sus familiares27. Si se elige esta última opción, es muy aconsejable que se asegure una visualización continuada del paciente desde el control de enfermería, bien directa (un tabique parcialmente acristalado) o mediante un circuito cerrado de vídeo y audio. Dado que algunos pacientes precisan sillas de ruedas para su movilidad, es aconsejable disponer de un espacio suficiente para maniobrar con estas sillas.
El número de camas de la unidad debe ajustarse a las necesidades del área de referencia del hospital. Hay que tener en cuanta que el número de pacientes candidatos a ventilación y/o monitorización no invasivas es más importante durante algunas épocas del año y menos en otras. Por otra parte, la VMNI también debe llevarse a cabo en la planta de neumología y en la UCI, según la gravedad del paciente8,21. Las unidades pequeñas (por ejemplo, 3 camas) pierden parte del ahorro en cuanto a personal e infraestructura con respecto a una UCI convencional22. Este aumento del coste puede paliarse en las UCRI integradas en una planta de neumología. Debido a que la VMNI ha demostrado su utilidad en la insuficiencia respiratoria aguda de los pacientes inmunodeprimidos28, podría ser conveniente la existencia de una habitación con la infraestructura adecuada para el aislamiento del paciente.
Para el uso de la ventilación y la monitorización se necesita un mayor número de conexiones eléctricas, tomas de gases (oxígeno, aire comprimido) y de vacío, soportes para monitores, respiradores o goteros, etc., que en una planta convencional. Sería muy deseable un sistema específico que agrupe todos estos requerimientos en la cabecera de las camas.
El control de enfermería debe tener una estructura que permita la supervisión directa de los pacientes, así como la de los parámetros fisiológicos monitorizados. También es necesario un espacio para el trabajo de despacho y otro para las funciones administrativas29. Otros espacios necesarios son los despachos de médicos, de secretaría, de farmacia, almacén y archivo, que pueden compartirse en los modelos de unidades integradas.
Personal
Estas unidades deben ser atendidas por un equipo profesional multidisciplinario. La dirección debe ser ejercida por personal médico especialista en neumología, Así mismo, debe haber una persona que ejerza la coordinación o supervisión de enfermería. El personal médico necesario es de 1 facultativo por cada 6 pacientes30. En la UCRI no es preciso que el personal médico esté 24 h dentro de la unidad, pero la guardia debe ser presencial en el hospital22,24. En general, la atención en jornada de tarde y noche podría integrarse dentro de las guardias de neumología. El personal de enfermería de cada turno debe ser de 1 persona para un máximo de 4 pacientes21, con presencia y asistencia en la UCRI durante 24 h al día. Así mismo, se necesita personal de fisioterapia. La relación recomendada es de 1 persona por cada 6 camas, idealmente en turnos de mañana y tarde. El personal de enfermería y fisioterapia debe tener experiencia en el manejo de los ventiladores, nebulizadores y fuentes de oxigenoterapia, asi como en la colocación de las mascarillas y el control de los pacientes con insuficiencia respiratoria grave. También es necesario disponer de personal auxiliar de enfermería y de auxiliares sanitarios, especialmente para la movilización y los cambios de postura de los pacientes.
Necesidades de material
La dotación de material de estas unidades depende de muchos factores, entre ellos, de las características específicas de cada hospital. Esquemáticamente, estos requerimientos pueden agruparse en:
1.Infraestructura y material mobiliario.
2.Equipamiento para monitorización y diagnóstico.
3.Equipamiento para tratamiento respiratorio.
4.Equipamiento para pacientes de cirugía torácica.
Infraestructura y material mobiliario
Es aconsejable disponer de un control de enfermería para ubicar toda la documentación de la unidad, incluidas las historias clínicas de los pacientes y un ordenador, como mínimo. Asimismo se requieren carros de curas, de higiene y de medicación por el sistema de unidosis, así como un carro con un equipo de intubación traqueal y reanimación cardiopulmonar. Este último debe incluir también medicación para situaciones de emergencia. Las camas deben ser, idealmente, eléctricas para permitir cambios posturales. Asimismo debe disponerse de colchones antiescaras. Las habitaciones deben contar con:
1.Barras auxiliares junto a las camas para la colocación del material fungible empleado en el cuidado de los pacientes.
2.Conexiones de pared para oxígeno y aire presurizado, así como tomas de vacío. Es aconsejable un mínimo de 2 conexiones de oxígeno y de aire presurizado y 3 tomas de vacío por paciente. Las tomas de vacío se deben poder conectar a aspiradores y sistemas de drenaje pleural, por lo que debe disponerse del material fungible correspondiente. Asimismo debe haber una bolsa de reanimación manual (AMBU).
3.Avisador acústico y/o interfono conectado al control de enfermería.
4.Una mesa auxiliar y un teléfono con conexión exterior.
5.Sillones, preferentemente funcionales, para permitir sentarse a los pacientes que puedan.
Las unidades deben disponer de, al menos, una grúa para levantar a los pacientes de la cama, así como cuartos de baño adaptados sin barreras arquitectónicas. También debe contarse con un número suficiente de bombas de infusión endovenosa y para nutrición enteral.
Equipamiento para monitorización y diagnóstico
Como norma general, la monitorización invasiva debe reservarse para las UCI y la no invasiva para las UCRI. La monitorización imprescindible para desarrollar la VMNI es la pulsioximetría y la gasometría arterial después del inicio de la ventilación o tras cambios en los parámetros ventilatorios25. La frecuencia respiratoria es otro parámetro esencial31. A la vez, es deseable la monitorización continua del electrocardiograma (ECG) y de la presión arterial no invasiva y, en los pacientes ventilados, la presión y el flujo procedentes del ventilador.
Además de la VMNI, se puede monitorizar la capnografía al final de la espiración, la presión de anhídrido carbónico (PCO2) transcutánea, la medición del patrón ventilatorio, la presión máxima inspiratoria, el impulso neuromuscular mediante la presión de oclusión de la vía respiratoria (P0.1), los volúmenes pulmonares dinámicos y el flujo espiratorio máximo (peak flow)19. Otros parámetros más especializados para la monitorización pueden ser la presión transdiafragmática, la calorimetría indirecta, la pletismografía de impedancia respiratoria y el electromiograma diafragmático y/o de otros músculos respiratorios.
Equipamiento para tratamiento respiratorio
Dado que la VMNI es uno de los principales motivos de existencia de las UCRI, debe haber ventiladores tanto ciclados por presión, como volumétricos. Es aconsejable que tengan, entre otros, una batería eléctrica interna y/o externa para facilitar el transporte de los pacientes. También son necesarios los aparatos para respiración espontánea con presión positiva en la vía respiratoria (continuous positive airway pressure, [CPAP]). Asimismo debe disponerse de todo el material fungible necesario para la VMNI:
1.Tubuladuras completas. Se deben incluir los puertos exhaladores en el caso de los ventiladores sin circuito separado para la inspiración y la espiración, así como conexiones de oxígeno, cuando los ventiladores no utilicen oxígeno presurizado, y filtros bacterianos.
2.Máscaras. Es aconsejable contar con máscaras nasales, nasobucales o faciales completas, de diferentes tallas y formas para adaptarse al contorno facial de cada paciente. Asi mismo, se necesitan los arneses para su fijación en la cabeza. Hay que tener en cuenta la posibilidad de que sea preciso confeccionar las máscaras a medida, especialmente cuando los pacientes precisan VMD.
Debido a que un porcentaje significativo de los pacientes precisará intubación traqueal y VMI, debe haber al menos un ventilador de este tipo para mantener a los pacientes hasta que puedan ser trasladados a una UCI. Como en el apartado anterior, el material fungible, consistente en tubuladuras, tubos endotraqueales, etc., debe estar disponible.
Para la atención de los pacientes que tienen una traqueotomía es necesario contar con cánulas de diferentes tamaños, con un balón hinchable a presión o mediante una esponja en su interior, con o sin fenestración, para permitir la fonación, así como cánulas de plata para los pacientes que no precisan ventilación. Otros materiales para utilizar en los enfermos traqueotomizados son los dilatadores de estoma, para los cambios de cánula, las escobillas para la limpieza de las cánulas internas o las válvulas fonatorias.
La humidificación es otro aspecto importante en el tratamiento respiratorio. Los humidificadores suelen ser de agua caliente, aunque los intercambiadores de calor-humedad son apropiados para los pacientes portadores de una traqueotomía. Asimismo la terapia con aerosoles precisa de nebulizadores y de sus accesorios. Los nebulizadores pueden ser neumáticos, para generar partículas de mayor tamaño, que se depositan en el árbol bronquial, o ultrasónicos, que crean partículas de menor tamaño que alcanzan el parénquima pulmonar.
Equipamiento para los pacientes de cirugía torácica
El equipamiento específico para estos pacientes incluye los drenajes pleurales junto con los sistemas específicos de sellado y aspiración de la cavidad pleural, que pueden ser abiertos o cerrados.
Interacción con otros servicios o unidades
Unidades de cuidados intensivos
El envejecimiento de la población, con el consiguiente aumento de pacientes con enfermedades crónicas, junto con el mayor conocimiento de la fisiopatología de muchos procesos, conlleva una mayor efectividad terapéutica, lo que hace cada vez más insuficiente la dotación de camas de las UCI con respecto a las necesidades existentes18. Si se tiene presente que el objetivo de las UCI debe ser el de proveer una asistencia de alta calidad para aquellos que se beneficien de ella, se comprende que las UCRI y las UCI deben ser complementarias. Ya hace tiempo, se señaló que las UCRI deben optimizar el uso de los recursos sanitarios, al reducir el número de ingresos en las UCI, ya sobrecargadas, sin deteriorar la calidad de la asistencia6. Esto se basa en que alrededor del 40 % de los ingresos de la UCI no recibe tratamiento intensivo, en concreto VMI, por lo que se estima que este grupo de pacientes se beneficiaría de las UCRI, sobre todo los que tienen insuficiencia respiratoria aguda por alguna enfermedad pulmonar. Estos pacientes, al ser tratados con VMNI o con una CPAP, tienen en la UCRI una atención más eficiente, sin disminuir su calidad21, con lo que se consigue, al mismo tiempo, disponer de más camas en la UCI para pacientes con un fracaso multiorgánico y/o requerimientos de intubación endotraqueal. Así, se ha comunicado que el cierre de una UCRI causó una tasa mayor de ingresos en la UCI con enfermedades de menor gravedad, medida ésta por el sistema APACHE II20.
También pueden beneficiarse de una UCRI los pacientes crónicos que se han recuperado de la exacerbación de su enfermedad, pero que aún requieren cuidados de enfermería o monitorización, así como los individuos en los que resulta difícil el destete del ventilador, una vez superada la fase aguda del proceso. Este tipo de actuación no puede ofrecerse convenientemente en una sala de hospitalización, por lo que se prolonga, muchas veces de modo innecesario, la estancia en la UCI21.
En resumen, hay determinadas situaciones en las que las UCI pueden beneficiarse de la actividad de las UCRI. Son las siguientes:
1.Ingreso por exacerbaciones agudas de una enfermedad respiratoria crónica32, sobre todo una EPOC si se precisa VMNI.
2.Insuficiencia respiratoria aguda o crónica reagudizada, con estancia prolongada en la UCI, motivada por la necesidad de ventilación, una vez superada la causa de su agudización.
3.Pacientes neuromusculares para pautar la VMNI, o bien en estadios más avanzados, para la realización de una traqueostomía como soporte de la VMI.
4.Pacientes con dificultades de destete del ventilador, que pueden beneficiarse de la VMNI.
5.Pacientes con enfermedades complejas, que al ser dados de alta de la UCI pueden beneficiarse de una mejor monitorización de las UCRI con respecto a la que se realiza en las salas de hospitalización general. Así se consigue identificar más tempranamente los pacientes de mayor riesgo y se puede disminuir la mortalidad de este subgrupo5,32.
6.Mayor homogeneidad del case-mix en las UCI, que así no recibirían ingresos con puntuaciones inferiores de escalas de gravedad (SAPS, APACHE), ingresos que acudirían a las UCRI22.
7.Otra de las ventajas que aportan las UCRI en el manejo de estos pacientes es su mayor comodidad y privacidad, en comparación con la de las UCI, lo que les permite una vida más normalizada y con un mayor contacto familiar.
Servicios de cirugía torácica
La apertura de una UCRI siempre resulta beneficiosa para los servicios de cirugía torácica, puesto que con ella se consiguen una mejor relación entre enfermería y paciente, mayores posibilidades de monitorización no invasiva, la asistencia de los pacientes postoperados que son dados de alta de la UCI o de las áreas de recuperación posquirúrgica más tempranamente tras la extubación al estar hemodinámicamente estables. El paso de 24-48 h por la UCRI facilita la estabilización del paciente, merced a la utilización de fisioterapia respiratoria y, en muchos casos, de VMNI. Más efectivas parecen aún las UCRI en las intervenciones quirúrgicas de las vías respiratorias superiores, en las que puede acortarse la estancia en la UCI sin problemas para el paciente. También son útiles para la realización de traqueotomías en los pacientes neuromusculares y para el uso del láser en las estenosis de la tráquea. Además, conllevan un mayor acercamiento, si cabe, entre las especialidades de la neumología y de la cirugía torácica, al compartir las UCRI como un recurso hospitalario.
Otros servicios
Las UCRI pueden ser útiles a los servicios de otorrinolaringología, medicina interna e, incluso, al propio servicio de neumología, ya que el uso de la VMNI y de la monitorización no invasiva, así como de la mejor relación entre la enfermería y el paciente, hacen que las UCRI puedan utilizarse como un escalón entre las UCI y las salas de hospitalización en los pacientes que no requieren cuidados intensivos, pero sí una monitorización estrecha que no pueden ofrecer las salas convencionales33. Se ha comunicado que la mortalidad de estos pacientes ha disminuido en las salas de hospitalización tras la apertura de las UCRI34. También se ha encontrado una reducción de las readmisiones en las UCI35. Asi mismo, se ha descrito la conveniencia de ingresar en las UCRI, unos días, tras el alta de la UCI, a los pacientes a los que se ha realizado una intervención quirúrgica correctora de la obesidad, para el tratamiento del síndrome de apneas obstructivas del sueño, que acompaña con frecuencia a este tipo de obesidad, en los cuidados de la vía respiratoria y para la prevención de posibles úlceras de decúbito36.
Conclusiones
Las UCRI son un área de presente y futuro de la especialidad de neumología y deben formar parte de los servicios de neumología acreditados para la docencia. Ello conlleva, necesariamente, la presencia de neumólogos de guardia, que estén entrenados en la atención al paciente con insuficiencia respiratoria grave, de forma constante. La VMNI debe ser uno de los pilares fundamentales en la justificación de estas unidades. El proceso de implementación de las UCRI debe ir ligado al nuevo plan de formación de residentes. Las interacciones con la cirugía torácica son necesarias para argumentar el balance entre coste y efectividad de estas unidades.
Coordinadores y miembros del Grupo de Trabajo SEPAR
Coordinadores del grupo de trabajo:
M. Ferrer Monreal y A. Torres Martí (Hospital Clínic i Provincial. Barcelona).
Otros miembros del grupo de trabajo:
J. Blanquer Olivas (Hospital Clínico Universitario. Valencia), M. Calle Rubio (Hospital Clínico San Carlos. Madrid). D.F. Vinyet Casolivé Carbonell (Hospital de Bellvitge. L'Hospitalet de Llobregat. Barcelona), J.M. Echave-Sustaeta María-Tomé (Hospital 12 de Octubre. Madrid), J.F. Masa Jiménez (Hospital San Pedro de Alcántara. Cáceres).
Agradecimientos
Los miembros del grupo de trabajo agradecen a la Junta Directiva y al Comité Científico de la SEPAR la revisión crítica de este manuscrito.