El quiste broncogénico de mediastino es una entidad poco frecuente y la experiencia quirúrgica de su extirpación por videotoracoscopia es limitada. Presentamos nuestros resultados y técnica quirúrgica en el tratamiento de los quistes broncogénicos por videotoracoscopia. El estudio incluye a 8 pacientes (4 mujeres y 4 varones, con un rango de edad comprendido entre los 4 y los 52 los años), de los que 7 presentaban síntomas clínicos. El tamaño medio del quiste en su diámetro mayor era de 7,6cm. En 5 pacientes se localizaba en el mediastino medio y en 3 en el posterior. La intervención se realiza a través de 3-4 puertas de entrada, y la apertura y el vaciamiento del contenido del quiste desde el inicio constituye una maniobra que facilita enormemente la manipulación y posterior disección del saco quístico de las estructuras a las que se encuentra adherido. En los 8 casos se realizó la resección por videotoracoscopia sin complicaciones intraoperatorias. La estancia media postoperatoria fue de 3,3 días. Los pacientes no han presentado complicaciones tardías ni recidivas durante el seguimiento, que oscila entre los 4 meses y los 10 años.
Mediastinal bronchogenic cysts are an uncommon entity and surgical experience of their removal by video-assisted thoracoscopy is limited. We present our patient outcomes and surgical technique in the treatment of bronchogenic cysts by video-assisted thoracoscopy. The study included 8 patients (4 females and 4 males between the ages of 4 and 52 years), 7 of whom presented clinical symptoms. The mean widest diameter of the cyst was 7.6cm. In 5 patients the cyst was in the middle mediastinum and in 3, the posterior mediastinum. The intervention was performed using 3 or 4 entry points. Initial puncture of the cyst and removal of its contents greatly facilitated cyst manipulation and subsequent dissection of the cyst sac from the structures to which it was attached. In all 8 cases resection by video-assisted thoracoscopy was carried out with no intraoperative complications. The mean postoperative hospital stay was 3.3 days. During follow-up, which ranged from 4 months to 10 years, no patients presented late-onset or recurrent complications.
Los quistes broncogénicos representan el 18% de todos los tumores primarios de mediastino y son las lesiones quísticas más frecuente en esta localización1,2. Son anomalías congénitas del árbol traqueobronquial que, dependiendo del momento de separación de la vía aérea primaria, se desarrollan en el parénquima pulmonar o en el mediastino, aunque se han descrito localizaciones atípicas. Se caracterizan por un revestimiento de epitelio columnar ciliado y la presencia de cartílago, relleno de material mucoide. La mayoría de ellos son uniloculares, aunque pueden contener trabeculaciones internas. Su presentación clínica puede ser asintomática y los síntomas dependen de su localización o derivan de alguna complicación (hemorragia intraquística, perforación, infección o degeneración metaplásica)3-6.
Para establecer su diagnóstico y localización la resonancia magnética (RM) parece ser actualmente la exploración de elección, pero también resultan útiles la tomografía computarizada (TC) y la ecografía endoscópica, aunque a veces es difícil diferenciarlo de otros tumores mediastínicos7,8. El tratamiento quirúrgico estándar ha consistido en la extirpación del quiste por toracotomía4. Desde que se desarrolló la cirugía videotoracoscópica se han publicado resultados alentadores con esta vía de abordaje en casos aislados y series cortas9-13.
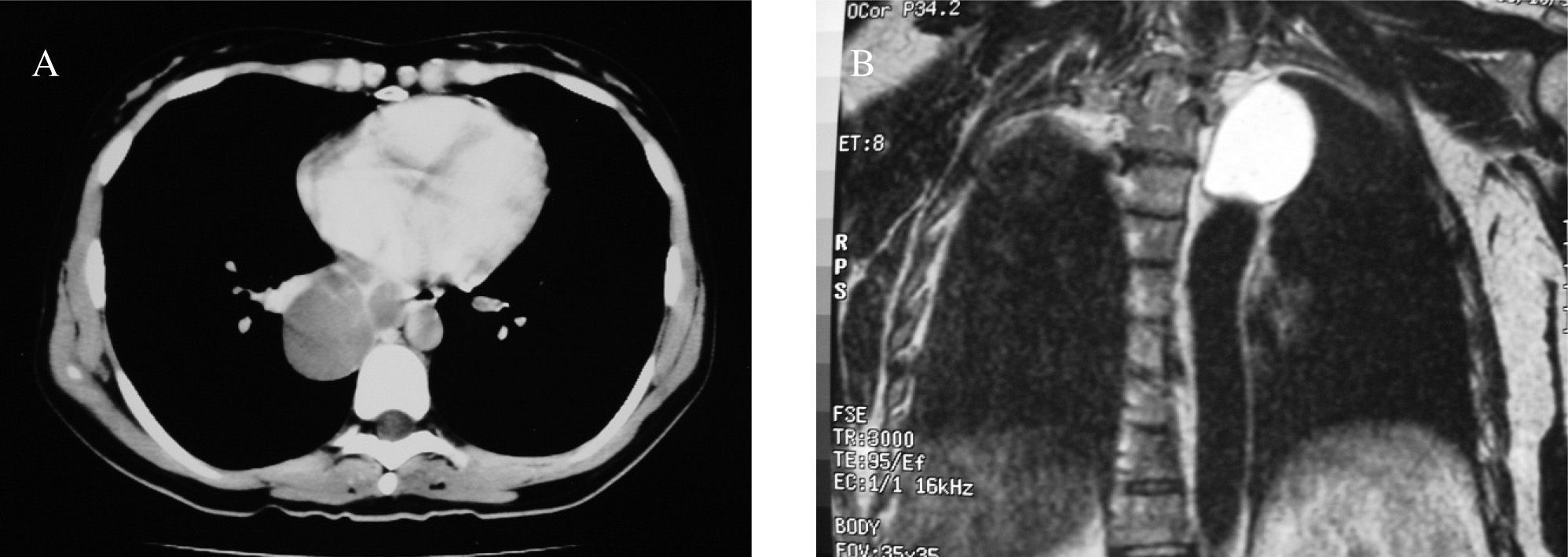
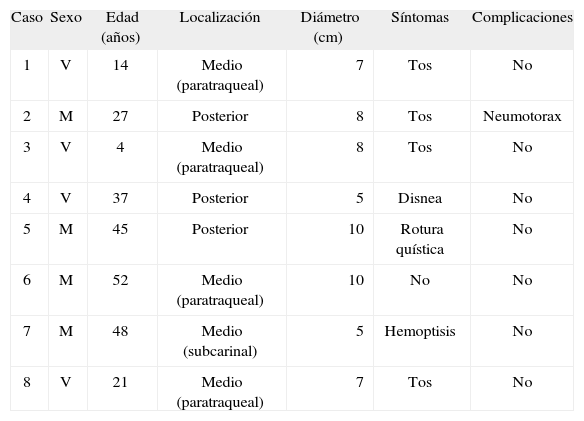
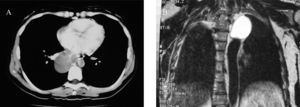
Observación clínicaDe junio de 1994 a diciembre de 2006 se intervino por videotoracoscopia a los 8 pacientes diagnosticados de quiste broncogénico en nuestro servicio (tabla I). Presentaban síntomas clínicos 6 de ellos (4 referían tos, 1 disnea, 1 hemoptisis y uno como motivo de consulta); otro fue un hallazgo casual y el octavo era un quiste complicado por su rotura al espacio pleural izquierdo que se manifestó como un hidroneumotórax. El estudio diagnóstico preoperatorio incluyó en todos los casos la realización de radiografías simples y TC y/o RM (figs. 1A y 1B). A 2 pacientes se les había practicado también un esofagograma. El tamaño medio del quiste en su diámetro mayor era de 7,5cm (rango: 5–10cm). En 5 casos el quiste se localizaba en el mediastino medio (uno subcarinal y 4 paratraqueales), y en los otros 3, en el posterior, según la clasificación de Maier14.
Características de los pacientes con quiste broncogénico de mediastino
| Caso | Sexo | Edad (años) | Localización | Diámetro (cm) | Síntomas | Complicaciones |
| 1 | V | 14 | Medio (paratraqueal) | 7 | Tos | No |
| 2 | M | 27 | Posterior | 8 | Tos | Neumotorax |
| 3 | V | 4 | Medio (paratraqueal) | 8 | Tos | No |
| 4 | V | 37 | Posterior | 5 | Disnea | No |
| 5 | M | 45 | Posterior | 10 | Rotura quística | No |
| 6 | M | 52 | Medio (paratraqueal) | 10 | No | No |
| 7 | M | 48 | Medio (subcarinal) | 5 | Hemoptisis | No |
| 8 | V | 21 | Medio (paratraqueal) | 7 | Tos | No |
M: mujer; V: varón.
Tomografía computarizada de tórax (A) que evidencia la imagen de una lesión quística y multiloculada, localizada en el mediastino posterior, y resonancia magnética (B) donde se aprecia en el mediastino una lesión quística que muestra una señal de alta intensidad, indicativa de quiste broncogénico.
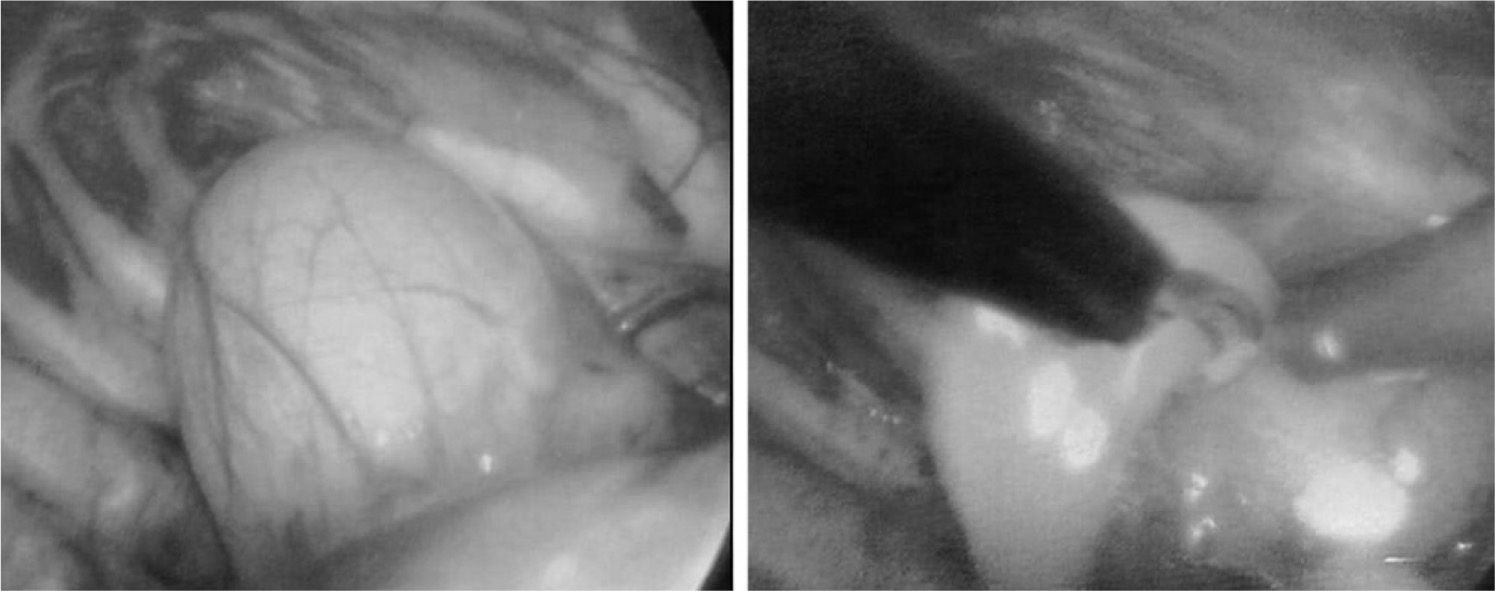
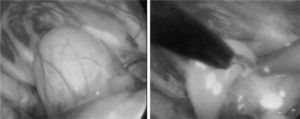
Durante la intervención se coloca a los pacientes en decúbito lateral, en posición de toracotomía posterolateral. La primera puerta de entrada se realiza al nivel del séptimo-octavo espacio intercostal, en la línea axilar media, por donde se introduce la cámara. El resto de las puertas de entrada están condicionadas por la localización del quiste; normalmente se sitúan en el sexto espacio, en la línea axilar posterior; en el tercer espacio, línea axilar anterior, y en el quinto espacio, línea axilar anterior. En primer lugar se efectúa una exploración completa de la cavidad pleural y se observan las relaciones anatómicas que tiene el quiste con los órganos vecinos, especialmente con la vena cava y el esófago. En los 2 primeros casos la disección se comenzó estando el quiste cerrado, pero su rotura accidental y vaciamiento consiguiente favoreció sobremanera su disección y extirpación. Desde entonces se procede a la apertura y el vaciamiento del quiste desde el inicio, para lo que se realiza una pequeña incisión en su parte superior, después de despegar la pleura mediastínica que lo recubre, por la que se introduce un aspirador para vaciar su contenido (fig. 2). Con esta maniobra se facilitan la tracción y la manipulación del saco quístico hacia ambos lados y se favorece la disección de las estructuras a las que se encuentra adherido, especialmente de la vena cava superior. La intervención se continúa con la extirpación completa del quiste con endotijeras y electrocoagulación, salvo en el último caso, que se realizó con bisturí de ultrasonidos, del que no disponíamos anteriormente. Con la reexpansión pulmonar y prueba del agua se comprueba que no hay fugas en la tráquea o los bronquios, tras lo cual se deja colocado un drenaje pleural posteroinferior que se mantiene durante 48–72h.
En los quistes localizados en el mediastino posterior, al igual que en los quistes de duplicación esofágica, la realización de una esofagoscopia intraoperatoria ayuda a controlar la integridad de la mucosa. En uno de nuestros pacientes la ecoendoscopia demostró un íntimo contacto del quiste con la pared esofágica y en su extirpación fue preciso incluir un fragmento de la muscular esofágica que se encontraba afectado. La esofagoscopia intraoperatoria aportó seguridad durante la disección y pudo comprobarse la indemnidad de la mucosa insuflando aire y realizando la prueba del agua.
No hubo complicaciones intraoperatorias. En la radiografía de tórax de control practicada a un paciente en su primera revisión a los 15 días se detectó un pequeño neumotórax derecho, que no se apreciaba al darle el alta y que se resolvió con fisioterapia respiratoria. Al caso 6, en un control radiográfico realizado a los 12 meses se le detectó una imagen similar a la que presentaba antes de la intervención y la TC confirmó la presencia de contenido líquido. Con la sospecha de una recidiva, se volvió a intervenir al paciente por videotoracoscopia usando las mismas puertas. Justo en el sitio donde estaba localizado el quiste resecado tenía adherencias de pulmón a la pleura mediastínica, que al liberarse mostraban una cavidad con una pequeña cantidad de líquido pleural. El estudio histológico reveló que se trataba de pared pleural sin epitelio respiratorio ni tejido bronquial. Dos años después de esta intervención el paciente continúa asintomático y sin evidencia de recidiva.
La estancia media postoperatoria fue de 3,3 días (rango: 2–5 días). Durante el seguimiento, que oscila entre los 4 meses y los 10 años, ningún paciente ha presentado complicaciones tardías ni recidivas.
DiscusiónLos quistes broncogénicos son procesos relativamente poco frecuentes, con una incidencia escasa en la mayoría de los grupos de trabajo. Nuestra serie de 8 pacientes en quienes la extirpación se efectuó por videotoracoscopia es la mayor publicada por un único centro hospitalario en nuestro país.
Son tumores benignos y, aunque a veces constituyen un descubrimiento radiológico accidental, pueden originar gran variedad de síntomas y complicaciones2. Algunos autores13,15 refieren que los quistes broncogénicos en adultos son con frecuencia sintomáticos y que una alta proporción de los asintomáticos llegarán a presentar síntomas durante su evolución. La tos y el dolor torácico son los síntomas que se refieren con mayor frecuencia y están generalmente causados por la compresión de las estructuras vecinas. Siete de nuestros pacientes presentaban síntomas, siendo también la tos el predominante.
El diagnóstico preoperatorio de quiste broncogénico se sospecha principalmente por la radiografía simple de tórax, donde suele aparecer una imagen bien delimitada, homogénea y más o menos redondeada en el mediastino.
Es necesario completar el estudio con la realización de una TC o una RM. Aunque ambas exploraciones son válidas, actualmente la RM proporciona una mejor definición del quiste y sus relaciones anatómicas, mostrando una señal de baja intensidad en T1 que pasa a ser de alta intensidad en T28. La TC permitió establecer el diagnóstico en el 83,3% de nuestros pacientes a los que se les realizó; el sexto requirió una RM por duda diagnóstica, y al séptimo y octavo sólo se les practicó esta última para confirmarlo.
Respecto a la actitud terapéutica, Bolton y Shahian2 preconizan el tratamiento quirúrgico sólo para los pacientes sintomáticos. Sin embargo, St. Georges et al15, en una serie de 86 pacientes con un seguimiento prolongado, observaron que el 72% desarrolló síntomas y/o complicaciones, por lo que aconsejan la extirpación en todos los casos. Los trabajos con series más largas4,7,15 defienden la extirpación en todos los pacientes basándose en varios puntos: a) el diagnóstico definitivo sólo puede establecerse tras el estudio anatomopatológico; b) una alta proporción de pacientes se vuelven sintomáticos o presentan complicaciones que dificultan el tratamiento durante su evolución, y c) la posibilidad, aunque rara, de su degeneración maligna.
El tratamiento quirúrgico estándar ha consistido en la extirpación completa del quiste por toracotomía4,16, a pesar de haberse descrito recurrencias 25 años después de la resección3. Se ha señalado que la electrocoagulación de la mucosa, en caso de que no pueda extirparse por completo y persista algún resto de la pared del quiste, puede prevenir la recidiva10. La experiencia acumulada con la cirugía mínimamente invasiva ha permitido un abordaje menos traumático en el tratamiento de las lesiones mediastínicas. Desde que Mouroux et al9 publicaron en 1991 la extirpación de un quiste broncogénico de mediastino posterior por videotoracoscopia, han sido varios los grupos de trabajo que han aportado su experiencia en este sentido10-14. Muy recientemente Yoshino et al17 han realizado la extirpación completa de un quiste broncogénico de mediastino posterior utilizando el robot Da Vinci.
Hazelrigg et al10 señalaron los buenos resultados obtenidos con la videotoracoscopia en una serie de 7 quistes broncogénicos. La extirpación fue incompleta en sólo un caso, no se registraron complicaciones intra o postoperatorias y no se observaron recurrencias del quiste tras una media de seguimiento de 6 meses. En la serie multicéntrica francesa publicada por Martinod et al13 sobre 20 quistes broncogénicos de mediastino tratados por cirugía toracoscópica en pacientes adultos, el porcentaje de reconversión fue del 35% (7 pacientes): 5 pacientes no pudieron resecarse por adherencias y en otros 2 hubo de reconvertirse por hemorragia intraoperatoria. En niños, Michel et al18 necesitaron realizar una toracotomía para completar la exéresis en 3 casos (20%), y en otros 3 dejaron un pequeño fragmento de la pared común entre el quiste y el bronquio. Dos de nuestros pacientes eran menores de 15 años, y los otros 6, adultos. No hubo necesidad de realizar ninguna reconversión y en todos los casos pudo efectuarse la extirpación completa por videotoracoscopia, resultados similares a los obtenidos por Hazelrigg et al10. A diferencia de Weber et al11, que extirpan el quiste aspirando su contenido al finalizar la disección, nosotros llevamos a cabo la aspiración completa del líquido mucoide al inicio de la intervención, lo cual facilita su disección.
Para concluir, consideramos que el tratamiento de los quistes broncogénicos de mediastino debe ser quirúrgico. La alta proporción de pacientes sintomáticos en nuestra serie y la posibilidad de complicaciones, así como la dificultad de la intervención cuando se producen fenómenos inflamatorios con el tiempo, apoyan nuestra posición al respecto. La observación quedaría reservada para los pacientes que rehusaran la intervención o no estuvieran en condiciones de someterse a ella. Por otra parte, debería intentarse realizar como primera vía de abordaje la videotoracoscopia, ya que las dificultades para llevar a cabo la extirpación, así como las complicaciones que pueden aparecer y las posibilidades de recidiva, son similares a las de la toracotomía posterolateral clásica, mientras que sus ventajas durante el postoperatorio son manifiestas.