La neumonía necrotizante es una forma grave de enfermedad del parénquima pulmonar asociada a la formación de abscesos y cavitaciones. En niños, la principal etiología de neumonía sigue siendo la infección por neumococo, si bien es cierto que, el uso de la vacuna antineumocócica está disminuyendo su incidencia y que las infecciones por Staphylococcus spp. están aumentando discretamente. Las complicaciones principales son el derrame paraneumónico, el distrés respiratorio, el neumotórax y la fístula broncopleural1–3.
Las fugas aéreas persistentes (FAP) son aquellas que no se resuelven a pesar de la colocación de un drenaje torácico durante más de siete días. La colocación de vávulas endobronquiales (VEB) que permiten la salida del aire y secreciones acumuladas sin permitir la entrada de aire es una solución mínimamente invasiva para estas fístulas en adultos, sin embargo, esta técnica es excepcional en niños menores de cinco años4. En este trabajo se describe la colocación de una VEB como tratamiento de una fuga aérea persistente secundaria a una neumonía necrotizante en un niño de 4 años.
El paciente, de 4 años, es originario de Perú y vive en España desde 2019 con el único antecedente de trastorno del espectro autista. Ingresó en el hospital debido a una neumonía bilateral por neumococo con derrame paraneumónico complicado unilateral derecho, por lo que comenzó tratamiento antibiótico con clindamicina y cefotaxima, se colocó un tubo de drenaje torácico. Poco después desarrolló un fracaso respiratorio hipoxémico e ingresó en UCI. A los 5 días de su estancia en UCI el paciente presentó un neumotórax derecho a tensión que le provocó una parada cardiorrespiratoria de 6 minutos necesitando de intubación orotraqueal. Como resultado del síndrome de distrés respiratorio agudo y de hipoxemia refractaria el paciente requirió de oxigenación por membrana extracorpórea (ECMO) durante 17 días.
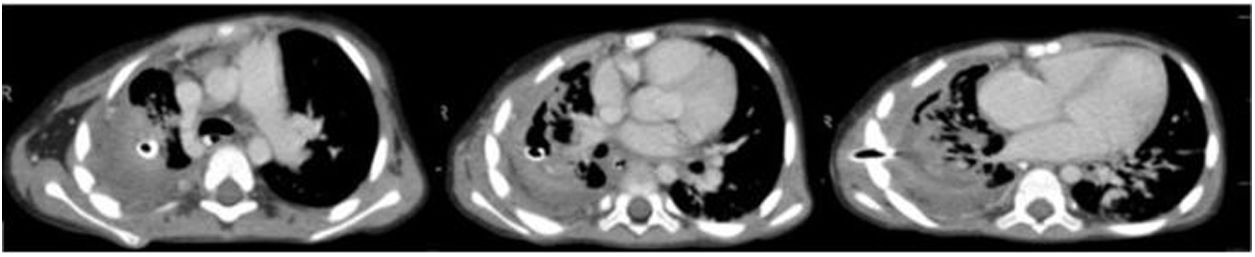
A los 24 días de su ingreso en UCI se realizó una TC de tórax (fig. 1) en la que se observó una neumonía necrotizante con signos de una probable fístula broncopleural. El paciente fue mejorando progresivamente, lo que permitió la realización de una traqueostomía al mes de ingreso y la desconexión de la ventilación invasiva en el día 45, sin embargo, el paciente mantenía la fuga aérea a través del tubo de drenaje torácico.
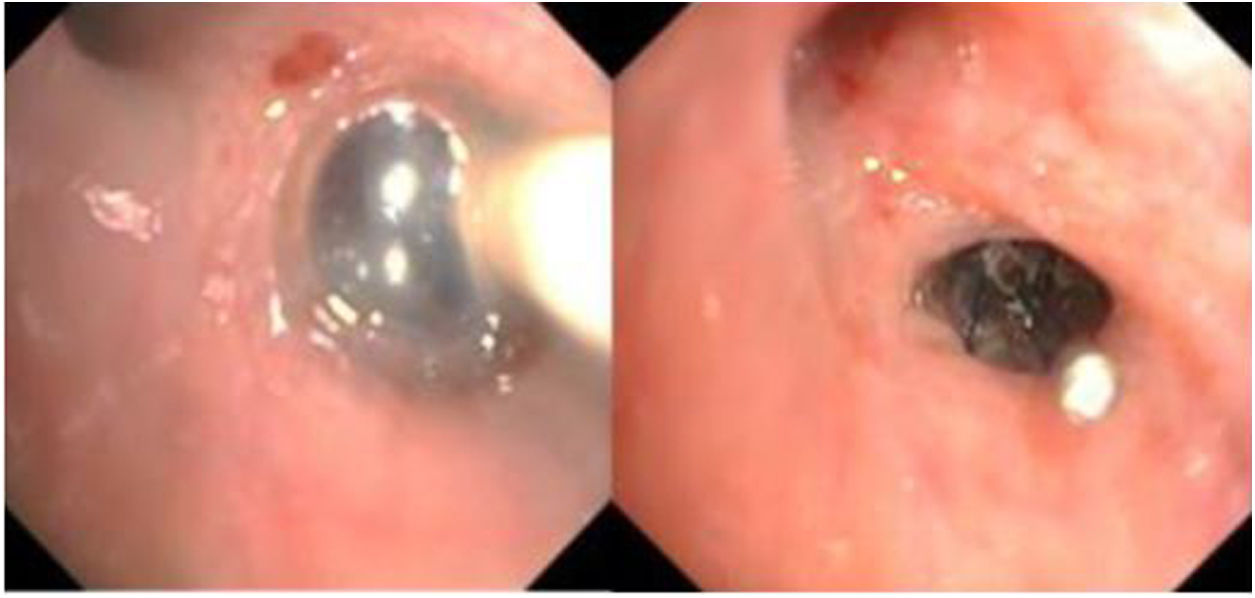
Se comentó el caso con la Unidad de Endoscopia Respiratoria que planteó la posibilidad de colocación de una VEB en el lóbulo superior derecho como tratamiento de la FAP. La colocación de la válvula se llevó a cabo una semana más tarde en quirófano bajo sedorrelajación del paciente por parte de Anestesia. Se introdujo un videobroncoscopio BF-Q180 (Olympus-Europe, Hamburgo, Alemania) a través de la boca, mientras que, a través de la traqueostomía se ventiló al paciente mediante ventilación jet (ventilación de alta presión a una frecuencia suprafisiológica seguido de espiración activa, indicada especialmente en procedimientos de la vía aérea y torácicos). Para comprobar si la fuga aérea se localizaba a nivel del lóbulo superior derecho se colocó un balón de oclusión bronquial en los tres segmentarios comprobando que el origen de la fuga procedía del segmentario posterior (fig. 2a). Se colocó la VEB Spiration® IBV de menor tamaño (5 mm) a ese nivel (fig. 2.b) comprobando el cese de la fuga aérea casi inmediata. La evolución posterior del paciente fue satisfactoria pudiendo retirarse el tubo de drenaje a los 7 días, con alta hospitalaria 15 días después del procedimiento. La VEB se retiró cuatro semanas más tarde sin complicaciones ni reaparición de la fístula.
El consenso de la ACCP5 para el neumotórax espontáneo recomienda un manejo quirúrgico de los pacientes con neumotórax secundario a FAP y, así mismo, el tratamiento conservador se prefiere en los pacientes en los que la cirugía esté contraindicada o en algunos casos recidivantes. Entre las técnicas de tratamiento conservador se incluyen la aspiración continua a través de un tubo de tórax, la pleurodesis química o las técnicas endobronquiales entre las que destacan las VEB, de las cuales las más utilizadas son Spiration® IBV (Olympus, Tokio, Japón) y las Zephyr® (Pulmonx Corp, Redwood City, CA, EE. UU.).
Las VEB se diseñaron en un principio, tras los resultados del estudio NETT6, para el tratamiento de reducción de volumen endoscópico en el enfisema severo, sin embargo, su uso se ha implementado en los últimos años para el tratamiento de la FAP.
En el estudio de Reed et al.7 se observa que dos de las tres VEB colocadas en pacientes con FAP secundarias a infección del parénquima fueron efectivas, siendo la tercera inefectiva por no conseguir una completa oclusión bronquial. Por otra parte, el estudio de Cordovilla et al.8 demuestra que la colocación de VEB es un tratamiento efectivo para las FAP debida a neumotórax secundario, ya que es un procedimiento seguro que permite resolver el 75% de los casos. El artículo de Fiorelli et al. es un estudio multicéntrico9 que afirma que un 88% de las FAP se resuelven con la colocación de VEB, y que de estas el 68% se solucionan en las primeras 24 horas de su colocación sin que haya diferencias significativas según la etiología. La retirada del tubo de drenaje torácico se produce entre los 8 y 16 días y de las válvulas a las 6-8 semanas. Estos dos estudios por tanto demuestran la eficacia de las VEB en adultos ya que la mediana de edad fue de 64,0 y 68,5 años respectivamente.
En una revisión sistemática10 publicada en 2017 las FAP se asocian a mayor morbilidad, mortalidad y estancia hospitalaria siendo la localización más frecuente los lóbulos superiores. De todos los casos incluidos en el análisis, solo cuatro eran niños y todos ellos con edades mayores de 5 años siendo el 21% de las FAP secundarias a infección pulmonar. Los resultados de la VEB son buenos con una baja tasa de complicaciones, permitiendo la retirada de las mismas en un 40%. Por lo tanto, los autores concluyen que las VEB son un tratamiento útil sobre todo en pacientes de alto riesgo.
Como hemos podido observar, hay muy pocos grupos que hayan tratado FAP con VEB en niños en lugar de realizar otros procedimientos tradicionales. Dos de ellos4,11 implantan VEB en siete niños con buen resultado y buena tolerancia en todos los casos. En todos los casos publicados la edad oscila entre los 16 meses y los 18 años, sin embargo, solo dos de los casos se realizaron en menores de 5 años.
Nuestro paciente tiene la gran peculiaridad de la edad, con una fuga aérea secundaria a una neumonía necrotizante que provocó su estancia prolongada en UCI. La colocación de una VEB consiguió la resolución de la fuga aérea permitiendo el alta hospitalaria pudiendo ser retirada a las 4 semanas sin complicaciones
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.