La tuberculosis (TB) continúa siendo una enfermedad muy prevalente aunque desde el año 2002 el número de casos anuales muestra una tendencia decreciente en el mundo y también en nuestro país, donde la incidencia es muy variable entre comunidades autónomas. El objetivo principal de este estudio es describir la experiencia de una unidad monográfica de TB de un centro hospitalario de segundo nivel.
Pacientes y métodosEstudio descriptivo de los casos de TB diagnosticados en una unidad monográfica de un hospital secundario entre 2003 y 2011. Se recogieron datos demográficos, clínicos, epidemiológicos y microbiológicos para su análisis.
ResultadosSe analizaron 500 casos de TB, encontrando una incidencia anual creciente en todos los subgrupos, incluyendo población autóctona e inmigrante. La mayoría (63,8%) eran varones, con una mediana de edad de 36 años (rango 8 meses-90 años). Un 39,8% de los pacientes era inmigrante. En un 11% de los casos existía coinfección con el virus de la inmunodeficiencia humana. La localización fue pulmonar en el 63,8% de los casos. La letalidad global fue del 5,8% sin encontrar diferencias significativas entre subgrupos (incluyendo población inmigrante y personas infectadas por el virus de la inmunodeficiencia humana).
ConclusionesA pesar de la tendencia descendente global en cuanto al número de casos de TB declarados, en nuestra serie esta es creciente en todos los subgrupos. La existencia de una unidad monográfica de TB junto con un exhaustivo programa de estudio de contactos podría explicar este hallazgo.
Tuberculosis (TB) remains a highly prevalent and potentially severe disease. However, since 2002 the annual incidence has been decreasing both worldwide and in Spain, where the incidence varies widely between regions. The main objective of this study is to describe the experience of a monographic TB unit in a second level hospital.
Patients and methodsA descriptive study was carried out which included all cases of TB diagnosed in a monographic unit of a secondary hospital between 2003 and 2011. Demographic, clinical, epidemiological and microbiological data were recorded.
ResultsWe analyzed 500 TB cases and found an increasing annual incidence in all subgroups, including native and immigrant populations. Most cases (63.8%) were male, with a median age of 36 years (range 8 months-90 years). In total, 39.8% of patients were foreign born. Coinfection with human immunodeficiency virus was found in 11% of cases. The pulmonary form was most frequently diagnosed (63.8%). Overall mortality was 5.8% with no significant differences between groups (including foreign born and human immunodeficiency virus positive patients).
ConclusionsAlthough TB incidence is globally decreasing, in our study we found an increasing number of cases in recent years in all subgroups, which can be explained by this being a monographic unit with an intensive contact tracing program.
La tuberculosis (TB) continúa siendo un problema de salud muy importante en el mundo. En el año 2010, según datos de la Organización Mundial de la Salud y a pesar de que el número de casos anuales está en descenso desde el año 2002, hubo 8,8 millones de casos incidentes de TB que causaron más de 1,4 millones de muertes en el mundo1.
En Europa y en España también se observa esta disminución de casos anuales. Según los datos de la Red Nacional de Vigilancia Epidemiológica (RENAVE), en el año 2010 la tasa de incidencia de TB en nuestro país fue de 15,5 casos por 100.000 habitantes, un 8,4% inferior a la del año 2009 y un 8% inferior a la del 20082. El descenso ocurrió sobre todo a expensas de la TB pulmonar, manteniéndose estables las tasas de incidencia de meningitis tuberculosa y otras TB. Las tasas de TB declaradas a RENAVE son muy variables en cada comunidad autónoma, oscilando entre 8 y 29 casos por 100.000 habitantes, siendo Galicia, Melilla y Cantabria las comunidades con mayores tasas globales. La información recogida por RENAVE es incompleta en algunos datos de importancia como la presencia de coinfección por el virus de la inmunodeficiencia humana (VIH) o de finalización del tratamiento, y no existe información sobre otras comorbilidades de los enfermos, métodos diagnósticos diferentes del microbiológico ni tampoco sobre las resistencias a fármacos. Las series publicadas en los últimos años en nuestro país permiten conocer datos importantes en cuanto a adherencia y letalidad3,4. El porcentaje de nacidos fuera de España se mantiene estable, alrededor de un 30% de los casos, y parecen existir diferencias entre población autóctona e inmigrante en cuanto a edad, adherencia y resistencia a fármacos antituberculosos5–7. En la comunidad autónoma de las Islas Baleares, la tasa de incidencia de TB declarada en el año 2010 fue de 13,3 casos por 100.000 habitantes, con la misma tendencia decreciente descrita en el país2.
El objetivo de este estudio es describir la experiencia de la unidad monográfica multidisciplinar de TB del Hospital Son Llàtzer (HSLL) de Palma de Mallorca, haciendo énfasis en la tendencia temporal y 2 poblaciones especiales, pacientes con infección por VIH y pacientes inmigrantes.
Material y métodosDiseñoEstudio descriptivo realizado en el HSLL, hospital de 350 camas que asiste a unos 250.000 habitantes de una zon aurbano-rural de Mallorca, de los cuales unos 43.000 (17,2%) son inmigrantes. El estudio fue aprobado por la comisión de investigación del centro.
PacientesSe incluyeron todos los casos de TB diagnosticados en el HSLL durante el periodo enero 2003-diciembre 2011.
MétodosEl HSLL dispone desde el año 2003 de una consulta monográfica y multidisciplinar (Medicina Interna, Neumología, Pediatría y Enfermería) de TB. En esta consulta de alta resolución se estudian de forma ambulatoria los casos sospechosos de enfermedad tuberculosa derivados desde los centros de salud o desde el Servicio de Urgencias, se realiza seguimiento tras el alta de hospitalización de los pacientes diagnosticados de TB, y además se estudia a los contactos convivientes domiciliarios de los enfermos. En la primera visita, además de anamnesis y exploración física, se realizan análisis, radiología de tórax, cultivo de esputo, prueba de la tuberculina8 (PT) y estudio de Quantiferon-TB-Gold in tube9 (QFT-G-IT), este último realizado a la mayoría de los pacientes a partir del año 2008. En los casos indicados se lleva a cabo broncoscopia. En la segunda visita, a las 48-72h de la primera, se realiza la lectura de la PT y se interpretan el resto de las pruebas complementarias, iniciando tratamiento cuando esté indicado, ya sea para enfermedad ya para infección tuberculosa.
Diagnóstico de tuberculosisSegún la definición clínica se consideró caso de TB a todo paciente con signos o síntomas compatibles con enfermedad tuberculosa en ausencia de otra enfermedad que los explique y que presentara respuesta al tratamiento farmacológico de la misma. El caso se confirmó bacteriológicamente cuando cumpliera los criterios diagnósticos de laboratorio, es decir, aislamiento en cultivo de un microorganismo del complejo Mycobacterium tuberculosis, o, en caso de que no se haya podido realizar dicho cultivo, con la demostración de bacilos acido-alcohol resistentes por microscopia en muestra clínica adecuada. Se consideró caso no confirmado bacteriológicamente aquel que cumpliera los criterios de definición clínica de caso sin tener criterios diagnósticos de laboratorio10.
Datos clínicos y epidemiológicosSe revisaron de forma retrospectiva las historias clínicas de los pacientes, y se recogieron: datos sociodemográficos (edad, sexo, país de origen), hábitos tóxicos (tabaquismo, hábito alcohólico considerado como consumo de más de 30g de alcohol al día y uso de drogas por vía parenteral), comorbilidades (diabetes, neoplasias, infección por el VIH), método y muestra diagnóstica, tratamiento prescrito, susceptibilidad a fármacos antituberculosos, toxicidades, adherencia al tratamiento y evolución final.
EstadísticaEl análisis estadístico descriptivo incluyó mediana y rango para variables continuas, y frecuencias y proporciones para variables categóricas. Las variables cuantitativas fueron comparadas mediante la prueba de la T de Student y para las cualitativas se utilizó la de Chi cuadrado cuando se cumplían los criterios necesarios de aplicabilidad. La diferencia se consideró estadísticamente significativa cuando p<0,05. Para la estimación del riesgo se utilizó la odds ratio y el intervalo de confianza del 95%. Se estudió la evolución temporal calculando la tendencia lineal por el método de mínimos cuadrados. Las aplicaciones informáticas utilizadas para el análisis estadístico fueron SPSS Statistics 18® y Epidat 3.1®.
ResultadosCaracterísticas generalesEn el periodo de tiempo referido se diagnosticaron un total de 500 casos de TB. Las características de los pacientes en cuanto a hábitos tóxicos y comorbilidades se describen en la tabla 1. En total 29 casos (5,8%) se diagnosticaron en menores de 14 años y 18 (3,6%) en menores de 5 años. Cincuenta y cinco pacientes (11,0%) estaban infectados por el VIH. De los 500 casos de TB, 199 (39,8%) fueron inmigrantes. La localización de la TB se describe en la tabla 1. La mayoría de los casos (380 casos; 76,0%) fueron de localización únicamente pulmonar o pleural. En 21 casos (4,2%) se diagnosticó TB meníngea. Los restantes 99 casos (19,8%) fueron TB de otras localizaciones (incluyendo ganglionar, cutánea o genitourinaria entre otras). En total 43 casos (8,6%) fueron recidivas teniendo evidencia de que habían completado tratamiento previamente 21 (48,8%) mientras que los 32 pacientes restantes no habían completado o iniciado el tratamiento por diversas causas.
Características clinicoepidemiológicas de los pacientes diagnosticados de tuberculosis en el Hospital Son Llàtzer
| Mediana edad | 36 años (rango 8 meses-90 años) |
| Sexo masculino | 319 (63,8%) |
| Hábitos tóxicos | |
| Tabaquismo | 210 (42,0%) |
| Alcoholismo | 84 (16,8%) |
| UDVP | 19 (3,8%) |
| Enfermedades subyacentes | |
| Neoplasia | 12 (2,4%) |
| Diabetes mellitus | 16 (3,2%) |
| Infección por el VIH | 55 (11,0%) |
| Tratamiento inmunosupresor | 17 (3,4%) |
| Localización de la tuberculosis | |
| Pulmonar | 331 (66,2%) |
| Ganglionar | 36 (7,2%) |
| Pleural | 49 (9,8%) |
| Meníngea | 21 (4,2%) |
| Diseminada | 26 (5,2%) |
| Otra | 37 (7,4%) |
UDVP: usuarios de drogas por vía parenteral. Alcoholismo:>30g de alcohol/día. Tratamiento inmunosupresor: corticoides y otros inmunosupresores (MTX, AZA).
La baciloscopia fue positiva en 259 de 486 casos en los que se realizó (53,3%) y el cultivo en 358 de 473 (75,7%). La baciloscopia fue positiva con un cultivo contaminado en 5 casos y con un cultivo negativo en 22 casos, de los cuales 6 (27,3%) estaban en tratamiento con quinolonas en el momento de recogida de la muestra.
OtrosOtros métodos diagnósticos utilizados y que en alguna ocasión fueron positivos simultáneamente al microbiológico fueron: anatomía patológica en 60 casos (12,0%), ADA en líquido cefalorraquídeo o pleural (con bioquímica compatible) en 72 casos (14,4%) y PCR en 4 casos (0,8%).
Prueba de la tuberculina y Quantiferon-TB-Gold in TubeFue posible la realización del test QFT-G-IT previo al inicio del tratamiento de la TB en 167 de los casos estudiados, siendo positivo en 130 (77,8%), negativo en 31 (18,6%) e indeterminado en 6 casos (3,6%). La PT fue positiva en 365 (87,1%) de los 419 casos en los que se realizó.
Resistencias a fármacos antituberculososDisponemos de antibiograma en 357 casos. Se detectó resistencia a isoniazida en 17 casos (4,8%) y resistencia a isoniazida y rifampicina (multirresistencia) en 4 casos (1,1%), en uno de los cuales se observó además resistencia a estreptomicina. Entre los primeros 17 casos ninguno de los pacientes había realizado previamente tratamiento antituberculoso, mientras que entre los 4 casos de multirresistencia 2 sí que lo habían realizado y completado. No se demostró ningún caso de TB extremadamente resistente.
Tratamiento y evoluciónSe inició tratamiento inicial con 4 fármacos (rifampicina, isoniazida, pirazinamida y etambutol; RHZE) en 296 casos (59,2%), indicando en el resto de los casos tratamiento con 3 fármacos (RHZ). En el primer periodo de estudio (enero 2003-enero 2007) el porcentaje de pacientes tratados inicialmente con el esquema RHZE fue de 52/169 (30,8%) mientras que en el segundo periodo (enero 2007-diciembre 2011) fue de 253/331 (76,4%), mostrando una diferencia estadísticamente significativa (p<0,001). Fue necesario modificar el tratamiento por alguna toxicidad (principalmente hepática y cutánea) en 36 casos (7,2%). En cuanto a la evolución, se observó curación en 407 pacientes (81,4%). Abandonaron el tratamiento 30 pacientes (6,0%). En total fallecieron 13 pacientes (5,8%) y en todos los casos la causa de defunción estaba directamente relacionada con la TB. En el grupo de pacientes con letalidad relacionada con TB la mediana de edad fue de 67 años (rango 31-87), siendo significativamente mayor que el resto de enfermos de TB (p<0,001). En este subgrupo la localización meníngea fue más frecuente, presentándose en 2 pacientes (15,4%). La mayoría eran autóctonos (76,9%; 10 pacientes) y varones (76,9%; 10 pacientes), sin diferencias estadísticamente significativas en comparación con el resto de la población. No hubo diferencias en cuanto a letalidad cuando se consideraron otras variables como VIH, hábitos tóxicos, TB previa u otras comorbilidades como diabetes mellitus.
Pacientes con infección por el virus de la inmunodeficiencia humanaSe pudo realizar serología VIH a 486 pacientes (97,2%). En nuestra serie 55 pacientes (11,0%) estaban infectados por el VIH (tabla 2). La mayoría (65,5%, 36 pacientes) eran autóctonos y los inmigrantes fueron mayoritariamente originarios del África Subsahariana (13 casos; 23,6%), sobre todo de Nigeria. Solo 13 (23,6%) de los pacientes con infección por el VIH recibían tratamiento antirretroviral (TAR) regularmente, con buena adherencia, de los cuales 3 (23,1%) tenían en el momento del diagnóstico de TB carga viral indetectable. Quince pacientes (27,3%) tenían TAR prescrito pero lo tomaban de forma irregular. Ninguno de los 27 pacientes restantes recibían TAR: 12 (21,8%) fueron diagnosticados de VIH simultáneamente a la TB y 15 (27,3%) conocían el diagnóstico de infección por VIH pero por diferentes motivos no habían iniciado TAR. La mediana de CD4 fue de 122 céls/μl (rango 6-663). Los enfermos de TB coinfectados por el VIH eran significativamente más fumadores y la adicción a drogas vía parenteral fue más frecuente en este grupo. Las formas diseminadas, incluida la meningitis tuberculosa, fueron más frecuentes en pacientes con infección por el VIH. La PT fue negativa con mayor frecuencia en los pacientes infectados por el VIH, no así el test de QFT-G-IT.
Diferencias entre los pacientes con y sin VIH diagnosticados de tuberculosis en el Hospital Son Llàtzer
| VIH (n=55) | No VIH (n=431) | p | OR (IC 95%) | |
| Media de edad | 40,16 (DE 9,3) | 40,33 (DE 19,3) | NS | |
| Sexo (H/M) | 40/15 (72,7%/27,3%) | 277/154 (64,3%/35,7%) | NS | |
| Tabaquismo | 49 (89,1%) | 174 (40,1%) | <0,001 | 12,06 (5,05-28,77) |
| Alcoholismo | 12 (21,8%) | 71 (16,5%) | NS | |
| UDVP | 19 (34,5%) | 10 (2,3%) | <0,001 | 22,22 (9,61-51,36) |
| Cáncer | 2 (3,6%) | 9 (2,1%) | NS | |
| Diabetes | 0 (0,0%) | 16 (3,7%) | NS | |
| Inmunosupresores | 0 (0,0%) | 13 (3,0%) | NS | |
| TB pulmonar | 27 (49,1%) | 295 (68,4%) | 0,004 | 0,44 (0,25-0,78) |
| TB ganglionar | 6 (10,9%) | 29 (6,7%) | NS | |
| TB pleural | 2 (3,6%) | 46 (10,7%) | NS | |
| TB diseminada | 11 (20,0%) | 14 (3,2%) | <0,001 | 7,44 (3,18-17,39) |
| TB meníngea | 7 (12,7%) | 14 (3,2%) | <0,001 | 5.09 (1,91-13,55) |
| Otras localizaciones | 2 (3,6%) | 35 (8,1%) | NS | |
| Baciloscopia positiva | 23 de 55 (41,8%) | 231 de 417 (53,4%) | NS | |
| Cultivo positivo | 43 de 53 (81,3%) | 306 de 407 (75,2%) | NS | |
| Resistencia INH | 2 de 43 (4,6%) | 15 de 307 (4,9%) | NS | |
| Multirresistencia | 0 de 43 (0,0%) | 5 de 307 (1,6%) | NS | |
| PT positiva | 26 de 47 (53,3%) | 330 de 363 (90,9%) | <0,001 | 0,12 (0,06-0,24) |
| QFT-G-IT positivo | 15 de 21 (71,4%) | 115 de 147 (78,2%) | NS | |
| Tratamiento inicial 4F | 30 (60,0%) | 261 (60,5%) | NS | |
| Pérdida seguimiento | 4 (7,3%) | 26 (6,0%) | NS | |
| Letalidad relacionada | 2 (3,6%) | 10 (2,3%) | NS |
4F: 4 fármacos (RHZE); DE: desviación estándar; H: hombre; IC 95%: intervalo de confianza del 95%; INH: isoniazida; M: mujer; NS: diferencias no significativas; OR: odds ratio; PT: prueba de la tuberculina; QFT-G-IT: Quantiferon-TB-Gold in tuve; TB: tuberculosis; UDVP: usuarios de drogas por vía parenteral; VIH: virus de la inmunodeficiencia humana.
Tratamiento inmunosupresor: corticoides y otros inmunosupresores (MTX, AZA).
Las cifras en negrita tratan de resaltar los resultados estadísticamente significativos.
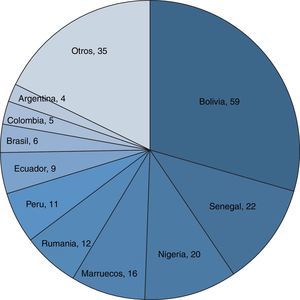
Los principales países de origen de la población inmigrante fueron Bolivia (59; 29,6%), Senegal (22; 11,1%) y Nigeria (20; 10,1%). (fig. 1). En la tabla 3 se describen las principales diferencias entre población inmigrante y autóctona. En resumen se observó que los inmigrantes fueron una población significativamente más joven, con mayor predominio de varones y menos hábitos tóxicos. No se observaron diferencias en cuanto a resistencias a fármacos, adherencia al tratamiento o letalidad relacionada. En la población inmigrante se inició el tratamiento con 4 fármacos (RHZE) con mayor frecuencia.
Diferencias entre las poblaciones inmigrante y autóctona en los pacientes diagnosticados de tuberculosis en el Hospital Son Llàtzer
| Autóctonos (n=301) | Inmigrantes (n=199) | p | OR (IC 95%) | |
| Media de edad | 45,11 (DE 20,88) | 32,78 (DE 11,81) | <0,001 | 12,33 (9,13-15,53) |
| Sexo (H/M) | 206/95 (68,4%/31,6%) | 113/86 (56,8%/43,2%) | 0,01 | 1,65 (1,14-2,39) |
| Tabaquismo | 154 (51,2%) | 56 (28,1%) | <0,001 | 2,67 (1,82-3,92) |
| Alcoholismo | 61 (20,3%) | 23 (11,6%) | 0,01 | 1,94 (1,16-3,26) |
| UDVP | 14 (4,7%) | 5 (2,5%) | NS | |
| VIH | 36 (12,0%) | 19 (9,5%) | NS | |
| Cáncer | 8 (2,7%) | 4 (2,0%) | NS | |
| Diabetes | 12 (4,3%) | 4 (2,0%) | NS | |
| Inmunosupresores | 16 (5,4%) | 1 (0,5%) | 0,008 | 11,11 (1,46-84,50) |
| TB pulmonar | 208 (71,1%) | 126 (63,3%) | NS | |
| TB ganglionar | 18 (6,0%) | 18 (9,0%) | NS | |
| TB pleural | 23 (7,6%) | 26 (13,1%) | NS | |
| TB diseminada | 16 (5,3%) | 10 (5,0%) | NS | |
| TB meníngea | 13 (5,9%) | 8 (4,0%) | NS | |
| Otras localizaciones | 22 (7,3%) | 14 (7,0%) | NS | |
| Baciloscopia positiva | 149 de 292 (51,0%) | 110 de V194 (56,7%) | NS | |
| Cultivo positivo | 214 de 285 (75,1%) | 144 de 188 (76,6%) | NS | |
| Resistencia INH | 9 de 217 (4,1%) | 8 de 142 (5,6%) | NS | |
| Multirresistencia | 1 de 217 (0,5%) | 3 de 142 (2,1%) | NS | |
| PT positiva | 207 de 242 (85,5%) | 158 de 178 (88,8%) | NS | |
| Tratamiento inicial 4F | 136 (45,2%) | 160 (80,3%) | <0,001 | 0,20 (0,13-0,30) |
| Pérdida seguimiento | 15 (5,0%) | 15 (7,5%) | NS | |
| Letalidad relacionada | 10 (3,3%) | 3 (1,5%) | NS | |
| Tasa de incidencia media anual | 145/10.0000hab.-año. | 460/100.000hab.-año. | <0,001 | 0,40 (0,24-0,67) |
4F: 4 fármacos; DE: desviación estándar; H: Hombre; Hab: habitantes; IC 95%: intervalo de confianza del 95%; INH: isoniazida; M: mujer; NS: diferencias no significativas; OR: odds ratio; PT: prueba de la tuberculina; TB: tuberculosis; UDVP: usuarios de drogas por vía parenteral; VIH: virus de la inmunodeficiencia humana.
Las cifras en negrita tratan de resaltar los resultados estadísticamente significativos.
La tasa de incidencia media anual de TB en el HSLL en autóctonos fue de 145 por 100.000 habitantes y año, y en inmigrantes de 460 por 100.000 habitantes y año.
Estudio de contactosDesde enero de 2006 se realiza en la unidad de TB estudio de convivientes domiciliarios de los casos índice. Este estudio ha permitido diagnosticar de enfermedad tuberculosa a 23 (3,1%) de los 741 contactos estudiados.
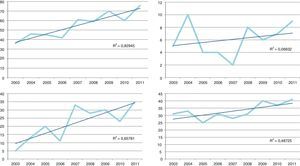
Tendencia temporalEn la figura 2 se muestran las tendencias temporales en número de casos de TB en la población general así como en 3 subgrupos: pacientes infectados por VIH, población autóctona y población con VIH. Todos los subgrupos mostraron una tendencia ascendente, principalmente en el subgrupo de población no autóctona.
DiscusiónLa enfermedad tuberculosa tiene una incidencia creciente en nuestra área sanitaria. Este aumento ocurre tanto en la población autóctona como, en mayor medida, en la población inmigrante. La resistencia a fármacos antituberculosos fue muy infrecuente, y solo hemos tenido 4 casos de multirresistencia durante el periodo estudiado. Las tasas de abandono y de letalidad relacionada con la TB fueron bajas.
Nuestros datos contrastan con los datos de RENAVE y de las series publicadas en nuestro país2,11, que indican que la incidencia de TB está decreciendo en los últimos años. Este aumento en el número de casos en nuestra área podría tener diferentes explicaciones. La existencia de una consulta monográfica y multidisciplinar de TB en nuestro hospital y las actividades docentes realizadas en torno a ella pueden haber sensibilizado a los clínicos en la búsqueda activa de TB; además desde el año 2006 se realiza en esta consulta estudio de contactos de los enfermos diagnosticados de TB en nuestro hospital, lo que ha permitido diagnosticar 23 casos de enfermedad tuberculosa, es decir un 3,1% de los 741 contactos de los casos estudiados. Esta proporción de enfermos entre los contactos de un caso índice es más del doble de la observada en un trabajo realizado en Vizcaya12 y demuestra la importancia de la realización del estudio sistemático de contactos de cada caso de TB. Además, el área sanitaria del HSLL cubre zonas deprimidas económicamente de la ciudad con alto porcentaje de población inmigrante, donde probablemente existe una mayor incidencia de casos de TB.
La proporción de pacientes diagnosticados de TB e infectados por el VIH fue del 11% y se mantuvo estable en el periodo del estudio, siendo algo mayor que la observada en otras series y en los datos recogidos en la RENAVE o en la red de vigilancia de la TB Europea2,13, donde la infección por el VIH está descrita en el 6% de los casos. Otros trabajos de nuestro entorno han demostrado una disminución progresiva en el número de pacientes con TB infectados por el VIH5,10 en los últimos años, que nosotros no hemos constatado en esta pequeña serie. En este grupo fueron más frecuentes los hábitos tóxicos, especialmente tabaquismo y adicción a drogas por vía parenteral. La afectación pulmonar fue significativamente menos frecuente que en los pacientes no infectados por el VIH, a diferencia de las formas diseminadas, incluida la meningitis, que fueron más frecuentes en este grupo, en concordancia con los datos declarados en el conjunto del país en esta población2. En nuestro trabajo destaca el elevado porcentaje de pacientes diagnosticados de infección por el VIH simultáneamente al diagnóstico de TB.
El aumento en el número de casos anuales de TB ocurre en relación sobre todo, aunque no exclusivamente, con la población inmigrante, como ya se había observado en otros trabajos14. El porcentaje global de inmigrantes en nuestra serie es del 39,8%, superior al 33% declarado al RENAVE en nuestro país en 20102 y también superior al 29,7% observado en el estudio multicéntrico español ECUTTE3. Los países de origen de la mayoría de los pacientes inmigrantes con TB de nuestra área fueron Bolivia, Senegal y Nigeria, sin embargo la inmigración desde estos países, según datos del observatorio municipal de Palma de 201115, solo constituye una pequeña proporción del total de inmigración en nuestra ciudad (5,4; 2 y 3,1% respectivamente). Al igual que en otros estudios, la población inmigrante tiende a ser más joven, con menos hábitos tóxicos y menos comorbilidades que la población no inmigrante3,6. Sin embargo, a diferencia del estudio multicéntrico ECUTTE3 y del estudio realizado en Granada por Molina-Rueda et al.5, no hemos observado peor adherencia en el grupo de enfermos extranjeros, mayor letalidad5 ni tampoco un mayor número de resistencias a fármacos antituberculosos de primera línea como sí se ha encontrado en otras publicaciones de nuestro país5,6.
La mayoría de los pacientes recibieron como tratamiento inicial 4 fármacos de primera línea (RHZE) para la TB, y el porcentaje de dicho esquema terapéutico es más elevado en la población inmigrante o en caso de recidiva de TB, siguiendo las recomendaciones nacionales16. Sin embargo, hemos observado en nuestra área una baja tasa global de resistencias a isoniazida o a isoniazida/rifampicina (21 de 357 casos [5,9%], de los cuales 4 eran casos de recidiva). Si excluimos lo casos de recidiva, el porcentaje de resistencias primarias en nuestra área es inferior (es del 4,2%) y podríamos incluso plantearnos en algunos casos, como otros autores han sugerido17, la necesidad de tratamiento inicial con 4 fármacos en nuestra área.
La letalidad fue baja en nuestra serie en comparación con otras como la publicada en 2006 por Pina et al.18 en donde se constató una tasa de defunción del 6,4% sin especificar la causas subyacentes. También entre los países que notifican la letalidad en Europa las tasas de letalidad global publicadas son mayores (10,2%)12. En nuestra serie la única variable asociada a un mayor riesgo de letalidad fue la edad, lo que ya se ha visto publicado en otros trabajos18,19; las tasas de letalidad en pacientes con infección por el VIH fueron también significativamente inferiores a las de una larga serie en Cataluña que demostró, en la era del TAR de gran eficacia, una letalidad del 43,1% en los pacientes con infección por el VIH con TB20. Sin embargo, el alcoholismo, la multirresistencia o la coexistencia de una neoplasia no se asociaron a aumento de letalidad relacionada con la TB. Quizá la baja prevalencia de pacientes con enfermedades como la diabetes o neoplasias, así como de multirresistencias, puedan justificar este hallazgo.
Desafortunadamente nuestro estudio presenta ciertas limitaciones, siendo la principal que se trata de un estudio descriptivo de naturaleza retrospectiva. Además algún subgrupo estudiado, como los pacientes con infección por VIH, tiene un número de casos limitado. Otra limitación, a la hora de estimar el posible papel de la unidad monográfica, es que no disponemos de un periodo sin la misma para comparar resultados. Sin embargo, dado que el flujo migratorio de nuestra provincia es relativamente bajo, según datos del Instituto Nacional de Estadística21, parece poco probable su influencia en nuestros resultados.
ConclusionesEn nuestro estudio hemos observado una tendencia ascendente en el número de casos durante el periodo estudiado, además de un porcentaje más elevado de inmigrantes que en otras series y registros de nuestro país. La adherencia al tratamiento ha sido similar en la población inmigrante y en la autóctona, con una letalidad global baja. El estudio de contactos de caso índice nos ha permitido el diagnóstico de un número no despreciable de casos. Todo ello nos reafirma la importancia de una unidad monográfica dedicada al diagnóstico y tratamiento de la TB y al estudio de contactos para optimizar el control de la endemia tuberculosa. Consideramos por tanto que las dificultades económicas que atraviesa el Sistema Nacional de Salud de nuestro país no deben afectar a los programas de diagnóstico y tratamiento de la TB, indispensables para conseguir un verdadero control de la epidemia.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.